 06.03.2022
06.03.2022
Хирургическое лечение невосстановимых массивных повреждений вращательной манжеты плечевого сустава
Хирургическое лечение массивных невосстановимых повреждений вращательной манжеты плеча (ВМП) сопряжено с множеством
трудностей для травматологов-ортопедов
ВВЕДЕНИЕ
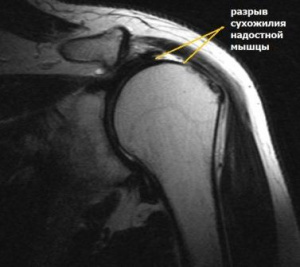
По литературным данным, разрыв вращательной манжеты плечевого сустава (ВМПС) с дефектом площадью более 5 см по данным МРТ или затрагивающим два или более сухожилий относится к массивным повреждениям вращательной манжеты. В случаях, когда хирургическим путем технически не удается произвести полную рефиксацию сухожилий ВМПС из-за ретракции сухожилий, жировой мышечной инфильтрации или атрофии мышц, состояние определяется как невосстановимый массивный разрыв вращательной манжеты [1]. У пациентов с невосстановимыми массивными разрывами ВМПС определяется значительная дисфункция плечевого сустава [2].
Методики лечения невосстановимых разрывов ВМПС вариабельны, включают как консервативное, так и хирургическое лечение: тенотомия сухожилия длинной головки двуглавой мышцы плеча, частичное восстановление вращательной манжеты, баллонная пластика, реконструкция верхней капсулы сустава, мышечные трансферы и реверсивное эндопротезирование плечевого сустава [3].
Наибольшее распространение получила методика реконструкции верхней капсулы сустава путем установки трансплантата от верхнего полюса гленоида до большого бугорка плечевой кости.
В качестве трансплантата предложены различные варианты: широкая фасция бедра, сухожилие длинной головки двуглавой мышцы, бесклеточный дермальный аллотрансплантат, ксенотрансплантат или синтетический трансплантат [4].
Несмотря на большое количество методик лечения, процент неудовлетворительных исходов лече-ния невосстановимых разрывов ВМПС по-прежнему остается высоким.
Так, Ok H.S. et al. сообщают о частоте повторного разрыва с несостоятельностью реконструкции в пределах от 17,6 до 94 % [5].
Цель исследования - разработка новой методики реконструкции невосстановимых разрывов ВМПС, сравнение ее клинической эффективности с традиционной методикой частичной реконструкции.
МАТЕРИАЛЫ И МЕТОДЫ
Для достижения цели потребовалось решить ряд взаимосвязанных задач, которые были объединены в два основных этапа работы: анализ результатов пролеченных пациентов по традиционной методике (ретроспективный) и экспериментально-клинический (проспективный) анализ результатов лечения по модифицированной методике. Из 71 пациента, проходивших амбулаторный отбор и последующее хирургическое лечение в ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары) с 2017 по 2020 год по поводу невосстановимого массивного повреждения ВМПС, в первичную когорту клинического исследования были включены 58 пациентов согласно дополнительно установленным критериям.
Критерии включения: в исследование включали всех последовательных пациентов с невосстановимым массивным повреждением ВМПС, подтвержденным данными магнитно-резонансной томографии (МРТ), за которыми осуществлялось этапное наблюдение на протяжении послеоперационного периода с наличием заполненных стандартных опросников и шкал.
Критерии исключения: грубая неврологическая симптоматика верхней конечности и деформирующий артроз плечевого сустава II или III стадии, полный отрыв сухожилия подлопаточной мышцы.
Исследование выполнено в соответствии с этическими принципами Хельсинской декларации (World Medical Association Declaration of Helsinki - Ethical Principlesfor Medical Research Involving Human Subjects, 2013) и «Правилами клинической практики в Российской Федерации» (Приказ Минздрава РФ от 19 июня 2003 года № 266). Все пациенты выразили добровольное информированное согласие на участие в исследовании.
Срок давности травмы варьировал от одного до 4,7 года. Возраст пациентов составил от 41 до 72 лет, большинство пациентов (71,8 %) были мужского пола.
При поступлении все пациенты предъявляли жалобы на ноющие боли в области травмированного плечевого сустава с усилением их после физических нагрузок и в ночные часы, трудности самообслуживания, ограничения в выполнении трудовых обязанностей, занятиях спортом.
Хирургическое вмешательство
Всем пациентам была выполнена артроскопическая реконструкция вращательной манжеты плечевого сустава. Во время хирургического вмешательства всем пациентам выполняли артроскопическую диагностику с оценкой ригидности сухожилий, осуществляли релиз поврежденных сухожилий, бурсэктомию, коррекцию сопутствующей патологии.
Пациенты были разделены на две группы. Пациентам I группы (контрольная, n = 30; 51,7 % выборки) выполняли вынужденное частичное восстановление вращательной манжеты плеча для создания баланса пар сил действия наружных и внутренних ротаторов.
Пациентам II группы (основная, n = 28; 48,3 %) выполняли реконструкцию повреждения ВМПС по разработанной авторской методике. Для этого в положении пациента полусидя с боковой тракцией верхней конечности выполняли стандартный артро-скопический доступ в плечевой сустав. Производили релиз и анкерную рефиксацию сухожилий по технике однорядного шва, где это было технически возможно. Верхнюю часть вращательной манжеты укрепляли вовлечением сухожилия длинной головки двуглавой мышцы плеча, которое дистально фиксировали в области большого бугорка. Выполняли продольный разрез кожи 2,0 см в области наружной лодыжки, производили забор сухожилия длинной малоберцовой мышцы для аутотрансплантации. Сформированный аутотрансплантат пропускали через мягкие ткани вращательной манжеты с помощью хирургических щипцов.
Аутосухожилие натягивали, а его концы фиксировали в области большого бугорка при помощи двух якорных фиксаторов. Таким образом формировалась дополнительная петля из аутосухожилия, страхующая вращательную манжету от повторного разрыва после реконструкции. Вовлеченное сухожилие длинной головки двуглавой мышцы плеча и сухожильный аутотрансплантат совместно заполняли дефект верхней части вращательной манжеты и формировали подобие верхней капсулы сустава (рис. 1).
Оценка результатов
Рис. 1.: а - схема укрепления реконструкции при помощи аутосухожилия длинной малоберцовой мышцы; б - схема формирования верхней капсулы сустава из сухожилия длинной головки двуглавой мышцы плеча; в - артроскопическая картина части установленного аутосухожилия длинной малоберцовой мышцы (стрелка); г - артроскопическая картина вовлеченного в реконструкцию проксимального отдела сухожилия бицепса
Оценку клинических результатов осуществляли с помощью функциональных измерений, тестов и шкал. Для измерения углов отведения, сгибания и ротационных движений в плечевом суставе использовали стандартный угломер. Силу отведения и сгибания в плечевом суставе измеряли путем попеременного поднятия тарированых в килограммах грузов.
Степень проявления болевого синдрома оценивали по визуально-аналоговой шкале (ВАШ). Результат лечения плечевого сустава оценивали при помощи валидизированных шкал:
1) оценка плеча Калифорнийского университета в Лос-Анджелесе (UCLA, University of California, Los Angeles);
2) американских хирургов плечевого и локтевого суставов (ASES, American Shoulder аnd Elbow Surgeons Assessment);
3) оценка плеча Константа (CSS, Constant Shoulder Score). За итоговый показатель бралась оценка, по которой совпадали результаты 2 из 3 шкал.
Проводили полипозиционную рентгенографию плечевого сустава, где оценивали центрацию головки плечевой кости отностительно гленоида. Для этого определяли величину акромиоплечевого интервала: при расстоянии 8-12 мм отмечали нормальную центрацию плеча, 6-7 мм соответствовало умеренной децентрации плеча, и при сужении акромиоплечевого интервала менее 6 мм отмечали верхний подвывих плеча с несостоятельностью реконструкции [6].
МРТ-оценку состоятельности реконструкции сухожилий ВМПС после операции производили при помощи упрощенной классификации Sugaya [7]. При I и II типах интеграции сухожилия с костью реконструкцию считали состоятельной. III тип определяли как частичный отрыв восстановленного сухожилия с состоятельностью поверхностного либо глубокого слоя ВМПС в области якорных фиксаторов. IV и V типы соответствовали полному повторному разрыву сухожилий ротаторов после операции.
Статистический анализ
Обработка данных выполнена на персональном компьютере с использованием разработанных статистических программ в среде Exсel 2010 и GraphPad Prism 8.0 for Windows 10.0 (GraphPad Software, США) [61]. При обработке данных рассчитывали среднее и стандартное отклонения (M ± SD). Статистическая значимость различий между данными при отсутствии нормального распределения оценивали по непараметрическому критерию Манна-Уитни - U тест. Для качественных данных оценку различий проводили по критерию хи-квадрат (%2). Данные считали достоверными при вероятности ошибки (p) менее 0,05.
РЕЗУЛЬТАТЫ
Результаты дооперационного обследования пациентов обеих групп были сопоставимы, без статистически значимых различий. При клиническом осмотре лопаточной области пациентов с массивным повреждением ВМПС на стороне поражения отмечали гипотрофию надостной и подостной мышц в виде западения тканей в области надостной и подостной ямок (рис. 2).У всех пациентов определяли крепитацию в пораженном плечевом суставе. Крепитация проявлялась в момент трения оголенной площадки большого бугорка плечевой кости после отрыва сухожилия надост-ной мышцы о нижнюю поверхность акромиального отростка лопатки (при отведении плеча на 45-60°). Таким образом, выявление крепитации у пациентов с разрывами ВМПС позволяет считать последнюю ценным диагностическим признаком, по которому предварительно можно заподозрить полнослойный разрыв сухожилия надостной мышцы.
При вовлечении в разрыв сухожилия подостной мышцы у пациента значительно снижалась сила наружной ротации плеча. Данный симптом выявлен у 68 наших пациентов до операции (95,8 %). Снижение силы внутренней ротации плеча относительно здорового выявлено у 8 пациентов (11,3 %), что свидель-ствовало о повреждении сухожилия подлопаточной мышцы.
Средний показатель по шкале ВАШ до операции составил 6,6 ± 1,03. Средний показатель сгибания -98,2 ± 38,7°, отведения - 78,7 ± 36,5°, наружной ротации - 6,2 ± 8,5°. Средняя величина акромиальноплечевого интервала по данным рентгенографии составила 2,0 ± 1,4 мм, что свидетельствует о верхнем подвывихе плеча и нарушении стабильности плечевого суставав вертикальной плоскости.
По данным дооперационных МРТ у всех пациентов выявлены признаки застарелого отрыва сухожилий надостной и подостной мышц с ретракцией 3 стадии, мышечной жировой дегенерацией и атрофией 3 и 4 стадии. У 9 пациентов дополнительно определяли признаки частичного повреждения верхней трети сухожилия подлопаточной мышцы (5 пациентов I группы, 4 пациента II группы), которым была произведена рефиксация данного сухожилия по стандартной технике.
Функциональные результаты после операции
Результаты лечения оценены у 30 пациентов I группы и у 28 пациентов II группы на среднем сроке 30,7 ± 5,6 мес. Проведенное хирургическое лечение позволило улучшить клинико-функциональные показатели в обеих группах (р < 0,05), однако у пациентов II группы они были статистически значимо лучше по сравнению с первой группой (табл. 1).
Так, достижение хороших и отличных результатов по шкалам UCLA-ASES-CS у пациентов II группы составило 53,6 % против 26,7 % у пациентов I группы (р = 0,036). Большинство пациентов были довольны проведенным лечением, отмечали купирование болевого синдрома, улучшение функции сустава.
Результаты лучевых методов исследований Рентгенография и МРТ плечевого сустава после операции проведена всем пациентам исследуемого профиля. У пациентов II группы с применением модифицированной методики реконструкции ВМПС средняя величина акромиоплечевого интервала составила 6,7 ± 2,7 мм против 3,6 ± 2,1 мм у пациентов контрольной I группы (р < 0,0001).
По данным МРТ частота полнослойных повторных разрывов сухожилий ВМПС после реконструкции при использовании модифицированной методики была достоверно ниже, чем при использовании методики частичной реконструкции - 17,9 % против 56,7 % (р = 0,002). Ревизионные операции были проведены четырем пациентам I группы, причем двум из них потребовалась установка реверсивного эндопротеза в связи с прогрессированием артрозных изменений в плечевом суставе. Центрация головки плеча в горизонтальной плоскости после операции была равнозначно достигнута у пациентов обеих групп при условии состоятельности реконструкции.
Послеоперационных осложнений у пациентов обеих групп не наблюдалось.
Таблица 1
Клинико-функциональные показатели после реконструкции вращательной манжеты плечевого сустава
* - I группа по сравнению со II группой; 1 - данные представлены в виде M (SD); достоверность отличий оценивалась с помощью U-критерия Манна-Уитни, значения p < 0,05 принимались как достоверные; 2 - проценты.
ДИСКУССИЯ
Полнослойные повреждения вращательной манжеты плеча встречаются примерно у 10 % людей старше 60 лет и являются одной из наиболее распространенных причин боли и дисфункции в плечевом комплексе [8]. Пациенты с массивными разрывами вращательной манжеты могут испытывать сильную боль, снижение объема движений в суставе и нарушение повседневной активности. Артроскопическое восстановление массивного поражения ВМПС имеет неопределенный прогноз, так как показатели частоты повторного разрыва выше, чем при реконструкции повреждений малых размеров [9].
С течением времени было разработано множество методик для улучшения результатов лечения массивных повреждений ВМПС, включая применение техники двухрядного наложения швов, реконструкций верхней капсулы плечевого сустава, методик мышечно-сухожильных трансферов, а также технология реверсивного эндопротезирования. В PubMed за последние 5 лет проиндексировано более 100 статей, упоминающих «массивный разрыв вращательной манжеты плеча» в заголовке или аннотации. Если рассматривать описанные в литературе методики, то наиболее распространена реконструкция верхней капсулы сустава. Однако в отечественной практике в настоящий момент применение данной методики встречает серьезные препятствия, связанные с доступностью трансплантата для замещения дефекта ВМПС. Они сопряжены либо с юридическими ограничениями, либо с отсутствием регистрации на территории РФ. По сути, единственным доступным вариантом для формирования верхней капсулы является использование аутосухожилия из широкой фасции бедра. Однако для забора данного аутотрансплантата необходим дополнительный большой разрез в области бедра, что мы считаем излишней агрессией. К тому же, сама техника установки верхней капсулы сустава технически сложна и требует большого количества расходного материала, что ограничивает ее широкое применение.
Забор аутосухожилия длинной малоберцовой мышцы технически прост и не требует больших разрезов. Аутосухожилие обладает большей механической прочностью по сравнению с аллографтом и имеет больший потенциал биологического приращения. Преимуществом предлагаемой методики является то, что, в отличие от классического формирования верхней капсулы, данная конструкция является динамической структурой, так как один конец фиксирован к сухожилию манжеты.
Для замещения невосстановимой части ВМПС предложена методика установки биоразлагаемого субакромиального спейсера (InSpace), которая позволяет расширить субакромиальное пространство, восстановить соосность головки плеча во впадине [10]. Однако данная методика, как и методика реконструкции верхней капсулы, имеет низкую эффективность при сочетанных повреждениях сухожилий надостной и по-достной мышц [11].
Для замещения поврежденных наружных ротаторов плеча описаны различные методики миотранспо-зиций. Наиболее распространенным является вариант с транспозицией широчайшей мышцы спины, который является травматичным и сложным хирургическим вмешательством со сложной кривой обучения [3]. Поэтому данный вариант лечения невосстановимых повреждений ВМПС не получил широкого распространения. Анализируя собственный хирургический опыт, можем отметить, что нам всегда удавалось ар-троскопически восстановить поврежденные наружные ротаторы плеча (сухожилия подостной и малой круглой мышц). Для этого мы осуществляли тракцию за сухожилие и использовали циркулярный релиз данных структур - рассечение фиброзных спаек, капсулы и рубцов электроинструментом для придания мобильности. Фиксацию к большому бугорку осуществляли при помощи 3-4 якорных фиксаторов.
Вариантом выбора хирургического лечения застарелых массивных повреждений ВМПС является эндопротезирование с использованием реверсивной конструкции эндопротеза.
Данная конструкция эндопротеза низводит и медиализирует центр вращения в суставе, что позволяет отводить конечность за счет дельтовидной мышцы без участия коротких ротаторов плеча. Однако это травматичное вмешательство и оно сопряжено с риском значительных осложнений, к наиболее частым из которых относятся вывихи в эндопротезе, инфекция, осложнения механического характера [12]. Поэтому мы считаем неоправданным применение эндопротезирования при наличии неповрежденного хрящевого покрытия плечевого сустава.
По нашим наблюдениям, как и по литературным данным, восстановление сухожилия надостной мышцы при массивных повреждениях ВМПС не представляется возможным из-за её выраженной ретракции. В таких случаях допустим вариант частичного восстановления поврежденных сухожилий для создания баланса пар сил и стабилизации сустава в горизонтальной плоскости. Данный вариант в клинической практике применяется наиболее часто, так как он технически прост и не требует применения дополнительных материалов. Анализ собственного клинического материала показал, что у пациентов I группы, которым была выполнена частичная реконструкция ВМПС, величина акро-миоплечевого интервала после операции составила 3,6 ± 2,1 мм, что соответствует остаточному верхнему подвывиху плеча. Таким образом, по нашим данным, операция частичной реконструкции ВМПС не обеспечивает баланс плечевого сустава в вертикальной плоскости. Напротив, применение модифицированной методики с использованием аутосухожилия длинной малоберцовой мышцы вкупе с аугментацией бицепсом, позволяет одновременно укрепить реконструированные сухожилия наружных ротаторов плеча, а также получить эффект верхней капсулы сустава. Об этом свидетельствует наличие субакромиального пространства толщиной 6,7 ± 2,7 мм, наблюдаемое у пациентов в послеоперационном периоде после выполнения данной методики. Данная конструкция обеспечивает правильную центрацию головки плечевой кости в суставной впадине лопатки. Безусловно, суждение об эффективности предлагаемой методики требует уточнения по мере увеличения клинических наблюдений. Однако полученные результаты исследований позволяют судить об ее большей эффективности в сравнении с парциальным восстановлением вращательной манжеты.
Предложенная нами методика может быть рекомендована для дополнительного укрепления рефиксированных сухожилий ротаторов, поскольку вовлечение в реконструкцию аутосухожилия позволяет шунтировать нагрузку на фиксирующие швы. Подтверждением тому служит меньшая частота повторных разрывов ВМПС после реконструкции по разработанной методике по сравнению с частичным восстановлением.
ЗАКЛЮЧЕНИЕ
Разработанная методика реконструкции невосстановимых массивных повреждений вращательной манжеты плеча позволяет восстановить вертикальный баланс в плечевом суставе, достоверно улучшить клинико-функциональные показатели, сократить число повторных разрывов сухожилий ротаторов по сравнению с методикой частичной реконструкции.
СПИСОК ИСТОЧНИКОВ
1. Irreparable rotator cuff tears: Current treatment options / T. Juhan, M. Stone, O. Jalali, W. Curtis, J. Prodromo, A.E. Weber, G.F. Hatch III, R. Omid // Orthop. Rev. (Pavia). 2019. Vol. 11, No 3. P. 8146. DOI: 10.4081/or.2019.8146.
2. The Rotator Cuff and the Superior Capsule: Why We Need Both / C.R. Adams, A.M. DeMartino, G. Rego, P.J. Denard, S.S. Burkhart // Arthroscopy. 2016. Vol. 32, No 12. P. 2628-2637.
3. Management of the Irreparable Rotator Cuff Tear / G.L. Cvetanovich, B.R. Waterman, N.N. Verma, A.A. Romeo // J. Am. Acad. Orthop. Surg. 2019. Vol. 27, No 24. P. 909-917. DOI: 10.5435/JAAOS-D-18-00199.
4. Arthroscopic Single-Row Superior Capsular Reconstruction for Irreparable Rotator Cuff Tears / T.S. Roth, M.L. Welsh, D.C. Osbahr, A. Varma // Arthrosc. Tech. 2020. Vol. 9, No 5. P. e675-e681. DOI: 10.1016/j.eats.2020.01.024.
5. Clinical Relevance of Classifying Massive Rotator Cuff Tears: Results Based on Functional and Radiological Findings after Arthroscopic Repair / H.S. Ok, B.G. Kim, W.C. Choi, C.G. Hong, J.W. Kim, J.H. Kim // Am. J. Sports. Med. 2017. Vol. 45, No 1. P. 157-166. DOI: 10.1177/0363546516667498.
6. Knipe H., Baba Y. Acromiohumeral interval. Reference article // Radiopaedia.org. DOI: 10.53347/rID-30619.
7. Intra- and inter-observer agreement in MRI assessment of rotator cuff healing using the Sugaya classification 10 years after surgery / L. Niglis, P. Collin, J.C. Dosch, N. Meyer, J.F. Kempf; SoFCOT // Orthop. Traumatol. Surg. Res. 2017. Vol. 103, No 6. P. 835-839. DOI: 10.1016/j. otsr.2017.06.006.
8. Shepet K.H., Liechti D.J., Kuhn J.E. Nonoperative treatment of chronic, massive irreparable rotator cuff tears: a systematic review with synthesis of a standardized rehabilitation protocol // J. Shoulder Elbow Surg. 2021. Vol. 30, No 6. P. 1431-1444. DOI: 10.1016/j.jse.2020.11.002.
9. Defining massive rotator cuff tears: a Delphi consensus study / A. Schumaier, D. Kovacevic, C. Schmidt, A. Green, A. Rokito, C. Jobin, E. Yian, F. Cuomo, J. Koh, M. Gilotra, M. Ramirez, M. Williams, R. Burks, R. Stanley, S. Hasan, S. Paxton, S. Hasan, W. Nottage, W. Levine, U. Srikumaran, B. Grawe // J. Shoulder Elbow Surg. 2020. Vol. 29, No 4. Р. 674-680. DOI: 10.1016/j.jse.2019.10.024.
10. Wright M.A., Abboud J.A., Murthi A.M. Subacromial Balloon Spacer Implantation // Curr. Rev. Musculoskelet. Med. 2020. Vol. 13, No 5. P. 584591. DOI: 10.1007/s12178-020-09661-9.
11. Outcomes of Subacromial Balloon Spacer Implantation for Massive and Irreparable Rotator Cuff Tears: A Systematic Review / R.K. Stewart, L. Kaplin, S.A. Parada, B.R. Graves, N.N. Verma, B.R. Waterman // Orthop. J. Sports Med. 2019. Vol. 7, No 10. P. 2325967119875717. DOI: 10.1177/2325967119875717.
12. Comparison of complication types and rates associated with anatomic and reverse total shoulder arthroplasty / S.A. Parada, P.H. Flurin, T.W. Wright, J.D. Zuckerman, J.A. Elwell, C.P. Roche, R.J. Friedman // J. Shoulder Elbow Surg. 2021. Vol. 30, No 4. P. 811-818. DOI: 10.1016/j. jse.2020.07.028.
Информация об авторах:
1. Николай Николаевич Чирков - кандидат медицинских наук
2. Владимир Николаевич Яковлев
3. Алена Вячеславовна Алексеева
4. Евгений Александрович Андронников
5. Владимир Юрьевич Емельянов - кандидат медицинских наук
Теги: плечевой сустав
234567 Начало активности (дата): 06.03.2022 23:10:00
234567 Кем создан (ID): 989
234567 Ключевые слова: плечевой сустав, вращательная манжета плеча, массивное невосстановимое повреждение, артроскопическая реконструкция, аутосухожильная пластика
12354567899
Похожие статьи
Рентген на дому 8 495 22 555 6 8Диагностика и лечение переломов проксимального отдела плечевой кости
Основные причины неудовлетворительных исходов лечения повреждений стопы
Комплексный подход в реконструктивной хирургии при последствиях сочетанной травмы
Способ определения изометричности расположения бедренного и большеберцового тоннелей до их формирования при пластике передней крестообразной связки
Особенности хиругического лечения посттравматической разной длины нижних конечностей у взрослых пациентов



