 26.02.2022
26.02.2022
Способ определения изометричности расположения бедренного и большеберцового тоннелей до их формирования при пластике передней крестообразной связки
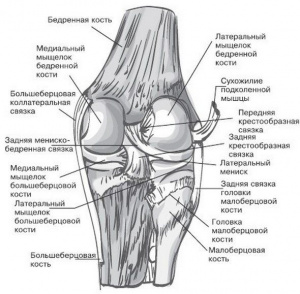
Одним из ключевых моментов при пластике передней крестообразной связки (ПКС) является изометричное расположение трансплантата, при котором его натяжение остается одинаковым при сгибании и разгибании в коленном суставе
ВВЕДЕНИЕ
На заре развития реконструктивной хирургии коленного сустава наиболее популярной техникой формирования бедренного тоннеля для установки трансплантата при пластике передней крестообразной связки (ПКС) являлась транстибиальная методика. Но она не выдержала испытания временем, так как формирование вертикально ориентированного бедренного тоннеля в области крыши межмыщелкового пространства приводит к нарушению кинематики коленного сустава и либо к потере сгибания в коленном суставе, либо к рецидиву нестабильности [1]. В 2013 году уже 68% хирургов США использовали технологию независимого формирования большеберцового и бедренного тоннелей [2]. Но просто смена транстибиальной техники формирования бедренного тоннеля на независимую не смогла решить проблему несостоятельности трансплантата после пластики ПКС. Так, в исследовании E.L. Jr. Cain et al. [1] отмечено: после перехода хирургов от техники транстибиального формирования бедренного тоннеля на независимую частота рецидивов нестабильности увеличилась с 3,2% до 5,16%, что связано с неизометричностью формирования тоннелей. Авторами был сделал вывод, что к неизометричному положению трансплантата приводит слишком низкое расположение бедренного тоннеля и слишком заднее расположение тибиального.При пластике ПКС ключевым моментом является именно изометричное расположение трансплантата [1, 3, 4]. Если расстояние между внутрисуставными апертурами бедренного и большеберцового тоннелей увеличивается при сгибании или разгибании в коленном суставе, то это приводит к чрезмерному натяжению трансплантата и либо к ограничению амплитуды движений, либо к разрыву трансплантата [5]. Идеальное анатомическое расположение костных тоннелей является необходимым условием для достижения физиологической нагрузки на трансплантат, что позволяет избежать чрезмерного растяжения трансплантата и обеспечить хорошую интеграцию на границе кость-трансплантат [6].
В исследовании Y.K. Kim et al. [2] особое внимание уделено соотношению изометрии и анатомического расположения трансплантата ПКС, а также оценке изометрии при анатомической реконструкции ПКС in vivo. Авторами понятие «изометричного» расположения трансплантата ПКС определено как изменение его длины при полном разгибании и сгибании в коленном суставе менее чем на 2 мм. Ими изучена изометричность расположения трансплантата после его установки до фиксации в большеберцовом тоннеле по величине продольного движения выступающей из большеберцового тоннеля части трансплантата.
Для объективной оценки правильности расположения бедренного тоннеля нередко используется метод квадрантов Bernard, для чего необходимы выполнение рентгенографии или компьютерной томографии. В боковой проекции отмечают линию Blumensaat, которая соединяет наиболее переднюю и наиболее заднюю части крыши межмыщелкового пространства. Нижнюю границу прямоугольника строят строго параллельно линии Blumensaat и по касательной к наиболее дистальной точке латерального мыщелка бедренной кости. Затем достраивают две оставшиеся грани прямоугольника [7]. Правильность расположения бедренного тоннеля рассчитывается с помощью
вычисления расстояния от линии Blumensaat в проксимально-дистальном направлении и расстояния от наиболее кзади расположенной части латерального мыщелка бедренной кости в дорсально-вентральном направлении [8]. Для объективной оценки расположения большеберцового тоннеля пользуются линиями Amis и Jakob — расстояние между передним краем плато большеберцовой кости до центра тоннеля, выраженное в процентах от переднезаднего размера проксимального ее отдела [9]. Оба эти метода требуют использования рентгенографии, ориентируются на модель среднестатистического коленного сустава и в ежедневной практике, как правило, не используются.
Имеются попытки определения изометрии на кадаверном материале с помощью специализированных навигационных устройств (в частности Orthopilot), показывающих преимущество использования навигации по сравнению с традиционными методами формирования костных тоннелей [10]. Имеются отечественные работы по применению навигационных компьютерных систем для изометрической реконструкции ПКС, авторы которых рекомендуют введение навигации в «золотой стандарт» при реконструкции ПКС.
Но, к сожалению, дороговизна данной системы в совокупности с невозможностью даже при ее использовании исключить человеческий фактор делает данную методику непригодной для широкого практического применения [11].
Таким образом, на сегодняшний день нет четких критериев для формирования изометричных тоннелей для пластики ПКС, как нет и способа интраоперационного определения изометрии до формирования костных тоннелей. При этом встречаются лишь общие рекомендации о «более высоком» формировании бедренного тоннеля [12], либо о «более переднем» расположении тибиального тоннеля [13].
Более того, исследование 2019 года Y. Tanabe et al. [14], в котором проводилась оценка изометрии при различном положении бедренного и большеберцового тоннелей, подтверждает невозможность общих конкретных рекомендаций по изометричному формированию тоннелей.
Цель исследования: разработать способ интраоперационного определения изометричности расположения бедренного и большеберцового тоннелей до их формирования при пластике ПКС и изучить его эффективность.
МАТЕРИАЛЫ И МЕТОДЫ
ОПИСАНИЕ МЕТОДИКИ
Предварительно, до формирования большеберцового и бедренного тоннелей определяли изометричность расположения апертур. Сначала маркировали центры внутрисуставных апертур тоннелей артроскопичес-ким монополярным коагулятором в форме шарика (рис. 1).
Использовали два толкателя узла - один стандартного размера, применяемый при артроскопии плечевого сустава, и один малого размера Small Knot Pusher (Arthrex), а также плетеную нить 2/0. Один из концов нити продевали в ушко малого толкателя узла, затем оба свободных конца продевали в ушко стандартного толкателя узла и фиксировали нити, прижимая их к телу стандартного толкателя узла в натянутом состоянии. Формировали импровизированный измеритель, изображенный на рис. 2.
Концы обоих толкателей узла вводили в коленный сустав через переднемедиальный порт. Конец толкателя узла малого размера размещали в области метки, поставленной коагулятором для маркировки центра предполагаемого бедренного тоннеля. Конец стандартного толкателя узла — в области метки, поставленной коагулятором для маркировки центра большеберцового тоннеля. Концы обоих толкателей узла устанавливали на костные структуры. Затем натягивали оба конца нити вне сустава и плотно прижимали нить к телу стандартного толкателя узла. Ассистент контролировал положение артроскопической камеры и помогал осуществлять сгибание и разгибание в коленном суставе (рис. 3).
При неизометричном расположении центров планируемых тоннелей во время сгибания и разгибания в коленном суставе расстояние между концами толкателей узла менялось, что фиксировали по смещению концов нитей относительно тела стандартного толкателя узла. При необходимости количественной оценки степени неизометричности хирургическим маркером устанавливали метки на нити и теле толкателя узла (на одном уровне) и определяли величину смещения в миллиметрах по величине смещения меток на инструменте и нити при сгибании и разгибании в коленном суставе. При установлении неизометричности положение концов толкателей узла корректировали и вновь проводили цикл сгибания и разгибания в коленном суставе до тех пор, пока не будут определены изомет-ричные точки фиксации.
После определения изометричных точек расположения бедренного и большеберцового тоннелей проводили их формирование с расположением направляющих спиц в центрах изометрии. Далее по спицам формировали тоннели по стандартной методике с использованием головчатых сверел — ступенчатый тоннель в бедренной кости и сквозной тоннель в большеберцовой кости в соответствии с диаметром трансплантата. Устанавливали трансплантат и фиксировали его на бедренной кости кортикальным фиксатором TightRope RT (Arthrex Inc., Naples, Florida, USA) (рис. 4).
До фиксации трансплантата на большеберцовой кости при тракции за нити, которыми прошит большеберцовый конец трансплантата, определяли изомет-ричность его установки по величине смещения нитей относительно наружной апертуры большеберцового тоннеля. На нити хирургическим маркером наносили метки в положении максимального разгибания коленного сустава на уровне их выхода из костного тоннеля.
Рис. 2. Вид импровизированного измеряющего устройства
Рис. 3. Артроскопическая картина расположения концов толкателей узла при разгибании (слева) и сгибании (справа)
Рис. 4. Артроскопическая картина расположения трансплантата при разгибании (слева) и сгибании (справа) в коленном суставе (эндофото)
Затем, производя сгибание в коленном суставе, определяли в миллиметрах величину смещения меток на нитях относительно наружной апертуры большеберцового тоннеля.
ОЦЕНКА РЕЗУЛЬТАТОВ
Оценку эффективности предложенного способа определения изометричности расположения бедренного и большеберцового тоннелей при пластике ПКС проводили, сравнивая величину смещения нитей относительно толкателя узла (при предварительном определении изометрических точек фиксации) с величиной смещения нитей, которыми прошит трансплантат, после его установки. При этом отмечали максимальную амплитуду смещения нитей при полном разгибании и сгибании в коленном суставе.
РЕЗУЛЬТАТЫ
Средняя величина смещения нитей относительно толкателя узла при предварительном определении изометрических точек фиксации по предложенному способу составила 1,8±0,4 мм. Величина смещения нитей, которыми прошит дистальный конец трансплантата, относительно наружной апертуры большеберцового тоннеля достигала 2,0±0,4 мм. У 3 пациентов (женщины) с межмыщелковой вырезкой небольшого размера не удалось предварительно определить изометричные точки фиксации на углах разгибания в коленном суставе более 20 градусов, что было связано с недостатком пространства между межмыщелковой вырезкой бедра и плато большеберцовой кости, необходимого для введения толкателей узла.ОБСУЖДЕНИЕ
В литературе встречаются неоднократные упоминания о важности изометричного расположения трансплантата ПКС при ее пластике. Тем не менее приводятся лишь анатомические и рентгенологические ориентиры для правильного расположения бедренного и большеберцового тоннелей, а определение собственно изометрии сводится к степени смещения трансплантата уже после его установки, когда изменить расположение тоннелей уже не представляется возможным [2].
Упомянутые ранее метод квадрантов Bernard для определения правильности расположения бедренного тоннеля и определение правильности расположения большеберцового тоннеля с помощью линий Amis и Jakob представляют собой статические методы, не учитывающие индивидуальных анатомических особенностей пациента.
Предложенный метод позволяет определить изометричное расположение бедренного и большеберцового тоннелей при пластике ПКС до их формирования. В случае определения неизометричности расположения точек фиксации на бедренной и большеберцовой костях возможна корректировка их положения.
Недостатком данного метода является невозможность контроля изометрии в положении полного разгибания или переразгибания в коленном суставе у некоторых пациентов с межмыщелковой вырезкой небольшого размера, так как в этой ситуации отсутствует пространство между межмыщелковой вырезкой бедра и плато большеберцовой кости, необходимое для введения толкателей узла. Но в нашем исследовании у данных пациентов степени контроля изометрии от полного сгибания до угла сгибания в коленном суставе 20° оказалось достаточно для правильного расположения тоннелей, что нашло отражение в изометричном расположении трансплантата после формирования тоннелей по установленным ориентирам.
ВЫВОД
Разработанный метод позволяет определить изо-метричное расположение бедренного и большеберцового тоннелей при артроскопической пластике передней крестообразной связки до их формирования. В случае определения неизометричности расположения точек фиксации на бедренной и большеберцовой костях возможна корректировка их положения.ЛИТЕРАТУРА
1. Cain EL Jr, Biggers MD, Beason DP, Emblom BA, Dugas JR. Comparison of Anterior Cruciate Ligament Graft Isometry between Paired Femoral and Tibial Tunnels. J Knee Surg. 2017;30(9):960-964.
2. Kim YK, Yoo JD, Kim SW, Park SH, Cho JH, Lim HM. Intraoperative Graft Isometry in Anatomic Single-Bundle Anterior Cruciate Ligament Reconstruction. Knee Surg Relat Res. 2018;30(2):115-120.
3. Abebe ES, Utturkar GM, Taylor DC, Spritzer CE, Kim JP, Moorman CT, et al. The effects of femoral graft placement on in vivo knee kinematics after anterior cruciate ligament reconstruction. J Biomech. 2011;44(5):924-929.
4. Yasuda K, van Eck CF, Hoshino Y, Fu FH, Tashman S. Anatomic single-and double-bundle anterior cruciate ligament reconstruction, part 1: Basic science. Am J Sports Med. 2011;39(8):1789-1799.
5. Kernkamp WA, Varady NH, Li JS, Asnis PD, van Arkel ER A, Nelissen Rob G H H, et al. The effect of ACL deficiency on the end-to-end distances of the tibiofemoral ACL attachment during in vivo dynamic activity. Knee. 2018;25(5):738-745.
6. Сластинин В.В., Файн А.М., Ваза А.Ю. Расширение костных тоннелей после аутопластики передней крестообразной связки трансплантатами из сухожилий подколенных мышц (обзор литературы). Журнал им. Н.В. Склифосовского Неотложная медицинская помощь. 2017;6(3):233-237.
7. Bernard M, Hertel P, Hornung H, Cierpinski T. Femoral insertion of the ACL. Radiographic quadrant method. Am J Knee Surg. 1997;10(1):14- 22.
8. Mochizuki Y, Kaneko T, Kawahara K, Toyoda S, Kono N, Hada, et al. The quadrant method measuring four points is as a reliable and accurate as the quadrant method in the evaluation after anatomical doublebundle ACL reconstruction. Knee Surg Sports Traumatol Arthrosc. 2018;26(8):2389-2394
9. Amis AA, Jakob RP. Anterior cruciate ligament graft positioning, tensioning and twisting. Knee Surg Sports Traumatol Arthrosc. 1998;6 Suppl 1:S2-12.
10. Angelini FJ, Albuquerque RF, Sasaki SU, Camanho GL, Hernandez AJ. Comparative study on anterior cruciate ligament reconstruction: determination of isometric points with and without navigation. Clinics (Sao Paulo). 2010;65(7):683-688.
11. Лисицын М.П., Лисицына Е.М. Компьютерная навигация при артроскопической пластике передней крестообразной связки коленного сустава. Философия и техника. Эндоскопическая хирургия. 2010;(4):34-37.
12. Nawabi DH, Tucker S, Schafer KA, Zuiderbaan HA, Nguyen JT, Wickiewicz TL, et al. ACL Fibers Near the Lateral Intercondylar Ridge Are the Most Load Bearing During Stability Examinations and Isometric Through Passive Flexion. Am J Sports Med. 2016;44(10):2563-2571.
13. Lee JS, Kim TH, Kang SY, Lee SH, Jung YB, Koo S, et al. How isometric are the anatomic femoral tunnel and the anterior tibial tunnel for anterior cruciate ligament reconstruction? Arthroscopy. 2012;28(10):1504-1512. e15122.
14. Tanabe Y, Yasuda K, Kondo E, Kawaguchi Y, Akita K, Yagi T. Comparison of Graft Length Changes During Knee Motion Among 5 Different Anatomic Single-Bundle Anterior Cruciate Ligament Reconstruction Approaches: A Biomechanical Study. Orthop J Sports Med. 2019;7(3):23 25967119834933.
ИНФОРМАЦИЯ ОБ АВТОРАХ
Сластинин Владимир Викторович - врач травматолог-ортопед, Клинический медицинский центр ФГБОУ ВО «МГМСУ им. А.И. Евдокимова», ассистент кафедры травматологии, ортопедии и медицины катастроф ФГБОУ ВО «МГМСУ им. А.И. Евдокимова»;
50%: разработка концепции и дизайна исследования, проведение исследования и выполнение хирургических операций, сбор и обработка материала, интерпретация и анализ полученных данных, подготовка текста
Ярыгин Николай Владимирович - доктор медицинских наук, профессор кафедры травматологии, ортопедии и медицины катастроф ФГБОУ ВО «МГМСУ им. А.И. Евдокимова»;
15%: координация участников исследования, редактирование
Паршиков Михаил Викторович-доктор медицинских наук, профессор, профессор кафедры травматологии, ортопедии и медицины катастроф ФГБОУ ВО «МГМСУ им. А.И. Евдокимова»;
15%: координация участников исследования, редактирование
Файн Алексей Максимович- доктор медицинских наук, заведующий научным отделом неотложной травматологии опорнодвигательного аппарата ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ»;
15%: координация участников исследования, редактирование
Сычевский Михаил Витальевич-кандидат медицинских наук, врач травматолог-ортопед, Клинический медицинский центр ФГБОУ ВО «МГМСУ им. А.И. Евдокимова»;
5%: сбор и обработка материала
Теги: коленный сустав
234567 Начало активности (дата): 26.02.2022 20:12:00
234567 Кем создан (ID): 989
234567 Ключевые слова: пластика передней крестообразной связки, изометрия, формирование тоннелей, артроскопия коленного сустава
12354567899
Похожие статьи
Особенности хиругического лечения посттравматической разной длины нижних конечностей у взрослых пациентовРентген на дому 8 495 22 555 6 8
PLIF Межпозвоночные кейджи
А. П. Быстров "Прошлое, настоящее, будущее человека". Часть 1. Глава 3
Оценка динамики цитокинов у пострадавших с осложненными множественными и сочетанными закрытыми повреждениями груди



