 24.12.2023
24.12.2023
Что изменила модификация бедренного компонента Zweуmüller?
Выполнен анализ 492 случаев энодопротезирования тазобедренного сустава с использованием компонентов Alloclassic и SL-PLUS MIA
Введение
Одним из трендов современного эндопротезирования является увеличение частоты использования бесцементных имплантатов при замене тазобедренного сустава (ТБС), что подтверждается данными многочисленных регистров артроплас- тики1, 2, 3 4 5, 4 5, 6 и научными публикациями [1, 2, 3, 4, 5]. С одной стороны, это связано с тем, что современные бесцементные эндопротезы показывают схожие с протезами цементной фиксации или даже лучшие результаты выживаемости [4, 6, 7, 8]. С другой стороны, использование цементируемых имплантатов, несмотря на их относительную дешевизну, сопряжено с увеличением длительности операции, что нивелирует их экономическую привлекательность [6, 9].
В настоящее время существует огромное количество различных по геометрии бесцементных бедренных компонентов, которые в силу своих конструктивных особенностей по-разному передают нагрузку на подлежащую кость, что ведет к формированию специфической ответной адаптивной перестройки [10, 11]. При этом в отдельных случаях нормальный процесс адаптивного ремоделирования кости приобретает негативный характер, ведущий к ослаблению кости и расшатыванию имплантата [10, 12].
Анализ регистра эндопротезирования ТБС НМИЦ ТО им. Р.Р. Вредена выявил тенденцию к постепенному уменьшению доли прямых клиновидных компонентов с прямоугольным сечением в сравнении с изогнутыми в проксимальном отделе клиновидными ножками, полностью покрытыми гидроксиапатитом. В частности, наиболее часто используемые бедренные компоненты типа ZweуmйПer (Alloclassic) стали использоваться в пять с половиной раз реже — их доля уменьшилась с 42,4% от всех бесцементных ножек в 2007 г. до 7,7% в 2018-2020 гг. В то же время модификация этой ножки SL-PLUS MIA в 2014 г. (в начале использования) применялась лишь в 0,8% случаев, а в 2018-2020 гг. — в 14,0% [5].
Цели исследования: 1) определить, влияет ли изменение дизайна бедренного компонента ZweуmйПer на среднесрочные и отдаленные результаты и его выживаемость; 2) определить особенности адаптивного ремоделирования пе- рипротезной костной ткани в области этих бедренных компонентов; 3) определить факторы риска асептического расшатывания данных бедренных компонентов.
Материал и методы
В базе регистра эндопротезирования ТБС найдены 1580 случаев первичной артропластики с использованием двух моделей бедренного компонента типа ZweуmйПer: Alloclassic (Zimmer-Biomet) и SL-PLUS MIA (Smith+Nephew). Из них только в 779 наблюдениях были доступны рентгенограммы как до, так и после операции. Из этих случаев часть наблюдений были потеряны для полноценного анализа: к моменту исследования 9 пациентов (11 наблюдений) умерли, с 269 пациентами (276 случаев эндопротезирования ТБС) не удалось установить связь. Поэтому оценка функциональных результатов и анализ рентгенограмм в динамике выполнены в 492 (63,2%) наблюдениях из 779 в средние сроки 78,1 мес. (МКИ 36,0-132,0; Ме 60,0: от 12,0 до 180,0) (рис. 1). Пациенты были оперированы разными операционными бригадами с использованием различных доступов и были разделены на две группы в зависимости от типа бедренного компонента.
Бедренный компонент Alloclassic использовался в 37,3% случаев у мужчин и в 62,7 % случаев у женщин, в то время как компонент SL-PLUS MIA у мужчин применялся в 25,3% случаев, у женщин — в 74,7% (р = 0,012).
Отмечалась также статистически значимая разница в частоте использования ножек в сложных случаях первичного эндопротезирования ТБС: ножки Alloclassic устанавливались в 80,3% случаев в сложных клинических ситуациях и в 19,7% — в стандартных случаях, а бедренные компонен¬ты SL-PLUS MIA — в 93,2% и 6,8% соответственно (р<0,001) (табл. 1).
Сроки наблюдения статистически значимо были больше при использовании бедренных ком¬понентов Alloclassic (р<0,001). У пациентов, опе¬рированных с использованием бедренного ком¬понента SL-PLUS MIA, срок наблюдения составил 37,6 мес. (МКИ 24,0-48,0: Ме 36,0: от 12,0 до 84,0), у пациентов, оперированных с использовани¬ем бедренного компонента Alloclassic — 99,4 мес. (МКИ 60,0-144,0; Ме 96,0: от 24,0 до 180).
Клинические результаты эндопротезирова¬ния ТБС оценивали по шкалам Harris Hip Score (HHS), Oxford Hip Score (OHS) и индексу удовлет¬воренности результатами по 10-балльной шкале. Интенсивность болевого синдрома оценивали по 10-балльной шкале ВАШ.
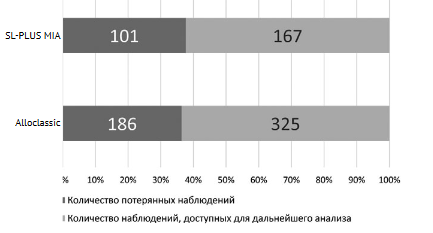
Рис. 1. Распределение наблюдений по типу бедренного компонента
Для достижения поставленных целей были вы¬полнены обработка и анализ рентгенограмм всех пациентов до и после операции при помощи про¬граммы “mediCAD® Classic” (АО «Санте Медикал Системс», Россия).
На предоперационных и послеоперационных рентгенограммах таза измерялись следующие ко¬личественные параметры:
- офсет бедра,
- разница в длине конечностей,
- индекс Dorr [13],
- степень заполнения эндопротеза в трех зо¬нах Груена [13],
- угол ось протеза/ось бедра.
Также оценивались качественные рентгеноло¬гические показатели:
- наличие стресс-шилдинг синдрома и его вы¬раженность по классификации C. Engh [14],
- наличие линий просветления вокруг бедрен¬ного компонента по линиям Груена,
- наличие гипертрофии кортикального слоя кости,
- наличие пьедестала [15].
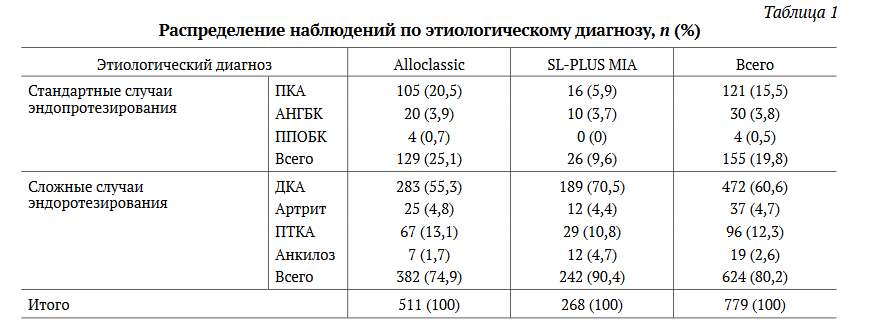
ПКА — первичный коксартроз; АНГБК — асептический некроз головки бедренной кости; ППОБК — перелом проксимального отдела бедренной кости; ДКА — диспластический коксартроз; ПТКА — посттравматический коксартроз.
Статистический анализ
Статистические расчеты осуществлялись с помощью компьютерной программы SPSS Statistic v. 26 (IBM). Использованы методы описательной статистики. Учитывая ненормальный характер распределения данных, помимо средних значений, в качестве меры центральной тенденции для изучаемых признаков использовали медиану (Ме), в качестве мер рассеяния — нижний (Q1) и верхний (Q3) квартили (25-75% МКИ). Также указывались минимальные и максимальные значения в серии данных. Количественные параметры в группах и подгруппах сравнивались с помощью U-критерия Манна- Уитни, а для множественного сравнения использовали метод однофакторного дисперсионного анализа с использованием модуля ANOVA.
Сопоставление частотной характеристики показателей выполнено с помощью непараметрического критерия х2, в случае с малым числом наблюдений — с поправкой Йетса. Для ряда показателей использованы методы прогнозирования — расчет отношений шансов (ОШ). Определены показатели выживаемости для каждого типа бедренного компонента по методу Каплана - Майера.
результаты
Количество ревизий и сроки их выполнения
Из 492 наблюдений (64,1% от 779 наблюдений, вошедших в исследование) было выполнено 28 ревизий в период с 2007 по 2020 г., что составило 5,7% при общем среднем сроке наблюдения 7,7 лет (МКИ 3,5-11,5; Ме 7,5: от 1,0 до 14,0).
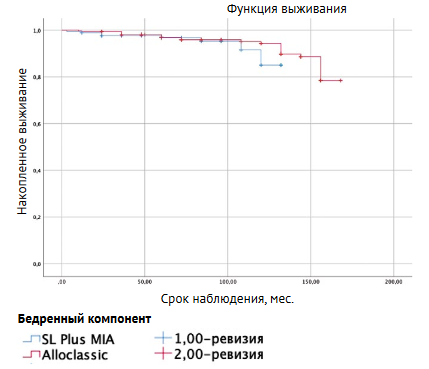
В группе пациентов с бедренным компонентом Alloclassic было зафиксировано 23 ревизии (средний срок наблюдения 93,3 мес. (МКИ 36,0-132,0; Ме 108,0: от 12,0 до 156,0), а в группе пациентов с бедренным компонентом SL-PLUS MIA отмечено 5 случаев (средний срок наблюдения 31,2 мес. (МКИ 12,0-54,0; Ме 24,0: от 12,0 до 60,0). Несмотря на большее число ревизий в группе пациентов с бедренным компонентом Alloclassic, данная разница не была статистически значимой (р = 0,095). Десятилетняя выживаемость эндопротезов по методу Каплана - Майера с конечной точкой «ревизия по любой причине» составила 92,8% (рис. 2).
Учитывая разницу в сроках наблюдения, структура причин ревизии в группах пациентов различалась (табл. 2). При использовании бедренного компонента SL-PLUS MIA не было ревизий, связаных с асептическим расшатыванием компонентов, а асептическое расшатывание ножки Alloclassic было отмечено 6 (1,8%) случаях.
Функциональный статус пациентов
У подавляющего большинства пациентов после операции отмечалось значительное улучшение функции ТБС, выраженное в увеличении показателей по HHS в сравнении с предоперационным уровнем. До операции среднее значение HHS составило 42,0 балла (МКИ 36,0-46,0; Ме 43,0: от 24,0 до 67,0), а после операции — 93,1 балл (МКИ 91,596,0; Ме 94,0: от 72,0 до 98,0) (рис. 3).
У пациентов с ножками Alloclassic среднее значение HHS составило 93,1 балла (МКИ 92,0-96,0; Ме 94,0: от 72,0 до 98,0), а с ножками SL-PLUS MIA — 93.3 балла (МКИ 91,0-97,0; Ме 95,0 (от 72,0 до 98,0; р = 0,001).
Аналогично распределялись показатели по OHS: у пациентов, прооперированных с использованием бедренного компонента Alloclassic, средний показатель составил 44,7 балла (МКИ 43,0-47,0); Ме = 46,0: от 36,0 до 48,0), а у пациентов с бедренными компонентами SL-PLUS MIA — 44.3 балла (МКИ 42,0-47,0; Ме 46,0: от 35,0 до 48,0; р<0,001).
Несмотря на статистически значимые различия в показателях функциональных шкал, не было существенной разницы в клинических результатах. В обеих группах был получен высокий уровень индекса удовлетворенности пациентов без статистически значимой разницы между группами (р = 0,059). У пациентов, оперированных с использованием бедренного компонента Alloclassic, средний индекс удовлетворенности составил 9,0 (МКИ 8,0-10,0; Ме 10,0: от 4,0 до 10,0), с использованием SL-PLUS MIA — 8,6 (МКИ 8,0-10,0; Ме 9,0: от 3,0 до 10,0). Средний уровень болевого синдрома по ВАШ у пациентов с бедренными компонентами Alloclassic составил 1,0 балл (МКИ 0,0-2,0; Ме 0: от 0 до 8,0), а у пациентов с ножками SL-PLUS MIA — 1,6 балла (МКИ 0,0-2,0; Ме 1,0: от 0 до 8,0; р = 0,404).
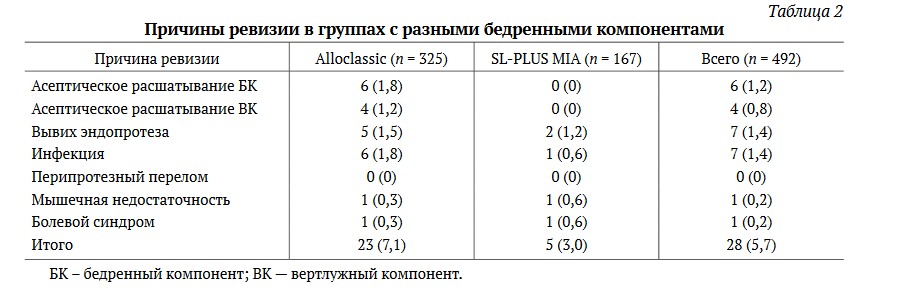
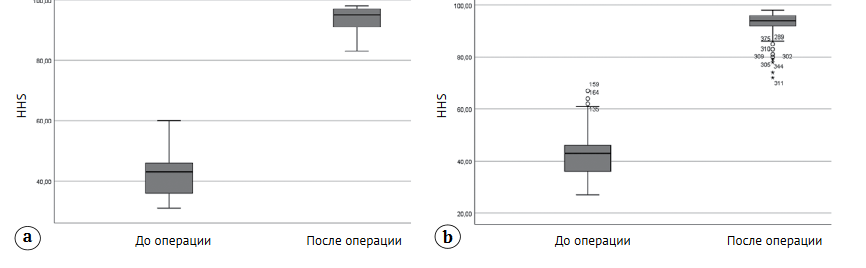
Рис. 3. Средний балл по HHS до и после операции: а — Allodassic; b — SL-PLUS MIA
Рентгенологические признаки адаптивной перестройки кости вокруг бедренных компонентов
В исследуемый период наблюдения при использовании бедренного компонента Alloclassic в 108 (33,2%) случаях выявлена гипертрофия кортикального слоя в 2-6-й зонах Груена, наиболее выраженные изменения наблюдались в 3-й и 5-й зонах. В 101 (30,1%) случае отмечалось формирование пьедестала в дистальной части ножки. При использовании бедренного компонента SL-PLUS MIA гипертрофия кортикального слоя вокруг имплантата наблюдалась всего лишь в 24 (14,3%) случаях, а пьедестал сформировался только в 28 (16,7%) случаях. Однако данная разница может быть обусловлена разными сроками наблюдения, поскольку степень адаптивной перестройки кости вокруг ножки эндопротеза становилась более отчетливой с течением времени (положительная корреляция Пирсона R 0,470; р<0,001).
В отдаленные сроки наблюдения достаточно значимый стресс-шилдинг (3-4-й степени) был обнаружен в 39 наблюдениях. Третья степень выявлена в 27 случаях из 325 (8,3%) у пациентов с ножками Alloclassic (средний срок наблюдения 74,4 мес. (МКИ 63,0-97,0), у пациентов с ножками SL-PLUS MIA — в 2 наблюдениях из 167 (1,2%) (средний срок наблюдения 55,5 мес.). Еще в 10 (3,1%) наблюдениях при использовании ножек Alloclassic был отмечен стресс-шилдинг 4-й степени (рис. 4, 5).
В этих случаях средний срок наблюдения составил 117,0 мес. (МКИ 96,0-138,0). Столь значимой перестройки кости при использовании бедренного компонента SL-PLUS MIA в нашем исследовании отмечено не было, вероятно, ввиду существенно меньших сроков наблюдения (табл. 3).
Именно время, прошедшее с момента операции, являлось наиболее значимым фактором развития стресс-шилдинг синдрома. Отношение шансов для обнаружения стресс-шилдинг синдрома 2-4-й степеней при сроках наблюдения 48 мес. и более составило ОШ 5,662 (95% ДИ: 3,171-10,113; р<0,001). Однако имеются и другие аспекты, включающие анатомические особенности строения бедренной кости и технические детали имплантации бедренного компонента. Было обнаружено, что воронкообразная форма канала (тип А по Dorr) является фактором риска развития более выраженного стресс-шилдинг синдрома (2-4-й степеней). Связь между типом канала и выраженностью стресс-шилдинг синдрома демонстрируется методом х2. Значение критерия х2 составляет 55,853, что указывает на высоко статистически значимую связь (р<0,001) (табл. 4).
Другим фактором, влияющим на развитие стресс-шилдинг синдрома, является характер заполнения канала бедренным компонентом. Более плотная посадка в дистальной трети ножки является фактором риска развития более тяжелого стресс-шилдинг синдрома. Если индекс заполнения канала при использовании ножек Zweуmйller (Alloclassic и SL-PLUS MIA) больше среднего значения для соответствующего типа компонентов, риск развития стресс-шилдинг синдрома 2-4-й степеней выше, чем при индексе заполнения меньше среднего значения (ОШ 3,166; 95% ДИ: 2,02-4,96; р<0,001) (табл. 5).
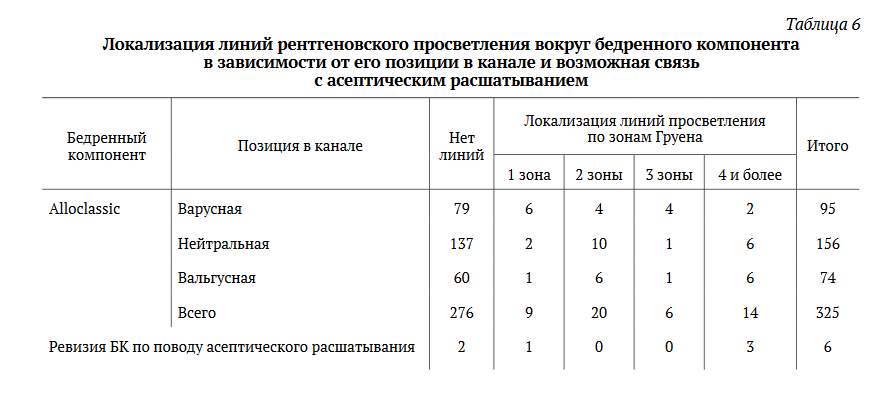
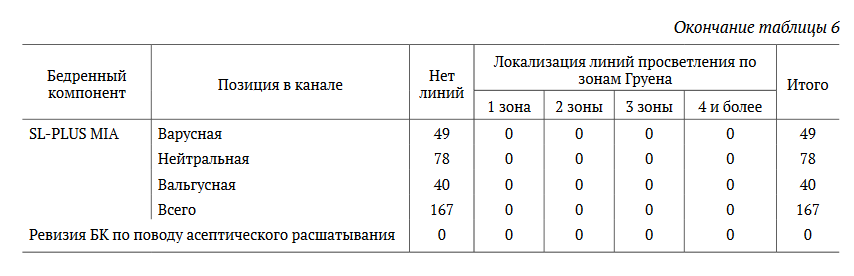
В 49 (15,1%) наблюдениях при использовании бедренного компонента Alloclassic выявлено наличие вдоль ножки эндопротеза линий рентгеновского просветления, более выраженных в проксимальном отделе, в то время как при использовании ножки SL-PLUS MIA таких линий обнаружено не было.
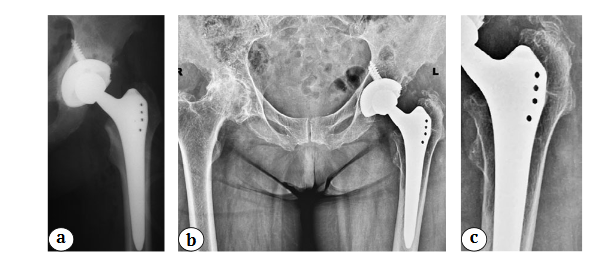
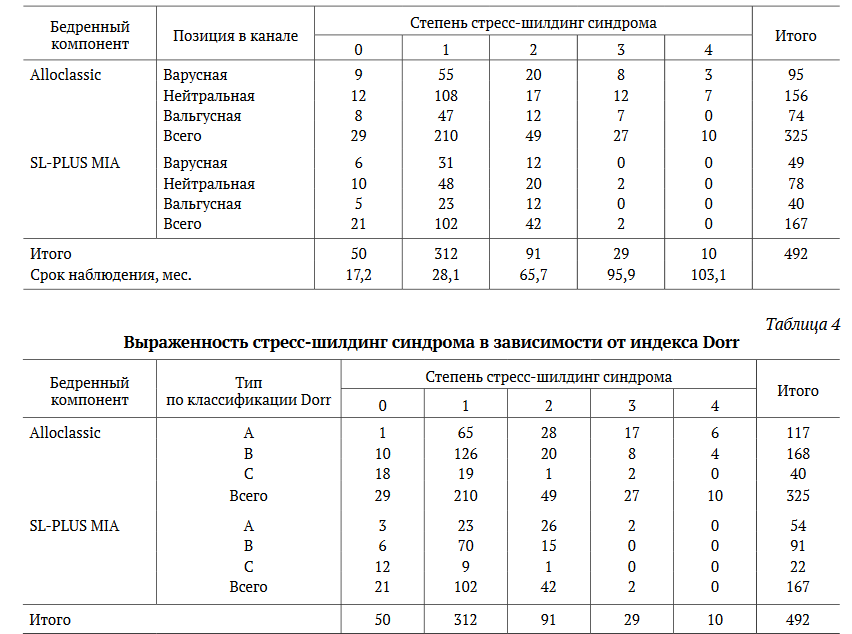
Рис. 4. Пациентке 66 лет в 2008 г. была выполнена замена левого ТБС по поводу первичного идиопатического коксартроза. Индекс заполнения канала в 1-й зоне составил 0,63, во 2-й и 3-й зонах — 1,0 (а).
На момент опроса удовлетворенность пациентки составила 10 баллов, болевой синдром по ВАШ — 0 баллов.
На рентгенограмме через 13 лет отмечаются признаки стресс-шилдинг синдрома 4-й степени в виде истощения внутреннего и наружного кортикальных слоев до диафиза бедренной кости (b).
На рентгенограммах также можно наблюдать очаги остеолиза в проксимальной части бедра, особенно четкие до уровня малого вертела бедра, и очаги остеолиза в области винтов в ретроацетабулярной зоне, имеются также гетеротопические оссификаты в области верхушки большого вертела (Brooker 1-2).
На увеличенном изображении четко видно, что присутствует потеря кости (атрофия) без четких границ и с сохранением трабекулярной структуры (особенно на границе с имплантатом), кость при этом не имеет очаговых деформаций, характерных для остеолитических изменений, поскольку механизм потери кости связан с шунтированием нагрузки в дистальном направлении и, соотвественно, с ограничением нагрузки в проксимальных отделах (c)
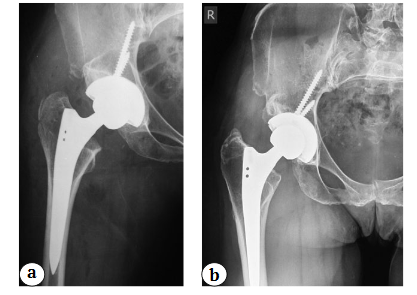
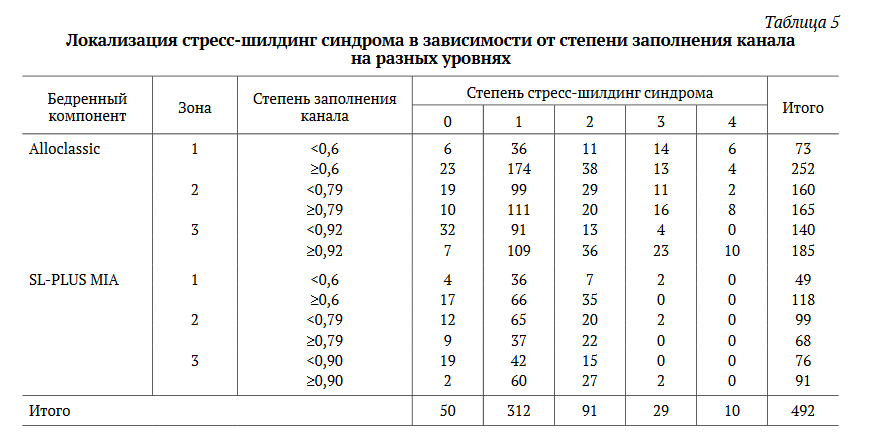
Рис. 5. Пациентке 40 лет в 2014 г. выполнена замена левого ТБС по поводу диспластического коксартроза, индекс заполнения в 1-й зоне составил 0,63, во 2-й — 0,79 и 3-й зоне — 1,0 (а).
На момент опроса пациентка удовлетворена на 10 баллов, болевой синдром по ВАШ — 0 баллов, на рентгенограмме через 6 лет отмечаются признаки стресс-шилдинг синдрома 3-й степени в виде истощения внутреннего кортикального слоя ниже уровня малого вертела (b)
Таблица 3
Выраженность стресс-шилдинг синдрома в зависимости от используемого бедренного компонента и позиции ножки
В нашем исследовании не удалось обнаружить выраженности и локализации линий просветления в зависимости от варусно-вальгусной позиции ножки эндопротеза (табл. 6).
Однако наличие рентгенопрозрачных линий может быть сигналом о постепенном расшатывании бедренного компонента.
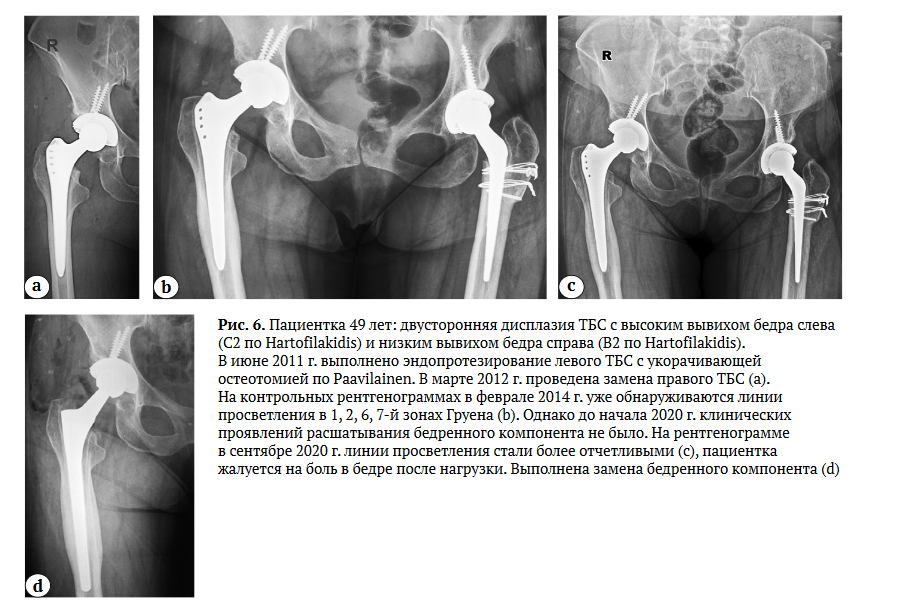
Отношение шансов для асептического расшатывания при наличии линий рентгеновского просветления ножки Alloclassic составляет ОШ 12,178 (95% ДИ: 2,167-68,446; р = 0,003) (рис. 6).

Связь рентгенологических признаков с показателями функциональных шкал и удовлетворенностью пациентов
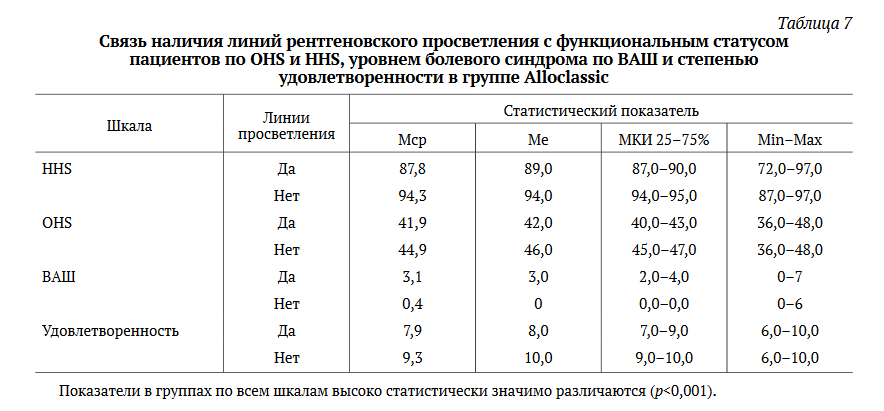
Наличие линий рентгеновского просветления у пациентов с бедренным компонентом Alloclassic сопровождалось снижением показателей функционального статуса по всем шкалам в сравнении с пациентами, у которых не было рентгенопрозрачных линий. Средний уровень болевого синдрома у этих пациентов был выше, а степень удовлетворенности результатами операции — ниже. Данная разница была статистически высоко значимой по всем показателям (табл. 7).
Обсуждение
Данное ретроспективное исследование показало, что клиновидные бесцементные бедренные компоненты прямоугольного сечения, разработанные Карлом Цваймюллером, обеспечивают надежные долгосрочные результаты — выживаемость для ревизии по поводу асептического расшатывания бедренных компонентов Alloclassic составила 98,2% в средние сроки наблюдения 166,3 мес., а бедренных компонентов SL-PLUS MIA — 100% в сроки 37,5 мес.
При использовании обоих типов бедренных компонентов были достигнуты высокие значения функционального статуса по HHS и OHS, а также высокий индекс удовлетворенности пациентов, не зависящий от дизайна бедренного компонента. Это соответствует общепринятому представлению о высокой эффективности первичного тотального ЭП ТБС с использованием бесцементных клиновидных ножек прямоугольного сечения [16, 17, 18, 19].
Анализ рентгенограмм в динамике показал, что развитие классического феномена стресс-шилдинг синдрома (как его описывал в своей работе C. Engh c соавторами [14]) зависело от времени, прошедшего с момента эндопротезирования, но наблюдалось у ряда пациентов уже через 12 мес. после операции. Аналогичные изменения наблюдали и другие исследователи [20, 21]. Фактором риска развития тяжелого стресс-шилдинг синдрома при использовании бедренных компонентов типа Zweymuller, по нашим данным, является плотная посадка в дистальной части ножки (индекс заполнения канала в 3-й зоне Груена 0,98 и более), особенно в сочетании с воронкообразной формой канала (тип А по Dorr). Но при прочих равных условиях плотная дистальная посадка ножек SL-PLUS MIA, несмотря на схожую геометрию дистальной части, не приводит к столь частому проявлению тяжелого стресс-шилдинг синдрома. По мнению S. Nakamura с соавторами, потеря кости вокруг бедренных компонентов ZweymйПer не зависит от особенностей анатомии бедренной кости, однако сроки наблюдения в их работе не превышали 12 мес. [21].
Другим неблагоприятным вариантом перестройки кости являются линии рентгеновского просветления на границе «протез-кость» [22]. Появление данного феномена также зависело от сроков наблюдения, но отмечалосьтолько у пациентов с бедренным компонентом Alloclassic. Средний срок наблюдения в группе с наличием линий просветления составил у пациентов с бедренным компонентом Alloclassic 103,5 мес. при минимальном сроке наблюдения в 12 мес., у пациентов с отсутствием линий просветления — 76,2 мес. Средний срок наблюдения при использовании бедренного компонента SL-PLUS MIA составил 35,4 мес., что значительно меньше, чем средний срок при использовании бедренных компонентов Alloclassic, и не исключает развития данного феномена в дальнейшем. В то же время минимальный срок, при котором обнаруживаются линии, составляет 12 мес. Возможно, отсутствие данного явления в группе с эндопротезом SL-PLUS MIA обусловлено особенностями его дизайна, в частности наличием покрытия из гидроксиапатита в проксимальной части, тем более что максимальный срок наблюдения этих ножек в нашем исследовании составляет 60 мес. Вероятное влияние покрытия из гидроксиапатита в проксимальной части ножек подтверждает также сравнительное исследование А. Tanaka с соавторами, в котором они не обнаружили линий рентгеновского просветления при использовании ножек SL-PLUS MIA с гидроксиапатитом в сравнении с ножками SL-PLUS MIA без гидроксиапатита, при использовании которых линии просветления встречались в 6% случаях [23]. С другой стороны, D. Hoornenborg с соавторами не наблюдали положительного влияния гидроксиапатитового покрытия на ножках типа ZweymйПer в отношении их возможной миграции [24, 25].
В нашем исследовании мы обнаружили, что наличие линий рентгеновского просветления может негативно влиять на функциональный результат и удовлетворенность пациентов после операции, но наличие линий рентгеновского просветления в трех и более зонах Груена является самостоятельным фактором риска и важным предиктором асептического расшатывания ножки.
Невзирая на высокие показатели выживаемости, ножки Alloclassic являются менее предсказуемыми в отношении характера стрессового ремоделирования перипротезной области бедренной кости, и при неблагоприятном стечении обстоятельств (воронкообразная форма канала и плотная дистальная посадка) возникает повышенный риск асептического расшатывания в отдаленном периоде. Согласно результатам нашего исследования, изменение дизайна проксимальной части ножки ZweymйПer, реализованное в бедренном компоненте SL-PLUS MIA, позволило улучшить характер адаптивного ремоделирования в перипротезной зоне бедренной кости, что, возможно, улучшит отдаленные результаты первичного эндопротезирования ТБС. Однако для окончательного суждения о вероятных преимуществах бедренного компонента SL-PLUS MIA требуются более длительные сроки наблюдения.
Заявленный вклад авторов
Шубняков И.И. — концепция и дизайн исследования, редактирование текста статьи.
Риахи А. — концепция и дизайн исследования, сбор, анализ, интерпретация данных, написание текста статьи.
Середа А.П. — анализ и интерпретация результатов исследования, редактирование текста статьи.
Черкасов М.А. — сбор, анализ, интерпретация данных.
Хужаназаров И.Э. — концепция и дизайн исследования, редактирование текста статьи.
Тихилов Р.М. — концепция и дизайн исследования, редактирование текста статьи.
Литература1. Aumiller W.D., Kleuser T.M. Trends in total hip arthroplasty. JAAPA. 2019;32(3):51-53. doi: 10.1097/01.JAA.0000553394.43873.76.
2. Dixon T., Shaw M., Ebrahim S., Dieppe P. Trends in hip and knee joint replacement: socioeconomic inequalities and projections of need. Ann Rheum Dis. 2004;63(7):825- 830. doi: 10.1136/ard.2003.012724.
3. Scott C.E.H., Clement N.D., Davis E.T., Haddad F.S. Modern total hip arthroplasty: peak of perfection or room for improvement Bone Joint J. 2022;104-B(2): 189-192. doi: 10.1302/0301-620X.104B2.BJJ-2022-0007.
4. Toci G.R., Magnuson J.A., DeSimone C.A., Stambough J.B., Star A.M. et al. A Systematic Review and Meta-Analysis of Non-database Comparative Studies on Cemented Versus Uncemented Femoral Stems in Primary Elective Total Hip Arthroplasty. J Arthroplasty. 2022;37(9):1888-1894. doi: 10.1016/j.arth.2022.03.086.
5. Шубняков И.И., Риахи А., Денисов А.О., Корыткин А.А., Алиев А.Г., Вебер Е.В. и др. Основные тренды в эндопротезировании тазобедренного сустава на основании данных регистра артропла- стики НМИЦ ТО им. Р.Р. Вредена с 2007 по 2020 г. Травматология и ортопедия России. 2021;27(3): 119-142. doi: 10.21823/2311-2905-2021-27-3-119-142. Shubnyakov I.I., Riahi A., Denisov A.O.,
6. Bourne R.B., Corten K. Cemented versus cementless stems: a verdict is in. Orthopedics. 2010;33(9):638. doi: 10.3928/01477447-20100722-24.
7. Kelly M.P., Chan P.H., Prentice H.A., Paxton E.W., Hinman A.D., Khatod M. Cause-Specific Stem Revision Risk in Primary Total Hip Arthroplasty Using Cemented vs Cementless Femoral Stem Fixation in a US Cohort. J Arthroplasty. 2022;37(1):89-96.e1. doi: 10.1016/j.arth.2021.09.020.
8. Kim Y.H. Bilateral cemented and cementless total hip arthroplasty. J Arthroplasty. 2002;17(4):434-440. doi: 10.1054/arth.2002.31073.
9. Tsertsvadze A., Grove A., Freeman K., Court R., Johnson S., Connock M. et al. Total hip replacement for the treatment of end stage arthritis of the hip: a systematic review and meta-analysis. PLoS One. 2014;9(7):e99804.
10. Карагодина М.П., Шубняков И.И., Тихилов Р.М., Плиев Д.Г., Денисов А.О. Адаптивное ремоделирование костной ткани вокруг бедренных компонентов бесцементной фиксаци Fitmore и Alloclassic. Травматология и ортопедия России. 2015;21(4):15-28. doi: 10.21823/2311-2905-2015-0-4-15-28..
11. Knutsen A.R. Lau N., Longjohn D.B., Ebramzadeh E., Sangiorgio S.N. Periprosthetic femoral bone loss in total hip arthroplasty: systematic analysis of the effect of stem design. Hip Int 2017;27(1):26-34. doi: 10.5301/hipint.5000413.
12. Mueller L.A., Nowak T.E., Haeberle L., Mueller L.P., Kress A., Voelk M. et al. Progressive femoral cortical and cancellous bone density loss after uncemented tapered- design stem fixation. Acta Orthop. 2010;81(2):171-177. doi: 10.3109/17453671003635843.
13. Руководство по хирургии тазобедренного сустава. Под ред. Тихилова Р.М., Шубнякова И.И. Санкт- Петербург: РНИИТО им. Р.Р. Вредена; 2014. Т. 1, гл. 8. c. 287-343. Guidelines on hip surgery. Ed. by R. Tikhilov, I. Shubnyakov. Saint-Petersburg; 2014. Vol. 1, Ch. 8. р. 287-343. (In Russian).
14. Engh C.A., Bobyn J.D., Glassman A.H. Porous- coated hip replacement. The factors governing bone ingrowth, stress shielding, and clinical results. J Bone Joint Surg Br. 1987;69(1):45-55. doi: 10.1302/0301-620X.69B1.3818732.
15. Руководство по хирургии тазобедренного сустава. Под ред. Тихилова Р.М., Шубнякова И.И. Санкт- Петербург: РНИИТО им. Р.Р. Вредена; 2015. Т. 2, гл. 13. с. 124-168.
16. Каграманов С.В. Особенности эндопротезирования тазобедренного сустава эндопротезом Цваймюллера. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2006;(3):26-35.
17. Kolb A., Grubl A., Schneckener C.D., Chiari C., Kaider A., Lass R. et al. Cementless total hip arthroplasty with the rectangular titanium Zweymuller stem: a concise follow-up, at a minimum of twenty years, of previous reports. J Bone Joint Surg Am. 2012;94(18): 1681-1684. doi: 10.2106/JBJS.K.01574.
18. Grnbl A., Chiari C., Giurea A., Gruber M., Kaider A., Marker M. et al. Cementless total hip arthroplasty with the rectangular titanium Zweymuller stem. A concise follow-up, at a minimum of fifteen years, of a previous report. J Bone Joint Surg Am. 2006;88(10):2210-2215. doi: 10.2106/JBJS.E.00810.
19. Suckel A., Geiger F., Kinzl L., Wulker N., Garbrecht M. Long-term results for the uncemented Zweymuller/ Alloclassic hip endoprosthesis. A 15-year minimum follow-up of 320 hip operations. J Arthroplasty. 2009;24(6):846-853.
20. Kokoszka P., Markuszewski J., Lapaj L., Wierusz- Kozlowska M. Remodeling of bone tissue around the distal part of Zweymuller stem. Ortop Traumatol Rehabil. 2015;17(4):371-380. doi: 10.5604/15093492.1173379.
21. Nakamura S., Minoda Y., Ohta Y., Sugama R.
22. Tang H., Huang X., Cheng X., Yang D., Huang Y., Zhou Y. Evaluation of peri-prosthetic radiolucent lines surrounding the cementless femoral stem using digital tomosynthesis with metal artifact reduction: a cadaveric study in comparison with radiography and computed tomography. Quant Imaging Med Surg. 2020;10(9):1786- 1800. doi: 10.21037/qims-19-1018.
23. Tanaka A., Kaku N., Tabata T., Tagomori H., Tsumura H. Comparison of early femoral bone remodeling and functional outcome after total hip arthroplasty using the SL-PLUS MIA stem with and without hydroxyapatite coating. Musculoskelet Surg. 2020;104(3):313-320. doi: 10.1007/s12306-019-00622-1.
24. Hoornenborg D., Sierevelt I.N., Spuijbroek J.A., Cheung J., van der Vis H.M., Beimers L. et al. Does hydroxyapatite coating enhance ingrowth and improve longevity of a Zweymuller type stem? A double-blinded randomised RSA trial. Hip Int. 2018;28(2):115-121. doi: 10.5301/hipint.5000549.
25. Hoornenborg D., Schweden A.M.C., Sierevelt I.N., van der Vis H.M., Kerkhoffs G., Haverkamp D. The influence of hydroxyapatite coating on continuous migration of a Zweymuller-type hip stem: a double- blinded randomised RSA trial with 5-year follow-up. Hip Int. 2023;33(1):73-80.doi: 10.1177/11207000211006782.
Сведения об авторах:
Теги: эндопротезирование тазобедренного сустава
234567 Начало активности (дата): 24.12.2023 15:26:00
234567 Кем создан (ID): 989
234567 Ключевые слова: эндопротезирование тазобедренного сустава, выживаемость эндопротеза, линии рентгеновского просветления, асептическое расшатывание бедренного компонента
12354567899
Похожие статьи
Биосовместимые имплантаты в травматологии и ортопедии (обзор литературы)Рентген на дому 8 495 22 555 6 8
Дискогенная пояснично-крестцовая радикулопатия
Дифференцированный подход к лечению пациентов с дегенеративной патологией комплекса "поясничный отдел позвоночника - таз - тазобедренные суставы"с позиции оценки сагиттального баланса туловища
Возможности использования бесцементных компонентов при ревизионном эндопротезировании вертлужной впадины



