 16.11.2023
16.11.2023
Mycobacterium abscessus как возбудитель перипротезной инфекции
Вид Mycobacterium abscessus относится к группе нетуберкулезных микобактерий, ответственных за хронические инфекции у лиц с ослабленным иммунитетом
ВВЕДЕНИЕ
Вид Mycobacterium abscessus относится к группе нетуберкулезных микобактерий (НТМБ), ответственных за хронические инфекции у лиц с ослабленным иммунитетом или муковисцидозом, и включает 3 подвида: M. abscessus subsp. abscessus, M. abscessus subsp. bolletti и M. abscessus subsp. massiliense [1]. Несмотря на то, что M. abscessus традиционно рассматривают как условно-патогенный микроорганизм, последние исследования показывают эволюцию патогенного потенциала M. abscessus. Способность данного вида вызывать развитие патологических процессов обусловлена значительным набором факторов вирулентности, включающим две группы агентов (микобактериальные и немикобактериальные), которые обеспечивают взаимодействие M. abscessus с макроорганизмом [2].
M. abscessus существуют в различных экологических нишах [1] и способны колонизировать искусственные поверхности, фомиты, медицинские и хирургические инструменты/устройства [3]. M. abscessus могут поражать кожу, мягкие ткани, кости, суставы, лимфатические узлы, внутренние органы [4] и образовывать характерные гранулемы, уклоняясь от фагосомных защитных механизмов, индуцируя выработку воспалительных цитокинов и рекрутируя В- и Т-лимфоциты в очаг инфекции [5]. Сухожильные влагалища, суставы и кости могут быть инфицированы в результате различных травм, оперативных вмешательств, инвазивных процедур или глубокой пункции кожи [3, 5].
Кроме того, факторами риска развития инфекции, вызванной M. abscessus, являются перенесенные хирургические вмешательства с установкой имплантатов, использование иммунодепрессантов, гематологические злокачественные новообразования и терминальная стадия почечной недостаточности [6].
В современной научной литературе опубликовано лишь несколько подтвержденных случаев ортопедической инфекции, вызванной M. abscessus [3]. В связи с низкой частотой встречаемости M. abscessus как возбудителя ортопедической инфекции несомненный интерес для практикующих врачей (ортопедов-травматоло- гов, инфекционистов, терапевтов) представляет редкий клинический случай перипротезной инфекции, вызванной M. abscessus.
Особенностью данного случая стала сложность и длительность антибиотикотерапии, направленной на купирование инфекционного процесса.
Цель - представить способ достижения успешного результата лечения пациента с перипротезной инфекцией, вызванной M. abscessus.
МАТЕРИАЛЫ И МЕТОДЫ
Из данных историй болезни и выписных документов известно, что пациентке Х. 1957 г. р. (180 см, 68 кг) с двухсторонним идиопатическим коксартрозом 3 стадии в июне 2018 г. по месту жительства выполнено тотальное бесцементное эндопротезирование левого тазобедренного сустава (ТБС). Послеоперационный период протекал без особенностей. В октябре того же года пациентке выполнено тотальное бесцементное эндопротезирование правого ТБС в том же стационаре. В раннем послеоперационном периоде манифестировали признаки острой инфекции послеоперационной раны. На фоне консервативного лечения признаки воспаления были купированы, пациентка выписана на амбулаторное лечение.
Через 3 недели после тотального эндопротезирования правого ТБС развились отёк, покраснение области послеоперационных рубцов правого бедра, открылся свищ с обильным гнойно-геморрагическим отделяемым. Пациентке была рекомендована госпитализация в гнойное хирургическое отделение с диагнозом: флегмона области правого бедра. В ноябре 2018 г. выполнена санация, ревизия флегмоны правого бедра, бактериологический анализ содержимого не выявил возбудителя. За время госпитализации получала системную антибактериальную терапию: ванкомицин, моксифлоксацин, линезолид. На момент выписки отмечали улучшение состояния, снижение количества отделяемого и изменение характера в пользу серозного. Для дальнейшего хирургического лечения пациентке было рекомендовано обратиться в профильное учреждение.
В работе использованы клинические, лабораторные, инструментальные методы диагностики. Пациентка при поступлении подписала информированное добровольное согласие на использование результатов лечения для образовательных и научных целей.
РЕЗУЛЬТАТЫ
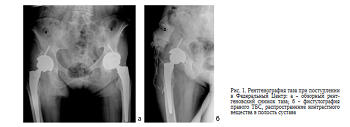
В середине января 2019 г. пациентка госпитализирована в Федеральный центр. Диагноз при поступлении: хроническая глубокая перипротезная инфекция правого ТБС, обострение, свищевая форма (рис. 1, а). Местно при поступлении - гранулирующая рана 2 х 3 см в верхней трети послеоперационного рубца и 2 свищевых хода дистальнее рубца. Диагноз подтвержден фистулографией (рис. 1, б). Сопутствующая патология: артериальная гипертензия 2 степени, 2 стадии, риск сердечно-сосудистых осложнений 3, хронический поверхностный гастродуоденит, гастроэзофагальня рефлюксная болезнь. В анамнезе - аппендэктомия, 3 кесаревых сечения.
Лабораторно выявлены признаки инфекционного процесса: WBC - 8,3 х
109/л (токсикогенная зернистость нейтрофилов ++), СОЭ - 120 мм/час, СРБ - 81 мг/л, гипохромная анемия: Hgb - 74 г/л, RBC - 3,06 х 1012/л, железо сывороточное 3,7 мкмоль/л. В перевязочном кабинете выполнено взятие через свищевой ход 2-х тканевых биоптатов из глубины раны. Для подготовки к операции проводили коррекцию анемии и белковой недостаточности.
16.01.2019 г. выполнена радикальная хирургическая обработка раны с установкой блоковидного спей- сера (рис. 2, а), импрегнированного ванкомицином (10 масс. %). Интраоперационно выявлены признаки острого целлюлита, дефект фасции на протяжении 10 см, фасциит, миозит, затеки кзади и кпереди от бедренной кости. При удалении бедренного компонента произошёл перелом бедренной кости, потребовавший остеосинтеза серкляжной проволокой. Проводили промывание раны растворами антисептиком в объеме 6 литров. Операцию завершили дренированием раны по Редону.
Со дня операции пациентка получала стандартную, принятую в центре, эмпирическую антибиотикотерапию ванкомицином и цефоперазоном/сульбактамом (рис. 3). После получения на 2-е сутки предварительных результатов микробиологического исследования дооперационного материала - рост Fusobacterium varium, была осуществлена смена антибактериальных препаратов на амикацин и левофлоксацин. На пятые сутки после операции были получены окончательные результаты исследования - из дооперационного материала выделен панрезистентный штамм M. abscessus (табл. 1). К антибактериальной терапии был добавлен кларитромицин. На этом фоне отметили обильное намокание повязки раневым отделяемым, которое оставалось значительным к 7 суткам после операции.
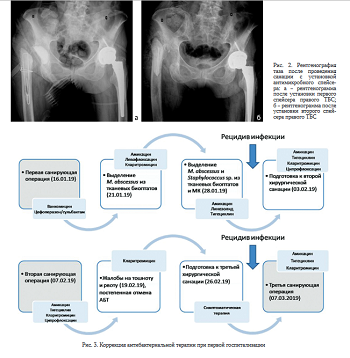
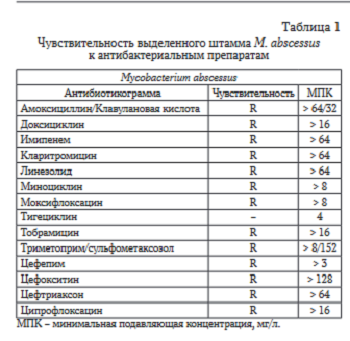
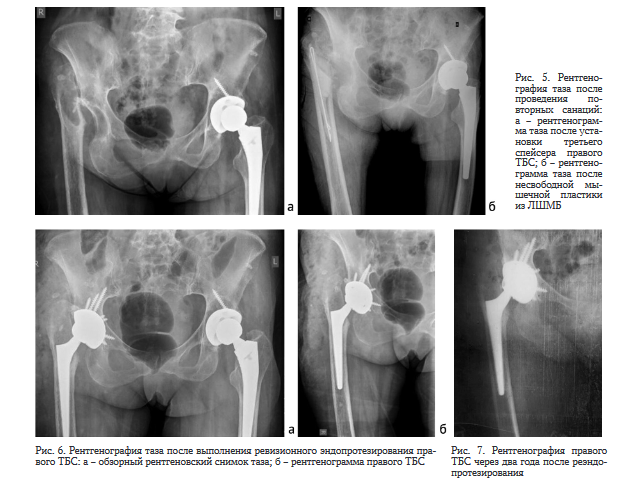
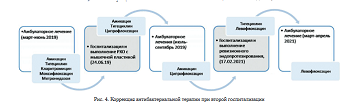
Рост M. abscessus был также получен из интраоперационных тканевых биоптатов и компонентов эндопротеза на 12-е сутки после операции, кроме того, был получен рост неверифицированного штамма Staphylococcus sp. На фоне отрицательной клиниколабораторной динамики сняты швы на всю глубину раны и проведена коррекция АБ-терапии на амикацин, линезолид и тигециклин. На 15-е сутки после первой операции было принято решение о выполнении повторной ревизионной операции. В связи с окончательной верификацией этиологии инфекции, вызванной M. abscessus, пациентка осмотрена хирургом-фтизи- атром. По его заключению, пациентка эпидемически неопасна и не требовала изоляции. Рекомендовано после повторной санации продолжить массивную комбинированную антибактериальную терапию (рис. 4). На 19-е сутки после операции с целью подготовки к оперативному вмешательству, с учетом устойчивости выделенного штамма M. abscessus ко всем тестируемым антибиотикам и отсутствия роста Staphylococcus sp., линезолид был отменен, продолжены амикацин, ти- гециклин и дополнительно назначены кларитромицин и ципрофлоксацин.
07.02.2019 г. (21-е сутки после первой операции) выполнена повторная радикальная хирургическая обработка очага инфекции с переустановкой блоковидного антимикробного спейсера, импрегнированного амикацином (10 масс. %) (рис. 3, б). В ходе операции выявлен острый инфекционный процесс с вовлечением фасции и мышц. Перед установкой нового спей- сера рану обработали пульсирующей струей физиологического раствора с добавлением амикацина (2,0 г на 500 мл) с эффектом кавитации аппаратом Sonoca 300 (Soring, Германия). Принимая во внимание острое течение рецидивирующего инфекционного процесса, были наложены наводящие швы на фасцию и кожу.
В послеоперационном периоде проводили помимо антибактериальной и симптоматическую терапию: обезболивание, коррекцию анемии и белковой недостаточности, витаминотерапию. С целью локальной АБТ по установленным дренажам вводили раствор 0,5 % диоксидина 20 мл однократно в течение 5 дней. Послеоперационная рана заживала вторичным натяжением.
На 12-е сутки после второй операции пациентку стала беспокоить тошнота и рвота, связанные с введением антибиотиков, в связи с чем назначили противорвотные препараты и начали сокращать количество получаемых АБ-препаратов. Сначала отменили амикацин и ципрофлоксацин, однако жалобы на тошноту, рвоту сохранялись, через трое суток отменили кларитроми- цин, еще через сутки - тигециклин, после чего пациентку перестали беспокоить тошнота и рвота. Однако на фоне отмены АБ-терапии развился второй рецидив инфекции с расхождением краев раны, и 26.02.2019 г. (19-е сутки после второй операции) принято решение о проведении третьей санирующей операции. Начата подготовка к выполнению хирургического вмешательства: коррекция анемии и белковой недостаточности. С учетом предшествующих жалоб на фоне проведения АБ-терапии со дня хирургического лечения были назначены амикацин, тигециклин, кларитромицин.
07.03.2019 г. выполнена третья санирующая операция (рис. 5, а) с повторной переустановкой блоковидного антимикробного спейсера, дополнительно импрегниро- ванного меропенемом (10 масс. %). Послеоперационная рана ушита с формированием фистулы. В послеоперационном периоде рана зажила на всем протяжении, кроме фистулы в нижнем углу. 21.03.19 г. пациентка выписана на амбулаторное лечение с рекомендацией продолжить системную антибактериальную терапию в дневном стационаре по месту жительства (рис. 4).
В период с 26.03.2019 г. по 18.06.19 г. пациентка находилась на консервативном лечении по месту жительства, где получила амикацин, тигециклин, моксифлоксацин, кларитромицин, метронидазол. На всем протяжении АБТ выполняли лабораторный контроль с целью выявления нежелательных лекарственных реакций. С момента выписки и до поступления в Федеральный центр принимала моксифлоксацин, метронидазол, кларитромицин.
24.06.2019 г. пациентка повторно поступила в отделение гнойной хирургии для выполнения этапного хирургического лечения. Диагноз при поступлении: хроническая рецидивирующая глубокая перипротезная инфекция правого ТБС, обострение, свищевая форма. Хронический остеомиелит правой бедренной и тазовой кости, 4 (B), l, обострение. Местно при осмотре: послеоперационный рубец 20 см в области правого ТБС, в нижнем углу функционирующая фистула с обильным серозно-гнойным отделяемым.
Лабораторно определены следующие показатели: WBC - 5,4 х 109/л, СОЭ - 48 мм/час, СРБ - 5,1 мг/л, а также диагностирована гипохромная анемия: Hgb - 107 г/л, RBC - 3,42 х 1012/л.
26.06.2019 г. выполнена операция в объеме: радикальная хирургическая обработка раны, удаление блоковидного спейсера и замещение дефекта несвободным мышечным лоскутом из латеральной широкой мышцы бедра (ЛШМБ) (рис. 5, б). Со дня операции пациентка переведена на парентеральную АБТ: амика- цин, тигециклин, ципрофлоксацин.
Рана заживала первичным натяжением, дренажи удалены на 5-е сутки после операции. В послеоперационном периоде проводили симптоматическую терапию. Рост микроорганизмов из интраоперационных тканевых биоптатов и удаленной конструкции не получен. Антибактериальную терапию продолжали до 14-х суток после операции. На 15-е сутки после операции пациентка выписана на амбулаторное лечение с рекомендацией продолжить АБТ в объеме: амикацин, ципрофлоксацин в течение 8 недель.
Через год (17.02.2021 г.) пациентка поступила для выполнения ревизионного эндопротезирования с диагнозом: хроническая рецидивирующая глубокая пе- рипротезная инфекция правого ТБС, ремиссия.
Хронический остеомиелит правой бедренной и тазовой кости, 4 (B), l, ремиссия. В аспирате из правого ТБС рост микроорганизмов не получен. Status localis: послеоперационный рубец 45 см в области правого бедра без признаков острого воспаления. Укорочение правой нижней конечности - 5 см. Лабораторные признаки обострения инфекционного процесса отсутствовали: WBC - 5,1 х 109/л, СОЭ - 11 мм/час, СРБ - 1,13 мг/л.
Выполнено ревизионное эндопротезирование правого ТБС при помощи эндопротеза бесцементной фиксации (Zimmer Biomet, США) (рис. 6). Послеоперационная рана зажила первичным натяжением. Со дня операции получала системную АБТ: тигециклин, левофлоксацин. На 7-е сутки получены результаты интраоперационных посевов, в 1 из 5 биоптатов выявлен рост MSSE. АБТ продолжена до 14-х суток после операции. На амбулаторном этапе пациентке рекомендовано продолжить прием ле- вофлоксацина 0,5 г 2 раза в сутки в течение 1 месяца.
В ходе заочной консультации в феврале 2023 г. пациентка не предъявляет жалоб со стороны очага инфекционного процесса. Послеоперационный рубец 45 см без особенностей. Оставшееся укорочение правой нижней конечности 3 см компенсируется ортопедической обувью. Лабораторные показатели в пределах нормы: WBC - 4,09 х 109/л, СОЭ - 15 мм/час, СРБ - 4,9 мг/л, а также Hgb - 138 г/л, RBC - 4,20 х 1012/л. На контрольных рентгенограммах визуализируется стабильный эндопротез правого ТБС (рис. 7).
ОБСУЖДЕНИЕ
Лечение инфекции, вызванной M. abscessus, является сложной задачей вследствие природной устойчивости возбудителя к широкому спектру антибактериальных лекарственных средств. Как правило, необходимо назначение минимум трех антибиотиков, активных в отношении возбудителя [7].
Случаи перипротезной инфекции, вызванной M. abscessus, в мировой литературе описаны в виде единичных клинических наблюдений. В одном из них, у пожилого пациента 78 лет развился острый двусторонний инфекционный процесс через 5 недель после билатерального эндопротезирования коленных суставов [8]. Курс эмпирической противотуберкулезной терапии (рифампицин, изониазид, пиразинамид и этамбутол), а также санация суставов с заменой модульных компонентов не привели к успеху. После первого рецидива выполнена двусторонняя установка антимикробных спейсеров. Для лечения второго рецидива выполнен артродез правого коленного сустава аппаратом Илизарова и двухэтапное лечение левого коленного сустава на фоне комбинации рифабутина, кларитромицина и амикацина. В результате 1,5 лет лечения и 7 операций удалось купировать инфекционный процесс, вызванный M. abscessus.
Известен случай полиорганного поражения M. abscessus у пациента с хронической болью в спине с узловым поражением правой голени, без лихорадки, озноба, сыпи, одышки или кашля. Лабораторные данные показали умеренный лейкоцитоз. На компьютерной томографии грудной клетки выявлены двусторонние кавитационные узелки. В биоптатах кожи, мокроте и посевах крови обнаружены M. abscessus и назначена терапия ме- ропенемом, тигециклином и амикацином. Пациент был повторно госпитализирован с усилением болей в пояснице. При магнитно-резонансной томографии поясничного отдела позвоночника выявлены деструктивные изменения тел L4 и L5 позвонков на фоне остеомиелита. Посев крови и биопсия кости снова выявили M. abscessus. Выполнена эхокардиограмма в связи со стойкой бактериемией, которая выявила крупные вегетации на трикуспидальном клапане и мелкие вегетации на митральном клапане. Терапия была изменена на курс амикацина с цефокситином в течение 8 недель и имипенем на двенадцать месяцев [9].
Кроме того, описана внутрибольничная вспышка септического артрита, вызванная НТМБ, после инъекций кортикостероидов [10]. Авторы отмечают, что клинические врачи должны иметь в виду, что микобактериальные инфекции, включая M. abscessus, являются одним из дифференциальных диагнозов у пациентов с подострым артритом и инфекцией мягких тканей [6]. Несмотря на длительную комбинированную антибактериальную терапию, лечение инфекций, вызванных M. abscessus, часто оказывается безуспешным, что приводит к прогрессирующему заболеванию и, в итоге, к летальному исходу [7]. Fukui с соавторами описали летальный случай при инфекции, вызванной M. abscessus, у пациента, получавшего в течение 17 лет кортикостероиды. На рентгенограмме правого локтевого сустава регистрировали остеолиз, магнитно-резонансная томография выявила жидкость в правом локтевом суставе. Рост M. abscessus регистрировали из суставной жидкости и в посевах крови. Пациенту было проведено антимикробное лечение кларитромицином, амикаци- ном и имипенемом/циластатином в сочетании с хирургической обработкой раны и, несмотря на то, что через 1 неделю посев крови и суставной жидкости был отрицательным, пациент умер через 6 недель после начала антимикробного лечения [6]. В нашем случае суммарная длительность АБТ составила 8 месяцев, пациентка получала, в том числе, амикацин, тигециклин, ципрофлокса- цин, кларитромицин.
В другом клиническом наблюдении у 84-летнего пациента развилась перипротезная инфекция коленного сустава и сепсис через 8 недель после операции [3]. Две последовательных ревизии с заменой модульных компонентов оказались безуспешны. В ходе двухэтапного лечения удалось купировать инфекционный процесс. В качестве антибактериальных препаратов были задействованы ванкомицин, азитромицин, амикацин, тигециклин, цефокситин, ципрофлоксацин и линезолид. Общий срок лечения составил 84 недели (более 1,5 лет), в ходе которого выполнены 4 операции на коленном суставе.
Существуют описанные случаи других локализаций ортопедической инфекции, вызванной M. abscessus. Wong и соавторы описывают два случая инфекции стопы после открытых переломо-вывихов. В одном случае пациентку лечили кларитромицином и доксициклином, во втором - цефокситином, кларитромицином и доксициклином. Через 10 месяцев после санации инфекция была купирована [11]. M. abscessus также может быть причиной остеомиелита грудного отдела позвоночника [12-14], разрыва сухожилия сгибателя кисти [15], постинъекционного септического артрита [16].
В представленном нами случае хронической рецидивирующей перипротезной инфекции потребовалось 5 хирургических вмешательств, длительная комбинированная антибиотикотерапия и два года комплексного лечения для купирования инфекционного процесса, вызванного M. abscessus. Остаточное укорочение правой нижней конечности на 3 см стало следствием длительно текущего инфекционного процесса и множества оперативных вмешательств, которые привели к контрагированию мышц бедра при относительной сохранности костей, образующих ТБС. В настоящий момент пациентка использует ортопедическую обувь для компенсации неравенства длины конечностей, что позволяет ей двигаться без дополнительной опоры.
Врачи при назначении таргентной терапии могут ориентироваться только на результаты антибиотикочувствительности конкретного изолята M. abscessus, однако, из-за особенностей бактериологического диагностики НТМБ, корректные результаты будут получены не ранее, чем через 5 дней после взятия материала (для медленно растущих микобактерий - от 7 дней). Кроме того, данный вид НТМБ характеризуется экстремальным профилем резистентности к антибиотикам. В рамках персонализированной медицины можно также расширить терапевтические подходы этиотропной терапии за счет генно-инженерных бактериофагов или подобранных комбинаций препаратов в соответствии с определением их синергидной антимикробной активности против конкретного изолята. Экспериментально установлена эффективность новых ингибиторов бета-лактамаз, в том числе авибактама, против M. abscessus [17]. Показан синергетический эффект комбинаций противомикробных препаратов ван- комицин/кларитромицин и двойной бета-лактамной терапии, что предполагает их возможное использование
в схемах лечения с несколькими препаратами [18, 19]. Кроме того, бактериофаготерапия оказалась эффективной в тяжелом случае диссеминированной инфекции M. abscessus [20]. Несмотря на то, что многие из этих экспериментальных терапевтических средств демонстрируют активность in vitro в отношении M. abscessus, большинство из них не имеют в настоящее время доказательной базы об их эффективности при клиническом применении для лечения инфекций, вызванных данным возбудителем.
в схемах лечения с несколькими препаратами [18, 19]. Кроме того, бактериофаготерапия оказалась эффективной в тяжелом случае диссеминированной инфекции M. abscessus [20]. Несмотря на то, что многие из этих экспериментальных терапевтических средств демонстрируют активность in vitro в отношении M. abscessus, большинство из них не имеют в настоящее время доказательной базы об их эффективности при клиническом применении для лечения инфекций, вызванных данным возбудителем.
ЗАКЛЮЧЕНИЕ
Длительная агрессивная антибиотикотерапия в комбинации с этапным хирургическим лечением позволяет добиться успеха. Для этого необходима слаженная работа бактериологов, ортопедов, клинических фармакологов и инфекционистов. Практикующим врачам необходимо знать о возможности развития нетуберкулезной микобактериальной ортопедической инфекции и корректно выполнять дифференциальную диагностику с другими инфекционными патологиями.
СПИСОК ИСТОЧНИКОВ
1. Abdelaal HFM, Chan ED, Young L, et al. Mycobacterium abscessus: It's Complex. Microorganisms. 2022;10(7):1454. doi: 10.3390/ microorganisms10071454
2. Ferrell KC, Johansen MD, Triccas JA, Counoupas C. Virulence Mechanisms of Mycobacterium abscessus: Current Knowledge and Implications for Vaccine Design. Front Microbiol. 2022;13:842017. doi: 10.3389/fmicb.2022.842017
3. Nengue L, Diaz MAA, Sherman CE, et al. Mycobacterium abscessus Prosthetic Joint Infections of the Knee. J Bone Jt Infect. 2019;4(5):223-226. doi: 10.7150/jbji.36286
4. Rampacci E, Stefanetti V, Passamonti F, Henao-Tamayo M. Preclinical Models of Nontuberculous Mycobacteria Infection for Early Drug Discovery and Vaccine Research. Pathogens. 2020 6;9(8):641. doi: 10.3390/pathogens9080641
5. Vietor FI, Nelson TB. Difficulty in diagnosis and management of musculoskeletal nontuberculous mycobacterial infections. IDCases. 2022;29:e01527. doi: 10.1016/j.idcr.2022.e01527
6. Fukui S, Sekiya N, Takizawa Y, et al. Disseminated Mycobacterium abscessus Infection Following Septic Arthritis: A Case Report and Review of the Literature. Medicine (Baltimore). 2015;94(21):e861. doi: 10.1097/MD.0000000000000861
7. Meir M, Barkan D. Alternative and Experimental Therapies of Mycobacterium abscessus Infections. Int J Mol Sci. 2020;21(18):6793. doi: 10.3390/ ijms21186793
8. Malhotra R, Bala K, Gautam D, et al. Mycobacterium abscessus Periprosthetic joint infection following bilateral Total Knee arthroplasty. IDCases. 2019;17:e00542. doi: 10.1016/j.idcr.2019.e00542
9. Rahi MS, Reyes SP, Parekh J, et al. Disseminated Mycobacterium abscessus infection and native valve endocarditis. Respir Med Case Rep. 2021;32:101331. doi: 10.1016/j.rmcr.2020.101331
10. Jung SY, Kim BG, Kwon D, et al. An outbreak of joint and cutaneous infections caused by non-tuberculous mycobacteria after corticosteroid injection. Int J Infect Dis. 2015;36:62-9. doi: 10.1016/j.ijid.2015.05.018
11. Wong KP, Tang ZH, Tan GM. Mycobacterium fortuitum and Mycobacterium abscessus infections in the foot and ankle in two immunocompetent patients. Biomedicine (Taipei). 2020;10(4):52-56. doi: 10.37796/2211-8039.1021
12. Kadota N, Shinohara T, Hino H, et al. Mycobacterium abscessus ssp. abscessus infection progressing to empyema from vertebral osteomyelitis in an immunocompetent patient without pulmonary disease: a case report. BMC Pulm Med. 2019;19(1):100. doi: 10.1186/s12890-019-0860-4
13. Farid F, Nakamae T, Kamei N, et al. Vertebral osteomyelitis due to Mycobacterium abscessus subsp. massiliense with paravertebral abscess: A case report and review. J Infect Chemother. 2023:S1341-321X(23)00134-4.
14. Omori K, Kitagawa H, Tadera K, et al. Vertebral osteomyelitis caused by Mycobacteroides abscessus subsp. abscessus resulting in spinal cord injury due to vertebral body fractures. J Infect Chemother. 2022;28(2):290-294.
15. Tomori Y, Mochizuki T, Ohno H, et al. Purulent Flexor Tendon Rupture of the Hand due to Mycobacterium abscessus Infection: A Case Report and Review of the Literature. J Nippon Med Sch. 2022;89(3):347-354.
16. Lee BI, Jang BW, Choi HS, et al. Arthroscopic treatment of Mycobacterium massiliense septic arthritis outbreak after intra-articular injection: A case-series report and literature review. Medicine (Baltimore). 2021;100(5):e23839.
17. Kaushik A, Ammerman NC, Lee J, et al. In Vitro Activity of the New p-Lactamase Inhibitors Relebactam and Vaborbactam in Combination with p-Lactams against Mycobacterium abscessus Complex Clinical Isolates. Antimicrob Agents Chemother. 2019;63(3):e02623-18. doi: 10.1128/ AAC.02623-18
18. Mukherjee D, Wu ML, Teo JWP, Dick T. Vancomycin and Clarithromycin Show Synergy against Mycobacterium abscessus In Vitro. Antimicrob Agents Chemother. 2017;61(12):e01298-17. doi: 10.1128/AAC.01298-17
19. Story-Roller E, Maggioncalda EC, Lamichhane G. Select p-Lactam Combinations Exhibit Synergy against Mycobacterium abscessus In Vitro. Antimicrob Agents Chemother. 2019;63(4):e02613-18. doi: 10.1128/AAC.02613-18
20. Dedrick RM, Guerrero-Bustamante CA, Garlena RA, et al. Engineered bacteriophages for treatment of a patient with a disseminated drug-resistant Mycobacterium abscessus. Nat Med. 2019;25(5):730-733.
Информация об авторах:
1. Алина Рашидовна Касимова - кандидат медицинских наук, клинический фармаколог, доцент
2. Андрей Александрович Кочиш - кандидат медицинских наук, врач травматолог-ортопед
3. Екатерина Михайловна Гордина - кандидат медицинских наук, старший научный сотрудник
4. Анна Николаевна Рукина - заведующая лабораторией, младший научный сотрудник
5. Василий Алексеевич Артюх - доктор медицинских наук, заведующий отделением
6. Светлана Анатольевна Божкова - доктор медицинских наук, доцент, руководитель научного отделения, заведующая отделением
Вклад авторов
Касимова А.Р. - разработка идеи статьи, поиск литературы, анализ и интерпретация результатов, написание и редактирование текста статьи, подготовка работы к публикации.
Кочиш А.А. - анализ и интерпретация результатов, написание и редактирование текста статьи.
Гордина Е.М. - подготовка и написание первоначального проекта работы, поиск литературы, редактирование текста статьи.
Рукина А.Н. - анализ и интерпретация результатов.
Артюх В.А. - контроль и руководство планированием и выполнением исследовательской работы, включая наставничество.
Божкова С.А. - ответственность за управление и координацию планирования и проведения исследовательской деятельности.
Теги: инфекция
234567 Начало активности (дата): 16.11.2023 21:25:00
234567 Кем создан (ID): 989
234567 Ключевые слова: ортопедическая инфекция, перипротезная инфекция, нетуберкулезные микобактерии, Mycobacterium abscessus, антибак-териальная терапия
12354567899
Похожие статьи
Применение индивидуального импланта при ревизионном эндопротезировании тазобедренного сустава с костным дефектом типа IV по PaproskyГематологические маркеры перипротезной инфекции при ревизионном эндопротезировании тазобедренного сустава
Рентген на дому 8 495 22 555 6 8
Клиническая эффективность и точность выравнивания механической оси при роботизированном тотальном эндопротезировании коленного сустава
Влияние предшествовавшего оперативного лечения на результаты тотального эндопротезирования тазобедренного сустава у молодых пациентов с диспластическим коксартрозом