 29.09.2022
29.09.2022
Курс медицинской рентгенологии. Рентгенодиагностика. Остеохондропатии. Часть 2. Глава 6
К этой группе заболеваний костей относятся некрозы эпифизов длинных трубчатых костей и схожие с ними изменения со стороны некоторых эпофизов и коротких косточек
К этой группе заболеваний костей относятся некрозы эпифизов длинных трубчатых костей и схожие с ними изменения со стороны некоторых апофизов и коротких косточек. С. А. Рейнберг предлагает все остеохондропатии разделить на 4 группы: 1) остеохондропатии эпифизарных концов цилиндрических костей (эпи-физеонекрозы), 2) остеохондропатии коротких губчатых костей, 3) остеохондропатии апофизов и 4) частичные (клиновидные) остеохондропатии суставных поверхностей.
Вся эта группа костных заболеваний стала известной лишь благодаря рентгенологическому методу исследования. Этот же метод и в настоящее время является наиболее надежным в распознавании остеохондропатий. Параллельное изучение клинической и рентгенологической картины болезней обогатило клинику настолько, что в настоящее время диагноз остеохондропатии возможен в ряде случаев на основании одного лишь клинического исследования.
Гистологические исследования, главным образом берлинского хирурга-рентгенолога Аксхаузена, при ряде заболеваний этой группы подвели прочный анатомический фундамент под рентгеновскую картину и дали при большинстве относящихся сюда заболеваний возможность интерпретации рентгенограмм с гистологической точностью. Отдельные заболевания из группы остеохондропатий остаются, однако, и сейчас еще мало или совсем не изученными (как, например, болезнь Шойэрман—May) и об изменениях приходится судить только на основании идентичности рентгенологических изменений при сравнении с анатомически изученными заболеваниями. Гистологическая картина большинства остеонходропатий сводится к некрозу костных балочек и костного мозга при сохранности покрывающего хряща и отсутствии признаков воспаления. Поэтому остеохондропатии с полным правом называются асептическими субхондральными некрозами. В последующих стадиях наблюдаются процессы рассасывания некротических масс и восстановление костной структуры.
Схематически весь процесс делится на пять стадий в зависимости от анатомических изменений. Каждой стадии анатомических изменений соответствует определенная рентгенологическая картина.
В первой стадии остеохондропатии, когда под микроскопом уже налицо некроз костных балочек и костного мозга, рентгенограмма не показывает каких бы то ни было изменений, и в этой стадии болезнь рентгенологически не распознается. При наличии клинического подозрения на остеохондропатию в таких случаях необходимо приступить к рентгенологическому наблюдению за больным путем производства повторных снимков через известные промежутки времени (от 10 до 20 дней).
Вторая стадия анатомически характеризуется наступлением импрессионного перелома некротических костных балок. Отдельные костные трабекулы ломаются и вклиниваются друг в друга. В таком «поле костных обломков» на е. икицу площади приходится значительно больше костной ткани, чем при нормальных условиях, что обусловливает резкое повышение интенсивности тени на рентгенограмме. Одновременно наблюдается при рентгенологическом исследовании и уменьшение высоты, сплющивание пораженной головки пли косточки и некоторое расширение рентгеновской суставной щели.
В третьей стадии обнаруживаются уже явления рассасывания. Со стороны покрывающего хряща и эпифизарной зоны в омертвевший участок врастают хрящевые и соединительнотканные тяжи. Эти хрящевые и соединительнотканные элементы внедряются, прорастают и окружают отдельные участки некротических масс и разъединяют их на отдельные фрагменты. Ввиду того, что ни хрящ ни соединительная ткань не задерживают рентгеновых лучей, измененная головка, апофиз или короткая косточка утрачивает на рентгенограмме гомогенность тени, которая наблюдалась во второй стадии. Вместо этого их тени расслоены на отдельные участки затемнения и просветления. Остаточные участки некротических костных масс выделяются интенсивностью своей тени и имеют некоторое сходство с секвестрами (стадия фрагментации). В этой стадии под микроскопом наблюдается иногда уже образование мелких кист, которые, однако, не видны еще на рентгенограмме.
В четвертой стадии прослеживается восстановление губчатой костной структуры и формируются основные контуры измененных головок. Нередко теперь выявляются и отдельные мелкие кистозные просветления.
Пятая стадия определяется вполне законченным процессом восстановления живой костной ткани с наличием вторичных изменений характера деформирующего остеоартроза.
Деление на стадии, как было указано, служит только схемой; в действительности одновременно наблюдаются часто элементы и одной и другой стадии, как, например, второй и третьей или третьей и четвертой стадий.
Этиология остеохондропатий остается по настоящее время невыясненной, несмотря на детальное изучение морфогенеза. Предложено множество теорий, из которых ни одна не подкреплена достаточным фактическим материалом, чтобы получить общее признание. О уверенностью можно лишь сказать, что непосредственной причиной некроза является нарушение артериального питания. Главнейшими теориями являются эмболическая теория Аксхаузена, травматическая, теория врожденной слабости, эндокринная, нейрогенная теория и теория расстройства правильного окостенения. Едва ли все заболевания группы остеохондропатии имеют единый каузальный геннез. С другой стороны, можно предположить, что самые различные причины могут привести к прекращению питания с последующим некрозом.
Эпифизeoнекрозы
Болезнь Лсгг — Кальвс — Дсртеса, эпифизеонекроз головки бедра (ostechondropathia coxae juvenilis Legg—Calve—Perthes). Заболевание впервые описано Пертесом в Германии и одновременно и независимо от него Кальвево Франции и Леггоном в Америке в 1920 году. Заболевание наблюдается довольно часто, преимущественно у мальчиков в возрасте 5—12 лет, но нередко и в более позднем периоде эпифизарного роста кости. Заболевание протекает в среднем от 3 до 5 лет, а в более легких случаях заканчивается в 2—3 года.
Первыми клиническими признаками являются в ряде случаев нерезкие боли в области тазобедренного сустава, наступающие после длительной функциональной нагрузки сустава.
Иногда боли локализуются больше в коленном суставе или ощущаются больными как мышечные. Боли то сопровождаются прихрамыванием, то походка остается свободной.
Объективное исследование, как правило, в этой стадии не обнаруживает каких-либо отклонений от нормы или же выявляется уже некоторое затруднение при отведении бедра. Этой первой стадии заболевания соответствует вполне нормальная рентгеновская картина (рис. 149).
Во второй стадии клиническая картина мало меняется, по затруднение отведения бедра более резко выражено и прихрамывание наблюдается чаще. На рентгенограмме вырисовывается интенсивная гомогенная тень уменьшенной, частично сплющенной головки с резко очерченными слегка волнистыми контурами (рис. 150). Рентгеновская суставная щель обычно слегка расширена. При одностороннем заболевании разница между нормальной и измененной соловкой выступает особенно рельефно. При двустороннем поражении, которое наблюдается редко, изменения меньше бросаются в глаза и требуется известное внимание, чтобы не просмотреть патологического процесса. При одностороннем поражении сонету ют производить рентгенологическое исследование и второго сустава, так как иногда встречаются изменения в головке бедра без наличия субъективных жалоб.
Третья стадия наблюдается в практической работе наблюдается чаще всего. В этой стадии боли выражены более интенсивно.
Отведение резко ограничивается из-за мышечных контрактур, появляется положительный симптом Тренделенбурга и нередко развивается умеренная атрофия мягких тканей бедра. Сгибание и разгибание в тазобедренном суставе остаются свободными или ограничиваются лишь весьма незначительно. Рентгенограмма дает в этой стадии характерную картину (рис. 151). Головка еще больше сплющивается, тень ее негомогенная, а пронизана полосками и мелкими участками просветления. Полоски просветления сливаются у основания головки со светлой линией эпифизарного хряща.
Другая полоска внедряется со стороны fovea capitis, соответственно соединительнотканным тяжам, исходящим из круглой связки головки бедра. В результате в головке выделяются от 3 до 5 участков интенсивного затемнения, обусловленных остаточными некротическими костными массами. Эти затемнения нерезко очерчены и имеют неровные, сильно извилистые контуры.
Одновременно отмечаются изменения и со стороны шейки. Эпифизарный рост тормозится и шейка укорачивается. Под влиянием самого процесса и измененной статики наступают реактивные периостальные изменении в виде усиленного периостального костеобразования и шейка немного утолщается, главным образом на наружноверхней стороне ее. Головка бедра часто оказывается смещенной кзади (ретроверзия головки). В этой стадии рентгенологически иногда наблюдается умеренный остеопороз всей бедренной кости. Третья стадия продолжается 1 1/2—2 1/2 года и очень постепенно переходит в четвертую.
Деформированная головка может чисто механически ограничивать размах движений в вертлужной впадине. Полное клиническое излечение наступает приблизительно лишь в 20—25% всех случаев, в остальных 75—80% остаются незначительные ограничения подвижности в суставе.
В пятой стадии губчатая структура головки восстановлена полностью и нередко имеются уже вторичные костные разращения характера деформирующего остеоартроза, которые и приводят больного к врачу (рис. 152). Между окончанием основного процесса и появлением болей проходят в ряде случаев годы полного благополучия; в других случаях жалобы, обусловленные деформирующим остеоартрозом, присоединяются непосредственно к симптомам основного заболевания. Вполне понятно, что обширные вторичные костные разращения при деформирующем остеоартрозе могут еще больше ограничить подвижность в тазобедренном суставе.
Рентгенологически болезнь Пертеса приходится диференцировать только в третьей стадии с туберкулезным поражением головки и с редкими изменениями головки при некоторых эндокринных заболеваниях. Диференциальный диагноз легок. Секвестры при туберкулезе не дают интенсивной тени, контуры туберкулезных секвестров не так резко очерчены, как при болезни Пертеса, а смазаны. При туберкулезе в стадии секвестрации всегда резко выражен остеопороз, при болезни Пертеса остеопороза пли вовсе не наблюдается или он выражен в слабой степени. В случаях резких вторичных разращений в пятой стадии болезни иногда весьма трудно по одной лишь рентгенограмме распознать первоначальный характер процесса, и тогда приходится ограничиться диагнозом деформирующего остеоартроза.
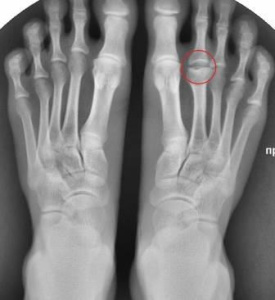
Болезнь Альбана Келера (вторая болезнь Alban Коhlег’а), т. е. эпифизеонекроз головки второй метатарзальной кости. Это заболевание наблюдается сравнительно часто, преимущественно у девушек в возрасте от 13 до 18 лет, иногда же и в более позднем периоде. Вторая болезнь Келера хорошо изучена как с гистологической, так и с клинической и рентгенологической сторон. Рентгенологическая картина настолько характерна, что диференциальной диагностики этой болезни не существует, она является излишней.
Сущность анатомического процесса сводится, как и при болезни Пертеса, к субхондральному асептическому некрозу со вторичным импрессионным переломом, последующим рассасыванием некротических масс и восстановлением костной ткани (рис. 149). Асептический некроз наблюдается не только со стороны головки второй метатарзальной кости, но и со стороны третьей (в 10% всех случаев), более редко со стороны четвертой и. как исключение, и со стороны пятой плюсневой кости. Никогда не поражается головка первой метатарзальной кости. В некоторых случаях поражены головки двух или даже трех метатарзальных костей на одной или на разных стопах одного и того же больного.
В первой стадии больные отмечают умеренные боли при ходьбе, и на тыле стопы непосредственно над головкой развивается небольшая припухлость. Давление над головкой оказывается резко болезненным. Рентгеновский снимок, произведенный в этой стадии, которая длится1—2 месяца, показывает нормальную картину.
о второй стадии, в стадии импрессионного перелома, на рентгенограмме определяется уплощение пораженной головки и значительное увеличение интенсивности ее тени. Вся метатарзальная косточка немного укорачивается, и весь палец отходит немного кзади. Рентгеновская суставная щель всегда слегка расширена и также смещена кзади. Клиническая картина может оставаться стационарной в течение трех первых стадий. При покое боли быстро стихают и припухлость на тыле стопы уменьшается. Кожа остается нормальной или же появляется нерезкая краснота и незначительное повышение местной кожной температуры.
Третья стадия, как и при других остеохондропатиях, характеризуется фрагментацией тени головки вследствие появления полосок просветления. При втором заболевании Келера раньше всего рассасываются некротические массы красных отделов головки, и остаточная интенсивная тень расположена в центре.
Эпифизарная линия частично сливается с просветлениями врастающих хрящевых и соединительнотканных масс. Одновременно вокруг метафиза и дистальной половины днафиза развиваются мощные периостальные костные наслоении с совершенно гладкими контурами. Метатарзальная косточка, в особенности метафиз, увеличивается поэтому в поперечинке.
Уже в третьей стадии наступает и окостенение краевых отделов головки, и вся она принимает форму бокала или блюдечка с высокими краями и углублен ним дном, где видны еще остатки некротических масс. Полного восстановления пораженной головки почти никогда не происходит. В четвертой стадии находят ту же деформацию головки, но костная структура уже восстановлена (рис. 153). Размеры метафиза и диафиза опять не много уменьшаются ввиду более плотного прилегания периостальных наслоений к корковому слою. Следов некротических масс в четвертой стадии уже не обнаруживается. Боли и припухлость к атому времени обычно уже исчезают. Одновременно начинает деформироваться и основание основной фаланги соответствующего пальца. Деформация фаланги всегда соответствует таковой измененной головки.
Пятая стадия проявляется развитием костных шиловидных и краевых разращений на боковых , тыльной и подошвенной поверхностях головки (рис. 154). Нередко при этой стадии видны небольшие костные тени, расположенные в мягких тканях сустава преимущественно в толще самой капсулы. Костные разращения в ряде случаев обусловливают сильные боли при ходьбе много лет спустя, когда больной уже успел забыть об основном заболевании.
Этим объясняется частое отсутствие указаний в анамнезе на ранее перенесенное заболевание, между тем как рентгенограмма, произведенная в возрасте 40—50 лет показывает характерную картину.
Остеохондропатии коротких губчатых когтей
В этой группе наибольшее практическое значение имеет болезнь Кнпбска (Kienboeek)асептический субхондральный некроз полулунный кости кист и (рис. 155).
Это заболевание также встречается не очень редко, причем чаще у мужчин в возрасте от 16 до 30 лет. При болезни Кннбека момент хронической профессиональной, а иногда и острой, травмы выступает в большей степени, чем при других заболеваниях из группы остеохондропатий.
Клиническая картина заболевания выражается в болях, иногда очень резких, и припухлости на тыле кисти, над полулунной косточкой. Боли усиливаются при работе и уменьшаются при покое. Давление над косточкой вызывает резкую болезненность. Клиническая картина, однако, все же очерчена недостаточно резко, и диагноз в большинстве случаев может быть поставлен только при помощи рентгенологического исследования. И при этом заболевании рентгенограмма в первой стадии не дает указаний на патологические изменения.
Только с наступлением импрессионного перелома сплющенная косточка резко выделяется своей измененной формой и интенсивностью тени. Степень деформации полулунной косточки весьма различна, от небольшого уплощения до уменьшения косточки на 3/4 нормальной величины ее. В последнем случае косточка имеет на рентгенограмме в ладонном положении треугольную форму. Необходимо отметить, что небольшое уплощение лучше заметно на боковой рентгенограмме. В стадии рассасывания костных обломков первые участки просветления появляются обычно в центральных участках кости. Эта картина светлого центра, окаймленного темными краями, патогномонична для третьей стадии.
Первая болезнь Альбана Келера — остеохондропатия ладьевидной кости стопы. Это редкое, заболевание встречается в возрасте от 3 до 7 лет, чаще у мальчиков.
Изменения наблюдаются только на одной стопе, лишь в редких случаях поражаются косточки обеих стоп. Гистологические данные различных исследованных случаев отличаются друг от друга в зависимости от стадии процесса. Один раз гистологически находят некроз, в другом случае обнаруживается замещение костной ткани хрящом.
Клинико-рентгенологическая картина может считаться типичной.
При небольших болях, иногда при легком похрамывании, развивается небольшая пастозная припухлость у внутреннего края тыла стопы. При рентгенологическом исследовании обнаруживается уменьшение тени ладьевидной кости в передне-заднем направлении и резкое усиление интенсивности ее. Контуры косточки волнисты, иногда зазубрены, но всегда резко очерчены. В дальнейшем наблюдается разложение тени косточки на отдельные участки (фрагментация). Начало просветления в тени косточки появляется, как правило, сперва в центре, благодаря врастанию соединительнотканных тяжей с тыльной и подошвенной поверхности, которые не покрыты хрящем. Рентгеновские суставные щели ладьевидной косточки всегда находят расширенными. Через 1 1/2—З года процесс заканчивается полным восстановлением формы и структуры кости.
Болезнь Кальве — остеохондропатия тела позвонка.
Анатомический субстрат рентгеновской картины этого редкого заболевания еще не установлен гистологическим исследованием. Клиника, рентгенологические данные и течение процесса дают, однако, полное право считать болезнь Кальве асептическим некрозом тела позвонка. Поражается всегда только тело одного позвонка преимущественно грудного отдела. Пораженный позвонок равномерно сплющивается сверху вниз и дает интенсивную резко очерченную гомогенную тень.
Передне-задний размер сплющенного тела слегка, увеличен, и передний край его незначительно выступает вперед по сравнению с контурами соседних позвонков.
Задний отдел тела снижается иногда в меньшей степени, и тогда позвонок принимает треугольную форму. Межпозвонковые просветления хрящевых дисков остаются нормальными или же заметно расширены. В этой стадии имеется незначительный кифоз. Боли при болезни Кальве не достигают сильной степени, подвижность позвоночника ограничивается мало.
В диференциалыю-диагностнческом отношении приходится учитывать туберкулезный спондилит и так называемые врожденные плоские позвонки (платиспондилию). При туберкулезе деформированный изъеденный позвонок не имеет метко очерченных контуров и не дает такой интенсивной тени, как при болезни Кальве. При пластиспондении почти всегда несколько позвонков показывают характерные изменения, и позвонки сохраняют нормальную структуру. В редких случаях непреодолимых затруднений вопрос разрешается полностью лишь с помощью наблюдения за динамикой процесса.
Болезнь Кальве обычно оканчивается восстановлением нормальной формы и структуры позвонка, чего не бывает при воспалительных, в частности туберкулезных процессах.
Остеохондропатии апофизов
Болезнь Осгуд — Шлаттера — остеохондропатия бугра берцовой кости. Клиническая картина этого заболевания известна уже давно, но только в 1903 году болезнь была более подробно рентгенологически изучена. Жалобы сводятся к умеренным болям и прихрамываний после функциональной нагрузки ноги. При осмотре уста навливается небольшое плотное резко болезненное утолщение над бугром большеберцовой кости, кожа над утолщением оказывается слегка отечной. Боли уменьшаются или проходят при покое и возобновляются при новой нагрузке. Анатомическая картина процесса еще мало изучена. В одних случаях микроскопическое исследование не открывает грубых изменений, в других — обнаруживаются мелкие кровоизлияния, и лишь редко встречаются мелкие участки некроза.
Рентгеновская картина сама по себе далеко не всегда характерна, и диагноз основывается на сопоставлении клинических и рентгенологических данных. Бугор большеберцовой кости, как известно, развивается из эпифиза (рис. 156). В возрасте 10—13 лет от переднего края эпифиза спускается хоботообразный костный выступ, который отделен от метафпза полоской просветления. Эта полоска просветления обусловлена прокладкой хрящевой ткани. В возрасте 18—19 -лет хоботообразный отросток сливается с метафизом.
Весь этот процесс окостенения показывает такое обилие вариантов, что отличить норму от патологии на основании одного рентгеновского снимка в ряде случаев совершенно невозможно. В части случаев хоботообразный отросток не связан с эпифизом, а выступает как изолированное ядро окостенения или же таких ядер окостенении насчитывается до 5 и больше. Сравнение со здоровой конечностью не разрешает вопроса, так как и в норме окостенение может идти справа и слева по разному типу. Только при резких изменениях допустим диагноз болезни Шлаттера на основании одного рентгенологического исследования без учета клинических данных. В ясно выраженных случаях определяется деформация костного отростка и фрагментация его на ряд отдельных мелких теней (рис. 157). Иногда отдельные фрагменты располагаются вне тени всего бугра. В других случаях уже после синостоза на передней поверхности бугра обнаруживается плоское углубление, в котором расположена отдельная небольшая округлая костная тень. Последние две картины патогномоничны для болезни Шлаттера. Процесс почти всегда оканчивается через 1 1\2 -2 года полным выздоровлением и восстановлением нормальной картины на рентгенограмме.
Только в редких случаях вышеописанные смещенные костные кусочки остаются как бы изолированными и лежат в толще собственной связки надколенника.
Болезнь Хаглюнда Шпица — остеохондропатия бугра пяточной кости. На основании клинико-рентгенологических данных это заболевание рассматривается как расстройство нормального развития бугра, возможно с наличием явлений асептического некроза с последующим восстановлением нормы. Гистологического подтверждения итого взгляда до настоящего времени еще не имеется. Рентгенологическая картина только в выраженных случаях вполне характерна, в основном же диагноз базируется на клинических данных.
Заболевание встречается сравнительно редко в возрасте от 7 до 14 лет, преимущественно лишь на одной ноге. В начале указанного периода в норме появляется на рентгенограмме тень ядра окостенения. Количество ядер колеблется в пределах 1—4—5, причем контуры их и контуры заднего края пяточной кости хорошо очерчены, но всегда слегка шероховаты и извилисты. При остеохондропатии пяточного бугра неровность контуров выражена еще более резко. Тень ядра или ядер теряет свой структурный рисунок и прерывается мелкими участками просветления. Светлая полоса на месте хряща между бугром и пяточной костью немного расширяется. Вполне Доказательным симптомом является смещение теневого фрагмента бугра в сторону. При клиническом исследовании обнаруживается незначительная припухлость и болезненность при давлении над пяточным бугром. Болезнь всегда оканчивается полным излечением.
Основная ценность рентгенологического исследования при болезнях Хаглюнда — Шпица и Осгуд — Шлаттера заключается в возможности исключить какое-либо другое заболевание.
Болезнь Шонерман — Maй (Scheuermann — Май) — остеохондропатия апофизов позвонков или юношеский кифоз. Болезнь встречается относительно часто и имеет большое практическое значение. Поражаются преимущественно юноши в возрасте 12—17 лет. Чрезмерная нагрузка позвоночника несомненно играет значительную роль в развитии этой остеохондропатии, и правильное распознавание начальных стадии позволяет применить ряд профилактических мер.
В возрасте 10—12 лет у верхнего и нижнего края передней поверхности тела позвонка в норме появляется но одной небольшой треугольной хорошо очерченной тени апофизов, обращенных основанием вперед. Эти тени являются рентгенологическим выражением краевой костной каемки Шморля. В апофизах средних или нижних грудных позвонков и разыгрывается в основном весь процесс. Наиболее часто поражаются апофизы тел VI—X грудных позвонков.
Май разделяет все течение процесса на три периода. В первом периоде апофизы утрачивают свои гладкие ровные контуры, которые становятся сильно извилистыми. Также апофизов распадается на отдельные мелкие фрагменты. Одновременно начинают деформироваться и тела позвонков. Во втором периоде на первый план выступают изменения со стороны тел позвонков. Контуры верхней и нижней площадки теперь резко извилисты и имеют бухтообразные выемки. Высота тел уменьшается, причем передние отделы сдавливаются в большей мере, и тело принимает форму треугольника с тупой верхушкой. Структура тел позвонков приобретает пятнистый характер из-за образования участков затемнений. Межпозвонковые хрящи суживаются. Изменение формы позвонков приводит к образованию нерезкого равномерного дугообразного кифоза пораженного отдела— к так называемой круглой спине. В третьем периоде апофизы сливаются с телом позвонка, структура тел восстанавливается, но деформация их остается. В дальнейшем края переднего отдела позвонка шиповидно заостряются, и развивается деформирующий спондилоз. Болезнь в одних случаях протекает довольно быстро, в других же весь процесс растягивается на несколько лет. Клиническая картина не является характерной, и диагноз ставится на основании рентгенологического исследования. Наиболее ценными клиническими симптомами служат умеренные боли в спине, нерасправляющаяся круглая спина и некоторая ригидность пораженного отдела позвоночника.
Частичные (клиновидные) остеохондропатии суставных поверхностей или заболевание Кенига (osteochondritis dissecans Konigi)
Эта группа остеохондропатии с анатомической стороны хорошо изучена. В толше эпифиза развивается клиновидный участок некроза кости, расположенного непосредственно под суставным хрящом. Некротический костный очаг постепенно отграничивается от окружающей здоровой кости. Хрящ над участком некроза кости претерпевает вторичные дегенеративные изменения и истончается. В громадном большинстве случаев такой асептический «секвестр» выталкивается в суставную полость и приобретает значение свободного внутрисуставного тела. Только в редких случаях секвестр не выбрасывается в сустав, а рассасывается на месте. Такой процесс ограниченного некроза получен и экспериментальным путем припомощи введения в артерии взвеси туши, а также и посредством электролиза. Частичная клиновидная остеохондропатия наблюдается по преимуществу в дистальном эпифизе бедренной и в головке плечевой кости и только в редких случаях в эпифизах других крупных суставов (рис. 158).
После прорыва некротического участка в сустав субхондральный костный дефект остается видимым па рентгенограмме в течение длительного времени. Теперь отторгнутый «секвестр» выявляется на рентгенограмме как костная тень в полости сустава, т. е. как внутрисуставная мышь. Величина суставной мыши далеко не всегда соответствует величине нитевидного ложа.
В одних случаях она меньше, в других больше. Размеры суставной мыши зависят от степени рассасывания или же наслоений на поверхности отторгнутого некротического участка фибринозных обызвествленных масс. Клинические симптомы болезни после отторжения секвестра полностью укладываются в картину свободного внутрисуставного тела, время от времени осложняющуюся явлениями так называемого ущемления мыши.
Образование свободных суставных тел происходит не только на почве клиновидной остеохондропатии, и поэтому диагноз заболевания Кенига только тогда полностью обоснован, когда на рентгенограмме помимо суставной мыши контурируется и ложе ее в виде нишевидного углубления в эпифизе.
Теги: костные заболевания
234567 Начало активности (дата): 29.09.2022 16:40:00
234567 Кем создан (ID): 989
234567 Ключевые слова: остеохондропатии, некрозы, костные заболевания, гистологические исследования, деформированная головка
12354567899
Похожие статьи
Курс медицинской рентгенологии. Рентгенодиагностика. Врожденные и приобретенные деформации. Часть 2. Глава 6Курс медицинской рентгенологии. Рентгенодиагностика. Часть 2. Глава 4
Рентген на дому 8 495 22 555 6 8
Курс медицинской рентгенологии. Рентгенодиагностика. Часть 2. Глава 5
Курс медицинской рентгенологии. Рентгенодиагностика. Гнойные заболевания костей и суставов. Часть 2. Глава 6



