 13.02.2026
13.02.2026
Определение границ «стенок вертлужной впадины» в рамках эндопротезирования тазобедренного сустава
Термин «стенки вертлужной впадины» встречается в публикациях по анализу выживаемости эндопротезов и в различных классификациях операций по замене тазобедренного сустава
ВВЕДЕНИЕ
Эндопротезирование при травмах и заболеваниях тазобедренного сустава является методом выбора, позволяющим в сравнительно короткие сроки купировать болевой синдром, восстановить функцию и улучшить качество жизни пациентов. Эндопротезирование тазобедренного сустава берёт истоки в шестидесятых годах прошлого столетия [1], с тех пор многочисленные статьи по анализу результатов, в том числе долгосрочных, и осложнений данной хирургической процедуры публикуют по всему миру [2, 3, 4].
Состояние костной основы для имплантации компонентов эндопротеза является одним из главных факторов надёжности первичной фиксации и выживаемости искусственного сустава. Для описания хирургической техники, анализа отдалённых результатов и осложнений, классифицирования случаев первичного и ревизионного эндопротезирования введено понятие «стенок вертлужной впадины». Термин встречается как в публикациях по анализу выживаемости эндопротезов, так и в различных классификациях операций по замене тазобедренного сустава [5-12]. Данное определение в большей степени относится к теоретическим аспектам эндопротезирования, однако в настоящее время при использовании термина «стенки вертлужной впадины» нет разъяснения в отношении их границ. При этом Е.А. Анисимова с соавт. достаточно подробно описывают параметры вертлужной впадины, в том числе толщину стенок, без уточнения границ последних [13]. В классификации переломов вертлужной впадины AO, помимо колонн, присутствуют повреждения стенок вертлужной впадины, однако границы стенок в рамках предлагаемой системы оценки переломов также не определены [14]. В литературе встречается очень большое количество работ, основанных на классификации АО, посвященных причинам, лечению и последствиям переломов таза и вертлужной впадины, в которых авторы рассматривают повреждения, как колонн, так и стенок вертлужной впадины, однако о том, как определяли границы стенок вертлужной впадины, информации нет [15-22].
Авторы патента РФ от 28.12.2020 «Способ выбора хирургической тактики в зависимости от степени деформации вертлужной впадины и состояния целостности тазового кольца у пациентов с посттравматическим коксартрозом» предлагают оригинальную классификацию посттравматических деформаций вертлужной впадины ASPID на основе трёх критериев, в том числе локализации деформации (передняя, верхняя, задняя и медиальная стенки вертлужной впадины). В данной классификации также не раскрыт способ определения границ перечисленных выше стенок [23, 24].
Следует отметить, что результаты тотального эндопротезирования тазобедренного сустава, выполненного по поводу посттравматического коксартроза 3 ст. с наличием деформаций стенок вертлужной впадины, значительно хуже, чем в результате других причин. Данные случаи не разделены по дефектам стенок вертлужной впадины ввиду отсутствия специальной классификации, в результате чего сложно точно проанализировать причины неудачных результатов [25, 26]
Цель работы — продемонстрировать и теоретически обосновать методику определения границ стенок вертлужной впадины в рамках первичного эндопротезирования тазобедренного сустава.
Таким образом, в настоящее время не описаны способ определения границ стенок вертлужной впадины и локализация границ при эндопротезировании тазобедренного сустава, однако понятие «стенки вертлужной впадины» существует и широко используется.
МАТЕРИАЛЫ И МЕТОДЫ
В работе использованы данные компьютерной томографии костей таза пяти детей 10-12 лет и 30 препаратов костей таза взрослых людей без признаков дисплазии вертлужной впадины.
Для создания 3D-моделей и их анализа с определением необходимых ориентиров, построением плоскостей и разделением вертлужной впадины на стенки использовали специальные компьютерные программы:
Materialise Mimics Research 21.0 и Materialise 3-matic Research 13.0.
Ориентиры определяли так, чтобы линии, проведенные через них в процессе 3D-моделирования на основе компьютерных томограмм, у взрослых были близки к линиям незавершенного остеогенеза, разделяющим стенки вертлужной впадины у детей (рис. 1).
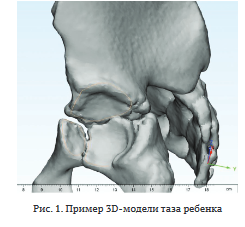
Первым этапом исследования выполнен анализ компьютерных томограмм костей таза детей, проведены построение SD-моделей костей таза и определение экстраацетабулярных фиксированных анатомических ориентиров, через которые можно провести плоскости, разделяющие детскую вертлужную впадину на условные стенки, разделённые хрящом.
На основе компьютерной томографии костей таза формировали их высокоточную трёхмерную поверхность, на которой маркировали точки: наиболее выступающая точка бугорка лонной кости (1); наиболее выступающая точка на гребне лонной кости (2); наиболее выступающая точка седалищного бугра (3) и наиболее выступающая точка передней нижней ости подвздошной кости (4). Формировали плоскость выхода вертлужной впадины: две наиболее выступающие точки вырезки вертлужной впадины (5, 6) и точка на верхней стенке вертлужной впадины (7), полученная путём проведения перпендикуляра от середины линии поперечной связки на верхнюю стенку. Далее определяли точку центра вертлужной впадины на плоскости её выхода (9), — максимальный поперечный диаметр вертлужной впадины и расстояние, разделенные пополам. Дальнейшие построения плоскостей осуществляли относительно плоскости выхода вертлужной впадины и точки (центра вертлужной впадины), полученной путем проведения линии через точку центра вертлужной впадины, перпендикулярной плоскости выхода вертлужной впадины к медиальной стенке (8) (рис. 2).
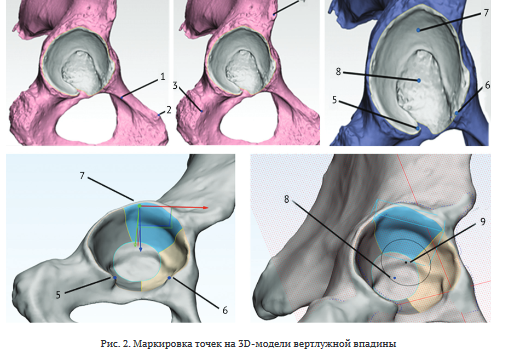
Построение плоскостей осуществляли с использованием точек, расположенных как непосредственно на триангулярной сетке компьютерной модели, так и свободно в трехмерной системе координат. Для построения плоскостей использовали приложения трехмерного моделирования с функционалом обратной разработки Materialise 3-matic Research 13.0 (три точки являются минимально необходимым и достаточным количеством для построения плоскости в трехмерной системе координат). Построения проекции круга (на рис. 2 представлена схема с плоскостью и кругом) на стенку вертлужной впадины выполняли с использованием функции плоскостного чертежа, проекцию линий которого накладывали на поверхность триангуляционной модели под необходимым углом (функция заложена в компьютерной программе). Определение границ вертлужной впадины выполняли с применением инструмента разделения основной сетки на отдельные поверхности, указывая серию точек, впоследствии соединяемых в одну замкнутую линию.
Первую плоскость формировали по точкам: центр вертлужной впадины; наиболее выступающая точка бугорка лонной кости; наиболее выступающая точка на гребне лонной кости (рис. 3, пл. 1). Вторую плоскость формировали по точкам: центр вертлужной впадины; наиболее выступающая точка седалищного бугра; наиболее выступающая точка передней нижней ости подвздошной кости (рис. 3, пл. 2).
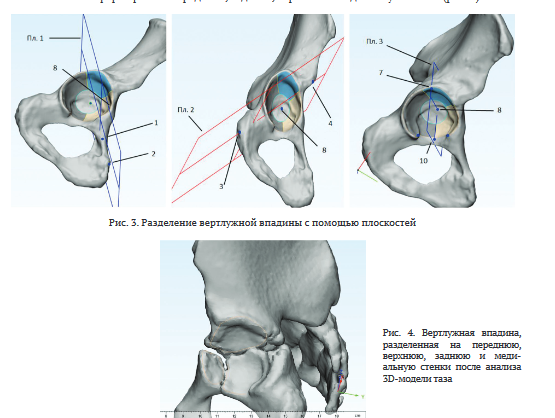
От точки центра вертлужной впадины параллельно плоскости её выхода формировали окружность, радиусом в М максимального поперечного диаметра (так проецируется медиальная стенка). Далее мы строили отрезок, соединяющий две наиболее выступающие точки вырезки вертлужной впадины. На его середине ставили точку, которую проецировали параллельно плоскости выхода вертлужной впадины на медиальную стенку (рис. 3, точка 10). Используя дополнительно третью точку, получали плоскость (рис. 3, пл. 3), которая разделяет фрагмент нижней части вертлужной впадины на передний и задний отделы, что окончательно позволяет сформировать переднюю, заднюю, верхнюю и медиальную стенки (рис. 4).
Вторым этапом выполнено сканирование костей таза взрослых и проведение аналогичных построений, которые в конечном итоге позволяют провести границы стенок вертлужной впадины.
Третьим этапом осуществлено определение долевого соотношения и площади каждой стенки вертлужной впадины в группах детей и взрослых, а также сравнение полученных результатов для выявления погрешности в измерениях с последующим выводом о возможной состоятельности предлагаемой методики. В программе Materialise 3-matic Research 13.0 рассчитаны общая площадь вертлужной впадины (мм), площади каждой стенки вертлужной впадины и их доли относительно общей площади во всех случаях. Результаты занесены в таблицы для сравнения полученных данных с целью определения состоятельности оригинальной методики разделения вертлужной впадины на «стенки» в рамках эндопротезирования тазобедренного сустава.
Использованы несколько методов статистического анализа: однофакторный дисперсионный анализ, непараметрический способ оценки, — ранговый критерий Манна - Уитни (U-критерий, критерий Вилкоксона - Манна - Уитни), который позволяет проверить гипотезу о различии двух выборок, U-статистика U1 и U2 по формулам:
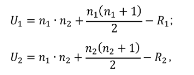
где п1 и п2 — количество обследованных взрослых и детей соответственно.
РЕЗУЛЬТАТЫ
В результате однофакторного дисперсионного анализа выявлено, что соотношения процентных долей верхней, задней и медиальных стенок относительно общей площади поверхности вертлужной впадины у взрослых и детей статистически не различаются (табл. 1), это является подтверждением состоятельности разработанной методики. Незначительно различаются показатели для передней стенки, однако это может быть связано с небольшим количеством измерений в исследуемых выборках.
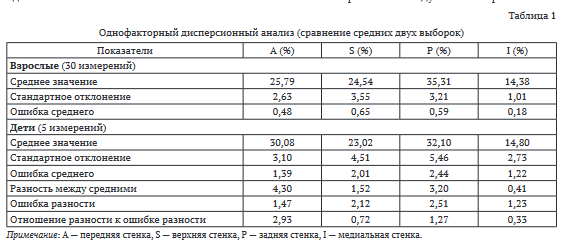
Данные последней строки (отношение разности к ошибке разности) сравнивали с табличным значением распределения Стьюдента на уровне значимости 0,05 при 32 (30 + 5 - 3) степенях свободы, которое равно 2,037. Если полученное число больше табличного (2,037), то считается, что данные в двух выборках различаются, как у стенки «А». В остальных трех случаях (S, P, I) полученные числа меньше 2,037, и данные в выборках взрослых и детей не отличаются.
Аналогичный результат получен при применении непараметрического способа оценки, — рангового критерия Манна - Уитни (U-критерий, критерий Вилкоксона - Манна - Уитни). В выборках сравнивали процентные доли каждой стенки вертлужной впадины по отдельности. По каждой процентной доле (A, S, P, I) объединяли данные обеих выборок и упорядочивали (ранжировались) по возрастанию. Каждому обследуемому присвоен порядковый номер («ранг»). Затем отдельно для взрослых и детей подсчитаны суммы рангов (R1 — для группы взрослых, R2 — для группы детей) и U-статистики U1 и U2 (табл. 2). В качестве U-статистики Манна - Уитни выбирали наименьшее из двух полученных чисел Ue = min(Ui, U2).
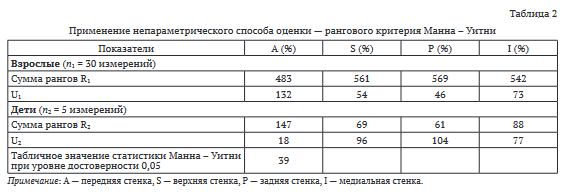
Если значение статистики Манна - Уитни Ue оказывалось меньше табличного (например, при измерении процентной доли стенки «А») нулевую гипотезу об отсутствии различий между двумя выборками отвергали и принимали альтернативную гипотезу, то есть различие между двумя выборками считали статистически значимым. В остальных трех случаях для процентных долей стенок S, P, I данные в выборках взрослых и детей не отличались. Тем не менее, по приведенной ниже интервальной диаграмме (рис. 5) можно видеть, что различие процентных долей стенки A у взрослых и детей — не очень значительное (у стенок S, P, I отсутствует).

ОБСУЖДЕНИЕ
Анализ литературы по различным аспектам эндопротезирования тазобедренного сустава регулярно сталкивает исследователей с понятием «стенок вертлужной впадины». Учитывая отсутствие такого понятия в нормальной анатомии, начинающие специалисты могут получить ряд противоречий при освоении методик эндопротезирования тазобедренного сустава, в частности при имплантации вертлужного компонента эндопротеза. Данная проблема меньше всего касается стандартного первичного эндопротезирования при незначительных изменениях вертлужной впадины без последствий переломов и врождённой патологии, когда костная основа не имеет структурных изменений и деформаций.
Для разработки методики мы использовали компьютерные томограммы костей таза детей 10-12 лет без признаков дисплазии тазобедренного сустава по следующей причине. Известно, что при рождении у детей вертлужный хрящевой комплекс располагается между подвздошной костью сверху, седалищной костью внизу и лобковой костью спереди. Внешние две трети этой структуры образуют так называемый вертлужный хрящ, а медиальная ее треть относится к медиальной стенке. В период полового созревания (в 10-12 лет) глубина вертлужной впадины увеличивается за счет развития трех вторичных центров окостенения. P. Connolly и S. Weinstein отмечают, что «ацетабулярная кость» (os acetabulum) является вторичным эпифизом лобковой кости и вносит вклад в развитие передней стенки вертлужной впадины [27]. Эпифиз вертлужной впадины является вторичным центром роста подвздошной кости и образует главную часть верхней стенки вертлужной впадины. Седалищная кость также содержит небольшой безымянный вторичный центр роста, который участвует в формировании задней стенки вертлужной впадины [28]. Таким образом, в возрасте 10-12 лет у детей происходит формирование стенок вертлужной впадины из четырех центров окостенения (один первичный и три вторичных). Поскольку окончательное формирование стенок в этом возрасте еще не произошло, на компьютерных томограммах между ними видна четкая граница. Это наблюдение легко в основу данной работы для определения границ стенок вертлужной впадины с использованием экстраацетабулярных ориентиров.
При повреждениях травматического генеза анатомия вертлужной впадины приобретает свою уникальную конфигурацию, которую в настоящее время сложно описать и систематизировать ввиду отсутствия какой-либо общепринятой системы оценки [29]. Вследствие этого публикации по результатам эндопротезирования у пациентов с последствиями переломов вертлужной впадины разрозненны, охватывают крайне малые группы пациентов и не имеют глобальной практической ценности ввиду отсутствия общепринятого системного подхода. Более того, иногда первичное эндопротезирование используют при острых переломах вертлужной впадины, что делает еще более сложной задачу разработки и оценки выживаемости эндопротезов у данной группы пациентов. При отсутствии методики определения границ стенок вертлужной впадины крайне сложно разработать рекомендации по выбору тактики в данных условиях. Например, R.L. Kirkeboe et al. рассматривают 48 пациентов (средний возраст — 68 лет) с комбинацией внутреннего остеосинтеза и первичного эндопротезирования тазобедренного сустава при переломах вертлужной впадины, используя понятия «колонн» согласно классификации АО, однако не указывают границы и размеры дефектов каждой стенки вертлужной впадины при имплантации ацетабулярного компонента [30].
Наше исследование не имеет аналогов и может быть основой для более глобального изучения вертлужной впадины при различных врождённых и посттравматических деформациях. Полученные результаты статистического анализа свидетельствуют о высокой достоверности данной методики. Статистические различия между группой детей и взрослых в определении доли передней стенки вертлужной впадины незначительны и, вероятно, связаны с небольшим количеством измерений в группах. Отсутствие статистических различий в группах детей и взрослых при определении долей верхней, задней и медиальной стенок вертлужной впадины подтверждает достоверность методики.
Для дальнейшей оценки достоверности данной методики требуется большее количество измерений, выполненных несколькими специалистами, с определением коэффициента Каппа Коэна, и статистический анализ результатов.
Наша работа является частью большого исследования результатов первичного эндопротезирования у пациентов с посттравматическими коксартрозами 3 стадии и посттравматическими деформациями стенок вертлужной впадины. В НМИЦ ТО им. Р.Р. Вредена разработана оригинальная система типи- рования для описания вертлужной впадины при последствиях переломов у профильных пациентов, которая называется ASPID по аналогии с системой TNM, нашедшей своё использование в онкологии. Так как основой предложенной системы ASPID являются именно стенки вертлужной впадины, введение понятия о границах последних важно, в том числе в отношение теоретических аспектов, подтверждающих необходимость внедрения оригинальной системы оценки состояния вертлужной впадины при последствиях переломов. На основании данной классификации планируется разработать алгоритм выбора хирургической тактики, а затем провести его апробацию на большой группе пациентов в рамках мультицентрового исследования.
ЗАКЛЮЧЕНИЕ
Описанная методика определения границ стенок вертлужной впадины теоретически обоснована и не имеет аналогов в мире, но из-за сложности и необходимости использования специального программного обеспечения мы не ожидаем ее применения в рутинной диагностике посттравматических деформаций вертлужной впадины. Однако методика может быть востребована при планировании сложных случаев первичного эндопротезирования тазобедренного сустава и при научном анализе результатов проведенного хирургического лечения. При наличии тяжелых посттравматических деформаций стенок вертлужной впадины методика крайне важна для точного предоперационного планирования первичного тотального эндопротезирования тазобедренного сустава, а именно для выбора ацетабулярного компонента и дополнительных конструкций для его надежной фиксации. Таким образом, с помощью данной методики можно значительно улучшить результаты первичного эндопротезирования пациентов с посттравматическим коксартрозом 3 стадии.
СПИСОК ИСТОЧНИКОВ
Charnley J. Arthroplasty of the hip. A new operation. Lancet. 1961;1(7187):1129-1132. doi: 10.1016/s0140-6736(61)92063-3.
Mesbahi SAR, Ghaemmaghami A, Ghaemmaghami S, Farhadi P. Outcome after Surgical Management of Acetabular Fractures: A 7-Year Experience. Bull Emerg Trauma. 2018;6(1):37-44. doi: 10.29252/beat-060106.
Salama W, Ditto P, Mousa S, et al. Cementless total hip arthroplasty in the treatment after acetabular fractures. Eur J Orthop Surg Traumatol. 2018;28(1):59-64. doi: 10.1007/s00590-017-2021-x.
Stibolt Jr. RD, Patel HA, Huntley SR, et al. Total hip arthroplasty for posttraumatic osteoarthritis following acetabular fracture: A systematic review of characteristics, outcomes, and complications. Chin J Traumatol. 2018;21(3):176-181.
Тихилов Р.М., Шубняков И.И., Чиладзе И.Т. и др. Выбор способа имплантации вертлужного компонента на основе на рабочей классификации последствий переломов вертлужной впадины. Травматология и ортопедия России. 2011;17(2):37-43.
D’Antonio JA. Periprosthetic bone loss of the acetabulum: classification and management. Orthop Clin North Am. 1992;23(2):279-90.
Paprosky WG, Perona PG, Lawrence JM. Acetabular defect classification and surgical reconstruction in revision arthroplasty. A 6-year follow-up evaluation. J Arthroplasty. 1994;9(1):33-44. doi: 10.1016/0883-5403(94)90135-x.
Firoozabadi R, Hamilton B, Toogood P, et al. Risk factors for conversion to total hip arthroplasty after acetabular fractures involving the posterior wall. J Orthop Trauma. 2018;32(12):607-611. doi: 10.1097/B0T.0000000000001327.
Williams HLM, Bartlett Ge, Norton MR, Middleton RG. The posterior acetabular wall (PAW): an aid to acetabular orientation at primary THA. Hip Int. 2018;28(1):29-32. doi: 10.5301/hipint.5000531.
Николаев Н.С., Малюченко Л.И., Преображенская Е.В. и др. Применение индивидуальных вертлужных компонентов в эндопротезировании тазобедренного сустава при посттравматическом коксартрозе. Гений ортопедии. 2019;25(2):207-213. doi: 10.18019/1028-4427-2019-25-2-207-213.
Загородний Н.В., Колесник А.И., Лазарев А.Ф. и др. Современные тенденции в оперативном лечении больных с повреждениями таза и вертлужной впадины (обзор литературы). Гений ортопедии. 2020;26(2):266-274.
Beaule PE, Dorey FJ, Matta JM. Letournal classification of acetabular fractures. J Bone Joint Surg Am. 2003;85(9):1704-1709.
Анисимова Е.А., Юсупов К.С., Анисимов Д.И., Бондарева Е.В. Морфология костных структур вертлужной впадины и бедренного компонента тазобедренного сустава. Саратовский научно-медицинский журнал. 2014;10(1):32-38.
Kellam JF, Meinberg EG, Agel J., et al. Fracture and Dislocation Classification Compendium-2018. J Orthop Trauma. 2018;32(1 Suppl):S1-S170. doi: 10.1097/B0T.0000000000001063.
Laird A, Keating JF. Acetabular fractures: a 16-year prospective epidemiological study. J Bone Joint Surg Br. 2005;87(7):969-973. doi: 10.1302/0301-620X.87B7.16017.
Olson SA. Diagnosis and Treatment of Acetabular Fractures: Historic Review. In: Smith WR, Ziran BH, Morgan SJ. (eds.) Fractures of the Pelvis and Acetabulum (1st ed.). CRC Press; 2007:127-140. doi:10.3109/9781420016383-8.
Bircher M. Pelvic and acetabular fractures past, present and future. AO Dialogue. 2007;1(07):36-39.
Moed BR, McMichael JC. Outcomes of posterior wall fractures of the acetabulum. J Bone Joint Surg Am. 2007;89(6):1170-1176. doi: 10.2106/JBJS.F.00473.
Manson T, Schmidt AH. Acetabular fractures in elderly: a critical analysis review. JBJS Rev. 2016;4(10):e1. doi: 10.2106/JBJS. RVW.15.00090.
Pesantez R, Ziran BH. Anatomy of Pelvis. In: Smith WR, Ziran BH, Morgan SJ. (eds.) Fractures of the Pelvis and Acetabulum (1st ed.). CRC Press; 2007:1-9. doi: 10.3109/9781420016383-2.
Lawrence DA, Menn K, Baumgaertner M, Haims AH. Acetabular fractures: anatomic and clinical considerations. AJR Am J Roentgenol. 2013;201(3):W425- W436. doi: 10.2214/AJR.12.10470.
Pierannunzii L, Fisher F, Tagliabue L, et al Acetabular both column fractures: essentials of operative management. Injury. 2010;41(11):1145-9. doi: 10.1016/j.injury.2010.08.011.
Цыбин А.В., Тихилов Р.М., Денисов А.О. и др. Способ выбора хирургической тактики в зависимости от степени деформации вертлужной впадины и состояния целостности тазового кольца у пациентов с посттравматическим коксартрозом. Патент РФ на изобретение № 2739674. 28.12.20. Бюл. № 1.
Цыбин А.В., Любчак В.В., Сивков В.С. и др. Обоснование использования оригинальной классификации посттравматических деформаций вертлужной впадины при первичном эндопротезировании тазобедренного сустава. Гений ортопедии. 2021;27(5):508-513. doi: 10.18019/1028-4427-2021-27-5-508-513.
Makridis KG, Obakponovwe O, Bobak P, Giannoudis PV. Total hip arthroplasty after acetabular fracture: incidence of complications, reoperation rates and functional outcomes: evidence today. J Arthroplasty. 2014;29(10):1983-1990. doi: 10.1016/j.arth.2014.06.001.
Morison CZ, Moojen DJ, Nauth A, et al. Total Hip Arthroplasty After Acetabular Fracture Is Associated With Lower Survivorship and More Complications. Clin OrthopRelatRes. 2016;474(2):392-398. doi: 10.1007/s11999-015-4509-1.
Connolly P, Weinstein SL. The natural history of acetabular development in developmental dysplasia of the hip. Acta Orthop Traumatol Turc. 2007;41 Suppl 1:1-5. (In Turkish)
Поздникин И.Ю., Басков В.Е., Волошин С.Ю. и др. Ошибки диагностики и начала консервативного лечения детей с врожденным вывихом бедра. Ортопедия, травматология и восстановительная хирургия детского возраста. 2017;5(2):42-51. doi: 10.17816/PTORS5242-51.
Тихилов Р.М., Шубняков И.И., Денисов А.О. Классификации дефектов вертлужной впадины: дают ли они объективную картину сложности ревизионного эндопротезирования тазобедренного сустава? (критический обзор литературы и собственных наблюдений). Травматология и ортопедия России. 2019;25(1):122-141. doi: 10.21823/2311-2905-2019-25-1-122-141.
Kirkeboe RL, Madsen JE, Nordsletten L, Clarke-Jenssen J. Acute treatment of elderly patients with acetabular fractures by open reduction, internal fixation, and total hip arthroplasty: a 1-10-year follow-up of 48 patients. Acta Orthop. 2024;95:661-666. doi: 10.2340/17453674.2024.42113.
Информация об авторах:
Александр Владимирович Цыбин — кандидат медицинских наук, младший научный сотрудник
Вячеслав Вячеславович Любчак — врач — травматолого-ортопед
Александр Савельевич Фалькович — доктор технических наук, преподавател
Станислав Сергеевич Билык — кандидат медицинских наук, лаборант-исследователь
Владимир Евгеньевич Басков — кандидат медицинский наук, руководитель управления по взаимодействию с регионами;
Иван Васильевич Гайворонский — доктор медицинских наук, профессор, заведующий кафедрой.
Теги: эндопротезирование
234567 Начало активности (дата): 13.02.2026
234567 Кем создан (ID): 989
234567 Ключевые слова: вертлужная впадина, эндопротезирование, посттравматическая деформация, стенки, ASPID
12354567899
Похожие статьи
Ревизионное эндопротезирование тазобедренного сустава - что нас ждет?Рентген на дому 8 495 22 555 6 8
Первичное и ревизионное эндопротезирование тазобедренного сустава с восполнением дефектов вертлужной впадины
Клинико-функциональный и нейропсихологический статус пациентов, поступивших на эндопротезирование суставов
Ревизионный остеосинтез и конверсионное эндопротезирование тазобедренного сустав при полифокальном несращении шейки и диафиза бедренной кости



