 17.07.2024
17.07.2024
Ревизионный остеосинтез и конверсионное эндопротезирование тазобедренного сустав при полифокальном несращении шейки и диафиза бедренной кости
Полифокальные, или ипсилатеральные, переломы бедренной кости - редкое повреждение с частотой встречаемости в 1-9 % случаев всех переломов бедра.
Полифокальные переломы шейки и диафиза бедренной кости встречаются редко (1-9 % от всех случаев переломов бедренной кости), в основном у молодых пациентов и возникают в результате высокоэнергетической травмы.
Большинство ипсилатеральных переломов бедренной кости связаны с политравмой. Переломы диафиза бедренной кости, как правило, оскольчатые и смещенные, тогда как переломы шейки обычно базальные и в 60 % случаев не смещены. Характер травмы говорит о том, что бо льшая часть энергии поглощается диафизом бедренной кости [2].
Трудности лечения полифокального перелома бедренной кости с одновременным поражением шейки и диафиза связаны с проблемами выбора металлофиксаторов и определением очередности проведения репозиции и остеосинтеза. Применение для остеосинтеза диафиза и шейки бедренной кости интрамедуллярного штифта с возможностью введения шеечного винта требует рассверливания вертельной области, которое в ряде случаев нарушает кровоснабжение проксимального отдела бедренной кости, в результате чего развивается аваскулярный некроз головки. Фиксация диафизарного и шеечного переломов двумя разными металлофиксаторами требует определенной очередности выполнения. Проведение первым этапом остеосинтеза диафиза бедренной кости позволяет осуществить полноценную репозицию отломков шейки бедренной кости, причем конструкция фиксатора диафизарного перелома не должна препятствовать размещению имплантатов для ее остеосинтеза, создающих необходимую степень стабильности.
Доступные нам литературные данные демонстрируют детальный анализ результатов лечения полифокальных (ипсилатеральных) переломов бедренной кости различными имплантатами. Однако на сегодняшний день нет консенсуса по лечению этих сложных повреждений [3].
A. Alho в систематическом обзоре 65 публикаций, представляющих результаты лечения 722 пациентов с ипсилатеральными переломами бедренной кости, приходит к выводу, что ранняя диагностика и оперативное лечение всех повреждений является ключевым фактором снижения осложнений и улучшения результатов лечения таких переломов.
Результаты применения цефало-медуллярных и реконструктивных штифтов сопоставимы с достигнутыми при использовании блокируемых штифтов первого поколения и демонстрируют преимущества этих методик в сравнении с применением пластины и неблокируемого штифта в сочетании с шеечными винтами. Однако наиболее предпочтительной оказалась методика использования блокируемого штифта с шеечными винтами [4].
Более свежие, но менее достоверные публикации сообщают о высокой эффективности варианта комбинации ретроградного бедренного блокируемого штифта с динамическим бедренным винтом внахлест для снижения риска межимплантного перелома бедренной кости. Методика получила название «рандеву». Авторы приходят к выводу, что это простой метод с хорошим клиническим результатом и низким уровнем осложнений, который может быть использован для лечения переломов этой локализации [5].
Цель — продемонстрировать современные возможности хирургического лечения пациента с последствиями ипсилатерального перелома бедренной кости на примере двухуровневого несращения после остеосинтеза.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент Б. 57 лет 27.02.2019, будучи водителем автопоезда, при встречном столкновении получил политравму, в том числе ипсилате- ральный перелом правой бедренной кости на уровнях шейки и диафиза. В ургентном стационаре пострадавшему оказана помощь: противошоковая терапия, первичная хирургическая отработка раны левого бедра, гипсовая иммобилизация левой кисти по поводу перелома 5-й пястной кости, иммобилизация бедра скелетным вытяжением. Через две недели пациента перевели в другую клинику, где была выполнена открытая репозиция и остеосинтез диафизарного перелома правой бедренной кости блокируемой пластиной и остеосинтез шейки бедренной кости двумя винтами. Пациент был выписан на амбулаторное лечение и наблюдался в поликлинике по месту жительства в Подмосковье.
Через четыре месяца после травмы, в июне 2019 года пациент был направлен на консультацию в ГБУЗ МО МОНИКИ им. М.Ф. Владимирского. При первичном обращении у пациента имелись боли в правом бедре, укорочение правой ноги до 2 сантиметров, положительный симптом «прилипшей пятки», невозможность опоры на правую ногу. Пациент был дообследован, и после выполнения компьютерной томографии правого бедра в сентябре 2019 года госпитализирован в отделение травматологии и ортопедии института.
При определении тактики лечения последствий имеющегося полифокального перелома бедренной кости нами учитывался прогноз сращения на каждом из двух уровней перелома (рис. 1). Если сращение диафиза бедренной кости оценивалось как возможное, то сращение шейки бедра при наличии смещения отломков и структурных изменений в головке и шейке признавалось крайне маловероятным.
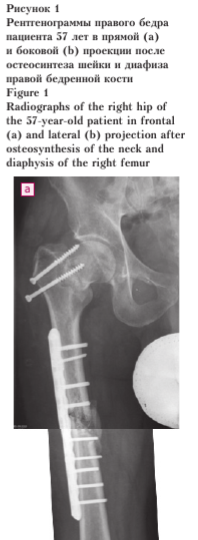
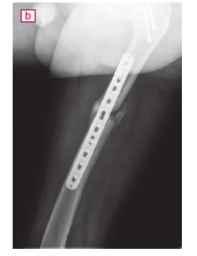
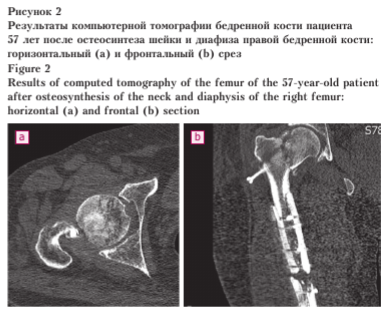
Реостеосинтез шейки бедренной кости при наличии варусного смещения ее отломков потребовал бы предварительной репозиции, выполнение которой в условиях несращения сопряжено с необходимостью обнажения шейки бедренной кости и мобилизации костных отломков, что закономерно ухудшило бы кровоснабжение головки бедренной кости (и без этого имеющей структурные изменения на тот момент) и увеличило риск ее аваскулярного некроза (рис. 2).
Тотальному эндопротезированию правого тазобедренного сустава пациента препятствовало наличие винтов, фиксировавших блокируемую пластину к проксимальному отломку диафиза правой бедренной кости. При имеющемся оскольчатом диафизарном переломе правой бедренной кости накостный фиксатор обеспечивал относительную стабильность остеосинтеза за счет своих несущих свойств, однако его возможности для обеспечения сращения вызывали у нас сомнение.
Дальнейшее лечение пациента было связано с выбором одного из двух конкурирующих тактических подходов к проведению тотального эндопротезирования правого тазобедренного сустава. Первый вариант предусматривал осуществление тотального эндопротезирования после сращения диафиза правой бедренной кости и удаления накостного металлофиксатора. Второй предполагал проведение эндопротезирования до сращения диафизар- ного перелома правой бедренной кости. Выжидательная тактика для пациента была связана с длительным периодом выраженной ограниченной функциональности и невозможностью опоры на правую нижнюю конечность. Поскольку положительный исход сращения диафизарного перелома правой бедренной кости вызывал сомнения, данный тактический подход был признан малоперспективным.
Эндопротезирование правого тазобедренного сустава до сращения диафизарного перелома правой бедренной кости могло быть реализовано в двух вариантах: с проведением остеосинтеза за счет удлиненной ножки бедренного компонента тотального эндопротеза, с установкой ножки бедренного компонента эндопротеза стандартной длины и проведением накостного реостеосинтеза бедренной кости. Зона и характер диафизарного несращения бедренной кости препятствовали бы формированию достаточно протяженной зоны прочной фиксации удлиненного бедренного компонента в дистальном отломке, а широкое обнажение бедренной кости закономерно снижало бы биологическую составляющую остеосинтеза. Применение накостного реостеосинтеза диафизарного несращения правой бедренной кости позволило бы значительно снизить травматичность вмешательства.
12.09.2019 в ортопедотравматологической клинике ГБУЗ МО МОНИКИ им. М.Ф. Владимирского пациенту было выполнено тотальное эндопротезирование правого тазобедренного сустава и реостеосинтез диафиза правой бедренной кости (рис. 3). Перед эндопротезированием из вертельной области и проксимального отломка бедренной кости были удалены винты. Для облегчения манипулирования нижней конечностью и правильного позиционирования бедренного компонента фиксированная к дистальному отломку диафизарного несращения накостная пластина прочно удерживалась на проксимальном отломке двумя костодержателями. После эндопротезирования винты из дистального отломка бедренной кости вывинтили, накостную пластину демонтировали.
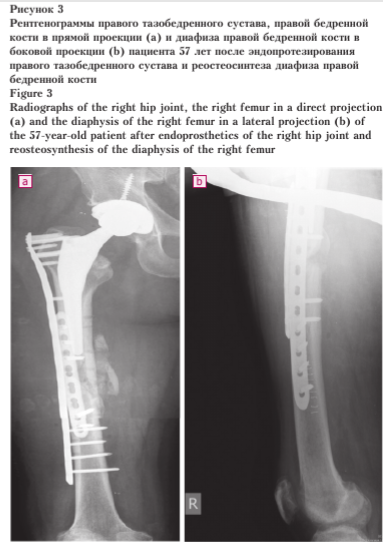
На этапе реостеосинтеза правой бедренной кости произведено ее шинирование массивной пластиной, уложенной по наружной поверхности кости от уровня большого вертела до нижней трети диафи- за и фиксированной блокируемыми винтами. По передней поверхности бедренной кости наложена дополнительная накостная пластина в шинирующем режиме, также фиксированная блокируемыми винтами. Наличие резецированной в ходе эндопротезирования головки бедренной кости позволило осуществить массивную костную аутопластику зоны несращения диафи- за правой бедренной кости. Послеоперационный период у пациента протекал гладко, больной активизирован на третьи сутки после операции без опоры на оперированную конечность, которой он имитировал шаги. Консолидация зоны диафизарного несращения бедренной кости констатирована через 6 месяцев после операции, к этому времени пациент начал передвигаться с опорой на оперированную конечность и дополнительной опорой на трость. Через 10 месяцев после операции больной вернулся к труду.
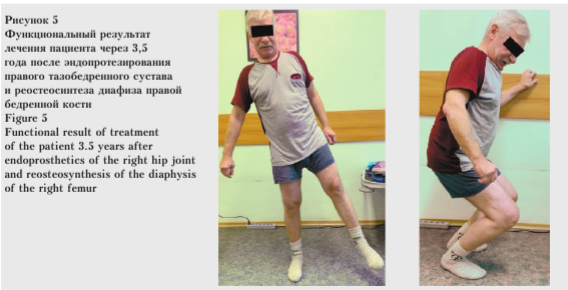
Результаты лечения пациента с последствием полифокального перелома бедренной кости за одну хирургическую сессию прослежены в срок до 3,5 года. Рентгенологически отмечается консолидация диафизарного несращения правой бедренной кости, явлений расшатывания компонентов эндопротеза правого тазобедренного сустава и признаков износа шарнира эндопротеза не отмечается (рис. 4).
Клинический результат лечения пациента характеризовался слабыми проявлениями болевого синдрома при ходьбе в правом тазобедренном суставе, поясничном отделе позвоночника и правой стопе, возможностью ходьбы на любые расстояния, иногда с использованием трости. Дополнительную опору пациент располагает слева вместе с опорой на правую ногу. Пациент отмечает тугоподвижность в правом тазобедренном суставе, которая приносит некоторые неудобства при ходьбе и в покое, а также незначительное укорочение левой ноги. Функциональный результат по шкале Харрис — 70 баллов. В целом пациент удовлетворен своим состоянием, но допускает возможность его улучшить (рис. 5).
ОБСУЖДЕНИЕ
Тотальное эндопротезирование при несращении шейки бедренной кости часто является операцией выбора, позволяющей в значительной степени восстановить функцию опорно-двигательной системы. Однако при наличии двухуровневого несращения шейки и диафиза бедренной кости задача прочной установки бедренного компонента усложняется и требует также обеспечения консолидации диафиза.
В доступной нам современной литературе встретилось два случая лечения подобной патологии. J.A. Santoshi с соавт. сообщают об оперативном лечении 36-летнего мужчины, который обратился через пять месяцев после травмы, неудачно леченной с помощью цефа- ломедуллярного бедренного гвоздя и шеечных винтов. Пациенту выполнили операцию удаления имплантатов, вальгизирующую межвертельную остеотомию и ретроградный блокируемый остеосинтез с рассверливанием медуллярного канала. Авторы сообщают о хорошем результате при четырехлетнем наблюдении [6].
В другой публикации M.M. Men- cia и соавт. пишут об оперативном лечении 67-летнего мужчины с ип- силатеральным переломом диафиза бедра и шейки бедра в результате дорожно-транспортного происшествия. Его травмы лечили двойной конструкцией, состоящей из ретроградного бедренного штифта и динамического бедренного винта. Через три месяца после операции из головки бедренной кости мигрировал винт, что потребовало эндопротезирования тазобедренного сустава. Операция была проведена с использованием одноэтапной процедуры: сначала были удалены имплантаты (перелом диафиза бедренной кости консолидирован), потом выполнено замещение тазобедренного сустава гибридным эндопротезом. Послеоперационных осложнений не было, и через 1 год после операции пациент доволен результатом и вернулся к работе [7].
ЗАКЛЮЧЕНИЕ
Продемонстрированный подход, сочетающий эндопротезирование тазобедренного сустава с применением ножки бедренного компонента стандартной длины и реостесинтеза диафизарного несращения бедренной кости двумя пластинами с костной аутопластикой позволил достигнуть сращения и приемлемого для пациента восстановления опорно-двигательной функции конечности.
Конверсионное эндопротезирование тазобедренного сустава и ревизионный остеосинтез диафиза бедренной кости внутри одного оперативного вмешательства является технически сложной процедурой с повышенным риском осложнений. Представленный нами хирургический подход позволяет выполнить ее безопасно
ЛИТЕРАТУРА
1. Pichkhadze IM. Some new directions in the treatment of long bone fractures and their consequences. Bulletin of Traumatology and Orthopedics named after N.N. Priorov. 2001; 8(2): 40-44. Russian (Пичхадзе И.М. Некоторые новые направления в лечении переломов длинных костей и их последствий //Вестник травматологии и ортопедии им. Н.Н. Приорова. 2001. Т. 8, № 2. C. 40-44.)
2. Rana R, Behera H, Behera S 2nd, G A, Singh M. Outcomes of ipsi- lateral femoral neck and shaft fractures treated with proximal femoral nail antirotation 2. Cureus. 2021; 13(10): e18511. doi: 10.7759/ cureus.18511
3. Wu KT, Lin SJ, Chou YC, Cheng HH, Wen PC, Lin CH, et al. Ipsi- lateral femoral neck and shaft fractures fixation with proximal femoral nail antirotation II (PFNA II): technical note and cases series. J Orthop Surg Res. 2020; 15(1): 20.
4. Alho A. Concurrent ipsilateral fractures of the hip and shaft of the femur. A systematic review of 722 cases. Ann Chir Gynaecol. 1997; 86(4): 326-336.
5. Harewood S, Mencia MM, Harnarayan P. The rendezvous technique for the treatment of ipsilateral femoral neck and shaft fractures: a case series. Trauma Case Rep. 2020; 29: 100346. doi: 10.1016/j. tcr.2020.100346
6. Santoshi JA, Reddy L, Agrawal U. Femoral neck nonunion associated with delayed union of ipsilateral femoral shaft fracture. Cureus. 2021; 13(6): e15612. doi: 10.7759/cureus.15612
7. Mencia MM, Cruz PPH. Conversion hip arthroplasty for failed internal fixation of ipsilateral femoral neck and shaft fractures: a case report. Patient safsurg. 2023; 17(1): 1. doi: 10.1186/s13037-023-00352-1
Сведения об авторах:
Шевырев К.В., к.м.н., ведущий научный сотрудник отделения травматологии и ортопедии, ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия.
Мартыненко Д.В., к.м.н., доцент факультета усовершенствования врачей, ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия.
Шавырин Д.А., д.м.н., руководитель отделения травматологии и ортопедии, заведующий кафедрой травматологии и ортопедии факультета усовершенствования врачей, ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия.
Теги: эндопротезирование
234567 Начало активности (дата): 17.07.2024 22:31:00
234567 Кем создан (ID): 989
234567 Ключевые слова: ипсилатеральные переломы бедренной кости; несращение; остеосинтез; эндопротезирование
12354567899
Похожие статьи
Моносегментарная стабилизация переломов проксимального отдела бедра у пациентов с боевой травмойСравнительное исследование погружных вариантов фиксации при артродезировании на поздних стадиях остеоартроза голеностопного сустава
Рентген на дому 8 495 22 555 6 8
Эффективность релиза надлопаточного нерва при артроскопическом выполнении шва в случаях посттравматического разрыва сухожилия надостной мышцы
Результаты лечения пациентов с массивными костными дефектами вертлужной впадины



