 07.12.2023
07.12.2023
Декомпрессивно-стабилизирующие операции в хирургическом лечении больных с поясничным спинальным стенозом (клиническое исследование)
Поясничный спинальный стеноз представляет собой тяжелое заболевание, проявляющееся нейрогенной перемежающейся хромотой, болями в нижних конечностях и пояснице
Актуальность темы исследования
Поясничный спинальный стеноз дегенеративной этиологии - одна из наиболее актуальных проблем в современной хирургии позвоночника, о чем свидетельствует рост числа публикаций и количества изобретений по этой тематике за последние 15 лет (Аганесов А. Г. 2006.; Boos N.. 2008; Симанович А. Е., 2008; Kobayashi K., 2019).
Поясничный спинальный стеноз представляет собой тяжелое заболевание, проявляющееся нейрогенной перемежающейся хромотой, болями в нижних конечностях и пояснице. Частота выявленного поясничного стеноза составляет 5 случаев на 1000 обследованных (Jansson K., 2005; Azimi P., 2012). Боли и перемежающаяся хромота часто сопровождаются выраженными нарушениями чувствительности, а также парезом или плегией нижних конечностей, что приводит больных к инвалидности. Консервативное лечение поясничного стеноза, широко распространенное в наши дни, дает положительные результаты лишь на ранних стадиях заболевания (Kreiner D., 2013; Mayer H., 2013; Morgalla M., 2011). Зачастую после нескольких лет медикаментозной терапии больные часто вынуждены обращаться за помощью к ортопеду или нейрохирургу.
Разработаны и внедрены в практику различные методы хирургического лечения дегенеративных стенозов поясничного отдела позвоночника. За прошедшее десятилетие одной из наиболее распространенных техник хирургического лечения стала методика TLIF, предполагающая декомпрессию корешков и стабилизацию оперированного позвоночно-двигательного сегмента (ПДС) (Абаки- ров М. Д., 2012; Афаунов А. А., 2014; Foley K., 2002; Schwender J., 2005). Однако, не смотря на очевидные преимущества указанного технического варианта лечения и достигнутый прогресс, остается ряд нерешенных и обсуждаемых вопросов (Kalff R., 2013; Kreiner D., 2014; Munting E., 2015). Прежде всего, они связаны с осложнениями хирургического лечения, от наиболее грозных летальных, до относительно нетяжелых, количество которых по данным разных авторов составляет от 18% до 55 % (Foley K. T., 2002; Stromqvist F., 2012; Ghahreman A., 2010; McCulloch J. A, 1991; Park Y., 2007; Rahman M., 2008; Schwender J. D., 2005; Wang M. Y., 2010.). Причем по данным некоторых авторов интраоперационные осложнения при операциях по поводу поясничного стеноза, включающие ликворею, повреждение сосудов и нервных структур, встречаются чаще при проведении миниинвазивных хирургических вмешательств и требуют больших усилий для их устранения (Schwender J. D., 2005; Wang M. Y., 2010).
С ростом общего количества оперативных вмешательств на поясничном отделе позвоночника растет и количество ревизионных операций, связанных как с осложнениями, так и с неудовлетворительными результатами проведенного лечения (Son S., 2013; Bronheim R., 2017). Во многом это объясняется тем, что в хирургическом лечении данной патологии сформулированы лишь общие принципы, которые требуют выполнения декомпрессии дурального мешка и корешков, и надёжной дорзальной и межтеловой стабилизации дегенеративно измененных ПДС (Аганесов А. Г. 2008; Абакиров М. Д., 2012.). Спектр технических приемов и тактических подходов к лечению поясничного спинального стеноза довольно широк (Абакиров М., 2012; Крутько А., 2017.). При этом технические приемы выполнения декомпрессии и стабилизации, а также вопрос протяженности металлофиксации и декомпрессии при протяженных дегенеративных поражениях поясничного отдела позвоночника остаются предметом дискуссий (Genevay S., 2010; Son S., 2013; Wang M. Y., 2015). Также не до конца изучен вопрос влияния преморбидного фона на риск развития осложнений (Genevay S., 2010; Son S., 2013; Wang M. Y., 2015). Изложенное выше подчеркивает актуальность углубленного изучения данной проблемы.
Цель исследования: на основании анализа результатов и осложнений хирургического лечения больных со спинальными поясничными стенозами сформулировать научно обоснованные рекомендации по выбору технического и тактического варианта выполнения хирургической реконструкции поясничного отдела позвоночника при данной патологии.
Задачи исследования:
1. Разработать способ реконструкции позвоночно-двигательных сегментов, предусматривающий декомпрессию дурального мешка и корешков спинного мозга, спондилодез 360 градусов и возможность коррекции сагиттального баланса позвоночника при короткосегментарной фиксации.
2. Провести анализ осложнений и причин ревизионных операций при хирургическом лечении больных с поясничными спинальными стенозами при применении различных технических и тактических вариантов выполнения декомпрессивно-стабилизирующих операций.
3. Изучить влияние преморбидного фона на исходы хирургического лечения больных с дегенеративным поясничным спинальным стенозом.
4. Изучить ближайшие и отдаленные результаты хирургического лечения больных с поясничными спинальными стенозами дегенеративной этиологии.
5. Разработать алгоритм предоперационного планирования для больных с поясничными спинальными стенозами дегенеративной этиологии.
Научная новизна исследования
1. Предложен новый способ реконструкции позвоночно-двигательных сегментов, позволяющий при короткосегментарной фиксации выполнить декомпрессию дурального мешка и корешков спинного мозга, коррекцию сагиттального баланса позвоночника и спондилодез 360 градусов (патент РФ № 2527150 от 24 мая 2013 г.).
2. Впервые предложен дифференцированный подход к выбору тактики хирургического лечения больных с поясничными стенозами дегенеративной этиологии, предусматривающий в предоперационном планировании учет премор- бидного фона пациентов, наравне со спондилометрическими характеристиками и клиническими проявлениями заболевания.
3. Предложен новый алгоритм предоперационного планирования хирургических вмешательств у больных с поясничными стенозами дегенеративной этиологии.
4. Проведен анализ соотношений протяженности транспедикулярной металлофиксации, количества ПДС в которых проведена декомпрессия и количества ПДС, в которых выполнен межтеловой спондилодез при хирургическом лечении больных с поясничными стенозами.
Теоретическая и практическая значимость работы
Предложенный алгоритм предоперационного планирования хирургических вмешательств у больных с поясничными спинальными стенозами позволит применять новую дифференцированную тактику хирургического лечения данной патологии, обосновать протяжённость металлофиксации позвоночника в зависимости от локализации и выраженности дегенеративных изменений в позвоночно-двигательных сегментах, клинических проявлений заболевания и состояние преморбидного фона, что будет способствовать уменьшению количества осложнений и улучшению результатов лечения.
Применение в клинической практике разработанного способа реконструкции позвоночно-двигательных сегментов (патент № 2527150) при лечении больных с поясничными спинальными стенозами дегенеративной этиологии позволит осуществлять полноценную коррекцию угловых взаимоотношений в оперируемых позвоночно-двигательных сегментах, декомпрессию дурального мешка и корешков спинного мозга, и спондилодез 360 градусов в объёме одного хирургического вмешательства.
Основные положения, выносимые на защиту
1. У больных со спинальными поясничными стенозами дегенеративной этиологии при наличии дегенеративных изменений 4 и более ПДС и скомпрометированном преморбидном фоне ограниченная по протяженности хирургическая реконструкция не более 3 ПДС даёт лучшие отдаленные результаты лечения, чем кардинальная реконструкция всех измененных ПДС.
2. При лечении больных со спинальными поясничными стенозами методика PLIF не имеет преимуществ в клиническом применении по сравнению с TLIF за исключением случаев сочетания в одном ПДС спинального стеноза с дегенеративным спондилолистезом.
Способ реконструкции поясничного позвоночно-двигательного сегмента (патент РФ № 2527150 от 24.05.2013) внедрен в клиническую практику нейрохирургического отделения №2 3 государственного бюджетного учреждения здравоохранения «Научно-исследовательский институт - Краевая клиническая больница № 1 имени профессора С. В. Очаповского» Министерства здравоохранения Краснодарского края; в нейрохирургическом отделении ГБУЗ СК КБ г. Ставрополя, в нейрохирургическом отделении ГБУ РКБ г. Г розного, в нейрохирургическом отделении МБУЗ ГБ № 4 г. Сочи, в нейрохирургическом отделении ГБУЗ ММБ г. Нарткала (Республика Кабардино-Балкария).
Алгоритм предоперационного планирования хирургических вмешательств у больных со спинальными поясничными стенозами дегенеративной этиологии внедрен в клиническую практику нейрохирургического отделения № 3 государственного бюджетного учреждения здравоохранения «Научноисследовательский институт - Краевая клиническая больница № 1 имени профессора С. В. Очаповского» Министерства здравоохранения Краснодарского края; в нейрохирургическом отделении ГБУЗ СК КБ г. Ставрополя, в нейрохирургическом отделении ГБУ РКБ г. Грозного, в нейрохирургическом отделении МБУЗ ГБ №4 г.Сочи, в нейрохирургическом отделении ГБУЗ ММБ г. Нарткала (Республика Кабардино-Балкария).
Апробация работы. Основные положения работы доложены на:
- 17-й Юбилейной Всероссийской научно-практической конференции «Многопрофильная больница: проблемы и решения» в 2013 году (Ленинск-Кузнецкий);
- Межрегиональной конференции ортопедов-травматологов «Совершенствование методов лечения больных ортопедо-травматологического профиля» в 2014 году (Ростов-на-Дону);
- Евразийском конгрессе травматологов-ортопедов, посвящённом 10-летию БНИЦТО и 50-летию академика Джумабекова С. А. в 2014 году (Бишкек, Киргизия);
- Юбилейной научно-практической конференции с международным участием «Актуальные вопросы детской неврологии, педиатрии и ортопедии, проблемные вопросы лечения взрослых с заболеваниями нервной, костно-мышечной системы в бальнеологическом санатории» в 2015 году (Евпатория);
- VIII Всероссийской научно-практической конференции молодых ученых с международным участием «Цивьяновские чтения» в 2015 году (Новосибирск);
- Крымском форуме травматологов-ортопедов в 2016 году (Ялта);
- The 6th Japan Russia Neurosurgical Symposium 2018 year (Токио, Япония).
Публикации. По теме диссертации опубликована 12 научных работ, 3 из
которых в рецензируемых научных журналах из перечня ВАК, и 1 в иностранном научном журнале, индексируемом в международной системе цитирования SCOPUS. Получен патент на изобретение № 2527150 от 24.05.2013 «Способ реконструкции поясничного позвоночно-двигательного сегмента».
Объем и структура работы. Диссертация изложена на 138 страницах компьютерного текста, библиографический указатель содержит 167 источников, из них 43 отечественных и 124 иностранных источника. Диссертация состоит из введения, 5 глав, заключения, выводов, практических рекомендаций и списка используемой литературы. Содержит 23 рисунка и 35 таблиц. Представлено 6 клинических примеров, которые иллюстрированы 32 фотокопиями рентгенограмм, КТ и МРТ сканов.
Личный вклад соискателя в работу
Автором самостоятельно проведен аналитический обзор отечественной и зарубежной литературы по изучаемой проблеме. Соискатель непосредственно участвовал в сборе и анализе клинического материала. Участвовал в лечении 80% тематических больных.
Им выполнены статистическая обработка и обобщение результатов исследования, написаны текст диссертации, а также большинство публикаций по теме исследования. Личный вклад автора составляет 90% при получении результатов исследования и 70% при оформлении публикаций по теме диссертации.
Во введении обоснована актуальность работы, определены цель и задачи исследования, показана научная новизна и практическая значимость, сформулированы основные положения, выносимые на защиту.
В первой главе представлен обзор литературы, в котором приведены данные по вопросу лечения больных с поясничным спинальным стенозом. Глава структурирована на разделы, освещающие вопросы классификаций данного заболевания, его клинических проявлений и диагностики, консервативного и хирургического лечения больных, осложнений хирургического лечения, а также методик оценки и контроля результатов лечения. На основании анализа данных литературы определены актуальные нерешенные вопросы, касающиеся данной патологии и являющиеся предметом дискуссий в современной хирургии позвоночника.
Во второй главе представлены материал и методы исследования. В основу работы положен анализ результатов хирургического лечения 522 больных с дегенеративными поясничными стенозами за период с 2009 по 2013 годы. Больные проходили лечение на клинической базе кафедры, ортопедии, травматологии и ВПХ КубГМУ в ГБУЗ ККБ № 1 имени профессора С. В. Очаповского г. Краснодара. Среди больных было 227 (43,9%) мужчин и 295 (56,1%) женщин в возрасте от 23 до 78 лет. Критериями включения в исследование были: наличие выраженных клинических проявлений заболевания; наличие МРТ и (или) КТ подтверждения спинального поясничного стеноза дегенеративной этиологии; неэффективность комплексного консервативного лечения. В указанную группу не включались пациенты с остеопорозом, с отклонениями в сагиттальном профиле либо с отклонениями во фронтальной плоскости более 20 градусов, при наличии спондилолистеза более 1-й степени по классификации Меердинга, а также при наличии сопутствующей соматической патологии, отягощающей преморбидный фон более 8 баллов по индексу коморбидности Чарлсон.
Поясничный стеноз у пациентов имел различную протяженность. Стеноз на одном ПДС имел место у 235 (45,02%) больных, на двух ПДС - у 168 (32,2%) больных, на протяжении трех ПДС - у 62 (11,8%) больных, на четырех ПДС - у 57 (10,9%) больного. В ряде случаев протяженность дегенеративного поражения позвоночника превышала количество стенозированных ПДС. Под формулировкой «дегенеративное поражение» мы понимали наличие любых клинически значимых дегенеративных изменений, таких как спондилоартроз, остеохондроз, спондилез, дегенеративный спондилолистез, латеролистез, дегенеративный сколиоз, дегенеративный стеноз позвоночного канала в различных вариантах сочетания этих нозологий, в том числе с явлениями низкоамплитудной нестабильности. Таким образом, 217 (41,6%) пациентов имели дегенеративные изменения на протяжении 1 ПДС. 134 (25,7%) человека - на протяжении 2 ПДС. 52(10%) больных - на протяжении 3 ПДС. У 38 (7,3%) больных патологический дегенеративный процесс локализовался на протяжении 4 ПДС. У 31 (5,9%) больных - на протяжении 5 ПДС, у 25 (4,8%) - на протяжении 6 ПДС, ещё у 13 (2,5%) больных имелось дегенеративное поражение 7 ПДС и у 12 (2,3%) больных - 8 ПДС.
Все больные имели длительный анамнез от 6 месяцев до 15 лет. Основными симптомами на момент обращения являлась стойкая компрессионно-ишемическая радикулопатия, хроническая боль в спине и нижних конечностях, затруднения при ходьбе. Интенсивность боли по Визуально-аналоговой шкале (ВАШ-100) составляла 55-90 (в среднем 76,6) баллов. Степень функциональной дезадаптации по Освестровскому опроснику нарушений жизнедеятельности при боли в спине (Oswestry low back pain disability questionnaire. J. Fairbank, 1980) составляла от 60,78±4,91 до 82,45±6,41 баллов. У всех пациентов диагноз подтверждался данными рентгеновской спондилографии и МРТ. Все больные имели комбинированные морфологические причины сужения позвоночного, латерального и фораминального каналов.
Из 522 больных 358 человек (68,6%) имели сопутствующую соматическую патологию. Среди сопутствующих заболеваний в 51 (9,8%) случаях отмечался сахарный диабет 2-го типа, у 88 (16,8%) больных имела место ИБС, в 176 (33,7%) случаях - гипертоническая болезнь, у 3 (0,63%) больных - бронхиальная астма, у 37 (7,1%) - язвенная болезнь желудка и двенадцатиперстной кишки, у 3 (0,63%) пациентов поливалентная аллергия к лекарственным препаратам. 145 (27,8%) больных имели значительный избыточный вес. Кроме того, по анамнестическим данным 16 (3%) человек перенесли инсульты головного мозга. 4 (0,77%) оперированы ранее по поводу онкопатологии.
Сопутствующая соматическая патология, потребовавшая проведения доклинической предоперационной подготовки в условиях стационара, имела место у 95 (18,2%) больных. Для оценки влияния сопутствующих заболеваний на тяжесть преморбидного фона у больных нашей группы использовали индекс коморбидности Чарлсон, который составлял от 0 до 8 баллов.
В зависимости от количества дегенеративно изменённых ПДС больные были разделены на две группы. В первую группу вошли 403 пациента с дегенеративным поясничным стенозом, распространяющимся на один, два или три ПДС. Во вторую группу вошли 119 больных, у которых количество изменённых ПДС составляло четыре и более. Всем 522 больным выполнены декомпрессивностабилизирующие операции с использованием ТПФ. Межтеловую стабилизацию производили по методике PLIF, TLIF, либо выполняли корпородез из вентральных доступов.
У 403 больных первой группы тактика хирургического лечения была одинаковой и предполагала одноэтапную декомпрессию, ТПФ и межтеловую стабилизацию на протяжении всех ПДС, имеющих признаки клинически значимого поясничного стеноза. При этом применяли три технических варианта выполнения декомпрессивно-стабилизирующей операций. Методика TLIF применена у 269 больных. PLIF применяли у 81 больного. Предложенный нами способ реконструкции поясничного позвоночно-двигательного сегмента (Патент № 2527150) применен у 53 больных. Соответственно, пациенты первой группы были разделены на три подгруппы: 1.1, 1.2 и 1.3. По клиническим и спондилометрическим проявлениям заболевания, а также по возрастным характеристикам и преморбид- ному фону эти подгруппы не имели существенных различий.
У 119 больных второй группы были применены три тактических варианта хирургического лечения. Первый тактический вариант был применен у 43 больных. Он предполагал одноэтапную декомпрессию, межтеловую стабилизацию всех ПДС, имеющих признаки клинически значимого поясничного стеноза и ТПФ на всем протяжении дегенеративно измененного отдела позвоночника. Второй тактический вариант применен у 14 больных. Он предполагал двухэтапное хирургическое лечение, предусматривающее последовательные вмешательства из заднего доступа (декомпрессия на всех ПДС с клинически значимым стенозом и ТПФ) с последующим выполнением межтеловых спондилодезов из передних доступов. И третий тактический вариант - одноэтапная хирургическая декомпрессия, ТПФ и межтеловая стабилизация не более трёх наиболее клинически значимых ПДС из заднего доступа - применен у 62 пациентов. Соответственно, пациенты второй группы также были разделены на три подгруппы: 2.1, 2.2 и 2.3. По клиническим и спондилометрическим проявлениям заболевания, а также по возрастным характеристикам и преморбидному фону эти подгруппы второй группы также не имели существенных различий.
Третья глава посвящена описанию технических и тактических вариантов хирургического лечения во всех группах больных. Глава иллюстрирована клиническими примерами. Отмечено, что у 85 из 522 больных, то есть в 16,3% случаев, протяженность выполняемой металлофиксации позвоночника превышала количество ПДС с клинически значимым стенозом, на которых производилась декомпрессия. Проведенный анализ показал причины, по которым декомпрессия корешков и фиксация позвоночника проводились таким образом. Наиболее часто это были дегенеративные изменения смежных межпозвоночных дисков (8,8%). Следующей причиной были дегенеративный анте- или ретролистез на смежном ПДС (7,3%). Затем дегенеративная сколиотическая деформация (5,2%). Реже встречались нестабильность смежных с уровнем стеноза ПДС и субкомпенсированное нарушение сагиттальногобаланса в виде гиполордоза (3,5% и 1,3% соответственно). В 10,9% случаев к необходимости увеличения протяженности металлофиксации приводило сочетание нескольких из указанных причин.
В четвертой главе проведен анализ полученных результатов лечения. Ближайшие результаты в срок 3 месяца после проведения операций и отдаленные результаты в период 24-36 месяцев в обеих группах были изучены по регрессу основных клинических проявлений заболевания. Для этого использовали шкалы ВАШ, McCulloch и Young, опросник Освестри, а также модифицированную шкалу субъективной удовлетворенности проведенной операцией Macnab. Кроме этого, учитывали данные спондилометрии, по которым оценивали качество декомпрессии дурального мешка и корешков спинного мозга, полноценность восстановления анатомических взаимоотношений в оперированных ПДС. В отдаленном периоде отслеживали случаи дестабилизации металлоконструкций и изучали процесс межтелового сращения, а также состояние смежных с уровнем фиксации ПДС. Все цифровые данные, характеризующие результаты лечения, подвергали статистической обработке с определением стандартной ошибки средних значений.
С учетом вышеуказанных критериев ближайшие результаты лечения были изучены у всех 522 больных. В группе 1 получены следующие ближайшие результаты лечения: хорошие - 83,87%; удовлетворительные - 15,14%; неудовлетворительные - 0,99%. В группе 2 хорошие ближайшие результаты получены у 68,9%; удовлетворительные - у 27,73%; неудовлетворительные - у 3,36%.
Отдаленные результаты изучены у 381 больного (72,98%). В группе 1 хорошие отдаленные результаты получены у 83,7%; удовлетворительные - у 13,6%; неудовлетворительные - у 2,7% больных. В группе 2 хорошие отдаленные результаты лечения получены у 52% больных; удовлетворительные - у 33,3%; неудовлетворительные - у 12,6 % больных.
Отмечено преимущество в формировании поясничного лордоза при его исходном дефиците при применении предложенного способа реконструкции поясничного позвоночно-двигательного сегмента (патент № 2527150).
Величину угловой коррекции при применении данного способа составляла от 9 до 16 градусов (в среднем 13,1±0,8 градуса). Аналогичные показатели при использовании методики TLIF на протяжении одного ПДС составляла 3-8 градусов (в среднем 5,8±0,42 градуса), что более чем в два раза меньше. Данное преимущество актуально при выполнении операции на 1-2 ПДС у пациентов, нуждающихся в коррекции поясничного лордоза.
В пятой главе проанализированы осложнения проведенного хирургического лечения. Они были разделены на интраоперационные осложнения, ранние осложнения - госпитального этапа и послеоперационного периода до 3 месяцев после операции, и поздние, возникающие в период от 3 месяцев и более с момента операции.
Интраоперационные осложнения имели место у 26 больных (5%) Среди них интраоперационное повреждение ТМО и ликворея - у 24 больных (4,59%), тромбоэмболия лёгочной артерии (ТЭЛА) - у 2 больных (0,38%). При этом у 10 из 24 пациентов (1,91%) ликворею во время операции полноценно устранить не удалось, а ТЭЛА в обоих случаях привела к летальному исходу.
Нагноение операционной раны в раннем послеоперационном периоде имели место у 14 больных (2,72%). У двух больных (0,38%) нагноение раны в раннем послеоперационном периоде, после выполнения TLIF на протяжении 3 и 4 ПДС, явилось причиной сепсиса, двухсторонней пневмонии и полиорганной недостаточности. Еще у 3 (0,58%) пациентов в раннем послеоперационном периоде в зоне операции сформировалась гематома, потребовавшая ревизионного вмешательства. Из 14 случаев ранних нагноений купировать нагноение и сохранить металлоконструкцию удалось у 10 больных (71,42%). У 4 (28,58%) пациентов лечение нагноения потребовало удаления металлоконструкций. 2 больных (14,28%) из 14 случаев нагноения в результате генерализации раневого инфекционного процесса скончались.
Частым осложнением раннего послеоперационного периода являлась острая радикулопатия, которая имела место у 22 больных (4,28%). В указанных 22 случаях пациенты отмечали усиление корешковой симптоматики по сравнению с дооперационным периодом. Причем у 3 больных (0,58%) из указанного числа имело место появление острой корешковой симптоматики иной локализации. Из 22 случаев острой послеоперационной радикулопатии, у 19 (86,36%) пациентов ее удалось купировать медикоментозным воздействием. У 3 (13,6%) больных консервативные мероприятия были неэффективны. Проведенная КТ или (и) МТР выявляли причину острого радикулярного синдрома, которой в двух случаях (9%) были некорректно имплантированные винты, в 1 случае (4,54%) - не полностью удаленный остеофит суставной фасетки. В этих трёх случаях проведены ревизионные декомпрессивные операции. Данные осложнения не оказали влияния на полученные результаты.
Интраоперационно и в раннем послеоперационном периоде летальный исход имел место у 4 больных (0,77%), в двух случаях из-за интраоперационной ТЭЛА и в двух случаях из-за сепсиса и полиорганной недостаточности.
У 27 из 522 больных (5,17%) ранние осложнения хирургического лечения явились показаниями к ревизионным операциям. Неудовлетворительные ближайшие результаты лечения имели место у 8 больных (1,55%). 4 (0,77%) по причине летальных исходов и 4 (0,77%)по причине удаления спинальных систем из-за нагноений. Во всех остальных случаях интраоперационные и ранние осложнения были устранены и не повлияли на полученные результаты лечения.
Поздних осложнений, возникающих через 3 и более месяцев, было 75. Они имели место у 63 больных (12,32%) от общего количества прооперированных пациентов. Причём в подавляющем большинстве случаев (69 из 75) срок клинической манифестации осложнения был от 12 месяцев и более. Среди поздних осложнений, общее количество которых мы приняли за 100%, имели место следующие: дестабилизация каудальных винтов спинальной системы у 19 (26,76%) больных; дестабилизация краниальных винтов у 13 (18,3%) больных; переломы краниальных или каудальных винтов у 6 (8,45%) больных; разблокирование коннекторов винтов у 2 (2,81%) больных; рецидивы радикулопатии вследствие развития эпидуральных рубцово-спаечных процессов у 11 (15,49%) больных; прогрессирование дегенеративных процессов в краниальных от уровня фиксации ПДС у 6 (8,4%) больных; формирование межтелового псевдоартроза у 4 (5,63%) больных; формирование паравертебральных ликворных затеков у 2 (2,81%) больных; поздние нагноения у 8 (11,26%) пациентов, которые в 2 случаях сопровождались частичной дестабилизацией транспедикулярной металлоконструкции.
Все перечисленные поздние осложнения негативно отразились на отдаленных результатах лечения и явились показаниями для ревизионных операций. При этом дважды ревизионные операции выполнялись у 6 больных, и трижды - у 3. Таким образом, общее количество ревизионных операций, выполненных у 63 больных в позднем периоде наблюдения составило 75. У 19 больных поздние осложнения стали причиной неудовлетворительных отдаленных результатов лечения. У оставшихся 44 пациентов возникавшие поздние осложнения существенно снизили достигнутый положительный эффект хирургического лечения, но их состояние все таки оставалось в пределах удовлетворительной оценки.
Проведя анализ контингента больных, которым проводились ревизионные операции, мы установили, что среди 217 пациентов, прооперированных по поводу поясничного стеноза на протяжении 1 ПДС, ревизионные операции в отдалённом периоде наблюдения выполнялись в 4 случаях (1,83%). Из 134 больных, прооперированных на протяжении 2 ПДС, ревизионные операции в отдалённом периоде выполнены у 7 человек (5,22%). Из 52 больных, прооперированных по поводу стенозов на протяжении 3 ПДС, ревизионные операции в отдалённом периоде выполнены у 6 человек (11,53%). Из 62 пациентов с протяженными стенозами, где были прооперированы 3 наиболее клинически значимых уровня, ревизионные операции были выполнены у 7 (11,29%). Из 57 больных, оперированных на 4 и более ПДС, ревизионные операции выполнены у 39 пациентов (68,4%).
Сопоставляя имевшие место ранние осложнения у наших пациентов с их индексом коморбидности Чарлсон, мы установили, что наиболее высокими эти показатели были у двух пациентов, погибших от сепсиса и прогрессирующей полиорганной недостаточности (7 и 8 баллов соответственно). Практически такими же высокими эти параметры были у больных, погибших от ТЭЛА (индекс комор- бидности Чарлсон - 7). Причем необходимо отметить, что погибшим больным выполнялись одномоментные протяженные декомпрессивно-стабилизирующие операции из заднего доступа с одномоментной декомпрессией на 4 ПДС и стабилизацией 4-6 ПДС. То есть, летальные исходы имели место только при сочетании этих двух обстоятельств - протяженные реконструкции и высокая комор- бидность пациентов. У пациентов, имевших нагноения, индекс коморбидности Чарлсон был на 0,5-0,7 баллов выше средних по соответствующим группам. При этом, у 11 из 14 больных с нагноениями имелся избыточный вес, а у 9 из 14 - сахарный диабет. При анализе других ранних осложнений, какая либо зависимость от указанных показателей не отмечена.
На указанном клиническом материале изучено влияние исходного состояния больных с поясничным спинальным стенозом на полученные результаты и количество осложнений. Для этого был проведен корреляционный анализ между клиническими параметрами, характеризующими исходное состояние больных (протяженностью поясничного спинального стеноза, степенью функциональной дезадаптации, длительностью анамнеза и тяжестью преморбидного фона) и достигнутыми результатами лечения, а также количеством осложнений хирургического лечения. Также был проведен корреляционный анализ между техникой выполнения декомпрессивно-стабилизирующих операций и хирургической тактикой, с одной стороны, и достигнутыми результатами лечения и количеством осложнений, с другой.
Определение коэффициента корреляции Спирмена выявило статистически значимую зависимость частоты ранних и фатальных осложнений только от тяжести преморбидного фона. При этом фатальные осложнения имели место только в группе 2 при выполнении одноэтапных протяженных декомпрессивностабилизирующих операций. При операциях с протяженностью до 3 ПДС либо выполняемых в два этапа таких осложнений не отмечалось.
Сопоставляя имевшие место поздние осложнения у наших пациентов с их индексом коморбидности Чарлсон, мы не установили такой же явной зависимости, какая имело место для наиболее опасных ранних осложнений - сепсис и ТЭЛА.
Однако у подавляющего большинства пациентов, имевших показания к ревизионным операциям в течение ближайших трех лет после завершения хирургического лечения поясничного стеноза (55 из 63), к моменту выполнения этих операций отмечено увеличение индекса коморбидности Чарлсон на 1-3 балла.
Другие изученные нами параметры, характеризующие исходное состояние больных (степень функциональной дезадаптации, длительность анамнеза заболевания и протяженность дегенеративного поражения), не оказывали достоверно значимого влияния на полученные результаты и частоту осложнений хирургического лечения.
При анализе зависимости между количеством фиксированных ПДС и частотой осложнений, требующих ревизионных операций в течение четырехлетнего периода наблюдения была выявлена сильная корреляционная зависимость. Установлено, что при увеличении протяженности выполняемых декомпрессивно-стабилизирующих операций существенно возрастает количество поздних осложнений и ревизионных операций. Коэффициент корреляции Спирмена (р) равен 0,95, число степеней свободы (f) составляет 6, критическое значение при данном числе степеней свободы составляет 0,738; таким образом, связь между исследуемыми признаками - прямая, сила связи высокая, зависимость признаков статистически значима (р < 0,05). За счет этого отдаленные результаты лечения больных с протяженными спинальными стенозами существенно отличались в зависимости от применяемого тактического варианта лечения. В подгруппе 2.3, в которой выполнялась ограниченная по протяженности реконструкция не более трёх наиболее клинически значимых ПДС, результаты были достоверно лучше, чем в двух других подгруппах, в которых операция выполнялась на всех дегенеративно измененных ПДС.
Также установлено, что при сочетании поясничного спинального стеноза с дегенеративным спондилолистезом имела место достоверная зависимость количества интраоперационных осложнений от технического варианта выполнения декомпрессивно-стабилизирующих операций. К такому заключению мы пришли при изучении осложнений у 97 больных, имевших наряду со спинальным стенозом дегенеративный спондилолистез в одном из оперированных ПДС. При применении техники PLIF повреждений ТМО с интраоперационной ликвореей не было. При применении TLIF или авторского способа реконструкции поясничного ПДС частота указанных осложнений составляла 11,5% и 9,1% соответственно. Данные статистического анализа выявленной зависимости: точный критерий Фишера, критическое значение - 0,01, уровень значимости p < 0,05.
В то же время наши результаты показали, что у больных с поясничным спинальным стенозом, не отягощенным дегенеративным спондилолистезом, результаты применения всех трёх технических вариантов выполнения декомпрессивностабилизирующих операций и количество осложнений не имели существенных различий. То есть при лечении больных со спинальными поясничными стенозами методика PLIF не имеет преимуществ в клиническом применении по сравнению с TLIF за исключением случаев сочетания в одном ПДС спинального стеноза с дегенеративным спондилолистезом. Что касается способа реконструкции поясничного позвоночно-двигательного сегмента, установлено, что возможность коррекции локального лордоза при его применении практически в два раза выше, чем при применении TLIF. Это может явиться дополнительным показанием к применению способа у больных, имеющих дефицит глобального поясничного лордоза с необходимостью коррекции 10 и более градусов.
На основании проведенного исследования в Заключении сформулирован алгоритм предоперационного планирования хирургического вмешательства у больных с поясничными стенозами дегенеративной этиологии. В данном алгоритме учтены те клинические и спондилометрические признаки, характеризующие предоперационное состояние больных, которые, по результатам проведенного нами статистического анализа необходимо учитывать для выбора одного из возможных технических или тактических подходов к выполнению операций.
Алгоритм представлен графически на Рисунке 1. Для его использования необходимо разделить больных данной категории на две группы в зависимости от протяженности дегенеративного поражения позвоночника. В группе 1 больные, у которых количество дегенеративно измененных ПДС с проявлениями стеноза не более 3. В группе 2 больные, у которых количество дегенеративно измененных ПДС с проявлениями стеноза 4 и более.
Первая группа в зависимости от спондилометрических параметров дегенеративно измененных ПДС делится на 3 подгруппы (Рисунок 1.):
1) больные с поясничным спинальным стенозом без нарушений сагиттального профиля позвоночника;
2) больные с поясничным спинальным стенозом с дефицитом поясничного лордоза;
3) больные с дегенеративным спондилолистезом в стенозированных ПДС.
В зависимости от этого у больных первой группы выбирается технический
вариант выполнения декомпрессивно-стабилизирующей операции. Для хирургического лечения больных первой группы подгруппы 1 предпочтительна стандартная методика TLIF. Для хирургического лечения больных первой группы подгруппы 2 с дефицитом поясничного лордоза мы рекомендуем применение предложенного способа реконструкции поясничного позвоночно-двигательного сегмента (патент № 2527150). Для больных первой группы подгруппы 3 при наличии дегенеративного спондилолистеза предпочтительной является стандартная техника PLIF с редукцией соскальзывающего позвонка.
У больных группы 2 с протяженными дегенеративными поражениями для выбора тактического варианта хирургического лечения наиболее важным, являлась возможность определения 2 или 3 ПДС, изменения в которых имеют решающее значение в клинической манифестации заболевания. По этому признаку больные второй группы разделены на 2 подгруппы (Рисунок 1):
1) больные, симптоматика заболевания у которых зависит преимущественно от изменений двух или трех ПДС, расположенных смежно по отношению друг к другу. При этом другие сегменты позвоночника, также вовлеченные в дегенеративный процесс в меньшей степени влияют на клиническую картину;
2) больные, клиническая симптоматика заболевания у которых при протяженном дегенеративном поражении позвоночника примерно в равной степени зависит от всех дегенеративно измененных ПДС. То есть невозможно выделить 1-3 ПДС, явно доминирующие в клинических проявлениях заболевания.
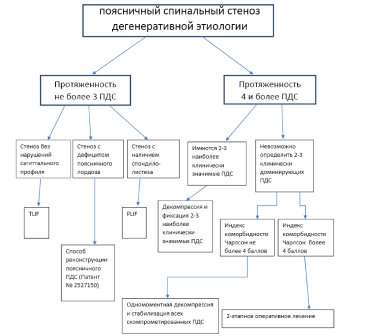
Рисунок 1 - Алгоритм предоперационного планирования при хирургическом лечении больных с поясничными спинальными стенозами дегенеративной этиологии.
Для пациентов первой подгруппы группы 2 мы рекомендуем выполнение ограниченной по протяженности декомпрессивно-стабилизирующей операции на протяжении одного, двух или трех ПДС, доминирующих в клинической картине заболевания.
У пациентов второй подгруппы группы 2 дополнительно для выбора тактики лечения мы рекомендуем учитывать их преморбидный фон по индексу коморбид- ности Чарлсон. Если данный показатель не превышает 4 балла, возможно выполнение одномоментной декомпрессивно-стабилизирующей операции на протяжении необходимого количества ПДС с использованием техник TLIF или PLIF. При более высоких значениях индекса коморбидности Чарлсон необходимую массивную хирургическую реконструкцию целесообразно разделить на 2 этапа, выполняемых последовательно из заднего и переднего доступов.
Заключения
1. Предложенный способ реконструкции позвоночно-двигательных сегментов позволяет при выполнении декомпрессивно-стабилизирующей операции на протяжении одного ПДС производить декомпрессию дурального мешка и корешков спинного мозга, спондилодез 360 градусов и коррекцию сагиттального баланса позвоночника.
2. Общее количество осложнений хирургического лечения больных с поясничными стенозами - 27,29%. В 15,98% случаев осложнения явились показаниями для ревизионных операций, и в 16,17% оказали негативное влияние на результаты лечения. В раннем послеоперационном периоде к неудовлетворительным результатам приводили ТЭЛА (0,39%) и нагноение операционной раны с генерализацией инфекции (0,39%), либо потребовавшие удаления металлоконструкций (0,72%). К неудовлетворительным отдаленным результатам наиболее часто приводили дестабилизации металлоконструкций (7,66%) и поздние нагноения (1,53%).
3. Основными причинами ревизионных операций у больных с поясничными спинальными стенозами в ближайшем периоде являются не
20
достаточная декомпрессии корешков (2,26%) и ликворея (2,59%), в отдалённом периоде - дестабилизации каудальных винтов спинальных систем (30% от всех реопераций), дестабилизации краниальных винтов (27,5% от всех реопераций), компрессионные радикулопатии (17,5% реопераций).
4. Отягощение преморбидного фона у больных с поясничными стенозами до 7 и более баллов по индексу коморбидности Чарлсон достоверно увеличивает вероятность фатальных интраоперационных осложнений и осложнений раннего послеоперационного периода. Негативного влияния отягощенного преморбидного фона на развитие поздних осложнений не отмечено.
5. При хирургическом лечении поясничных стенозов дегенеративной этиологии увеличение протяженности фиксации позвоночника на 4 и более ПДС увеличивает вероятность возникновения показаний к ревизионным операциям в течение четырехлетнего периода наблюдения до 68,4% по сравнению с 1,83% при фиксации 1 ПДС, 5,22% при фиксации 2 ПДС, 11,53% при фиксации 3 ПДС.
6. У больных с протяженными поясничными стенозами при наличии дегенеративных изменений 4 и более ПДС и скомпрометированном преморбидном фоне целесообразно отказаться от выполнения одномоментной радикальной хирургической реконструкции дегенеративно измененных ПДС в пользу выбора ограниченной по протяженности реконструкция не более 3 ПДС, имеющих наибольшое значение в клинических проявлениях заболевания, либо в пользу этапного хирургического лечения.
Практические рекомендации
1. Для хирургического лечения больных с поясничным спинальным стенозом на протяжении 1-2 ПДС при наличии дефицита глобального поясничного лордоза целесообразно применение предложенного нами способа реконструкции поясничного позвоночно-двигательного сегмента (патент № 2527150).
2. Для хирургического лечения больных с поясничным спинальным стенозом при наличии в стенозированном ПДС дегенеративного спондилолистеза предпочтительной является стандартная техника PLIF с редукцией соскальзывающего позвонка.
3. У пациентов с протяженным дегенеративным поражением позвоночника при возможности определения 1-3 смежно расположенных ПДС, приоритетных в клинической симптоматике, целесообразно применение декомпрессивностабилизирующего вмешательства не более чем на трех ПДС, имеющих наибольшее значение в клинической манифестации заболевания.
4. У пациентов с протяженным дегенеративным поражением позвоночника, при равноценном влиянии на клинические проявления заболевания всех дегенеративно измененных ПДС, при коморбидности Чарлсон, не превышающей 4 балла, целесообразно применение радикальной хирургической реконструкции всех дегенеративно измененных ПДС. Реконструкция у данных больных предусматривает декомпрессию нервнососудистых образований на всех стенозированых ПДС, коррекцию анатомических взаимоотношений, межтеловую стабилизацию и металлофиксацию транспедикулярной системой.
5. У пациентов с протяженным дегенеративным поражением позвоночника, при равноценном влиянии на клинические проявления заболевания всех дегенеративно измененных ПДС, при индексе коморбидности Чарлсон 4-6 баллов целесообразно проведение этапной хирургической реконструкции дегенеративно измененного отдела позвоночника.
6. При выполнении протяжённых декомпрессивно-стабилизирующих операций по поводу поясничного стеноза дегенеративной эитиологии на 4 и более ПДС, предусматривающих стабилизацию сегмента L5-S1, каудальные винты транспедикулярной системы целесообразно имплантировать в задние отделы os illium, а не в тело S1.
Литература
1.* Афаунов, А. А. Анализ причин ревизионных операций при хирургическом лечении больных с поясничными стенозами дегенеративной этиологии / А. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов // Кубанский научный медицинский вестник. - 2013. - № 7. - С. 173-176.
2. * Афаунов, А. А. Анализ причин ревизионных операций при хирургическом лечении больных с поясничными стенозами дегенеративной этиологии / A. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов // Хирургия позвоночника. - 2014. - № 1. - С. 86-93.
3. * Афаунов, А. А. Осложнения хирургического лечения поясничных стенозов дегенеративной этиологии / А. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, B. К. Шаповалов // Хирургия позвоночника. - 2016. - №2 4. - С. 66-72.
4. * Афаунов, А. А. Предоперационное планирование при хирургическом лечении больных с поясничным спинальным стенозом дегенеративной этиологии / А. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов, М. Л. Муханов // Инновационная медицина Кубани. - 2020. - № 1. - С. 6-15.
5. Афаунов, А. А. Анализ причин ревизионных операций у больных с поясничными стенозами дегенеративной этиологии / А. А. Афаунов, И. В. Басан- кин, А. В. Кузьменко, В. К. Шаповалов // Многопрофильная больница: проблемы и решения: Материалы 17 Юбилейной Всероссийской научно-практической конференции. - Ленинск-Кузнецкий, 2013. - С. 145-146.
6. Афаунов, А. А. Результаты клинического применения способа реконструкции поясничных позвоночно-двигательных сегментов у больных с одноуровневыми поясничными стенозами дегенеративной этиологии / А. А. Афау- нов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов // Материалы межрегиональной конференции ортопедов-травматологов «Совершенствование методов лечения больных ортопедо-травматологического профиля». - Ростов-на-Дону, 2014. - С. 40-47.
7. Афаунов, А. А. Анализ результатов применения способа реконструкции поясничного позвоночно-двигательного сегмента у больных с поясничными стенозами дегенеративной этиологии / А. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов // Евразийский конгресс травматологов-ортопедов, посвящённого 10-летию БНИЦТО и 50-летию академика Джумабекова С. А. - Бишкек, Киргизия, 2014. - С. 269-273.
8. Афаунов, А. А. Причины ревизионных операций при лечении больных с дегенеративными поясничными стенозами / А. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов // Юбилейная научно-практическая конференция с международным участием «Актуальные вопросы детской неврологии, педиатрии и ортопедии, проблемные вопросы лечения взрослых с заболеваниями нервной, костно-мышечной системы в бальнеологическом санатории». - Евпатория, 2015. - С. 98.
9. Афаунов, А. А. Анализ осложнений хирургического лечения пациентов с дегенеративными стенозами / А. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов // VIII Всероссийская научно-практическая конференция молодых ученых с международным участием «Цивьяновские чтения». - Новосибирск, 2015. - С. 29-35.
10. Афаунов, А. А. Осложнения хирургического лечения поясничных стенозов дегенеративной этиологии / А. А. Афаунов, И. В. Басанкин, А. В. Кузьменко, В. К. Шаповалов // Сборник работ Крымского форума травматологов-ор- топедов. - Ялта, 2016. - С. 30-36.
11. ** Basankin, I. Complications Of Surgical Treatment Of Lumbar Stenosis In The Early Postoperative Period / I. Basankin, V. Porkhanov, A. Afaunov, A. Kuzmenko, V. Shapovalov // Coluna/Columna. - 2018. - N 17 (3). - P. 185-187.
12. Патент № 2527150 Российская Федерация, МПК А61В17/00(2006.01). Способ реконструкции поясничного позвоночно-двигательного сегмента / И. В. Басанкин; заявители и патентообладатели ГБУ ВПО КубГМУ Минздрава России/ И. В. Басанкин, А. А. Афаунов, В. К. Шаповалов, А. В. Кузьменко, К. К. Тах- мазян. - № 2527150; заявл. 24.05.2013; опубл. 27.08.2014, Бюл. 24. - 14 с.
* - в журналах, входящих в перечень изданий, рекомендованных ВАК РФ для публикации материалов докторских и кандидатских диссертаций.
Работа выполнена в федеральном государственном бюджетном образовательном учреждении высшего образования «Кубанский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Научный руководитель:
Афаунов Аскер Алиевич, доктор медицинских наук, профессор
Официальные оппоненты:
Аганесов Александр Георгиевич, доктор медицинских наук, профессор ФГБНУ
Абакиров Медетбек Джумабекович, доктор медицинских наук, Российский университет дружбы народов, профессор кафедры травматологии и ортопедии
Ведущая организация: Федеральное государственное бюджетное образовательное учреждение высшего образования «Первый Санкт-Петербургский государственный медицинский университет имени акад. И. П. Павлова» Министерства здравоохранения Российской Федерации
Теги: стеноз
234567 Начало активности (дата): 07.12.2023 13:19:00
234567 Кем создан (ID): 989
234567 Ключевые слова: операция, хирургическое лечение, стеноз, поясница
12354567899
Похожие статьи
Туберкулез у взрослыхМикрохирургическая аутотрансплантация малоберцовой кости как оптимальный метод закрытия обширных костных дефектов у детей с нейрофиброматозом
Анализ основных параметров работы головного регионального сосудистого центра НИИ СП им. Н.В. Склифосовского
Рентген на дому 8 495 22 555 6 8
Эффективность транспедикулярной репозиции интраканальных костных фрагментов при оскольчатых переломах тела LI позвонка



