 05.08.2023
05.08.2023
Определение конгруэнтности стандартного полусферического вертлужного компонента и посттравматически деформированной вертлужной впадины при первичном эндопротезировании тазобедренного сустава (экспериментальное исследование)
Продолжение исследования позволит провести более глобальный анализ и выявить большее количество закономерностей, что в целом поможет усовершенствовать хирургические подходы при первичном эндопротезировании тазобедренного сустава у профильных пациентов.
ВВЕДЕНИЕ
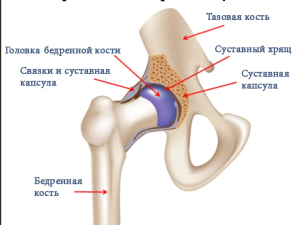
Переломы вертлужной впадины — тяжелые внутрисуставные повреждения, обычно возникают у молодых пациентов после высокоэнергетических травм и у пожилых людей с низкоэнергетической травмой при наличии остеопороза [1]. Оперативное лечение с открытой репозицией и внутренней фиксацией рекомендовано при переломах вертлужной впадины со смещением, так как позволяет увеличить конгруэнтность суставных поверхностей, что обеспечивает возможность восстановления функции сустава и снижает вероятность осложнений в долгосрочной перспективе [2]. Однако со временем в большинстве случаев развивается посттравматический коксартроз III ст. и асептический некроз головки бедренной кости [3]. Относительно низкая выживаемость и более частые осложнения отмечены многими авторами после тотального эндопротезирования тазобедренного сустава при посттравматических деформациях вертлужной впадины. Z. Morison и др. [4] сообщили, что 10-летняя выживаемость эндопротезов у пациентов, перенесших тотальное эндопротезирование тазобедренного сустава в условиях посттравматических деформаций вертлужной впадины, была ниже по сравнению с пациентами, оперированными по поводу других причин. P. von Rot и др. [5] также отмечают более низкую выживаемость эндопротезов у больных с последствиями переломов вертлужной впадины. Аналогичные публикации как в отечественной, так и в зарубежной литературе однозначно указывают на сохраняющуюся тенденцию — выживаемость эндопротезов у пациентов с посттравматическими деформациями ниже в сравнении с другими патологическими состояниями, обусловливающими необходимость выполнения артропластики. Помимо этого, информация о факторах, влияющих на результаты эндопротезирования у пациентов с посттравматическими коксартрозами и наличием деформаций стенок вертлужной впадины, практически отсутствует [6].
Одним из основных факторов может служить отсутствие общепризнанной системы оценки посттравматических деформаций стенок вертлужной впадины и основанного на ней алгоритма выбора хирургической тактики при первичном эндопротезировании. В настоящее время в мировой литературе используются различные классификации для описания костных дефектов таза, каждая из которых имеет свои особенности и специфическое назначение [7].
В настоящее время в мировой литературе для описания повреждений вертлужной впадины наиболее часто используются следующие классификации: AO/ASIF [9] и J.W. Young & A.R. Burgess [10] для острой травмы таза, W.G. Paprosky [11], DGOT [12] и AAOS [13] при ревизионном эндопротезировании. По мнению специалистов, системы классификации костных дефектов вертлужной впадины, используемые в настоящее время, не позволяют достаточно точно описать имеющиеся деформации, поэтому их использование в таких случаях является некорректным [14]. Все классификации в преимущественном большинстве случаев основаны на анализе предоперационных рентгенограмм, дополненных интраоперационными данными. В дополнение также выполняется компьютерная томография, на основе которой возможно создание 3D-визуализации, которая генерируется в программном обеспечении КТ-сканера. Текущее использование вышеупомянутых методов визуализации может быть проблематичным. Рентгенограммы представляют двухмерное изображение, и по ним нельзя установить точную локализацию и объем дефекта; в то время как вышеупомянутая 3D-КТ-визуализация при наличии металлоконструкций в исследуемой области имеет большое количество наводок и не дает четкого представления о состоянии костной основы.
Следует отметить, что выбор хирургической тактики, имплантатов и дополнительных интраоперационных опций, по своей сути, ограничен стандартными конструкциями и наборами инструментов, поскольку изготовление индивидуальных вертлужных компонентов требует специального оборудования, программного обеспечения и может быть выполнено только в крупных федеральных центрах. Таким образом, точная предоперационная классификация посттравматических деформаций стенок вертлужной впадины позволит хирургу сделать оптимальный выбор из имеющегося списка имплантатов, а при их отсутствии - перевести пациента в учреждение более высокого уровня.
В настоящее время в НМИЦ ТО им. Р.Р. Вредена разработана оригинальная классификация ASPID [15] для использования при первичном эндопротезировании тазобедренного сустава при наличии посттравматических деформаций вертлужной впадины. Она позволяет описывать локализацию и степень смещения стенок вертлужной впадины, а цифро-буквенный код позволяет собирать и систематизировать полученные данные для дальнейшего анализа.
Известно, что одним из важнейших факторов стабильной фиксации вертлужного компонента является площадь его недопокрытия. Ю.Г. Коноплев с соавт. [16] в своем исследовании отмечает, что критическая величина недопокрытия вертлужного компонента составляет около 30 % площади поверхности, что соответствует данным других авторов [17], и что минимально необходимое покрытие чашки должно составлять не менее 70 % площади ее поверхности [18]. В данной статье мы попытались проанализировать, насколько влияет степень смещения и локализация деформаций вертлужной впадины, согласно оригинальной классификации ASPID, на площадь покрытия вертлужного компонента.
Цель исследования: определение конгруэнтности стандартного полусферического вертлужного компонента и посттравматически деформированной вертлужной впадины в эксперименте
МАТЕРИАЛЫ И МЕТОДЫ
Материалом для экспериментального исследования явились данные компьютерной томографии 92 пациентов, которые поступали для проведения планового оперативного лечения в объёме первичного эндопротезирования в клинику НМИЦ ТО им. Р.Р. Вредена в период с 06.11.2013 по 06.06.2017 по поводу посттравматического коксартроза III стадии. В группе 31 женщина (34 %) и 61 мужчина (66 %). Средний возраст пациентов на момент проведения первичного эндопротезирования составил 48 лет и 7 месяцев (± 3 года и 6 месяцев). В анамнезе у всех пациентов отмечен перелом вертлужной впадины, в 15 случаях (16,3 %) после травмы выполняли операции - открытые репозиции и металлоостеосинтез переломов пластинами и винтами.
Для проведения исследования пациенты были отобраны по двум критериям включения, а именно, наличие перелома вертлужной впадины в анамнезе и КТ до проведения операции первичного эндопротезирования тазобедренного сустава.
В каждом случае проводили изучение компьютерных томограмм с целью определения формулы деформации вертлужной впадины по оригинальной классификации посттравматических деформаций вертлужной впадины «ASPID» [15].
Для определения формулы деформации при измерении степени смещения в процессе постобработки аксиальных срезов, полученных после выполнения КТ, выполняли мультипланарные реконструкции изображений в трех взаимоперпендикулярных плоскостях с дополнительным контролем исходного положения таза в пространстве с применением 3D-реконструкций. Измерение смещения отломков (стенок) проводили между двумя параллельными плоскостями (линиями), проходящими по касательной к наиболее удаленным точкам дефектов, образующихся в результате смещения отломков.
Используя возможности компьютерного моделирования, были сформированы 3D-модели 92 посттравматически изменённых вертлужных впадин с последующим моделированием имплантации стандартной полусферы соответствующего размера, с соблюдением допустимых значений пространственной ориентации вертлужного компонента эндопротеза тазобедренного сустава [19]. После моделирования имплантации стандартной полусферы при помощи специальных программных инструментов определяли конгруэнтность деформированной вертлужной впадины и стандартной полусферы соответствующего размера, тем самым изучали площадь контакта изменённой ацетабулярной костной основы и стандартного вертлужного компонента «press-fit» фиксации в процентах. Полученные данные заносили в сформированную таблицу, включающую Ф.И.О. пациентов, возраст, формулу деформации вертлужной впадины, степень смещения каждой стенки (от 0 до 2, при отсутствии деформации стенки ячейка не заполнялась), наличие и локализацию металлоконструкций, величину конгруэнтности в процентах и ряд других параметров для последующего анализа отдалённых результатов эндопротезирования.
Для формирования моделей вертлужной впадины и моделирования имплантации вертлужного компонента эндопротеза использовали программы Materialise Mimics Research v21.0 и Materialise 3-matic Research v. 13.0. Пример выполнения работы на основе компьютерной томограммы одного пациента представлен на рисунках 1 и 2.
После определения формулы деформации по каждому случаю и величины конгруэнтности проводили сопоставление полученных табличных данных для выявления взаимосвязей между конгруэнтностью, смещением костных структур и степенью смещения последних.
В рамках эксперимента проведена статистическая обработка полученных данных [20, 21]. Представленные данные были перекодированы таким образом, чтобы можно было применить аддитивные статистические модели. В столбцах A, S, P, I, Dзначения степеней 0, 1, 2 были увеличены на единицу, пробелы заменены нулями. Таким образом, степени смещения были закодированы: 1 - менее 5 мм, 2 - 6-15 мм, 3 - более 15 мм. Учитывали высокую значимость стабильности таза в столбце D: 0 — отсутствие нарушения целостности таза, 2 - присутствие нарушения целостности таза. С процентом конгруэнтности сравнивали сумму показателей A+S+P+I+D. Для анализа был применён ранговый критерий Манна-Уитни (U-критерий, критерий Вилкоксона-Манна-Уитни), который позволяет проверить гипотезу о различии двух выборок.
Пациенты были упорядочены по возрастанию показателя «процент конгруэнтности», и каждому был присвоен порядковый номер («ранг»). Затем пациенты были разделены на две группы — с конгруэнтностью меньше 70 % (62 случая) и конгруэнтностью, равной или больше 70 % (30 случаев). Были подсчитаны суммы рангов в каждой группе R,, R2 и U-статистики U, и U2 по формулам:
где п, и п2 — количество пациентов в группах.
Таблица 1
Расчет статистики Манна-Уитни для групп с конгруэнтностью больше и меньше 70 %
|
Условие разделения пациентов на группы по конгруэнтности |
Количество пациентов П1, П |
Сумма рангов R1- R2 |
Статистики U1- U2 |
|
< 70 |
62 |
3164 |
649 |
|
> 70 |
30 |
1114 |
1211 |
В качестве U-статистики Манна-Уитни выбиралось наименьшее из двух полученных чисел Ue = min(U;, U2). При получении значения статистики Манна-Уитни Ue меньше табличного нулевая гипотеза об отсутствии различий между двумя выборками отвергалась, и принималась альтернативная гипотеза, то есть различие между двумя выборками считалось статистически значимым.
В таблицах пороговых (критериальных) значений Манна-Уитни не приводятся значения для n, больших 60. Рекомендуется рассчитывать эти значения с учетом того, что при п, п2 > 20 критерий подчиняется нормальному распределению с математическим ожиданием M(U) и дисперсией D(U):
Алгоритм вычисления порогового значения критерия Манна-Уитни следующий.
Выбираем уровень достоверности 0,05 или 0,01. По таблицам нормального распределения вычисляем значение функции нормального распределения для выбранного уровня достоверности, среднего, равного нулю, и стандартного отклонения, равного единице.
Поскольку для стандартизированного нормального распределения
Таблица 2
Расчет пороговых значений для критерия Манна-Уитни при объемах выборки > 60
|
Уровень достоверности |
Функция нормального распределения |
Пороговые значения для п, = 62, п7 = 30 |
|
0,05 |
1,6448 |
732 |
|
0,01 |
2,3263 |
650 |
Таким образом, полученное значение статистики Манна-Уитни U, = 649 меньше табличного значения не только для уровня достоверности 0,05, но даже для уровня достоверности 0,01. Следовательно, различие в суммах показателей A, S, P, I, D для групп пациентов с конгруэнтностью меньше 70 % и больше 70 % является статистически значимым с высоким уровнем достоверности.
РЕЗУЛЬТАТЫ
Конгруэнтность или площадь контакта костной основы травматически деформированной вертлужной впадины и стандартной полусферы, позиционированной в соответствии с допустимыми безопасными углами инклинации и горизонтального отклонения, измерены во всех 92 случаях. Среднее значение конгруэнтности в группе составило 59,5 ± 16,9 % (от 18 до 90,4 %).
Все 92 случая по конгруэнтности были разделены на три группы: I группа 18-30,1 %, II группа 30,360,0 % и III группа 62-90,4 %. Данное разделение проведено на основе результатов исследований, в которых отмечена принципиально значимая площадь недопо- крытия вертлужного компонента 30 % [16].
В I группе выявлено всего три случая, в двух из которых определялось нарушение целостности тазового кольца (табл. 3). В представленной таблице, в соответствии с классификацией ASPID, указаны три степени смещения костного фрагмента: 0 степень - 0-5 мм, 1 степень - 6-15 мм, 2 степень - более 15 мм (смещение или отсутствие костного фрагмента).
Таблица 3
Структура смещения стенок вертлужной впадины в 1 группе, где в эксперименте конгруэнтность составила 18-30,1 %
|
Степени |
Стенки вертлужной впадины |
|||
|
смещения |
A |
S |
P |
I |
|
0 |
|
|
|
1 |
|
1 |
1 |
1 |
1 |
|
|
2 |
|
2 |
1 |
1 |
В I группе выявлено 3 случая: AS2PI0D1, AS2P1I2D1 и A1S1P2ID. Из представленных формул очевидно, что превалировали 2 степени смещения верхней стенки, и в двух случаях диагностировано нарушение целостности тазового кольца. Средняя площадь контакта в I группе составила 24,4 ± 16,0 %.
Во II группе выявлено 45 случаев, в двух из которых определялось нарушение целостности тазового кольца. В семи случаях эндопротезированию предшествовали открытые репозиции и металлоостеосинтез переломов пластинами и винтами. Как представлено в таблице 4, в данной группе превалировала 1 степень (6-15 мм) смещения передней, верхней и задней стенок.
Таблица 4
Структура смещения стенок вертлужной впадины во II группе, где в эксперименте конгруэнтность составила 30,3-60,0 %
|
Степени |
Стенки вертлужной впадины |
|||
|
смещения |
A |
S |
P |
I |
|
0 |
6 |
6 |
5 |
6 |
|
1 |
11 |
25 |
14 |
5 |
|
2 |
1 |
8 |
7 |
3 |
В 22 случаях (49 %) площадь контакта вертлужной впадины с полусферой (конгруэнтность) составила от 50 до 60 % (в среднем 55 %). Средняя площадь контакта во II группе составила 47,5 ± 16,5 %.
В III группе выявлено 44 случая, в трёх случаях определялось нарушение целостности тазового кольца. В восьми случаях эндопротезированию предшествовали открытые репозиции и металлоостеосинтез переломов пластинами и винтами. Как представлено в таблице 5, в III группе превалировали смещения верхней стенки 0 и 2 степени, задней стенки - 1 степени. Средняя площадь контакта в группе составила 73,96 ± 16,84 %.
Таблица 5
Структура смещения стенок вертлужной впадины в III группе, где в эксперименте конгруэнтность составила 60,1-90,4 %
|
Степени |
Стенки вертлужной впадины |
|||
|
смещения |
A |
S |
P |
I |
|
0 |
5 |
15 |
6 |
7 |
|
1 |
6 |
16 |
12 |
8 |
|
2 |
3 |
1 |
5 |
4 |
После проведенной статистической обработки данных с высокой достоверностью выявлено, что при сумме показателей больше четырёх конгруэнтность полусферического вертлужного компонента и посттравматически деформированной вертлужной впадины составляет менее 70 %.
ОБСУЖДЕНИЕ
Установка вертлужного компонента при первичном и ревизионном эндопротезировании тазобедренного сустава в условиях различного рода дефицита костной массы и при посттравматических деформациях вертлужной впадины является достаточно сложным этапом операции. Мировой опыт, основанный на многочисленных долгосрочных исследованиях, определил алгоритмы выбора хирургической тактики на основе классификаций ретроацетабулярного остеолиза при ревизионных вмешательствах, а современные методы визуализации обеспечивают достаточно точную оценку состояния костной основы для установки компонентов эндопротеза. В настоящее время существующие классификации ретроацетабулярного остеолиза помимо помощи хирургу в выборе хирургической тактики обеспечивают систематизированный сбор первичных данных, что в дальнейшем позволяет анализировать структуру патологии и результаты хирургических вмешательств, что, в свою очередь, ведёт к совершенствованию методик эндопротезирования и повышает выживаемость искусственных суставов. Однако, несмотря на современные разработки, в настоящее время нет единой системы оценки состояния вертлужной впадины при последствиях переломов, вследствие чего данные по результатам эндопротезирования у пациентов с посттравматическими коксартрозами разрознены и не поддаются какому-либо обобщению. Публикации по результатам эндопротезирования у профильных больных разрознены с малоинформативными характеристиками клинического материала.
Разработанная в НМИЦ ТО им. Р.Р. Вредена оригинальная классификация посттравматических деформаций вертлужной впадины основана на трёх критериях (локализация деформации, степень смещения и состояние тазового кольца), обеспечивает достаточно точное описание каждого случая посредством формирования цифро-буквенной формулы (цифро-буквенный код), которая при заполнении больших рядов данных может обеспечить проведение анализа данных и определение структуры данной патологии. Проведённый эксперимент и анализ полученных данных с высокой достоверностью, несмотря на относительно малый ряд данных, позволили выявить несколько закономерностей в отношении конгруэнтности стандартного полусферического вертлужного компонента и посттравматически изменённой вертлужной впадины.
Продолжение исследования и сбор большего количества данных посредством статистической обработки позволят провести более глобальный анализ и выявить большее количество закономерностей, что, в целом, приблизит хирургов к пониманию структуры посттравматических деформаций вертлужной впадины и, соответственно, позволит усовершенствовать хирургические подходы при первичном эндопротезировании тазобедренного сустава у профильных пациентов.
ЗАКЛЮЧЕНИЕ
Учитывая полученное значение средней площади контакта стандартного полусферического компонента «press-fit» фиксации и посттравматически деформированной вертлужной впадины 59,5 %, что менее 70 %, при установке тазового компонента пациентам целевой группы для надёжной первичной механической фиксации рекомендовано применение винтов, а при наличии кавитарных дефектов костной основы - замещение их аутокостной крошкой, что потенциально повышает конгруэнтность на границе кость-имплантат.
При сумме показателей A, S, P, I и D более четырёх на основе классификации посттравматических деформаций вертлужной впадины ASPID конгруэнтность стандартного полусферического вертлужного компонента «press-fit» фиксации и травматически изменённой вертлужной впадины составляет менее 70 %, при этом, если присутствует нарушение целостности тазового кольца, то прибавляется не одна, а две единицы (D без индекса — ноль, D1 — два балла).
СПИСОК ИСТОЧНИКОВ
1. The incidence and trauma mechanisms of acetabular fractures: A nationwide study in Finland between 1997 and 2014 / P.P. Rinne, M.K. Laitinen, T. Huttunen, P. Kannus, V.M. Mattila // Injury. 2017. Vol. 48, No 10. P. 2157-2161. DOI: 10.1016/j.injury.2017.08.003.
2. Operative treatment of displaced fractures of the acetabulum. A meta-analysis / P.V. Giannoudis, M.R. Grotz, C. Papakostidis, H. Dinopoulos // J. Bone Joint Surg. Br. 2005. Vol. 87, No 1. P. 2-9.
3. Ragnarsson B., Mjoberg B. Arthrosis after surgically treated acetabular fractures. A retrospective study of 60 cases // Acta Orthop. 1992. Vol. 63, No 5. P. 511-514. DOI: 10.3109/17453679209154725.
4. Total hip arthroplasty after acetabular fracture is associated with lower survivorship and more complications / Z. Morison, D.J. Moojen, A. Nauth, J. Hall, M.D. McKee, J.P. Waddell, E.H. Schemitsch // Clin. Orthop. Relat. Res. 2016. Vol. 474, No 2. P. 392-398. DOI: 10.1007/s11999-015-4509-1.
5. Total hip arthroplasty after operatively treated acetabular fracture: a concise follow-up, at a mean of 20 years, of a previous report / P. von Roth, M.P. Abdel, W.S. Harmsen, D.J. Berry // J. Bone Joint Surg. Am. 2015. Vol. 97, No 4. P. 288-291. DOI: 10.2106/JBJS.N.00871.
6. Efficacy of total hip arthroplasty after operatively treated acetabular fracture / J.K. Moon, J. Lee, P.W. Yoon, J.S. Chang, J.W. Kim // Arch. Orthop. Trauma Surg. 2020. Vol. 140, No. 7. P. 973-979. DOI: 10.1007/s00402-020-03447-x.
7. Gelaude F., Clijmans T., Delport H. Quantitative computerized assessment of the degree of acetabular bone deficiency: Total radial acetabular bone loss (TrABL) // Adv. Orthop. 2011. V>l. 2011. Article 494382. DOI: 10.4061/2011/494382.
8. Reliability of acetabular bone defect classification systems in revision total hip arthroplasty / D. G. Campbell, D.S. Garbuz, B.A. Masri, C.P. Duncan // J. Arthroplasty. 2001. Vol. 16, No 1. P. 83-86. DOI: 10.1054/arth.2001.19157.
9. Fracture and Dislocation Classification Compendium / E.G. Meinberg, J. Agel, C.S. Roberts, M.D. Karam, J.F. Kellam // J. Orthop. Trauma. 2018. Vol. 32, No Suppl. 1. P. S1-S170. DOI: 10.1097/BOT.0000000000001063.
10. Pelvic ring disruptions: effective classification system and treatment protocols / A.R. Burgess, B.J. Eastridge, J.W. Young, T.S. Ellison, P.S. Ellison Jr., A. Poka, G.H. Bathon, R.J. Brumback // J. Trauma. 1990. Vol. 30, No 7. P. 848-856. DOI: 10.1097/00005373-199007000-00015.
11. Paprosky W.G., Perona P.G., Lawrence J.M. Acetabular defect classification and surgical reconstruction in revision arthroplasty. A 6-year follow-up evaluation // J. Arthroplasty. 1994. Vol. 9, No 1. P. 33-44. DOI: 10.1016/0883-5403(94)90135-x.
12. Bettin D., Katthagen B.D. Die DGOT-Klassifikation von Knochendefekten bei Huft-Totalendoprothesen-Revisionsoperationen // Z. Orthop. Ihre. Grenzgeb. 1997. Vol. 135, No 4. P. 281-284. DOI: 10.1055/s-2008-1039389.
13. Classification and management of acetabular abnormalities in total hip arthroplasty / J.A. D'Antonio, W.N. Capello, L.S. Borden, W.L. Bargar, B.F. Bierbaum, W.G. Boettcher, M.E. Steinberg, S.D. Stulberg, J.H. Wedge // Clin. Orthop. Relat. Res. 1989. No 243. P. 126-137.
14. Grading acetabular defects: the need for a universal and valid system / N.A. Johanson, K.R. Driftmier, D.L. Cerynik, C.C. Stehman // J. Arthroplasty. 2010. Vol. 25. No 3. P. 425-431. DOI: 10.1016/j.arth.2009.02.021.
15. Обоснование использования оригинальной классификации посттравматических деформаций вертлужной впадины при первичном эндопротезировании тазобедренного сустава / А.В. Цыбин, В.В. Любчак, В.С. Сивков, В.А. Шильников, Р.В. Малыгин, М.И. Шубняков // Гений ортопедии. 2021. Т. 27, № 5. С. 508-513. DOI: 10.18019/1028-4427-2021-27-5-508-513.
16. Численное исследование влияния степени недопокрытия вертлужного компонента на несущую способность эндопротеза тазобедренного сустава / Ю.Г. Коноплев, А.В. Мазуренко, О.А. Саченков, Р.М. Тихилов // Российский журнал биомеханики. 2015. Т. 19, № 4. С. 330-343. DOI: 10.15593/RZhBiomeh/2015.4.01.
17. Экспериментальное обоснование установки ацетабулярного компонента с недопокрытием при эндопротезировании пациентов с тяжелой степенью дисплазии / Р.М. Тихилов, И.И. Шубняков, А.В. Мазуренко, В.И. Митряйкин, О.А. Саченков, А.К. Кузин, А.О. Денисов, Д.Г. Плиев, А.А. Бояров, А.Н. Коваленко // Травматология и ортопедия России. 2013. Т. 70, № 4. С. 42-51.
18. Безопасное эндопротезирование при диспластическом коксартрозе / А.В. Мазуренко, Р.М. Тихилов, И.И. Шубняков, Д.Г. Плиев, А.О. Денисов // Риски в современной травматологии и ортопедии: материалы межрегиональной научно-практической конференции с международным участием, посвященной памяти профессора А.Н. Горячева. Омск. 2013. С. 38.
19. Dislocations after total hip-replacement arthroplasties / G.E. Lewinnek, J.L. Lewis, R. Tarr, C.L. Compere, J.R. Zimmerman // J. Bone Joint Surg. Am. 1978. Vol. 60, No. 2. P. 217-220.
20. Гублер Е.В., Генкин А.А. Применение непараметрических критериев статистики в медико-биологических исследованиях. Л.: Медицина. Ленинградское отделение, 1973. 141 с.
21. Сидоренко Е.В. Методы математической обработки в психологии. СПб.: ООО «Речь», 2000. 350 с.
Информация об авторах:
1. Александр Владимирович Цыбин - кандидат медицинских наук
2. Вячеслав Вячеславович Любчак
3. Александр Савельевич Фалькович - доктор технических наук
4. Станислав Сергеевич Билык - кандидат медицинских наук
5. Виктор Александрович Шильников - доктор медицинских наук
Теги: вертлужная впадина
234567 Начало активности (дата): 05.08.2023 22:54:00
234567 Кем создан (ID): 989
234567 Ключевые слова: ASPID, конгруэнтность, вертлужная впадина, деформации
12354567899
Похожие статьи
Курс медицинской рентгенологии. Рентгенодиагностика. Хронические заболевания суставов- артрозы, артропатии, полиатриты. Часть 2. Глава 6Курс медицинской рентгенологии. Рентгенодиагностика. Туберкулез костей и суставов. Часть 2. Глава 6
Рентген на дому 8 495 22 555 6 8
Перегрузки от объема движений в хореографии и спорте . Апофизиты костей таза и тазобедренных суставов (диахронический анализ)
Хирургические доступы при лечении пациентов со свежими переломами вертлужной впадины



