 30.07.2023
30.07.2023
Ретроспективный анализ результатов оперативного лечения пациентов с остеохондральными повреждениями блока таранной кости
Разрозненность литературных данных приводит к недостаточному пониманию того, когда размеры остеохондральных повреждений блока таранной кости (ОПБТК) являются слишком большими для успешного применения артроскопической туннелизации и требуется отдать предпочтение мозаичной аутологичной остеохондропластике
ВВЕДЕНИЕ
Широкое распространение в мировой практике лечения остеохондральных повреждений блока таранной кости (ОПБТК) получили туннелизация дефекта хряща под артроскопическим контролем и мозаичная аутологичная остеохондропластика [1-3].
Туннелизация области повреждения относится к условно восстановительным операциям и применяется как первичное вмешательство при относительно малых дефектах хрящевой поверхности [3-6]. Данные литературных источников свидетельствуют о высокой доле положительных клинических результатов применения методики на различных сроках послеоперационного наблюдения [7-12]. Однако имеется ряд публикаций, указывающих на меньший процент хороших результатов, а также исследования, оценивающие исход ревизионных операции после неудачи туннелизации области ОПБТК [13-18]. Описанные результаты получены на подгруппах пациентов с малыми повреждениями и отличаются своей неоднородностью.
Мозаичная аутологичная остеохондропластика относится к заместительным вмешательствам и предполагает применение трансплантата(-ов). Эта методика используется при более обширных остеохондральных повреждениях, кистозных изменениях субхондральной костной ткани, а также при наличии у пациентов одновременно латерального и медиального ОПБТК [6, 19-21]. Аутологичная остеохондропластика характеризуется преобладанием хороших клинических результатов, в том числе, и в долгосрочном периоде [22, 23].
Для определения показаний к туннелизации области повреждения наиболее часто применяют абсолютные размеры ОПБТК. В современной литературе можно встретить два наиболее распространенных показателя размеров: диаметр (мм) и площадь (мм2) дефекта. Эти показатели используют в ходе предоперационного планирования и при статистической обработке и оценке результатов лечения. В качестве примера можно привести исследование Chuckpaiwong B. с соавторами, в котором было выявлено ухудшение результатов при выполнении туннелизации у пациентов с диаметром дефекта более 15 мм [24]. А также исследование Ramponi L. с соавторами, согласно которому лучшие результаты были получены при туннелизации дефектов хряща площадью менее 107,4 мм2 и/или диаметром менее 10,2 мм [25].
Нужно отметить, что существует ряд современных публикаций, в которых авторам не удалось обнаружить статистически значимую корреляцию между размером дефекта и клиническим результатом применения тун- нелизации [26, 27].
Разрозненность данных приводит к недостаточному пониманию того, когда размеры ОПБТК являются слишком большими для успешного применения тунне- лизации под артроскопическим контролем, и требуется отдать предпочтение более инвазивной мозаичной аутологичной остеохондропластике. Уточнению показаний для выполнения того или иного вмешательства посвящено данное исследование.
Цель - выявить долю неудовлетворительных результатов двух наиболее распространенных методов оперативного лечения пациентов с ОПБТК и причины их возникновения для уточнения показаний при выборе методик хирургического лечения данной группы пациентов.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование носило ретроспективный характер и включало в себя анализ архивных данных и последующее очное обследование 80 пациентов (80 голеностопных суставов), проходивших лечение по поводу сим- птомных ОПБТК с 2014 по 2020 г.
Показания к разным типам оперативных вмешательств определялись в соответствии с данными международного консенсуса по восстановлению хряща голеностопного сустава (2017 г.): при диаметре ОПБТК ^ 10 мм по данным КТ пациентам выполнялась тун- нелизация области ОПБТК с использованием передней артроскопии голеностопного сустава. Диаметр ОПБТК > 10 мм, наличие кистозных изменений блока таранной кости служили показаниями для выполнения мозаичной аутологичной остеохондропластики с забором трансплантатов из коленного сустава [4, 20].
Согласно этим критериям, 50 пациентам (50 голеностопных суставов) была выполнена туннелизация дефекта хряща таранной кости под артроскопическим контролем, а 30 пациентам (30 голеностопных суставов) - мозаичная аутологичная остеохондропластика с забором трансплантатов из латерального мыщелка бедренной кости ипсилатерального коленного сустава.
Согласно дизайну исследования, анализ предоперационных показателей был проведен на основании архивных данных: рентгенограмм, компьютерных и магнитно-резонансных томограмм, результатов оценки по шкалам AOFAS, FAOS, SF-36, ВАШ, результатов клинического обследования, имеющихся в медицинских картах стационарных больных. В послеоперационном периоде пациентам было проведено очное обследование, рентгенография голеностопных суставов, компьютерная и магнитно-резонансная томография, оценка по всем вышеуказанным шкалам, а также оценка общей удовлетворенности по пятибалльной шкале.
Выбор включенных в исследование шкал соотносится с данными литературных источников, указывающих на преимущественное применение данных опросников при оценке результатов лечения пациентов с ОПБТК [28]. Средний срок, прошедший с момента оперативного вмешательства до осмотра, составил 20,5 ± 19,8 месяца. Подгруппы были сопоставимы по всем предоперационным характеристикам, за исключением размеров и локализации ОПБТК.
Полученные исходные данные были внесены в таблицы с использованием компьютерной программы Microsoft Excel, что позволило редактировать и обрабатывать данные. Для статистической обработки данных применялась программа Statistica (версия 10) и программа Past (версия 4.03) с последующим сравнением полученных результатов.
В исследовании использовались непараметрические методы статистического анализа ввиду ненормального распределения всех оцениваемых количественных показателей (возраст, рентгенологические показатели, результаты оценки по шкалам, интенсивность болевого синдрома по ВАШ и т.д.). Проверка на нормальность распределения проводилась с использованием тестов Колмогорова-Смирнова, Шапиро-Вил- ка, Лилиефорса.
РЕЗУЛЬТАТЫ
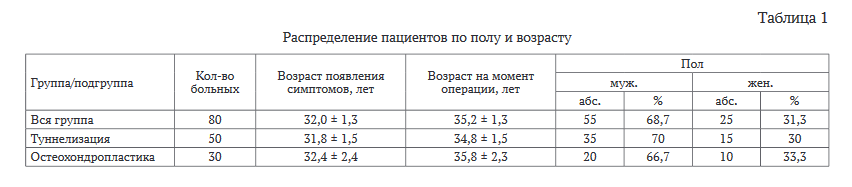
Гендерное и возрастное распределение пациентов (табл.1)соотносилось с литературными данными (превалирование пациентов мужского пола молодого [29, 30].
На травматический анамнез заболевания указали 50 % пациентов всей группы: 44 % (22) пациентов подгруппы после туннелизации, 60 % (18) пациентов подгруппы после мозаичной аутологичной остеохондро-пластики, что соответствовало данным литературных источников, указывающих на преимущественно травматическую этиологию ОПБТК [29, 31].
Подгруппы были сопоставимы по всем предоперационным характеристикам за исключением размеров и локализации ОПБТК, что будет описано в дальнейшем.
В обеих подгруппах наблюдалось достоверное уменьшение выраженности болевого синдрома (р < 0,05). При оценке по ВАШ в предоперационном периоде в подгруппе после артроскопической туннелизации среднее значение составило 6,46 ± 0,2 балла, а в послеоперационном периоде - 1,7 ± 0,3 балла (улучшение на 6 баллов). В подгруппе после мозаичной аутологичной остеохондропластики в предоперационном периоде среднее значение по ВАШ составило 7,2 ± 0,3 балла, а в послеоперационном - 2,2 ± 0,4 балла (улучшение на 5,5 баллов).
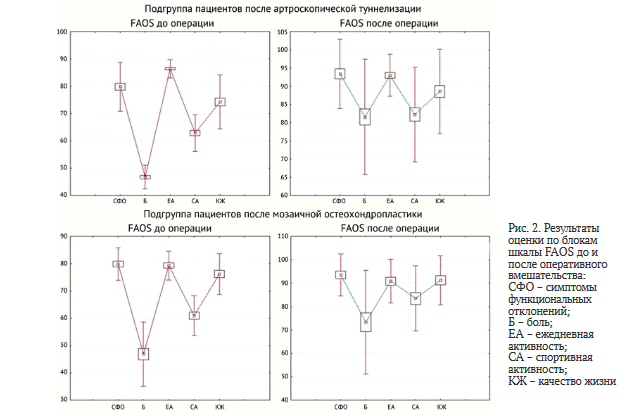
Также было выявлено достоверное улучшение по шкалам FAOS и AOFAS после оперативного вмешательства в обеих подгруппах при р < 0,05 (рис. 1)
Послеоперационные результаты по шкалам AOFAS, AOFAS, ВАШ представлены в таблице 2.
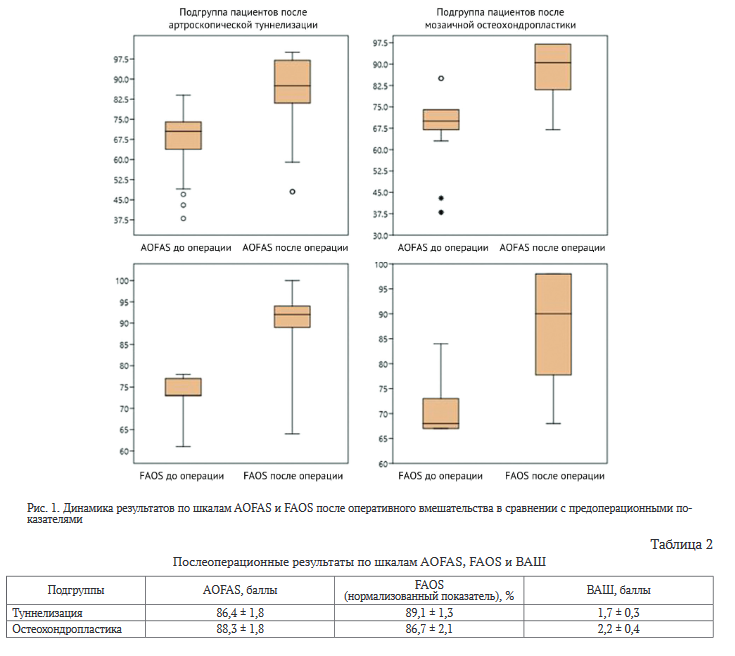
В подгруппе после артроскопической туннелизации по шкале AOFAS доля неудовлетворительных результатов (плохих) составила 4 % (2), доверительный интервал 0-11,13 % (с использованием углового преобразования Фишера).
В подгруппе пациентов после мозаичной остеохондропластики по шкале AOFAS результатов, соответствующих неудовлетворительным, согласно стандартной интерпретации шкалы, выявлено не было.
Анализ результатов оценки по неспецифическому опроснику SF-36 проводился по двум параметрам: психологическому и физическому компонентам здоровья до и после оперативного вмешательства. Результаты оценки представлены в таблице 3.
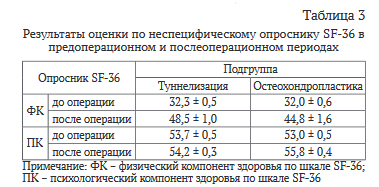
Примечательно, что в обеих подгруппах наблюдалось достоверное улучшение результатов оценки по параметру «физический компонент здоровья» (при р < 0,05). В частности, в подгруппе пациентов после артроскопи- ческой туннелизации наблюдалось улучшение по параметру «физический компонент здоровья» в среднем на 17,4 балла, а в подгруппе после мозаичной аутологичной остеохондропластики - в среднем на 18,3 балла.
Параметр «психологический компонент здоровья» демонстрировал достоверное улучшение только в подгруппе после мозаичной аутологичной остеохон- дропластики (при р < 0,05), а в подгруппе после туннелизации послеоперационные и дооперационные значения по данному параметру были сопоставимы (при р > 0,05). При этом увеличение результатов по параметру «психологический компонент здоровья» в подгруппе после мозаичной остеохондропластики составило 3,2 балла. Это косвенно может свидетельствовать о большем влиянии выраженности болевого синдрома на психологическое состояние пациентов подгруппы после остеохондропластики.
При оценке общей удовлетворенности в послеоперационном периоде в подгруппе пациентов после артро- скопической туннелизации среднее значение составило 4,2 ± 0,2 балла при минимальном значении в 0 баллов и максимальном - в 5 баллов. В подгруппе мозаичной аутологичной остеохондропластики среднее значение общей удовлетворенности составило 4,3 ± 0,2 балла при минимальном значении в 2 балла, а максимальном - в 5 баллов.
Доля неудовлетворительных результатов (^ 3 баллов) в подгруппе после артроскопической тун- нелизации составила 16 % (8), а в подгруппе после мозаичной аутологичной остеохондропластики - 13,3 % (4).
Для ОПБТК характерна невыраженность объективных изменений при физикальном обследовании, а основным симптомом является болевой синдром в области голеностопного сустава. По этой причине при стандартной интерпретации результатов оценки по шкале AOFAS, включающей большое количество вопросов, направленных на выявление отклонений объективных показателей, наблюдалось небольшое количество неудовлетворительных результатов. По этой же причине при оценке результатов по шкале FAOS наибольшая «потеря баллов» отмечалась в блоке «боль» в обеих подгруппах (рис. 2), а результаты оценки по неспецифическому опроснику SF-36 имели наибольшую положительную динамику и достоверное улучшение в обеих подгруппах пациентов в параметре «физический компонент здоровья».
Вследствие превалирования болевого синдрома над объективными изменениями и затруднениями при стандартной интерпретации шкалы AOFAS в ходе данного исследования были введены следующие критерии неудовлетворительных результатов лечения:
• сохранение, усиление болевого синдрома или его снижение на 1 балл по ВАШ;
• субъективная удовлетворенность 3 балла и менее;
• уменьшение, отсутствие динамики или увеличение на ^ 10 баллов по шкале AOFAS;
• уменьшение, отсутствие динамики или увеличение на ^ 10 % по шкале FAOS.
Шкала SF-36 не была включена в критерии неудовлетворительных результатов лечения из-за неоднозначной достоверности динамики результатов параметра «психологический компонент здоровья» в рамках подгрупп.
Доля неудовлетворительных результатов лечения, согласно введенным параметрам, составила 16 % (8) в подгруппе после артроскопической туннелизации и 13,3 % (4) в подгруппе после мозаичной аутологичной остеохон- дропластики, что совпадало с данными, полученными при анализе субъективной общей удовлетворенности.
Примечательно, что осложнений в подгруппе пациентов после артроскопической туннелизации выявлено не было, а в подгруппе после мозаичной аутологичной остеохондропластики осложнение в виде болезненности донорской зоны и пателло-феморального артроза 2 ст. наблюдалось у 2-х пациентов (6,7 %).
Это может свидетельствовать о худших клинических исходах туннелизации области ОПБТК при отсутствии осложнений и лучших клинических исходах аутологичной остеохондропластики с риском возникновения осложнений со стороны коленного сустава при использовании стандартной тактики выбора метода хирургического лечения.
При анализе рентгенограмм в предоперационном периоде начальные признаки артроза голеностопного сустава были выявлены у 6,25 % пациентов (5), примечательно, что из них 4 пациента указали на перелом лодыжек в анамнезе. Ни у одного из пациентов не было выявлено прогрессирование артрозных изменений голеностопных суставов при сравнении послеоперационных рентгенограмм (выполненных во время проведения исследования) с предоперационными. У подгруппы пациентов после мозаичной аутологичной остеохондропластики оценивалась корректность выполнения репозиции после остеотомии внутренней лодыжки. При оценке послеоперационных рентгенограмм (выполненных на следующие сутки после операции и во время проведения исследования) у данной подгруппы пациентов не было выявлено нарушений взаимоотношений в голеностопных суставах.
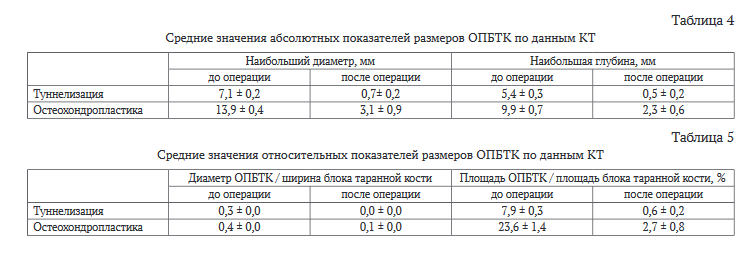
В ходе исследования проводился анализ компьютерных томограмм голеностопных суставов пациентов в предоперационном и послеоперационном периоде. Абсолютные показатели размеров ОПБТК (наибольший диаметр и наибольшая глубина ОПБТК) измерялись без учета проекции в мм (табл. 5).
Также в ходе анализа компьютерных томограмм оценивались относительные показатели размеров ОПБТК: отношение диаметра ОПБТК к ширине блока таранной кости во фронтальной проекции на уровне наибольшего диаметра ОПБТК; отношение площади ОПБТК к площади блока таранной кости в аксиальной проекции на уровне наибольшего диаметра ОПБТК в % (табл. 5).
При этом, как и при оценке абсолютных показателей размеров ОПБТК, наблюдалось достоверное уменьшение относительных размеров ОПБТК в подгруппах. Предоперационные и послеоперационные относительные показатели размеров ОПБТК в рамках подгрупп достоверно различались (при р < 0,05).
Также в ходе исследования проводился анализ магнитно-резонансных томограмм голеностопных суставов пациентов в предоперационном и послеоперационном (на момент проведения исследования) периоде.
В послеоперационном периоде (на момент проведения исследования) для оценки степени заполнения дефекта и восстановления хрящевой ткани по данным МРТ использовалась шкала MOCART. Среднее значение по указанной шкале в подгруппе пациентов после артроскопической туннелизации составило 80,7 ± 1,7 балла, а в подгруппе после мозаичной аутологичной остеохондропластики - 72,3 ± 3,1 балла.
Примечательно, что общая удовлетворенность пациентов и выраженность болевого синдрома до операции в обеих подгруппах имели сильную положительную корреляцию с изначальными размерами ОПБТК по данным КТ, преимущественно относительными. А значит, предоперационные размеры ОПБТК могут быть использованы для формирования алгоритма выбора хирургического лечения пациентов.
При этом наблюдалась сильная отрицательная корреляция общей удовлетворенности с послеоперационными размерами ОПБТК, но сильная положительная - со значениями по шкале MOCART (R = 0,89 в подгруппе после артроскопической туннелизации, R = 0,91 в подгруппе после мозаичной аутологичной остеохондро- пластики). Это свидетельствует о влиянии размеров ОПБТК и степени восполнения хрящевой ткани на выраженность болевого синдрома. Общая удовлетворенность была выше у пациентов с крупными ОПБТК (в рамках подгрупп) и, соответственно, с более выраженным болевым синдромом в предоперационном периоде. Что подтверждается выявленной сильной положительной корреляцией послеоперационных значений шкал и предоперационных размеров ОПБТК.
Результаты оценки по шкалам AOFAS, SF-36 в предоперационном периоде не имели сильной корреляции с изначальными размерами ОПБТК, что может объясняться особенностями шкал и указывать на отсутствие значительного ограничения функциональных показателей. Однако предоперационные значения по шкале FAOS (преимущественно блока «боль») имели сильную отрицательную корреляцию с изначальными относительными размерами ОПБТК (R = -0,91 и R = -0,92 в подгруппе после артроскопической туннелизации, R = -0,93 и R = -0,9 в подгруппе после мозаичной аутологичной остеохондропластики).
Использованные шкалы отражают динамику состояния пациентов, при этом низкие значения по оценочным шкалам до операции не связаны с худшими послеоперационными результатами шкал. Выявленная сильная отрицательная корреляция общей удовлетворенности с дооперационными значениями по шкале FAOS (R = -0,92 в подгруппе после артроскопической туннелизации, R = -0,90 в подгруппе после мозаичной аутологичной остеохондропластики) объясняется особенностями опросника и изучаемой патологии.
Примечательно, что выраженность болевого синдрома после операции имела сильную корреляцию со спортивной активностью (R = 0,92 в подгруппе после артроскопической туннелизации, R = 0,89 в подгруппе после мозаичной аутологичной остеохондропластики), что должно учитываться при предоперационном информировании пациентов. Также наличие предшествующих хирургических вмешательств было связано с большей выраженностью болевого синдрома после операции.
При анализе неудовлетворительных исходов лечения в обеих подгруппах корреляционные связи соотносились с данными, полученными в рамках подгрупп. Помимо этого, определялась взаимосвязь неудовлетворительных результатов лечения в подгруппе после туннелизации с женским полом.
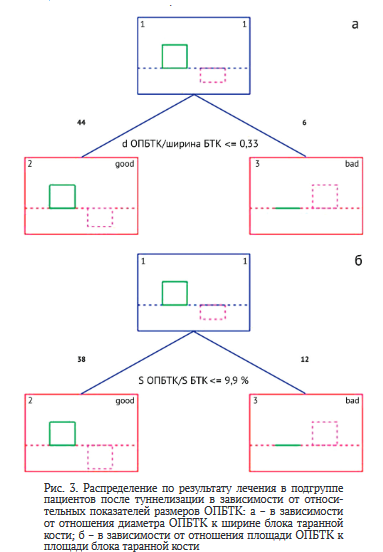
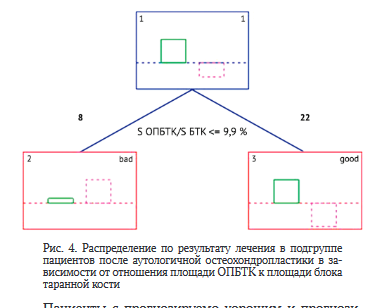
Также в ходе анализа данных были выявлены пограничные значения относительных показателей размеров ОПБТК, позволяющие разделить результаты лечения на прогнозируемо плохие и прогнозируемо хорошие.
В подгруппе пациентов после артроскопической туннелизации пограничное значение отношения диаметра ОПБТК к ширине блока таранной составило 0,33 (рис. 3, а); а пограничное значение отношения площади ОПБТК к площади блока таранной кости составило 9,9 % (рис. 3, б).
ДИСКУССИЯ
Термин «остеохондральные повреждения блока таранной кости» применяется для описания дефектов суставного хряща и субхондрального слоя костной ткани посттравматического и дегенеративного характера, в симптоматике которых превалирует болевой синдром в голеностопном суставе [29, 32-34]. Сложности лечения ОПБТК связаны с анатомическими особенностями этой области (скудная мозаичная васкуляризация таранной кости, обширное покрытие суставным хрящом, его ограниченные регенераторные способности и т.д.) [29, 35-37].
Для лечения симптомных ОПБТК широкое применение нашли такие хирургические методики как туннелизация дефекта хряща под артроскопическим контролем и мозаичная аутологичная остеохондропла- стика [1-3].
Туннелизация области ОПБТК относится к вмешательствам, направленным на стимуляцию костного мозга, итогом которого является образование грубоволокнистой хрящевой ткани на месте дефекта за счет пролиферации и дифференцирования плюрипотентных клеток [4, 5, 38]. Новообразованная ткань способна выдерживать механическую нагрузку в голеностопном суставе до определенных пределов. В частности, имеются указания на ее механическую несостоятельность при туннелизации дефектов диаметром более 10 мм [39].
По этой причине артроскопическая туннелизация применяется при малых дефектах хрящевой поверхности [3-6]. Результаты применения этой методики, освещенные в литературных источниках, отличаются своей неоднородностью: даже в группах пациентов с малыми размерами ОПБТК доля хороших клинических результатов колеблется от 61 до 85 % [7, 16].
Мозаичная аутологичная остеохондропластика предполагает применение трансплантата(-ов) и используется при более обширных остеохондральных повреждениях, а также может применяться при неудовлетворительных исходах туннелизации [6, 17-20]. Однако использование принципа «от меньшего к большему», когда всем пациентам выполняется туннелизация, а затем при неэффективности - мозаичная остеохондропластика, в настоящее время не рекомендовано в связи с указаниями на худшие клинические исходы в сравнении с первичной остеохондропластикой по показаниям, которые сохраняются, в том числе, и в долгосрочной перспективе [7, 22, 23, 40, 41].
В подавляющем большинстве публикаций для определения показаний к вышеописанным оперативным методикам используются абсолютные показатели размеров повреждения: диаметр (мм), площадь (мм2), глубина (мм).
Причем граница показаний в настоящее время остается неопределенной, наиболее часто упоминается наибольший диаметр ОПБТК с пограничным значением в 15 мм. Но отсутствие исследований со сравнением долгосрочных результатов этих оперативных методик ставит подобный принцип под сомнение [4, 25, 34, 42].
В частности, в рамках консенсуса по восстановлению хряща голеностопного сустава (2017 г.) он был назван «исторически обусловленным», и были сформулированы следующие показатели ОПБТК, рекомендованного к туннелизации: диаметр < 10 мм, площадь < 100 мм2 и глубина < 5 мм [4]. Схожие показатели встречаются и в отдельных публикациях, например, исследование Ramponi L. с соавторами, согласно которому лучшие результаты были получены при туннелизации дефектов хряща площадью менее 107,4 мм2 и/или диаметром менее 10,2 мм [25].
Нужно отметить, что существует ряд современных публикаций, в которых авторам не удалось обнаружить статистически значимую корреляцию между размером дефекта и клиническим результатом применения тун- нелизации [26, 27]. Неоднозначность данных позволяет предположить, что показания к туннелизации по размерам ОПБТК должны быть пересмотрены.
В ходе исследования нами были выявлены отдельные закономерности. В частности, была обнаружена сильная корреляция результатов лечения с изначальными размерами ОПБТК по данным КТ, преимущественно относительными, что может свидетельствовать о возможности их использования для определения показаний.
В ходе исследования фиксировались размеры ОПБТК по данным МРТ, однако в ходе анализа этих данных не было выявлено значимых взаимосвязей с ними. Это может косвенно свидетельствовать о предпочтительности использования КТ при оценке размеров повреждений. Также полученные данные свидетельствуют о влиянии размеров ОПБТК и степени восполнения хрящевой ткани на выраженность болевого синдрома.
Выявленные неудовлетворительные результаты лечения (согласно введенным критериям) и осложнения могут свидетельствовать о худших клинических исходах туннелизации области ОПБТК при отсутствии осложнений и лучших клинических исходах аутологичной остеохондропластики с риском возникновения осложнений со стороны коленного сустава при использовании стандартной тактики выбора метода хирургического лечения.
В обоих случаях осложнений в виде болезненности донорской зоны у пациентов были выявлены признаки трохлеарной дисплазии, что должно учитываться при предоперационном информировании пациентов.
Также были выявлены пограничные значения относительных показателей размеров ОПБТК, позволяющие разделить результаты лечения на прогнозируемо плохие и прогнозируемо хорошие. Это подтверждается связью неудовлетворительных результатов артроско- пической туннелизации с женским полом: по литературным данным - меньшие размеры таранной кости по сравнению с мужчинами, соответственно, большие относительные размеры ОПБТК при одинаковых абсолютных [43, 44].
Обнаруженные пограничные значения относительных показателей размеров ОПБТК и выявленные взаимосвязи могут быть использованы для уточнения показаний при выборе методик хирургического лечения данной группы пациентов, однако это требует дальнейшей проспективной оценки
На основании анализа данных клинического обследования и лучевых методов исследования, а также анализа неудовлетворительных результатов лечения пациентов с ОПБТК, был выявлен ряд пограничных показателей относительных размеров ОПБТК, позволяющих разделить результаты лечения на прогнозируемо плохие и прогнозируемо хорошие. Полученные данные могут быть использованы при выборе метода хирургического лечения указанной группы пациентов, что требует дальнейших исследований.
ЗАКЛЮЧЕНИЯ
На основании анализа данных клинического обследования и лучевых методов исследования, а также анализа неудовлетворительных результатов лечения пациентов с ОПБТК, был выявлен ряд пограничных показателей относительных размеров ОПБТК, позволяющих разделить результаты лечения на прогнозируемо плохие и прогнозируемо хорошие.
Полученные данные могут быть использованы при выборе метода хирургического лечения указанной группы пациентов, что требует дальнейших исследований.
Ограничения.
Следует отметить, что ограничениями данного исследования являются относительно малое количество пациентов, а также относительно небольшой срок послеоперационного наблюдения. Также следует указать, что, хотя шкала AOFAS является одной из самых распространенных в мире, она не является вали- дированной. Дальнейшие проспективные исследования потребуются для разработки алгоритма выбора метода хирургического лечения пациентов с ОПБТК с учетом полученных данных и оценки его эффективности.
СПИСОК ИСТОЧНИКОВ
1. Operative treatments for osteochondral lesions of the talus in adults: A systematic review and meta-analysis / H. Tan, A. Li, X. Qiu, Y. Cui, W. Tang, G. Wang, W. Ding, Y. Xu // Medicine (Baltimore). 2021. Vol. 100, No 25. P. e26330. DOI: 10.1097/MD.0000000000026330. '
2. Autologous chondrocyte implantation for the treatment of chondral and osteochondral defects of the talus: a meta-analysis of available evidence / P. Niemeyer, G. Salzmann, H. Schmal, H. Mayr, N.P. Sudkamp // Knee Surg. Sports Traumatol. Arthrosc. 2012. Vol. 20, No 9. P. 1696-1703. DOI: 10.1007/s00167-011-1729-0.
3. Murawski C.D., Kennedy J.G. Operative treatment of osteochondral lesions of the talus // J. Bone Joint Surg. Am. 2013. Vol. 95, No 11. P. 10451054. DOI: 10.2106/JBJS.L.00773.
4. Debridement, Curettage, and Bone Marrow Stimulation: Proceedings of the International Consensus Meeting on Cartilage Repair of the Ankle / C.P. Hannon, S. Bayer, C.D. Murawski, G.L. Canata, T.O. Clanton, D. Haverkamp, J.W. Lee, M.J. O'Malley, H. Yinghui, J.W. Stone; International Consensus Group on Cartilage Repair of the Ankle // Foot Ankle Int. 2018. Vol. 39, No 1_suppl. P. 16S-22S. DOI: 10.1177/1071100718779392.
5. Long-term results of microfracture in the treatment of talus osteochondral lesions / G. Polat, A. Erfen, M.E. Erdil, T. Kizilkurt, O. Kili^oglu, M. Afik // Knee Surg. Sports Traumatol. Arthrosc. 2016. Vol. 24, No 4. P. 1299-1303. DOI: 10.1007/s00167-016-3990-8.
6. Powers R.T., Dowd T.C., Giza E. Surgical Treatment for Osteochondral Lesions of the Talus // Arthroscopy. 2021. Vol. 37, No 12. P. 3393-3396. DOI: 10.1016/j.arthro.2021.10.002.
7. Treatment of osteochondral lesions of the talus: a systematic review / M. Zengerink, P.A. Struijs, J.L. Tol, C.N. van Dijk // Knee Surg. Sports Traumatol. Arthrosc. 2010. Vol. 18, No 2. P. 238-246. DOI: 10.1007/s00167-009-0942-6.
8. Arthroscopic treatment of osteochondral defects of the talus: outcomes at eight to twenty years of follow-up / C.J. van Bergen, L.S. Kox, M. Maas, I. N. Sierevelt, G.M. Kerkhoffs, C.N. van Dijk // J. Bone Joint Surg. Am. 2013. Vol. 95, No 6. P. 519-525. DOI: 10.2106/JBJS.L.00675.
9. Satisfactory long-term clinical outcomes after bone marrow stimulation of osteochondral lesions of the talus / Q.G.H. Rikken, J. Dahmen, S.A.S. Stufkens, G.M.M.J. Kerkhoffs // Knee Surg. Sports Traumatol. Arthrosc. 2021. Vol. 29, No 11. P. 3525-3533?DOI: 10.1007/s00167-021- 06630-8.
10. No superior treatment for primary osteochondral defects of the talus / J. Dahmen, K.T.A. Lambers, M.L. Reilingh, C.J.A. van Bergen, S.A.S. Stufkens, G.M.M.J. Kerkhoffs // Knee Surg. Sports Traumatol. Arthrosc. 2018. Vol. 26, No 7. P. 2142-2157. DOI: 10.1007/s00167-017-4616-5.
11. Bone Marrow Stimulation for Osteochondral Lesions of the Talus: Are Clinical Outcomes Maintained 10 Years Later? / J.H. Park, K.H. Park, J. Y. Cho, S.H. Han, J.W. Lee // Am. J. Sports Med. 2021. Vol. 49, No 5. P. 1220-1226. DOI: 10.1177/0363546521992471.
12. Midterm Outcomes of Bone Marrow Stimulation for Primary Osteochondral Lesions of the Talus: A Systematic Review / J. Toale, Y. Shimozono, C. Mulvin, J. Dahmen, G.M.M.J. Kerkhoffs, J.G. Kennedy // Orthop. J. Sports Med. 2019. Vol. 7, No 10. DOI: 10.1177/2325967119879127.
13. Arthroscopic treatment of chronic osteochondral lesions of the talus: long-term results / R.D. Ferkel, R.M. Zanotti, G.A. Komenda, N.A. Sgaglione, M.S. Cheng, G.R. Applegate, R.M. Dopirak // Am. J. Sports Med. 2008. Vol. 36, No 9. P. 1750-1762. DOI: 10.1177/0363546508316773.
14. Hunt S.A., Sherman O. Arthroscopic treatment of osteochondral lesions of the talus with correlation of outcome scoring systems // Arthroscopy. 2003. Vol. 19, No 4. P. 360-367. DOI: 10.1053/jars.2003.50047.
15. Arthroscopic treatment of osteochondral lesions of the talus / D.E. Robinson, I.G. Winson, W.J. Harries, A.J. Kelly // J. Bone Joint Surg. 2003. Vol. 85, No 7. P. 989-993. DOI: 10.1302/0301-620x.85b7.13959.
16. Evidence-based Treatment of Failed Primary Osteochondral Lesions of the Talus: A Systematic Review on Clinical Outcomes of Bone Marrow Stimulation / J. Dahmen, E.T. Hurley, Y. Shimozono, C.D. Murawski, S.A.S. Stufkens, G.M.M.J. Kerkhoffs, J.G. Kennedy // Cartilage. 2021. Vol. 13, No 1_suppl. P. 1411S-1421S. DOI: 10.1177/1947603521996023.
17. Outcomes of Bone Marrow Stimulation for Secondary Osteochondral Lesions of the Talus Equal Outcomes for Primary Lesions / Q.G.H. Rikken, J. Dahmen, M.L. Reilingh, C.J.A. van Bergen, S.A.S. Stufkens, G.M.M.J. Kerkhoffs // Cartilage. 2021. Vol. 13, No 1_suppl. P. 1429S-1437S. DOI: 10.1177/19476035211025816.
18. Osteochondral Autologous Transplantation is Superior to Repeat Arthroscopy for the Treatment of Osteochondral Lesions of the Talus after Failed Primary Arthroscopic Treatment / H.S. Yoon, Y.J. Park, M. Lee, W.J. Choi, J.W. Lee // Am. J. Sports Med. 2014. Vol. 42, No 8. P. 1896-1903. DOI: 10.1177/0363546514535186.
19. Мозаичная аутологичная остеохондропластика в лечении локального асептического некроза блока таранной кости / Н.А. Корышков, А.П. Хапилин, А.С. Ходжиев, И.А. Воронкевич, Е.В. Огарёв, А.Б. Симонов, О.В. Зайцев // Травматология и ортопедия России. 2014. № 4 (74). С. 90-98. DOI: 10.21823/2311-2905-2014-0-4-90-98.
20. Osteochondral Autograft: Proceedings of the International Consensus Meeting on Cartilage Repair of the Ankle / E.T. Hurley, C.D. Murawski, J. Paul, A. Marangon, M.P. Prado, X. Xu, L. Hangody, J.G. Kennedy; International Consensus Group on Cartilage Repair of the Ankle // Foot Ankle Int. 2018. Vol. 39, No 1_suppl. P. 28S-34S. DOI: 10.1177/1071100718781098.
21. Ors g., Sarpel Y. Autologous osteochondral transplantation provides successful recovery in patients with simultaneous medial and lateral talus osteochondral lesions // Acta Orthop. Traumatol. Turc. 2021. Vol. 55, No 6. P. 535-540. DOI: 10.5152/j.aott.2021.21204.
22. Long-Term Outcomes of Autograft Osteochondral Transplantation for Osteochondral Lesions of the Talus: Eight to Twelve Years Follow-Up / A.L. Gianakos, N.P. Mercer, J. Dankert, J.G. Kennedy // Foot Ankle Orthop. 2022. Vol. 7, No 1.
23. Long-term results of osteochondral autograft transplantation of the talus with a novel groove malleolar osteotomy technique / B. Toker, T. Erden, S. getinkaya, G. Dikmen, VE. Ozden, O. Tafer // Jt. Dis. Relat. Surg. 2020. Vol. 31, No 3. P. 509-515. DOI: 10.5606/ehc.2020.75231.
24. Chuckpaiwong B., Berkson E.M., Theodore G.H. Microfracture for osteochondral lesions of the ankle: outcome analysis and outcome predictors of 105 cases // Arthroscopy. 2008. Vol. 24, No 1. P. 106-112. DOI: 10.1016/j.arthro.2007.07.022.
25. Lesion Size is a Predictor of Clinical Outcomes after Bone Marrow Stimulation for Osteochondral Lesions of the Talus: A Systematic Review / L. Ramponi, Y. Yasui, C.D. Murawski, R.D. Ferkel, C.W. DiGiovanni, G.M.M.J. Kerkhoffs, J.D.F. Calder, M. Takao, F. Vannini, W.J. Choi, J.W. Lee, J. Stone, J.G. Kennedy // Am. J. Sports Med. 2017. Vol. 45, No 7. P. 1698-1705. DOI: 10.1177/0363546516668292.
26. Choi J.I., Lee K.B. Comparison of clinical outcomes between arthroscopic subchondral drilling and microfracture for osteochondral lesions of the talus // Knee Surg. Sports Traumatol. Arthrosc. 2016. Vol. 24, No 7. P. 2140-2147. DOI: 10.1007/s00167-015-3511-1.
27. The relationship between the lesion-to-ankle articular length ratio and clinical outcomes after bone marrow stimulation for small osteochondral lesions of the talus / I. Yoshimura, K. Kanazawa, T. Hagio, S. Minokawa, K. Asano, M. Naito // J. Orthop. Sci. 2015. Vol. 20, No 3. P. 507-512. DOI: 10.1007/s00776-015-0699-3.
28. Which clinical outcome scores are more frequently used in the literature on osteochondral lesions of the talus? A systematic review / G.E.N. Sato, R.G. Pagnano, M.P.M. Duarte, M.C.M.E. Dinato // Acta Ortop. Bras. 2021. Vol. 29, No 3. P. 167-170. DOI: 10.1590/1413-785220212903238274.
29. Evaluation and Management of Osteochondral Lesions of the Talus / C.A. Looze, J. Capo, M.K. Ryan, J.P. Begly, C. Chapman, D. Swanson, B. C. Singh, E.J. Strauss // Cartilage. 2017. Vol. 8, No 1. P. 19-30. DOI: 10.1177/1947603516670708.
30. Osteochondral lesion of the talus: What are we talking about? / O. Barbier, T. Amouyel, N. de l'Escalopier, G. Cordier, N. Baudrier, J. Benoist, V. Dubois-Ferriere, F. Leiber, A. Morvan, D. Mainard, C. Maynou, G. Padiolleau, R. Lopes; Francophone Arthroscopy Society (SFA) // Orthop. Traumatol. Surg. Res. 2021. Vol. 107, No 8S. DOI: 10.1016/j.otsr.2021.103068.
31. The management of talar osteochondral lesions - Current concepts / T. Lan, H.S. McCarthy, C.H. Hulme, K.T. Wright, N. Makwana // J. Arthrosc. Jt. Surg. 2021. Vol. 8, No 3. P. 231-237. DOI: 10.1016/j.jajs.2021.04.002.
32. Зейналов В.Т., Шкуро К.В. Методы лечения остеохондральных повреждений таранной кости (рассекающий остеохондрит) на современном этапе (обзор литературы) // Кафедра травматологии и ортопедии. 2018. № 4 (34). С. 24-36. DOI: 10.17238/issn2226-2016.2018.4.24-36.
33. Diagnosis and treatment of osteochondral lesions of the ankle: current concepts / M.P. Prado, J.G. Kennedy, F. Raduan, C. Nery // Rev. Bras. Ortop. 2016. Vol. 51, No 5. P. 489-500. DOI: 10.1016/j.rboe.2016.08.007.
34. Diagnosis: History, Physical Examination, Imaging, and Arthroscopy: Proceedings of the International Consensus Meeting on Cartilage Repair of the Ankle / C.J.A. van Bergen, O.L. Baur, C.D. Murawski, P. Spennacchio, D.S. Carreira, S.R. Kearns, A.W. Mitchell, H. Pereira, C. J. Pearce, J.D.F. Calder; International Consensus Group on Cartilage Repair of the Ankle // Foot Ankle Int. 2018. Vol. 39, No 1_suppl. P. 3S-8S. DOI: 10.1177/1071100718779393.
35. Современные аспекты лечения последствий переломов костей заднего отдела стопы / Р.М. Тихилов, Н.Ф. Фомин, Н.А. Корышков, В.Г. Емельянов, А.М. Привалов // Травматология и ортопедия России. 2009. № 2 (52). С. 144-149.
36. Quantitative assessment of the subchondral vascularity of the talar dome: a cadaveric study / A. Lomax, R.J. Miller, Q.A. Fogg, N.J. Madeley, C.S. Kumar // Foot Ankle Surg. 2014. Vol. 20, No 1. P. 57-60. DOI: 10.1016/j.fas.2013.10.005.
37. Morphometric analysis of the hominin talus: Evolutionary and functional implications / R. Sorrentino, K.J. Carlson, E. Bortolini, C. Minghetti, F. Feletti, L. Fiorenza, S. Frost, T. Jashashvili, W. Parr, C. Shaw, A. Su, K. Turley, S. Wroe, T.M. Ryan, M.G. Belcastro, S. Benazzi // J. Hum. Evol. 2020. Vol. 142. 102747. DOI: 10.1016/j.jhevol.2020.102747.
38. Van Dijk C.N. Ankle Arthroscopy: Techniques Developed by the Amsterdam Foot and Ankle School. Heidelberg, New York, Dordrecht, London: Springer-Verlag, 2014. P. 149-186. DOI: 10.1007/978-3-642-35989-7.
39. Osteochondral lesions of the talus: effect of defect size and plantarflexion angle on ankle joint stresses / K.J. Hunt, A.T. Lee, D.P. Lindsey, W. Slikker 3rd, L.B. Chou // Am. J. Sports Med. 2012. Vol. 40, No 4. P. 895-901. DOI: 10.1177/0363546511434404.
40. Autologous Osteochondral Transplantation for Osteochondral Lesions of the Talus: Does Previous Bone Marrow Stimulation Negatively Affect Clinical Outcome? / A.W. Ross, C.D. Murawski, E.J. Fraser, K.A. Ross, H.T. Do, T.W. Deyer, J.G. Kennedy // Arthroscopy. 2016. Vol. 32, No 7. P. 1377-1383. DOI: 10.1016/j.arthro.2016.01.036.
41. Primary Autologous Osteochondral Transfer Shows Superior Long-Term Outcome and Survival Rate Compared with Bone Marrow Stimulation for Large Cystic Osteochondral Lesion of Talus / D.W. Shim, K.H. Park, J.W. Lee , Y.J. Yang, J. Shin, S.H. Han // Arthroscopy. 2021. Vol. 37, No 3. P. 989-997. DOI: 10.1016/j.arthro.2020.11.038.
42. Saltzman C.L., Anderson R.B. Mann’s Surgery of the Foot and Ankle. 2-Volume Set. 9th Edition. Ed. by Coughlin M.J. Maryland Heights, Missouri: Mosby, 2013. P. 1748-1759.
43. Measurement of talar morphology in northeast Chinese population based on three-dimensional computed tomography / Q. Han, Y. Liu, F. Chang, B. Chen, L. Zhong, J. Wang // Medicine (Baltimore). 2019. Vol. 98, No 37. P. e17142. DOI: 10.1097/MD.0000000000017~142.
44. Dagar Т., Sharma L., Khanna К. Sexual dimorphism: metric measurements based study in human talus bone // Int. J. Res. Med. Sci. 2019. Vol. 7, No 8. P. 3070-3076. DOI: 10.18203/2320-6012.ijrms20193397.
Информация об авторах:
1. Екатерина Анатольевна Пашкова
2. Евгений Петрович Сорокин - кандидат медицинских наук
3. Никита Сергеевич Коновальчук - кандидат медицинских наук
4. Виктор Андреевич Фомичев - кандидат медицинских наук
5. Дмитрий Александрович Шулепов - кандидат медицинских наук
6. Ксения Андреевна Демьянова
Теги: остеохондропластика
234567 Начало активности (дата): 30.07.2023 13:17:00
234567 Кем создан (ID): 989
234567 Ключевые слова: остеохондральный дефект, таранная кость, мозаичная, остеохондропластика, туннелизация, артроскопия
12354567899
Похожие статьи
Остеохондральный трансплантат из преахиллярной зоны для замещения дефектов и повреждений суставных поверхностей голеностопного суставаРентген на дому 8 495 22 555 6 8
Реконструкция тазобедренного сустава у пациентов с ишемическими деформациями проксимального отдела бедра, сочетающимися с ацетабулярной дисплазией
Возможности ультразвукового исследования поясничного отдела позвоночника у беременных
Особенности комплексного лечения остеохондроза поясничного отдела позвоночника



