 14.12.2020
14.12.2020
Циркулярная резекция локтевой кости при гигантоклеточной опухоли с одномоментной пластикой васкуляризированным фрагментом малоберцовой кости
Выполнена операция – циркулярная резекция пораженного опухолью фрагмента диафиза локтевой кости с одномоментной пластикой васкуляризированным фрагментом малоберцовой кости левой голени.
Среди всех опухолей костной ткани гигантоклеточная опухоль кости (ГКО) по частоте встречаемости занимает лидирующее положение и многими авторами рассматривается как пограничная опухоль. Учитывая частоту встречаемости ГКО в группе злокачественных опухолей костной ткани, достигающую до 15,8 %, проблема лечения пациентов с данной патологией приобретает наибольшую медицинскую и социальную значимость.
Наиболее часто ГКО поражает метадиафизарныеобласти длинных трубчатых костей конечностей. Затем по частоте локализации – область коленного сустава и плоские кости [1–8].
Наиболее радикальным способом лечения при ГКО трубчатых костей является циркулярная резекция пораженной зоны кости. Циркулярная резекция пораженного участка изначально предполагает возникновение обширного сегментарного дефекта, в частности, костей предплечья. Возникает проблема замещения утраченного фрагмента кости [9–19].
Современная ортопедия располагает огромным арсеналом способов и методов замещения дефекта костной ткани. Следует отметить, что воссоздание необходимой длины костей предплечья затрудняется особенностью анатомии, парностью костей и особенностями скользящих элементов сегмента. Зарекомендовавший себя многочисленными положительными результатами билокальный последовательный компрессионно-дистракционный остеосинтез по Илизарову, несомненно, обладает всемирной известностью по своей уникальности при замещении обширных дефектов трубчатых костей [20–24]. Однако данная методика предполагает длительность лечения и, в связи с этим, доставляет некоторый дискомфорт пациентам. Также нежелательным является ограничение или полная потеря пронационно-супинационных движений конечности [25, 27].
Несвободный кортикально-надкостничный аутотранплантат, выделенный из дистального метаэпифиза лучевой кости на сосудистой ножке и широко используемый многими авторами, эффективен только при лечении ложных суставов одной из костей предплечья [27–30].
По нашему мнению, радикальная циркулярная резекция пораженного опухолью участка одной из костей предплечья с одномоментным замещением обширного пострезекционного дефекта фрагментом малоберцовой кости на микрососудистых анастомозах, стабильным остеосинтезом и ранней функциональной нагрузкой является методом выбора при лечении пациентов с опухолевыми поражениями костей предплечья.
Вышеуказанный подход иллюстрируется следующим клиническим наблюдением.
Пациентку И., 17 лет, беспокоили умеренные боли в левом предплечьи, отечность. Перед операцией проведены необходимые обследования, включающие рентгенографию (рис. 1, а), компьютерную томографию и сцинтиграфию скелета.
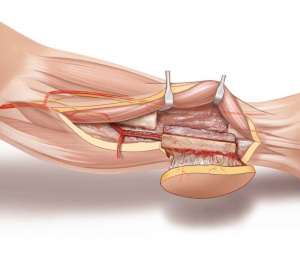
Ход операции. Под регионарным обезболиванием выполнен полулунный послойный разрез по внутренней поверхности левого предплечья. Обнаружено поражение опухолью локтевой кости на протяжении 6,0 см. После циркулярной резекции деструктивного участка локтевой кости дефект костной ткани составил 8,0 см (рис. 1, б). Выполнена интраоперационная рентгенография левого предплечья – рентгенологических признаков опухолевого поражения локтевой кости не выявлено (рис. 1, в).
Регионарное обезболивание левой голени. Волнообразным разрезом выделена малоберцовая кость с мышечной муфтой. Кость циркулярно резецирована на протяжении 9,0 см в средней трети голени с сохранением питающих сосудов из бассейна малоберцовой артерии (рис. 2, а, б).
После переноса костного лоскута на реципиентную область произведен накостный остеосинтез по типу «русского замка» (рис. 2, в). Выделены локтевая артерия и подкожная вена для реваскуляризации аутотрансплантата путем наложения микрососудистых анастомозов. Венозный отток их костного лоскута осуществлен путем наложения микрососудистого анастомоза нитью 8/0 с атравматичной иглой проксимального отдела вены аутотрансплантата с головной веной по типу «конец в конец». Артериальный кровоток восстановлен путем продольной артериотомии локтевой артерии и наложения двух артериальных анастомозов нитью 9/0 с атравматичной иглой дистальнее и проксимальнее костного лоскута – «сквозная реваскуляризация».
Через четыре недели после операции начат курс ранней функциональной нагрузки путем пассивной механотерапии на аппарате «Артромот» локтевого и лучезапястного суставов без пронации и супинации предплечья. Пассивная механотерапия продолжалась в течение 1,5 месяцев с постепенным увеличением амплитуды движений в суставах.
Через 2,5 месяца после операции на контрольной рентгенограмме отмечалось сращение ауторансплантата с локтевой костью. Полное реабилитационное лечение проводилось еще один месяц. Через один год после операции металлоконструкции с локтевой кости удалены (рис. 3, а). В отдаленном послеоперационном периоде рецидива опухоли не отмечается, функция левой верхней конечности в полном объеме (рис. 3, б, в, г).
Таким образом, при опухолевом поражении, в частности гигантоклеточной опухолью, одной из костей предплечья методом выбора может быть обширная циркулярная резекция кости с замещением пострезекционного дефекта кости фрагментом малоберцовой кости на микрососудистых анастомозах.
ЛИТЕРАТУРА
1.Григоровский В.В. Гигантоклеточная опухоль кости: морфогенез, клинико-морфологические особенности, дифференциальная диагностика, подходы к лечению // Онкология. 2012. Т. 14, No 1. С. 64-76.
2.Зайцева М.Ю., Засульский Ф.Ю. Морфологические особенности вариантов строения гигантоклеточной опухоли костей // Травматология и ортопедия России. 2010. No 1. С. 139-145.
3.Комплексный подход к дифференциальной диагностике опухолей костей / Г.П. Котельников, С.В. Козлов, А.Н. Николаенко, В.В. Иванов // Онкология. Журнал им. П.А. Герцена. 2015. Т. 4, No 5. С. 12-16.
4.Бурмистров М.В., Морошек А.А. Новое в онкохирургии в 2015 году // Практическая онкология. 2016. Т. 17, No 1. С. 24-31.
5.Гигантоклеточная опухоль кости / А.Б. Блудов, А.С. Неред, Я.А. Замогильная, Н.В. Кочергина // Саркомы костей, мягких тканей и опухоли кожи. 2014. No 1. С. 16-34.
6.Дядык Е.А., Григоровская А.В. Особенности гистологической структуры и дифференциальной диагностики гигантоклеточной опухоли диффузного типа и её злокачественной формы // Морфологiя. 2016. Т. 10. No 3. С. 144-149.
7.Szendröi M. Giant-cell tumour of bone // J. Bone Joint Surg. Br. 2004. Vol. 86, No 1. Р. 5-12.
8.Различные варианты течения остеобластомы у детей (клинико-рентгено-морфологические сопоставления) / А.И. Снетков, А.К. Морозов, Г.Н. Берченко, С.Ю. Батраков, И.М. Кравец, А.Р. Франтов // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2015. No 4. С. 44-51.
9.Решетов И.В. Микрохирургическая аутотрансплантация тканей в онкологии – эволюция в ХХI веке : материалы конф. памяти акад. Н.О.Миланова // Анналы пластической, реконструктивной и эстетической хирургии. 2015. No 1. С. 74-75.
10.Шведовченко И.В., Каспаров Б.С., Кольцов А.А. Реконструктивная хирургия при патологии опорно-двигательного аппарата – направления развития : материалы конф. «Пластическая хирургия в России. Актуальные вопросы микрохирургии» // Анналы пластической, реконструктивной и эстетической хирургии. 2016. No 1. С. 132-133.
11.Губочкин Н.Г., Микитюк С.И., Иванов В.С. Пересадка кровоснабжаемых костных трансплантатов для лечения ложных суставов и дефектов костей // Гений ортопедии. 2014. No 4. С. 5-10.
12.Терсков А.Ю., Иванов В.В., Николаенко А.Н. Наша тактика в диагностике и лечении больных с гигантоклеточными опухолями костей // Гений ортопедии. 2013. No 2. С. 67-71.
13.Юсифов М.Р., Вердиев В.Г. Возможности реконструктивно-восстановительных операций при гигантоклеточной опухоли костей // Вісник ортопедії, травматології та протезування. 2017. No 4 (95). С. 25-34.
14.Таджибаев А.А., Гафур-Ахунов М.А. Оптимизация методов хирургического лечения при гигантоклеточной опухоли трубчатых костей // Онкологический журнал. 2016. Т. 10, No 1 (37). С. 27-32.
15.Оперативное лечение больных с гигантоклеточной опухолью костей / Р.М. Тихилов, Д.А. Пташников, И.М. Микайлов, Ф.Ю. Засульский, П.В. Григорьев // Онкология. Журнал им. П.А. Герцена. 2017. Т. 6, No 1. С. 5-11.
16.Тотальное удаление и пластика васкуляризированным фрагментом малоберцовой кости правой ключицы при гигантоклеточной опухоли / Б.Ш. Минасов, М.М. Валеев, Э.М. Бикташева, Р.Р. Якупов, В.В. Никитин, Т.Р. Мавлютов // Политравма. 2017. No 2. С. 65-69.
17.Giant-cell tumour of bone. The long-term results of treatment by curettage and bone graft / W. Zhen, H. Yaotian, L. Songjian, L. Ge, W. Qingliang // J. Bone Joint Surg. Br. 2004. Vol. 86, No 2. P. 212-216.
18.Masquelet techique for treatment of bone defects: tips-tricks and future directions / P.V. Giannoudis, O. Faour, T. Goff, N. Kanakaris, R. Dimitriou // Injury. 2011. Vol. 42, No 6. P. 591-598.
19.Назарян Д.Н., Караян А.С., Потапов М.Б. Исследования перерождения костной и мышечной ткани в динамике после микрохирургических аутотрансплантаций : материалы конф. памяти акад. Н.О. Миланова // Анналы пластической, реконструктивной и эстетической хирургии. 2015. No 1. С. 65-66.
20.Пересадка кровоснабжаемых костных и мышечных трансплантатов для патогенетического лечения несросшихся переломов костей конечностей как единая медицинская проблема / В.В. Хоминец, Н.Г. Губочкин, В.М. Гайдуков, С.И. Микитюк, Н.П. Лукичева // Клиническая патофизиология. 2015. No 2. С. 36-41.
21.Балаев П.И., Борзунов Д.Ю. Ошибки и осложнения при лечении больных с первичными опухолями длинных трубчатых костей нижних конечностей методом чрескостного остеосинтеза по Илизарову // Гений ортопедии. 2018. Т. 24, No 2. С. 164-167. DOI: 10.18019/1028-4427-2018-24-2-164-167.
22.Borzunov D.Y., Balaev P.I., Subramanyam K.N. Reconstruction by bone transport after resection of benign tumors of tibia: A retrospective study of 38 patients // Indian J. Orthop. 2015. Vol. 49, No 5. P. 516-522. DOI: 10.4103/0019-5413.164042.
23.Сочетание микрохирургии и управляемого чрескостного остеосинтеза - новое направление в РНЦ "ВТО" / В.И. Шевцов, М.М. Щудло, Н.А. Щудло, Н.Г. Шихалёва // Гений ортопедии. 2008. No 4. С. 55-60.
24.Влияние микроинъекций обогащённой тромбоцитами плазмы на приживление и гистоструктуру продлённых кожно-фасциальных лоскутов с осевым кровоснабжением / Н.А. Щудло, Т.Н. Варсегова, Л.И. Сбродова, М.М. Щудло // Гений ортопедии. 2018. Т. 24, No 1. С. 75-80.
25.Щудло Н.А., Варсегова Т.Н., Щудло М.М. Характеристика приживления и гистоструктуры васкуляризованных кожно-фасциальных лоскутов в условиях применения микроинъекций лиофилизата мозговой ткани // Гений ортопедии. 2017. Т. 23, No 4. С. 471-475.
26.Шихалёва Н.Г., Чиркова И.В. Лечение больных с закрытыми переломами дистального метаэпифиза пястных костей с применением чрескостного остеосинтеза // Гений ортопедии. 2009. No 2. С. 40-45.
27.Чрескостный остеосинтез по Илизарову: теория и практика. Клинические аспекты : [в 2 т.] / Д.Ю. Борзунов, М.Н. Клюшин, А.Ю. Чевардин, В.И. Шевцов, Н.Г. Шихалёва. Под ред. В.И. Шевцова. Saarbrücken (Deutschland/Германия) : Palmarium Academic Publishing, 2017. Т.2.[480] с.
28.Псевдоартрозы, дефекты костей верхней конечности и контрактуры локтевого сустава (базовые технологии лечения аппаратом Илизарова) / В.И. Шевцов, В.Д. Макушин, Л.М. Куфтырев, Ю.П. Солдатов. Курган : Зауралье, 2001. 407 с.
29.Свободная костная пластика васкуляризированным фрагментом малоберцовой кости при лечении больных с обширными сегментарными дефектами костей предплечья / А.Ю. Дажин, Б.Ш. Минасов, М.М. Валеев, С.А. Чистиченко, Э.М. Бикташева // Гений ортопедии. 2013. No 2. С. 58-61.
30.Пластические операции в реабилитации больных с тканевыми дефектами и псевдоартрозами предплечья / А.М. Королева, А.И. Мосунов, М.В. Казарезов, А.В. Домников, И.В. Бауэр // Вестник Новосибирского государственного университета. Серия: Биология, клиническая медицина. 2010. Т. 8, No 1. С. 155-161
Сведения об авторах:
1. Минасов Булат Шамильевич, д. м. н., профессор, ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа, Россия
2.Бикташева Элина Маратовна,ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа. Россия
3.Валеев Марат Мазгарович, д. м. н.,ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа, Россия
4.Якупов Расуль Радикович, д. м. н., ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа, Россия
5.Минасов Тимур Булатович, д. м. н., ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа, Россия
6.Мавлютов Тагир Рыфатович, д. м. н., ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа, Россия
Теги: опухоль
234567 Начало активности (дата): 14.12.2020 21:48:00
234567 Кем создан (ID): 989
234567 Ключевые слова: гигантоклеточная опухоль, микрохирургия, костная пластика, реконструктивно-пластическая хирургия
12354567899
Похожие статьи
Результаты онкологического эндопротезирования коленного сустава у пациентов с первичными и метастатическими опухолями бедренной и большеберцовой костейИнфузионно - трансфузионная терапия в нейроанестезиологии
Особенности чрескостного остеосинтеза при замещении пострезекционных дефектов трубчатых костей кисти
Сравнительный рентгенологический анализ остеорепарации после радикально-восстановительных операций, проведенных с использованием различных пластических материалов у детей с деструктивными поражениями костей
Современное состояние вопроса костной пластики при лечении асептического некроза полулунной кости



