 10.05.2020
10.05.2020
Рентгеновская и КТ-семиотика последствий гематогенного остеомиелита костей, образующих коленный сустав
Наибольшие анатомические изменения в коленном суставе характерны для больных с поражением ростковых зон бедренной и большеберцовой костей, когда изменена форма и структура обоих мыщелков
ВВЕДЕНИЕ
Диагностика патологических изменений в области коленного сустава при ортопедической патологии основывается на клиническом и биомеханическом обследовании больных и на лучевых методах визуализации, среди которых рентгенографии принадлежит основная роль.
Кроме того, используются специальные методики – УЗИ, МРТ, КТ, которые позволяют получить наиболее точную информацию о состоянии костей, образующих сустав, и всех структурных элементов сустава [2, 3, 4, 6, 8, 13, 14].
Как и для других суставов, тщательное рентгеновское и дополнительное обследование чрезвычайно важно, поскольку играет роль в правильном планировании оперативного вмешательства, особенно при устранении деформаций, для выбора плоскости и уровня остеотомии с учетом механической и биомеханической оси.
Цель исследования: на основе современных методов лучевой диагностики разработать оценочный комплекс параметров и изучить на их основе изменения коленного сустава у больных с последствиями гематогенного остеомиелита
МАТЕРИАЛ И МЕТОДЫ
В основе работы – анализ результатов обследования 41 больного с последствиями гематогенного остеомиелита костей, образующих коленный сустав, в возрасте от 5 до 31 года. Все пациенты проходили обследование и лечение в период с 1998 по 2012 год. Критерием включения больных в исследование было отсутствие обострения остеомиелитического процесса у детей младшего возраста – два года, у пациентов старше 14 лет и взрослых – пять лет. Следует отметить, что все больные старше 18 лет перенесли заболевание в детском возрасте, и поводом для обращения в Центр были последствия гематогенного осте-омиелита в виде деформаций. Среди больных преобладали дети в возрасте 4-18 лет (86,6 %), что связано с необходимостью раннего устранения деформаций, возникших в результате гематогенного остеомиелита, поскольку своевременное лечение крайне важно для профилактики дальнейших биомеханических нарушений в опорно-двигательной системе. Проанализирована также рентгеноморфологическая картина у пациентов старше 18 лет, для того чтобы оценить динамику изменений в суставах в возрастном аспекте.
Распределение больных с последствиями гематогенного остеомиелита при локализации процесса в области костей, образующих коленный сустав, по возрастным группам представлено в таблице 1.
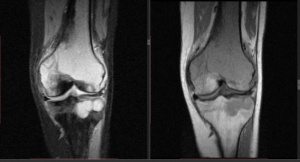
Всем больным выполняли классическую полипозиционную рентгенографию. Магнитно-резонансную томографию применили у семи детей для решения вопроса о состоянии ростковой зоны, мультиспиральная компьютерная томография (МСКТ) выполнена 23 больным. На аксиальных срезах измеряли плотность кости в зоне интереса, изучали архитектонику кости.
Анализ полученных данных включал также построение вторичных реконструированных изображений в различных плоскостях.
Наиболее часто использовали реконструкции во фронтальной и сагиттальной плоскостях. MIP (проекция максимальной интенсивности) позволила наглядно определять более плотные участки кости. Во всех случаях использовали также
3D-реконструкции, позволяющие получить дополнительную информацию об анатомии коленного сустава. Использование для обработки данных фильтра Hardware Enhanced (GE) значительно расширило представление о структуре кости, строении корковой пластинки.
Для анализа полученного методом рентгенографии и мультиспиральной компьютерной томографии материала нами предложен комплекс параметров:
1. Измерение плотности корковой пластинки, субхондрального слоя на аксиальных срезах и MPR.
2. Измерение плотности метаэпифизарного отдела кости на аксиальных срезах и MPR.
3. Измерение площади и плотности зон резорбции на аксиальных срезах.
4. Измерение плотности зон склероза на аксиальных срезах и MPR.
5. VRT-реконструкции, обработка данных на фильтрах рабочей станции.
6. Определение степени повреждения костей, образующих коленный сустав, по дополненным и усовершенствованным схемам.
Статистическую обработку результатов исследования проводили на персональном компьютере с помощью программы Attestat (И.П. Гайдышев), встроенной в Microsoft Exel. Для подтверждения выводов о различиях между полученными количественными
результатами исследований в случаях с нормальным распределением использовали t-критерий Стьюдента. В том случае, когда распределение отличалось от нормального, использовали критерий Колмогорова, Манна-Уитни. Статистически значимыми считали различия при p < 0,05, где p – уровень значимости этого критерия. Выборочные параметры, приводимые далее в таблицах, имеют следующие обозначения: М – среднее, ? – стандартное средне-квадратичное отклонение, Ме – медиана, n – количество больных.
Проведение исследования одобрено этическим комитетом РНЦ «ВТО» им. акад. Г.А Илизарова. Больными подписано информированное согласие на публикацию данных без персонификации.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Рентгеновское исследование коленного сустава, проведенное всем больным при поступлении, показало, что у 37 больных было одностороннее поражение, у 6– двухстороннее. В 14 случаях поражение дистального отдела бедренной кости сочеталось с изменениями и в проксимальном отделе большеберцовой кости, у 6 больных имела место деформация только проксимального конца большеберцовой кости. У трех больных зоны роста большеберцовой кости хорошо дифференцировались, однако их высота была неравномерной. У остальных детей зоны роста были частично (6) или полностью закрыты (13), имела место деформация проксимального эпифиза за счет уменьшения его высоты с медиальной или латеральной стороны (8). Уменьшение его высоты на всем протяжении (по сравнению со здоровым суставом) было у трех больных, грубая деформация – у 8 пациентов. Изменение формы, высоты, конфигурации мыщелков бедренной или большеберцовой костей обусловили деформацию коленного сустава, которая преимущественно была варусной или вальгусной, но у больных имели место торсионные деформации, умеренно
выраженные антекурвационные, однако превалировали деформации в сагиттальной плоскости (табл. 2).У всех больных в возрасте 6-7 лет с поражением небольшого участка суставной поверхности эпифиза бедренной или большеберцовой костей при незначительном изменении зоны роста, тем не менее, возникали значительные изменения в области мыщелков, которые проявлялись формированием в области эпифиза утолщенных, вертикально расположенных трабекул. В метафизарном отделе структура кости также изменена. Локальная плотность в зонах роста составляла 248±67 HU. Плотность кости в области эпифиза снижена, в субхондральной зоне не превышала 114±32 HU. Плотность кости в области корковой
пластинки – 1001±56 HU. У больных в возрасте 13-14 лет характерные изменения архитектоники кости в области эпифизов прогрессировали. Эпифизы бедренной кости содержали продольно ориентированные утолщенные трабекулы, разделенные широкими зонами резорбции с участками склероза. Площадь зон резорбции колебалась от 0,5 до 5 см2
Эпифизы деформированы, выражены склеротические изменения в субхондральной зоне. В метафизарной зоне сохранялось мелкоячеистое строение кости, однако ячейки имели неопределенную форму. Межтрабекулярное пространство значительно сужено, а трабекулы утолщены, в связи с чем архитектоника кости нетипична для проксимального метафиза большеберцовой кости. Участки склероза неопределенной или звездчатой формы, занимающие часть метафиза, распространялись и на проксимальный отдел диафиза в виде отдельных мелких очагов повышенной плотности (рис. 1, б, в).
Плотность кости в области эпифизов значительно снижена, обширные зоны резорбции. Ростковые зоны склерозированы. В области метафизарного отдела мелкоячеистый рисунок переходит в груботрабекулярный. Изменение формы эпифиза в результате поражения приводило к деформации сустава (варусной или вальгусной), изменению структуры эпифизов и метафиза, плотность субхондрального слоя на стороне деформации снижена, ростковая зона деформирована, плотность ее несколько выше, чем на здоровой конечности (рис. 2).
На большеберцовой кости остеомиелитический процесс локализовался у трех больных в центральной части ростковой зоны, что приводило к формированию в этой области очага склероза и деформации эпифиза с полным или частичным замыканием зоны роста (рис. 3).В случае полного замыкания зоны роста в центре ее формируется очаг склероза в форме «нейрона» с увеличением локальной плотности от 980 до 1262 HU.
Типично для данной локализации изменение структуры эпифиза в виде утолщенных, вертикально расположенных трабекул, разделенных зонами резорбции. При локализации деформации в области одного мыщелка неизбежно страдали все элементы коленного сустава. Если зона повреждения распространялась на межмыщелковое пространство, характер и степень изменений второго мыщелка более выражены. Наряду с анатомическими, имели место и изменения архитектоники кости в виде груботрабекулярного строения, локальных очагов склероза и зон резорбции различной формы.
У больных старшего возраста изменения прогрессировали и проявлялись значительным нарушением архитектоники, формированием обширных зон резорбции с отрицательной плотностью. Площадь зоны резорбции в проксимальном эпифизе большеберцовой кости достигала у одного больного 8 см2, что составляло почти 70 % от общей площади эпифиза, однако у трех больных не превышала 25 %. При локализации остеомиелитического очага в области дистального отдела бедренной кости у всех больных формировался очаг склероза по задней поверхности кости с отходящими от него утолщенными костными
трабекулами (рис. 4, в).В случае массивного поражения ростковой зоны и одного из мыщелков, деформации в суставе достигали критических, когда дистальный сегмент конечности располагается под углом 90? к проксимальному, что приводило к выраженной варусной или вальгусной деформации коленного сустава (рис. 5).
При рано возникшем и длительно существующем нарушении взаимоотношений в коленном суставе у взрослых больных, когда изменения мыщелков и ростковой зоны, как последствие гематогенного остеомиелита, привели к многоплоскостным выраженным
деформациям, структура дистального отдела бедренной и проксимального отдела большеберцовой костей характеризовалась комплексом рентгеноморфологических изменений, но обращала на себя внимание утолщенная корковая пластинка на вершине деформации большеберцовой кости с прилежащей к ней зоной утолщенных, плотно расположенных трабекул. Изменения архитектоники кости в этих случаях, даже после оперативного лечения, достигали максимальных значений и проявлялись в полном отсутствии мелкоячеистого строения метаэпифизарной зоны, выраженном полиморфизме костного рисунка: груботрабекулярном, крупноячеистом, с зонами разрежения и утолщенными костными трабекулами (рис. 6, а, в).
Нарушение архитектоники кости хорошо визуализировалось на VRT, обработанных на фильтрах рабочей станции (рис. 6, д). На аксиальном срезе – патогномоничный симптом, отмеченный почти у всех больных в дистальном отделе бедренной кости, – зона склероза в «форме нейрона», которая сохраняется и после устранения деформации (рис. 6, г).
Наибольшие анатомические изменения в коленном суставе характерны для больных с поражением ростковых зон бедренной и большеберцовой костей, когда изменена форма и структура обоих мыщелков. У больных имели место выраженные явления остеопороза, мыщелки бедренной и большеберцовой костей практически бесструктурны, с единичными, редко расположенными костными трабекулами. В метаэпифизарном отделе бедренной и большеберцовой костей у всех больных определялись участки «звездчатого» склероза, которые были расположены в зоне локализации воспалительного процесса. На аксиальных срезах участок склероза, как правило, имел «форму нейрона», на MPR – форму звезды с различным количеством лучей, их высотой и шириной. В ряде случаев зона склероза была массивной, представлена группами утолщенных пучков костных трабекул, расположенных вблизи зоны роста. Эпифизы бедренной и большеберцовой кости были деформированы у всех больных, что проявлялось изменением формы мыщелков, приводящее к дисконгруэнтности сустава. Рентгеноморфологические про-явления последствий гематогенного остеомиелита в метаэпифизарной зоне были полиморфны как в плане изменения структуры, так и плотностных характеристик кости. По мнению большинства авторов, эти изме-нения укладываются в понятие остеосклеротических, в большинстве случаев сопровождающихся явлением остеопороза. Однако эта характеристика отражает общие тенденции, не выделяя многие рентгеноморфологические особенности. В эпиметафизарной зонах бедренной и большеберцовой кости на фоне снижения общей плотности эпифизов, субхондральной кости выявлялись утолщенные, вертикально расположенные трабекулы. Плотность кости у пациентов различных возрастных групп отличалась, в связи с чем, указанные показатели приведены с учетом возраста больных и в сравнении со здоровой конечностью .
Плотность корковой пластинки большеберцовой Рис. 4. КТ коленных суставов больного Т., 16 лет. Аксиальные срезы. Последствия гематогенного остеомиелита. Мозаичное строение эпифиза бедренной кости (а). Плотность кости в зоне 2 равна (-108HU) , обширная зона резорбции (б).
КТ коленных суставов больного И., 15 лет, аксиальный срез на уровне мыщелков бедренной кости. Выделены участки разрежения и зона остеосклероза кости у больных в возрасте от 6 до 11 лет не превышала 1014,21±117,03 HU (M+?), что связано с вторичным
остеопорозом .Плотность трабекулярной кости была также снижена, тогда как в зонах «звездчатого склероза», локализованных в области метаэпифиза, плотность достигала 1291,37±274,43 HU. В возрасте 14-18 лет показатели несколько изменялись как для дистального эпифиза бедренной кости, так и для проксимального большеберцовой .
В сравнении с возрастом 6-11 лет у больных данной группы уменьшалась плотность трабекулярной кости и несколько увеличивалась плотность корковой пластинки .
Эти показатели зависели от величины укорочения конечности и ее функциональных способностей
ЗАКЛЮЧЕНИЕ
МСКТ позволила выявить значительное снижение плотности кости в области метафиза и эпифиза у всех пациентов. У пяти больных в области мыщелков большеберцовой кости при MPR определялись утолщенные, вертикально расположенные трабекулы, разделенные широкими промежутками, имеющими отрицательную плотность от -60 HU до -20 HU. На аксиальных срезах у восьми больных мыщелки имели груботрабекулярное и мелкоячеистое строение с участками разрежения раз-личной формы и размеров.
При MPR у четырех больных выявлялась склерозированная, деформированная зона роста, в которой определялись участки «звездчатого» склероза, располагающиеся в центральной ее части у семи больных. У двух пациентов участки «звездчатого» склероза располагались в латеральном отделе зоны роста. Плотность корковой пластинки была снижена у всех больных и составляла 1014,21±117,03HU у детей в возрасте 7-11 лет и 1065,92 HU у детей в возрасте 14-18 лет, что значительно отличалось от показателей здоровой конечности. Плотность кости в метаэпифизарных отделах была несколько выше у детей в возрасте 6-11 лет и составляла 213,4- 243,96 HU, тогда как у пациентов в возрастной группе 14-18 лет не превышала 198,32-201,09 HU. У взрослых пациентов плотность метаэпифизарного отдела бедренной или большеберцовой костей была не более 108-120 HU с зонами резорбции различной величины, плотность в которых имела отрицательные величины. Эти показатели зависели от величины укорочения конечности и ее функциональных способностей.
ЛИТЕРАТУРА
1.Дьячкова Г.В., Данильченко Г.В. Рентгеноморфологические проявления последствий гематогенного остеомиелита // Гений ортопедии. 2006. No 1. С. 67-70.
2.Еськин Н.А., Атабекова Л.А., Бурков С.Г. Ультрасонография коленных суставов (методика и ультразвуковая анатомия) // SonoAce-International. 2002. No 10. С. 85-92.
3.Магнитно-резонансная томография в диагностике последствий метаэпифизарного остеомиелита у детей раннего возраста / В. М. Крестьяшин, А. А. Алиханов, Н. В. Голоденко, А. О. Домарев // Актуальные проблемы педиатрии: материалы ХI конгресса педиатров России. М., 2007. С. 347-348.
4.Поздеев А. П., Брытов А. В., Гаркавенко Ю. Е. Варианты поражения эпифизарных зон роста эпиметафизов костей, образующих коленный сустав, у детей после перенесенного острого гематогенного остеомиелита (клиника и диагностика) // Травматология и ортопедия России. 2007. No 3. Приложение. С. 107-108.
5.Садофьева В. И., Янакова О. М., Даниелян О. А. Роль ультрасонографии в исследовании суставов у детей, перенесших острый гематогенный остеомиелит // Лечение и реабилитация детей-инвалидов с ортопедической и ортопедо-неврологической патологией на этапах медицинской помощи : материалы совещания дет. ортопедов-травматологов России. СПб., 1997. С. 152-153.
6.Самков A. C. Деформации костей и суставов после гематогенного остеомиелита у детей // Травматология и ортопедия : рук. для врачей / под ред. Ю. Г. Шапошникова. М.: Медицина, 1997. Т. 3, Гл. 11. С. 566-574.
7.A computerized analysis of femoral condyle radii in ACL intact and contralateral ACL reconstructed knees using 3D CT / R. Siebold, J. Axe, J.J. Irrgang, K. Li, S. Tashman, F.H. Fu // Knee Surg. Sports Traumatol. Arthrosc. 2010. Vol. 18, No 1. P. 26-31.
8.Anatomical study of the radius and center of curvature of the distal femoral condyle / J. Kosel, I. Giouroudi, C. Scheffer, E. Dillon, P. Erasmus // J. Biomech. Eng. 2010. Vol. 132, No 9. P. 091002.
9.Cheema J.I., Grissom L.E., Harcke H.T. Radiographic characteristics of lower-extremity bowing in children // Radiographics. 2003. Vol. 23, No 4. P. 871-880.
10.Cooke T.D., Li J., Scudamore R.A. Radiographic assessment of bony contributions to knee deformity // Orthop. Clin. North Am. 1994. Vol. 25, No 3. P. 387-393.
11.Davids J.R., Blackhurst D.W., Allen Jr. B.L. Clinical evaluation of bowed legs in children // J. Pediatr. Orthop. B. 2000. Vol. 9, No 4. P. 278-284.
12.Magnetic resonance imaging of osteoarticular infections in children / C. Marin, M.L. Sanchez-Alegre, C. Gallego, Y. Ruiz, E. Collado, J.A. Garcia, G.G. Mardones // Curr. Probl. Diagn. Radiol. 2004. Vol. 33, No 2. P. 43-59.
13.Radiological assessment of knee deformity in the frontal plane / J.O. Ramadier, J.E. Buard, A. Lortat-Jacob, J. Benoit // Rev. Chir. Orthop. Reparatrice Appar. Mot. 1982. Vol. 68, No 1. P. 75-78.
14.Role of MRI in detecting early physeal changes due to acute osteoarticular infection around the knee joint: a pilot study / E. Wardak, S. Gill, M. Wardak, R. Sen, P. Singh, V. Kumar, R. Saini, N. Jha // Int. Orthop. 2009. Vol. 33, No 6. P. 1707-1711.
Сведения об авторах:
1.Дьячкова Галина Викторовна – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, зав. лабораторией рентгеновских и ультразвуковых методов диагностики, д. м. н., профессор;
2.Александров Юрий Михайлович – ГБЦ «Курганская поликлиника No 4», зав отделением лучевой диагностики, к. м. н.;
3.Дьячков Константин Александрович – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, старший научный сотрудник лаборатории рентгеновских и ультразвуковых методов диагностики, к. м. н.;
4.Эйдлина Елена Марковна – ФГБУ «УрНИИТО им. В.Д. Чаклина» Минздрава России, заведующая отделением лучевой диагностики, к. м. н.;
5.Нижечик Сергей Александрович – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, врач-рентгенолог лаборатории рентгеновских и ультразвуковых методов диагностики, к. м. н.;
6.Степанов Роман Викторович – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, врач-рентгенолог лаборатории рентгеновских и ультразвуковых методов диагностики, к. м. н
Теги: коленный сустав
234567 Начало активности (дата): 10.05.2020 18:36:00
234567 Кем создан (ID): 989
234567 Ключевые слова: коленный сустав, последствия гематогенного остеомиелита, рентгенография, компьютерная томография, магнитно-резонансная томография, 3D-реконструкция
12354567899
Похожие статьи
Опыт ультразвуковой диагностики поражений коленных суставовРентген на дому 8 495 22 555 6 8
Лечение пациентов с артрозом бедренно-большеберцового и бедренно-надколенникового суставов с применением аппарата Илизарова
Методика магнитно-резонансной томографии коленного сустава при травме
Коленный сустав



