 28.04.2026
28.04.2026
Факторы, влияющие на стабильность транспедикулярной фиксации при лечении пациентов с застарелыми переломами позвоночника на фоне остеопороза
При растущей продолжительности жизни и старении населения проблема переломов позвонков на фоне низкой минеральной плотности костной ткани становится все более актуальной
ВВЕДЕНИЕ
Ежегодно в мире регистрируют 1,4—1,5 млн случаев компрессионных переломов позвоночника, из которых около трети обусловлены системным остеопорозом [1, 2]. В Российской Федерации остеопорозом страдает более 14 млн человек, что составляет приблизительно 10 % населения страны, а остеопения диагностирована у 20 млн жителей. Популяционные исследования на территории России показывают, что уже в 2013 г. снижение минеральной плотности костной ткани, характерное для остеопороза, было выявлено у 33 % женщин и 27 % мужчин старше 50 лет. С учётом старения населения ожидается рост числа пациентов с недостаточной плотностью костной ткани и сопряжёнными переломами, который, по прогнозам, к 2050 г. может достигнуть 21 млн случаев в год [3].
Большая часть переломов (от 60 до 75 %) локализуется в сегменте Th12-L2, который считается наиболее уязвимой зоной. Эта зона характеризуется биомеханическим переходом от более ригидного грудного отдела к относительно мобильному поясничному отделу позвоночника [4]. Согласно классической теории трёхопорной спинальной стабильности, предложенной F. Denis [5], позвоночник разделяется на три колонны: переднюю, среднюю и заднюю. При остеопоротических компрессионных переломах преимущественно повреждаются передняя и средняя колонны, включающие переднюю продольную связку и тело позвонка. При этом сохранившаяся целостность задней колонны является ключевым фактором, обеспечивающим стабильность позвоночно-двигательного сегмента и предотвращающим развитие неврологического дефицита. Исходя из этого, неврологические нарушения при остеопоротических переломах встречаются относительно редко, так как костные фрагменты не смещаются в позвоночный канал и не вызывают компрессии его содержимого [6, 7]. Тем не менее, при прогрессировании деформации, нестабильности перелома и возникновении сдавления невральных структур могут развиваться неврологические симптомы, что требует своевременного хирургического вмешательства.
Компрессионные переломы позвоночника при системном остеопорозе составляют значительную долю спинальной патологии у пожилых пациентов, что обусловлено преимущественно биомеханическими особенностями пояснично-грудного перехода и требует адекватного клинического подхода с учётом возможных осложнений длительного обездвиживания и риска каскадных переломов.
Анализ научной литературы показал, что в настоящее время отсутствует единый и стандартизированный подход к лечению пациентов с патологическими переломами грудного и поясничного отделов позвоночника, возникающими на фоне остеопороза, в особенности при отсутствии у больных неврологической симптоматики. Пациенты с остеопоротическими переломами позвонков, вызванными низкоэнергетической травмой, требуют более дифференцированного и взвешенного выбора лечебной тактики с учётом возрастных особенностей, сопутствующих соматических заболеваний и степени выраженности изменений костной ткани.
Для части пострадавших показано хирургическое лечение с установкой металлофиксаторов [8]. Несмотря на множество методик, нет единого консенсуса по показаниям к хирургии у больных с остеопорозом. Пациентам с остро развившемся неврологическим дефицитом хирургия необходима, у остальных показания к операции оценивают с учётом соматических рисков и состояния позвоночного столба, включая степень компрессии и деформации позвонков, длительность болевого синдрома и локализацию перелома [9, 10].
Выбор метода фиксации затруднён необходимостью обеспечить надёжную стабильность имплантов в изменённой кости, а также определением оптимального доступа и объёма вмешательства. Передние доступы чаще сопровождаются большей травматизацией и не демонстрируют существенных преимуществ по сравнению с задними, при этом сохраняется большой риск развития нестабильности межтелового импланта при использовании MESh сеток или раздвижных имплантов (по типу vLift). Использование имплантатов с широким основанием и правильное позиционирование импланта может снижать риск его миграции и нестабильности у некоторых пациентов [11-13].
Хирургические вмешательства из заднего доступа имеют риск развития нестабильности фиксации, особенно в тех условиях, когда нет возможности создания опорного костного блока. Важно учитывать, что возраст и наличие сопутствующих заболеваний повышают риск развития осложнений при ревизионных операциях.
Цель работы — выявить факторы риска развития нестабильности спондилосинтеза у пациентов с остеопоротическими переломами позвоночника для обоснования индивидуализированных подходов к их хирургическому лечению.
Таким образом, проблема определения оптимальной тактики хирургического лечения у пациентов с остеопорозом заключается в выборе минимально инвазивного хирургического вмешательства с приложением максимального количества усилий к сохранению стабильности конструкции в послеоперационном периоде.
МАТЕРИАЛЫ И МЕТОДЫ
Дизайн исследования
Исследование представляет собой ретроспективный сравнительный анализ результатов хирургического лечения пациентов с остеопоротическими переломами позвоночника типов OF4 и OF5, получивших медицинскую помощь в НМИЦ травматологии и ортопедии имени Р.Р. Вредена в период с 2019 по 2023 гг.
Критерии включения:
пациенты любого пола старше 50 лет;
диагноз — системный остеопороз, подтверждённый медицинской документацией;
наличие одноуровневых остеопоротических переломов грудного и поясничного отделов позвоночника типов OF4 и OF5 по классификации AO Spine DGOU [14];
срок, прошедший с момента травмы, — не менее шести недель [15];
проведённое в НМИЦ ТО им. Р.Р. Вредена репозиционно-стабилизирующее хирургическое вмешательство с применением систем транспедикулярной фиксации;
минимальный период наблюдения — шесть месяцев после хирургического вмешательства.
Критерии невключения:
сколиотическая деформация позвоночника во фронтальной плоскости с углом Кобба более 10°, возникшая до перелома;
наличие периимплантной инфекции;
предшествующие хирургические вмешательства на оперируемом сегменте;
наличие переломов смежных позвонков типов OF4 и OF5 до вмешательства;
пациенты, не допущенные к хирургическому вмешательству ввиду тяжести соматического статуса по шкале Американской анестезиологической ассоциации ASA (англ.: American Society of Anesthesiologists) (Asa IV, ASA V) [16].
Участники исследования
Проанализированы данные 82 пациентов, большинство из которых составляли женщины (п = 70; 85 %). Средний возраст — 68,99 (SD = 7,12), индекс массы тела (ИМТ) — 26,53 (SD = 5,10). Большинство пациентов (п = 55; 67 %) имели индекс ASA III. Наиболее часто встречающиеся сопутствующие заболевания — гипертоническая болезнь (код I11.9 по МКБ 10) и сахарный диабет 2 типа (код E11 по МКБ 10). Большинство пациентов (п = 64; 78 %) ранее не получали лечение по поводу остеопороза. Сохраненную неврологическую функцию (классы D и E по ASIA) имели 76 пациентов (93 %).
Распределение на группы в зависимости от исхода хирургического лечения:
группа «Контроль» (п = 74) — пациенты без признаков нестабильности фиксации;
группа «Случай» (п = 8) — пациенты, у которых возникла нестабильность фиксации или перелом смежных позвонков.
У семи человек (88 %) группы «Случай» выявлена зона резорбции вокруг винтов, у одного пациента (12 %) — перелом фиксирующего винта.
Антропометрические данные пациентов представлены в таблице 1. По исследуемым показателям обе группы являлись однородными и не имели статистически значимой разницы между собой.
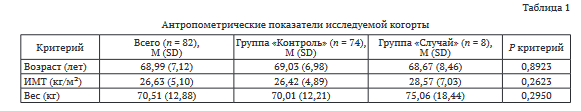
Наиболее часто встречающимися сегментами являлись позвонки грудопоясничного перехода. Посег- ментарное сравнение групп «Случай» и «Контроль» по типу переломов не показали достоверного статистического различия между группами.
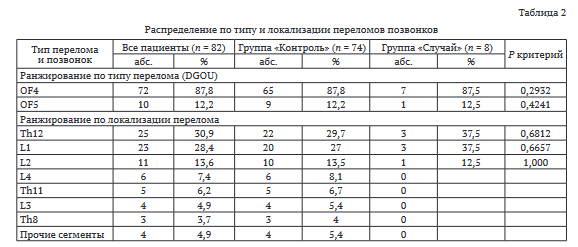
Изучаемые критерии и параметры исследования
Клинические параметры пациента:
возраст;
пол;
индекс массы тела;
риск хирургического лечения по шкале ASA;
наличие остеомодифицирующей терапии в анамнезе.
Данные лучевых методов диагностики:
денситометрия (давность не более одного года);
МПКТ (минеральная плотность костной ткани) в единицах Хаунсфилда, рассчитанная по среднему значению плотности поперечного среза губчатой кости тела L3 позвонка [17];
индекс VBO (англ.: Vertebral Bone Quality) - индекс качества кости по МРТ, рассчитанный как отношение среднего значения T1 взвешенного сигнала от тел L1, L2, L3, L4, L5 позвонков (сломанные сегменты исключали из анализа) к значению сигнала спинномозговой жидкости на уровне L3 [18];
локализация и характер перелома по DGOU;
угол локального кифоза рассчитывали как угол Кобба между верхней замыкательной пластинкой вышележащего позвонка и нижней замыкательной пластинкой нижележащего, формирование костного блока оценивали по классификации F.Chistensen [19].
Стабильность конструкции оценивали по наличию:
зон резорбции более 1 мм вокруг винтов;
признаков разобщения элементов конструкции;
болевого синдрома;
переломов верхних и нижних позвонков относительно зоны фиксации не менее чем через шесть месяцев после вмешательства.
Характеристики хирургического вмешательства:
протяженность фиксации;
диаметр;
размеры винтов;
наличие и тип применения аугментации костным цементом;
объем декомпрессии;
наличие и метод коррекции локального кифоза (вертебротомии по Schwab) [20];
продолжительность операции;
кровопотеря;
сроки послеоперационного пребывания;
осложнения по классификации Calvien - Dindo [21].
Статистическая обработка
Для описательной статистики использовали среднее и медианное значения; стандартное отклонение (SD); межквартильный размах (IQR).
Для оценки факторов риска точности используемой модели логистической регрессии применяли показатели ROC AUC, точности и чувствительности.
Статистическую обработку и многофакторный регрессионный анализ выполняли с использованием пакетов pandas, numpy, scikit-learn, statsmodels, matplotlib для среды программирования Python.
Этические нормы
Данное исследование не подлежало рассмотрению этическим комитетом, поскольку не затрагивало вопросы, требующие этического одобрения. Исследование не нарушает принципы Хельсинкской декларации и требования российского законодательства в области этики научных исследований.
РЕЗУЛЬТАТЫ
Характеристика выполненных вмешательств по сравниваемым критериям представлена в таблице 3.
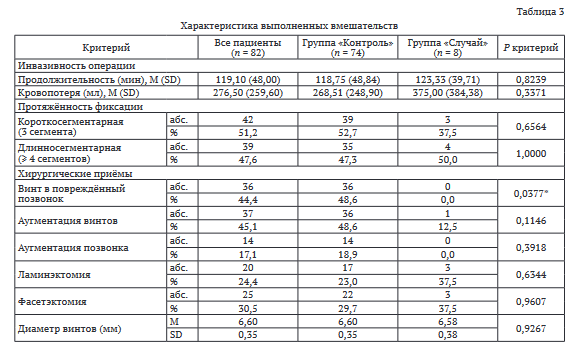
Сравнительный анализ групп «Случай» и «Контроль» по показателям инвазивности вмешательств выявил одно статистически значимое различие между группами, — установка винта в поврежденный позвонок. В группу «Случай» попал только один пациент, которому выполняли цементную аугментацию позвонков.
Анализ инвазивности хирургического вмешательства показал большое стандартное отклонение показателей кровопотери и продолжительности операции, что обусловлено широкой вариабельностью применения различных методов хирургических вмешательств, начиная от малоинвазивной чрескожной фиксации как наиболее щадящего метода, заканчивая обширными корригирующими вертеброто- миями с резекцией позвонков и межпозвонковых дисков.
Ни у кого из пациентов исследуемой выборки не выявлено осложнений в раннем послеоперационном периоде.
Для исправления локальной кифотической деформации у пациентов применяли корригирующие вер- тебротомии по Schwab (табл. 4), кроме типов 2 и 5.
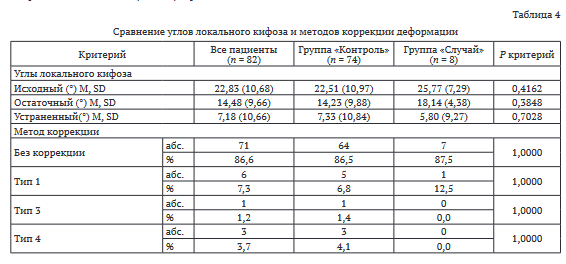
При сравнении рентгенологических данных не выявлено статистической значимости между группами по углам исходного и остаточного (послеоперационного) кифоза, объёму и методу коррекции локальной кифотической деформации.
Для выявления факторов развития нестабильности фиксации был выполнен многофакторный регрессионный анализ. Используемая модель логистической регрессии показала высокую прогностическую способность: ROC-AUC — 0,924, точность — 91,5 %, чувствительность — 98 %. Результаты работы модели визуализированы в виде отношения шансов (рис. 1).
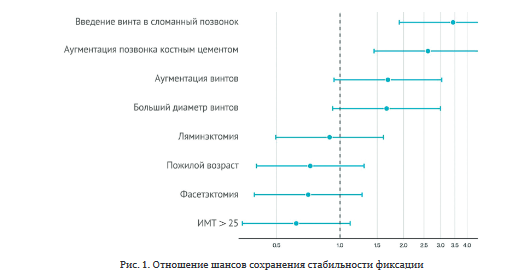
Важно отметить, что протяжённость фиксации и остаточный кифоз не влияют на стабильность конструкции в данной выборке.
Клинический пример
Пациентка 82 лет (на момент операции). Причиной обращения в клинику послужил болевой синдром в грудопоясничном отделе позвоночника до 7 б. по ВАШ, без иррадиации в ноги. Со слов пациентки, заболела остро после неловкого движения в пределах кровати около полугода до госпитализации, без значимой динамики от консервативного лечения. Терапевтический анамнез отягощён гипертонической болезнью, ишемической болезнью сердца, почечной недостаточностью. Рентгенологические признаки нестабильного компрессионного перелома Th11 позвонка. По данным денситометрии, выявлены признаки остеопороза (Ткр = -3,0). С учётом соматического статуса и характера перелома пациентке выполнена малоинвазивная короткосегментарная фиксация перелома без использования аугментации (рис. 2).
Срок госпитализации составил шесть дней. Через семь месяцев после вмешательства пациентка отметила ухудшение состояния, появление болей, схожих с дооперационными, но меньшей интенсивности. На контрольной КТ выявлены признаки зоны остеолиза вокруг винтов (рис. 3, красная стрелка). От ревизионного вмешательства больная отказалась.
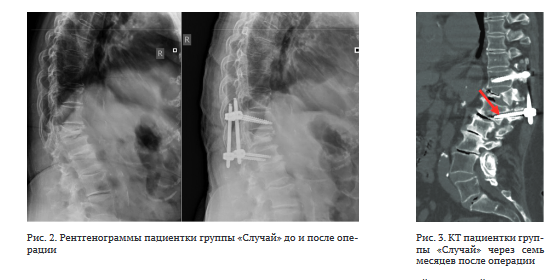
Опираясь на результаты исследования, можно предположить, что вероятной причиной развития нестабильности конструкции в послеоперационном периоде могло послужить отсутствие «защитных» факторов (аугментации позвонков) и промежуточной фиксации, положительно влияющих на стабильность. Важно отметить, что задние опорные структуры позвонков в описываемом случае были полностью сохранены. Применение костного цемента для укрепления транспедикулярных винтов и введение винта в сломанный позвонок, вероятно, оказывают большее влияние на стабильность, чем воздействие на задние костные структуры позвоночного столба, однако это утверждение нуждается в дополнительном исследовании.
ОБСУЖДЕНИЕ
Пациенты с остеопоротическими переломами представляют собой крайне неоднородную группу по возрасту и соматическому статусу, что затрудняет выбор оптимальной тактики хирургического лечения, однако важно отметить в анализируемой когорте пациентов преобладание женского пола и отсутствие в анамнезе антирезорбтивной терапии. Наиболее уязвимой, с точки зрения сохранения стабильности имплантов, группой являются пожилые пациенты с избыточной массой тела. Тактика лечения таких пациентов нуждается в дополнительном изучении.
По полученным данным, однородная сохранность группы по неврологическому статусу позволяла выполнять стабилизирующие хирургические вмешательства без осуществления декомпрессии с широкой резекцией задних костных структур, что впоследствии оказывало положительное влияние на сохранение стабильности металлоконструкции. В то же время наиболее значимым хирургическим фактором, отрицательно влияющим на сохранение фиксации, является выполнение ламинэктомии и фасетэктомии. Вероятнее всего, это обусловлено большей дестабилизацией позвоночно-двигательного сегмента и подтверждается результатами других клинических исследований [22, 23]. Интересно отметить, что резекция фасеточных суставов оказывает большее влияние на наступление нестабильности, чем просто ламинэктомия.
Причиной компрессии невральных структур при переломах позвонков наиболее часто является клин Урбана, — фрагмент тела позвонка, выстоящий в позвоночный канал. В этом случае оптимальной тактикой хирургического лечения является декомпрессия из переднего доступа с транспедикулярной фиксацией для восстановления передней опорной колонны. Некоторые авторы для улучшения опороспособности рекомендуют применение межтелового импланта на широком основании [11], однако при этом может сохраняться высокая вероятность миграции и проседания межтелового импланта [13].
С целью повышения первичной стабильности конструкции целесообразно использовать винты большего диаметра для максимального заполнения ножки позвонка. Биомеханически это обусловлено фиксацией винтов в более плотной кортикальной части ножки и равномерном распределении нагрузки [24, 25]. Отрицательной стороной введения винтов большого диаметра является высокая вероятность мальпозиции, также несоответствие размеров импланта и ножки позвонка может привести к расколу последней и дестабилизации сегмента. Протяжённость фиксации в исследуемой группе существенного влияния на сохранения стабильности не оказывала. Вместе с тем многие исследователи указывают на то, что с появлением цементной фиксации и других методик аугментации винтов протяжённость фиксации перестаёт значимо влиять на сохранение стабильности [26].
Активное использование костного цемента (аугментация сломанного позвонка, винтов) существенно влияет на сохранение стабильности конструкции в послеоперационном периоде, в этом наши результаты согласуются с данными литературы [27, 28]. Однако использование костного цемента не является безопасным хирургическим приёмом, его применение сопряжено со значительным повышением риска переломов смежных позвоночных сегментов, особенно в случае утечки цемента в межпозвонковые диски. Кроме того, известны случаи цементной эмболии сосудов сердца и лёгочной артерии, которые могут привести к летальному исходу [29, 30]. Описаны случаи компрессии невральных структур и появления неврологического дефицита у пациентов на фоне утечки цемента в позвоночный канал, что может приводить к ревизионным хирургическим вмешательствам [31, 32].
Промежуточная фиксация (введение винта в сломанный позвонок) в рамках проведённого исследования является наиболее значимым фактором, влияющим на сохранение стабильности фиксации. Данный хирургический приём может быть биомеханически обоснован наличием точки фиксации, препятствующей ротационной и трансляционной деформации сегмента [33]. Результаты нашего исследования являются сопоставимыми с данными других авторов, которые также подтверждают положительное влияние промежуточной фиксации на сохранение стабильности конструкции [22].
Вопрос исправления деформации у пациентов с остеопоротическими переломами является спорным. Коррекция деформации позвоночника и восстановление сагиттальной оси, по результатам нашего исследования, не оказывают значимого влияния на сохранение целостности фиксации, однако это противоречит другим исследованиям [34-36]. Противоречие может быть обусловлено исходным малым уровнем локального кифоза и размером выборки. Остаточный кифоз может оказывать отрицательное влияние на качество жизни, но этот показатель в рамках настоящей работы мы не изучали.
Исследование имеет несколько ограничений. Во-первых, ретроспективный дизайн с опорой на уже имеющуюся документацию повышает риск систематических ошибок отбора и информационного смещения. У нас отсутствовала возможность стандартизировать протокол наблюдения и время фиксации до наступления нестабильности. Во-вторых, небольшой объём выборки и малое число случаев нестабильности (восемь пациентов) ограничивают достоверность многофакторного анализа, повышают риск переобучения модели логистической регрессии и не позволяют надёжно оценить влияние редких факторов. В-третьих, неоднородность когорты (возраст, соматический статус, степень остеопороза, сопутствующие заболевания, отсутствие стандартизованной остеомодифицирующей терапии, широкий спектр типов операций) затрудняет изоляцию эффекта отдельных хирургических приёмов и снижает обобщаемость результатов. Кроме того, минимальный срок наблюдения шесть месяцев может быть недостаточным для выявления поздних механических осложнений и оценки влияния остаточной деформации на отдалённые клинико-функциональные исходы, которые мы целенаправленно не анализировали.
ЗАКЛЮЧЕНИЕ
Установлено, что у пациентов с застарелыми остеопоротическими переломами позвоночника типов OF4-OF5 развитие нестабильности конструкции после транспедикулярной фиксации носит многофакторный характер. Среди исследованных переменных наибольшее значение имеют хирургические факторы, особенно выполнение ламинэктомии и фасетэктомии, которые значимо повышают риск потери стабильности фиксации. Установка винтов в сломанный позвонок и аугментация костным цементом, напротив, способствуют сохранению стабильности металлоконструкции и могут рассматриваться как биомеханически обоснованные элементы остеосинтеза.
Протяжённость фиксации, объём коррекции кифотической деформации и остаточный кифоз не оказывают значимого влияния на устойчивость конструкции. Полученные результаты подтверждают необходимость индивидуализации хирургической тактики при лечении пациентов с застарелыми переломами позвоночника и остеопорозом.
СПИСОК ИСТОЧНИКОВ
Михайлов Е.Е., Беневоленская Л.И., Мылов Н.М. Распространенность переломов позвоночника в популяционной выборке лиц 50 лет и старше. Вестник травматологии и ортопедии им. Н.Н. Приорова. 1997;4(3):20-26. doi: 10.17816/vto108314.
Hoyt D, Urits I, Orhurhu V, et al. Current Concepts in the Management of Vertebral Compression Fractures. Curr Pain Headache Rep. 2020;24(5):16. doi: 10.1007/s11916-020-00849-9.
Лесняк О.М., Баранова И.А., Белова К.Ю. и др. Остеопороз в Российской Федерации: эпидемиология, медико-социальные и экономические аспекты проблемы (обзор литературы). Травматология и ортопедия России. 2018;24(1):155-168. doi: 10.21823/2311-2905-2018-24-1-155-168.
Шостак Н.А., Мурадянц А.А., Правдюк Н.Г., Аксенова А.В. Вертебральные остеопоротические переломы: дифференциальная диагностика, терапевтические подходы. Клиницист. 2024;18(3):57-68. doi: 10.17650/1818-8338-2024-18-3-K716.
Denis F. The three column spine and its significance in the classification of acute thoracolumbar spinal injuries. Spine (Phila Pa 1976). 1983;8(8):817-831. doi: 10.1097/00007632-198311000-00003.
Weber M, Uehlinger K, Gerber H. Osteoporotic vertebral compression fracture causing neurologic deficit. J Clin Rheumatol. 2002;8(3):166-73. doi: 10.1097/00124743-200206000-00010.
Ветрилэ С.Т., Кулешов А.А., Дарчия Л.Ю. и др. Особенности хирургического лечения больных с осложненными компрессионными переломами тел позвонков грудного и поясничного отдела позвоночника на фоне системного остеопороза. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2009;16(2):34-39. doi: 10.17816/vto200916234-39,
Рахматиллаев Ш.Н., Рерих В.В., Садовой М.А. Особенности лечения переломов тел позвонков на фоне остеопороза. Хирургия позвоночника. 2006;(2):043-047. doi: 10.14531/ss2006.2.43-47.
Watanabe K, Katsumi K, Ohashi M, et al. Surgical outcomes of spinal fusion for osteoporotic vertebral fracture in the thoracolumbar spine: Comprehensive evaluations of 5 typical surgical fusion techniques. J Orthop Sci. 2019;24(6):1020-1026. doi: 10.1016/j. jos.2019.07.018.
Prost S, Pesenti S, Fuentes S, et al. Treatment of osteoporotic vertebral fractures. Orthop Traumatol SurgRes. 2021;107(1S):102779. doi: 10.1016/j.otsr.2020.102779.
Segi N, Nakashima H, Kanemura T, et al. Comparison of Outcomes between Minimally Invasive Lateral Approach Vertebral Reconstruction Using a Rectangular Footplate Cage and Conventional Procedure Using a Cylindrical Footplate Cage for Osteoporotic Vertebral Fracture. J Clin Med. 2021;10(23):5664. doi: 10.3390/jcm10235664.
Uchida K, Kobayashi S, Matsuzaki M, et al. Anterior versus posterior surgery for osteoporotic vertebral collapse with neurological deficit in the thoracolumbar spine. Eur Spine J. 2006;15(12):1759-1767. doi: 10.1007/s00586-006-0106-z.
Takeuchi T, Yamagishi K, Konishi K, et al. Radiological Evaluation of Combined Anteroposterior Fusion with Vertebral Body Replacement Using a Minimally Invasive Lateral Approach for Osteoporotic Vertebral Fractures: Verification of Optimal Surgical Procedure. J Clin Med. 2022;11(3):629. doi: 10.3390/jcm11030629.
Schnake KJ, Blattert TR, Hahn P, et al. Classification of Osteoporotic Thoracolumbar Spine Fractures: Recommendations of the Spine Section of the German Society for Orthopaedics and Trauma (DGOU). Global Spine J. 2018;8(2 Suppl):46S-49S. doi: 10.1177/2192568217717972.
Donnally III CJ, Margetis K, Varacallo MA. Vertebral Compression Fractures. 2025 May 4. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025. URL: http://www.ncbi.nlm.nih.gov/books/NBK448171/.
Sankar A, Johnson SR, Beattie WS, et al. Reliability of the American Society of Anesthesiologists physical status scale in clinical practice. Br JAnaesth. 2014;113(3):424-432. doi: 10.1093/bja/aeu100.
Chen J, Li Y, Zheng H, et al. Hounsfield unit for assessing bone mineral density distribution within lumbar vertebrae and its clinical values. Front Endocrinol (Lausanne). 2024 Jun 13;15:1398367. doi: 10.3389/fendo.2024.1398367.
Zhao X, Wang W, Chen X, Lu S. Evaluation of MRI-Based Region-specific Vertebral Bone Quality Score for Bone Mineral Density in Lumbar Fusion Surgery. Global Spine J. 2025:21925682251393637. doi: 10.1177/21925682251393637.
Christensen FB, Laursen M, Gelineck J, et al. Interobserver and intraobserver agreement of radiograph interpretation with and without pedicle screw implants: the need for a detailed classification system in posterolateral spinal fusion. Spine (Phila Pa 1976). 2001;26(5):538-543; discussion 543-544. doi: 10.1097/00007632-200103010-00018.
Басанкин И.В., Гюльзатян А.А., Грицаев И.Е., Тахмазян К.К. Редкий случай тяжелой деформации у пациента с анкилозирую- щим спондилитом. Гений ортопедии. 2025;31(5):655-665. doi: 10.18019/1028-4427-2025-31-5-655-665.
Guisse NF, Stone JD, Keil LG, et al. Modified Clavien-Dindo-sink classification system for adolescent idiopathic scoliosis. Spine Deform. 2022;10(1):87-95. doi: 10.1007/s43390-021-00394-4.
Боков А.Е., Млявых С.Г., Братцев И.С., Дыдыкин А.В. Факторы, влияющие на стабильность транспедикулярной фиксации у пациентов с нестабильными повреждениями поясничного отдела позвоночника и переходной грудопоясничной области. Инновационная медицина Кубани. 2020;(3):12-19. doi: 10.35401/2500-0268-2020-19-3-12-19.
Bisschop A, van Engelen SJPM, Kingma I, et al. Single level lumbar laminectomy alters segmental biomechanical behavior without affecting adjacent segments. Clin Biomech (Bristol). 2014;29(8):912-917. doi: 10.1016/j.clinbiomech.2014.06.016.
Matsukawa K, Yato Y, Imabayashi H. Impact of Screw Diameter and Length on Pedicle Screw Fixation Strength in Osteoporotic Vertebrae: A Finite Element Analysis. Asian Spine J. 2021;15(5):566-574. doi: 10.31616/asj.2020.0353.
Kueny RA, Kolb JP, Lehmann W, Puschel K, Morlock MM, Huber G. Influence of the screw augmentation technique and a diameter increase on pedicle screw fixation in the osteoporotic spine: pullout versus fatigue testing. Eur Spine J. 2014;23(10):2196-2202. doi: 10.1007/s00586-014-3476-7.
Homagk L, Hellweger A, Hofmann GO. Hybrid stabilization and geriatric complex treatment of type A spinal fractures. Chirurg. 2020;91(10):878-885. (In German) doi: 10.1007/s00104-020-01136-4.
Усиков В. Д. , Пташников Д. А. , Докиш М. Ю. Варианты остеосинтеза позвоночника в условиях сниженной минеральной плотности кости. Травматология и ортопедия России. 2010;16(3):28-34. doi: 10.21823/2311-2905-2010-0-3-28-34.
Song Z, Zhou Q, Jin X, Zhang J. Cement-augmented pedicle screw for thoracolumbar degenerative diseases with osteoporosis: a systematic review and meta-analysis. J Orthop SurgRes. 2023;18(1):631. doi: 10.1186/s13018-023-04077-w.
D'Errico S, Niballi S, Bonuccelli D. Fatal cardiac perforation and pulmonary embolism of leaked cement after percutaneous vertebroplasty. J Forensic Leg Med. 2019;63:48-51. doi: 10.1016/j.jflm.2019.03.004.
Monticelli F, Meyer HJ, Tutsch-Bauer E. Fatal pulmonary cement embolism following percutaneous vertebroplasty (PVP). Forensic Sci Int. 2005;149(1):35-38. doi: 10.1016/j.forsciint.2004.06.010.
Lou S, Shi X, Zhang X, et al. Percutaneous vertebroplasty versus non-operative treatment for osteoporotic vertebral compression fractures: a meta-analysis of randomized controlled trials. Osteoporos Int. 2019;30(12):2369-2380. doi: 10.1007/s00198-019-05101-8.
Zhan Y, Jiang J, Liao H, et al. Risk Factors for Cement Leakage After Vertebroplasty or Kyphoplasty: A Meta-Analysis of Published Evidence. WorldNeurosurg. 2017;101:633-642. doi: 10.1016/j.wneu.2017.01.124.
Elmasry S, Asfour S, Travascio F. Effectiveness of pedicle screw inclusion at the fracture level in short-segment fixation constructs for the treatment of thoracolumbar burst fractures: a computational biomechanics analysis. Comput Methods Biomech Biomed Engin. 2017;20(13):1412-1420. doi: 10.1080/10255842.2017.1366995.
Mayer M, Ortmaier R, Koller H, et al. Impact of Sagittal Balance on Clinical Outcomes in Surgically Treated T12 and L1 Burst Fractures: Analysis of Long-Term Outcomes after Posterior-Only and Combined Posteroanterior Treatment. Biomed Res Int. 2017;2017:1568258. doi: 10.1155/2017/1568258.
Jin C, He L, Chen X, et al. Risk factors for progressive kyphosis after percutaneous kyphoplasty in osteoporotic vertebral compression fracture. Open Med (Wars). 2024;19(1):20241107. doi: 10.1515/med-2024-1107.
Синявин В.Д., Рерих В.В. Сравнительный анализ результатов хирургического лечения взрывных остеопоротических переломов тел позвонков грудопоясничной локализации. Гений ортопедии. 2024;30(4):542-551. doi: 10.18019/1028-4427-2024-30- 4-542-551.
Информация об авторах:
Павел Геннадьевич Мытыга — младший научный сотрудник
Сергей Владимирович Масевнин — кандидат медицинских наук, младший научный сотрудник
Владислав Сергеевич Мураховский — врач-нейрохирург
Константин Викторович Жданович — лаборант-исследователь
Никита Сергеевич Заборовский — кандидат медицинских наук, заведующий научным отделением
Теги: остеопороз
234567 Начало активности (дата): 28.04.2026 10:10:00
234567 Кем создан (ID): 989
234567 Ключевые слова: остеопороз, перелом позвоночника, транспедикулярная фиксация, нестабильность
12354567899
Похожие статьи
Остеопороз.Рентген на дому 8 495 22 555 6 8
Влияние остеопороза при переломах шейки бедра.
Лечение переломов диафиза бедренной кости на фоне остеопороза
ЛЕЧЕНИЕ ЛОЖНЫХ СУСТАВОВ ДЛИННЫХ КОСТЕЙ НИЖНИХ КОНЕЧНОСТЕЙ НА ФОНЕ РЕГИОНАРНОГО ОСТЕОПОРОЗА



