 22.03.2026
22.03.2026
Полисегментарный дистракционный остеосинтез в комбинации с телескопическим трансфизарным стержнем при болезни Олье
Комбинированные методики соответствуют современной концепции телескопического продленного армирования у детей с генетическими заболеваниями.
ВВЕДЕНИЕ
Множественный энхондроматоз, или болезнь Олье, является редкой (один случай на 100 000) патологией скелета человека, характеризующейся наличием множественных энхондром или хрящевых масс в области метафизов и диафизов длинных и/или коротких трубчатых костей конечностей [1–4].
Лечения заболеваний, сопровождающихся низкими прочностными свойствами костей (болезнь Олье, несовершенный остеогенез, полиоссальная фиброзная дисплазия, метаболические остеопатии), является симптоматическим и направлен на устранение и профилактику появления критически важных для жизни деформаций костей, где интрамедуллярные телескопические конструкции являются ключевым элементом остеосинтеза [5–10]. В зарубежной и отечественной литературе описаны технологии армирования при одновременном использовании внешней фиксации [8–12]. Удлинение на ригидном стержне внешним фиксатором или его аналогах, практически полностью устраняет риск переломов после снятия аппарата внешней фиксации и существенно сокращает период реабилитации [13–16].
Цель работы — продемонстрировать этапы и результаты полисегментарного удлинения ребенка с болезнью Олье комбинированной методикой, сочетающей аппарат Илизарова и титановый телескопический стержень.
В детской ортопедии телескопические стержни, введенные трансфизарно при коррекции деформаций и фиксированные в проксимальном и дистальном эпифизах, обеспечивают армирование кости на всем протяжении в период роста [6, 16–18]. Уникальность представленного клинического случая обусловлена сочетанием одновременного удлинения бедра и голени поверх титанового телескопического стержня, установленного в бедренную и большеберцовую кость одновременно с выполнением внешнего остеосинтеза и остеотомий.
МАТЕРИАЛЫ И МЕТОДЫ
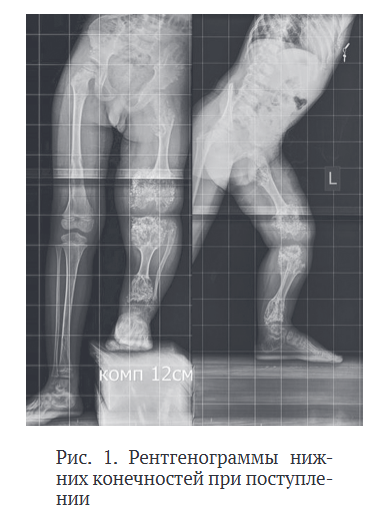
Пациент с рентгенологически и генетически подтвержденной болезнью Олье, без сопутствующих соматических заболеваний в возрасте пяти лет впервые поступил на хирургическое лечение. До обращения в Центр Илизарова пациент не получал оперативного лечения. Укорочение бедра и голени нарастало в процессе роста ребенка и на момент госпитализации составляло 18 см.
Хондроматозные очаги располагались в области проксимальных и дистальных отделов бедренной и берцовых костей, затрагивая эпиметафизарные зоны и представляя собой утолщенные отделы костей с типичным нарушением минерализации и чередованием участком минерализации и рентгенпрозрачных включений (рис. 1). Функциональные ограничения отражались в снижении способности ходьбы, необходимости постороннейпомощи и использовании обуви с большой компенсацией укорочения левой нижней конечности.
При изучении результатов лечения ребенка мы определили ключевые точки обследования: при поступлении, операция, этапы дистракции 10 дней, 30 дней, окончание дистракции, достижение сращения, период непосредственно после снятие аппарата внешней фиксации (АВФ), шесть месяцев от момента снятия АВФ и 12 месяцев от момента снятия АВФ. На каждом из них осуществляли рентгенографические исследования в прямой и боковой проекциях, клинический осмотр ребенка, измерение величины диастаза удлинения, а также изучали особенности формирования дистракционных регенератов, оценивали положение концов телескопического стержня, сопоставляли длины расхождения костных отломков и частей стержня.
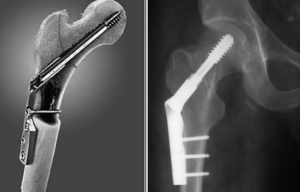
Для телескопического армирования применяли Стержень интрамедуллярный телескопический, титановый (РУ No РЗН 2017/5875 от 10 июля 2017 года, входящий в набор имплантов и инструментов для их установления для детской ортопедии «Ортокид» (Оrthokid), ТУ 9437-001-73747729-2014).
Этапы хирургической техники удлинения с телескопическим стержнем
Первоначально выполнили ретроградное трансфизарное армирование бедренной кости через медиальный парапателлярный доступ. После введения спицы-гида под контролем электронно-оптического преобразователя через вершину межмыщелковой ямки по костномозговому каналу до уровня антекурвационной деформации в нижней трети бедренной кости через разрез кожи 1 см, выполнена остеотомия долотом на вершине деформации.
Дальнейшее проведение спицы-гида произведено до проксимального отдела бедра. По спице произведено рассверливание канала канюлированным сверлом диаметром 5,7 мм из набора. Далее производили удаление спицы-гида и введение внутренней части телескопического стержня до зоны роста большого вертела Т-образной рукояткой. Последующее введение наружной (полой) части телескопического стержня диаметром 5,5 мм с погружением резьбовой части строго только в дистальный эпифиз. Отметим, что длина внешней части определялась во время операции и соответственно укорачивалась.
Завершающим этапом на бедре было вкручивание внутренней части стержня в большой вертел таким образом, чтобы всю резьбовая часть оказалась проксимальнее его ростковой зоны. Выстоящая часть внутреннего элемента скусывалась насколько можно короче. Рана для остеотомии промывалась и послойно ушивалась.
Из того же парапателлярного доступа производилось антеградное введение спицы-гида под рентгеновским контролем со входом через межмыщелковую зону по костно-мозговому каналу до уровня деформации в верхней трети большеберцовой кости. Остеотомия на вершине деформации выполнялась из доступа 1 см. Дополнительно в нижней трети голени через разрез кожи до 1 см выполнена остеотомия малоберцовой кости. Далее по спице-гиду производили рассверливание канала канюлированным сверлом диаметром 5,8 мм до дистального метафиза, введение внутренней части телескопического стержня до уровня непосредственно над дистальной зоной роста. Далее следовало введение соответственно укороченной внешней части диаметром 5,5 мм с вкручиванием резьбовой части канюлированной отверткой в проксимальный эпифиз большеберцовой кости, не заходя за линию зоны роста.
Заключительным этапом размещения телескопического стержня большеберцовой кости было вкручивание резьбовой части в дистальный эпифиз таким образом, чтобы вся резьба оказалась дистальнее линии зоны роста.
Скусывание выступающего отдела внутренней части выполняли непосредственно перед промыванием и послойным ушиванием парапателлярного доступа. Рентгеновский контроль целой конечности подтвердил корректное расположение телескопических стержней (рис. 2).
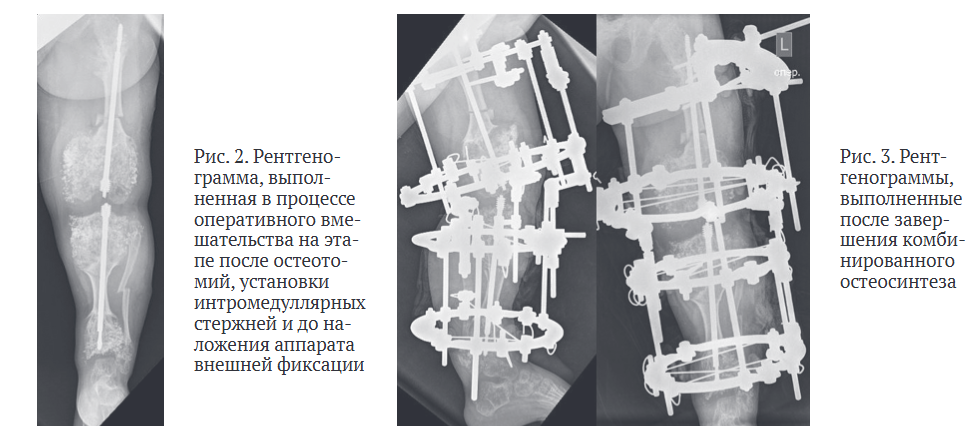
РЕЗУЛЬТАТЫ
Ближайший послеоперационный период протекал благополучно. Пациент вертикализирован на вторые сутки после операции с посторонней помощью. Через три дня после оперативного вмешательства была начата дистракция на уровне бедра и голени. Заданный исходно темп дистракции был 1 мм в сутки.
На снимке через 10 дней выявлено отсутствие расхождения отломков малоберцовой кости, что было расценено как преждевременная консолидация, что потребовало повторной остеотомии и проведения дополнительной спицы, фиксирующей проксимальный фрагмент малоберцовой кости (рис. 4). На последующих рентгенограммах расхождение костных фрагментов происходило благополучно (рис. 5).
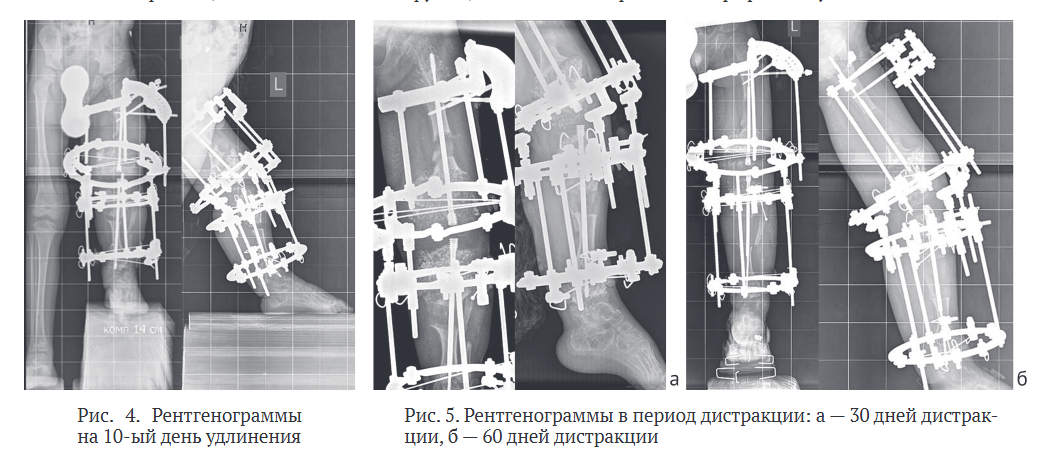
Структура дистракционного регенерата была представлена продольными тяжами с высокой степенью минерализации, явно был выражен периостальный компонент формирующейся костной мозоли. Расхождение частей телескопических стержней происходило без какого-либо блокирования и, соответственно, без потери фиксации резьбовых участков в эпифизах и апофизе большого вертела.
В конце второго месяца удлинения, учитывая совокупное относительное удлинение более трети длины нижней конечности, дистракция была остановлена. Весь период дистракции пациент сохранял возможность перемещения с костылями с функциональной опорой на оперированную конечность.
Период фиксации пациент провел по месту жительства. Контроль состояния пациента осуществлялся дистанционно, по переписке, с выполнением рентгенограмм каждые 30 дней. Костное сращение было констатировано по рентгенограммам через 30 дней фиксации (рис. 6). Однако явиться для снятия аппарата, учитывая отдаленное место проживания от Центра Илизарова, пациент смог лишь спустя определенный период.
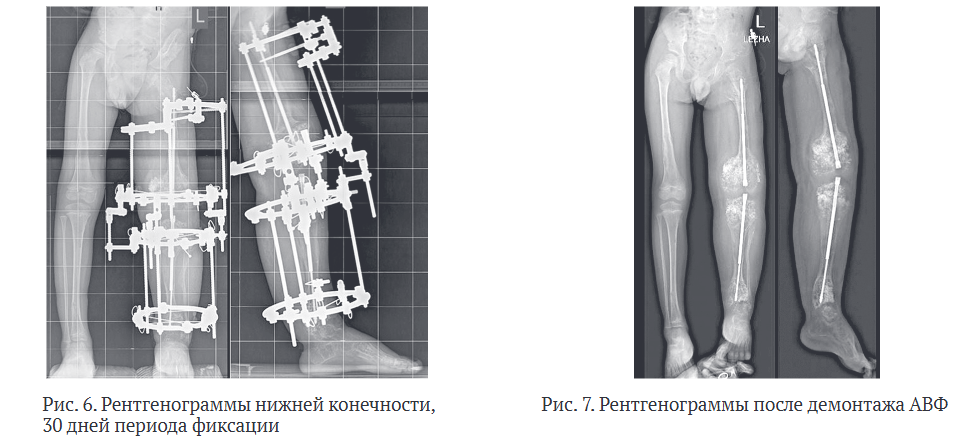
Демонтаж аппарата произведен под общей анестезией, титановые телескопические стержни оставлены in situ (рис. 7). На рентгенограммах после снятия отмечена корректная позиция телескопических стержней, адекватное удлинению их расхождение и сохранение фиксации резьбовых частей в эпифизах и апофизе большого вертела. Наложена дисциплинирующая гипсовая лонгета на 10 дней. Вертикализация с нагрузкой на конечность была разрешена на первый день после операции.
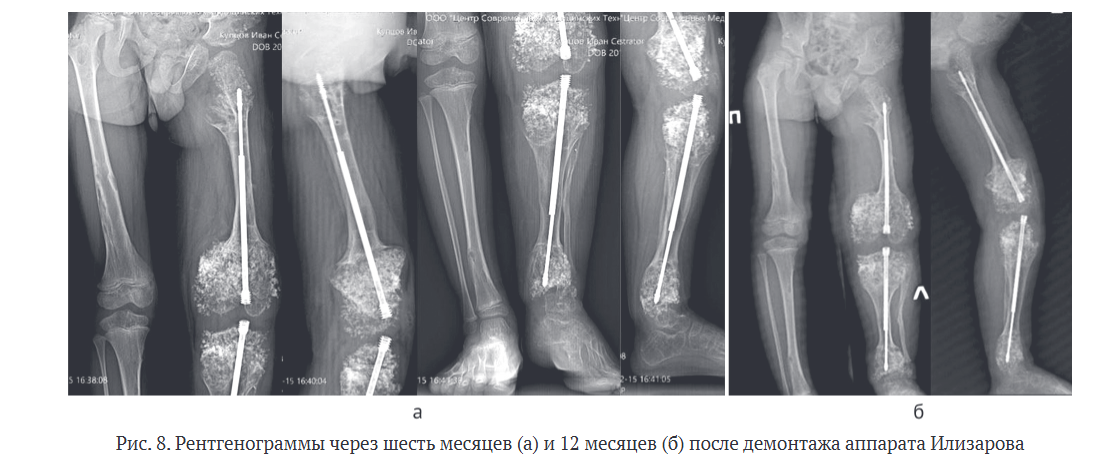
Контрольные осмотры производили через шесть и через 12 месяцев после демонтажа аппарата внешней фиксации. Отмечен продолжающий рост удлиненных сегментов, отсутствие рецидива деформаций и корректное телескопирование титановых телескопических стержней, без блокирования расхождения и без протрузии в коленный или голеностопный суставы. Ремоделирование костной мозоли имело все признаки перестройки здоровой костной ткани без включения хондроматозных очагов в ее структуру (рис. 8).
В итоге, количественные параметры лечения составили:
— удлинение бедра 5,8 см, удлинение голени 5,6 см, что суммарно составило 24,5 % от исходной длины конечности,
— суммарный индекс внешней фиксации составил 12,02 дн/см,
— учитывая исход лечения, а также встретившееся осложнение, которое потребовало выполнения незапланированного вмешательства в период до демонтажа аппарата Илизарова, но не повлекшее ухудшения достигнутого результата, исход удлинения можно классифицировать как соответствующий степени IIa по классификации Lascombes [19].
ОБСУЖДЕНИЕ
Удлинение длинных трубчатых костей у детей при заболеваниях сопровождающихся низкими прочностными свойствами костей (болезнь Олье, несовершенный остеогенез, полиоссальная фиброзная дисплазия, метаболические остеопатии) нечасто применяется в хирургической практике, что обусловлено сложностью выполнения внешнего остеосинтеза, который должен долго оставаться на месте, что может оказаться невозможным при сниженных прочностных свойствах костной ткани [20–22].
С другой стороны, телескопическое трансфизарное армирование является методом выбора для механического укрепления длинных трубчатых костей при таких состояниях [7, 15, 16]. Сложностями при применении телескопических стержней являются случаи их нерасхождения, блокирования, потери фиксации резьбовых частей в эпифизах [22, 23].
Возможность комбинации интрамедуллярного армирования и внешней фиксации при коррекции деформаций у детей с несовершенным остеогенезом была показана: такая комбинация обеспечивает как механические преимущества, так и функциональные [5, 24, 25].
Дальнейшее развитие данного направления предполагалось в использовании комбинированной методики не только при коррекции деформаций, но и удлинении конечностей.
Данный клинический случай показал возможность такого подхода без ущерба для формирования дистракционного регенерата и сроков его созревания при больших величинах удлинения (полисегментарный дистракционный остеосинтез). Кроме того, клинический случай продемонстрировал безопасность применения титанового телескопического стержня как внутреннего фиксатора без риска его деформации и/или блокирования при ускоренном телескопировании даже в период дистракции.
Хотя умозрительные сомнения в таком качестве стержня высказывались, обосновываясь на характере сплава изготовления.
Успех операций подобного объема зависит как от прецизионности самого вмешательства (корректного расположения телескопического стержня, минимизация кровопотери и травматичности за счет использования одного доступа для установки двух телескопических стержней, восстановление приемлемых анатомических взаимоотношений в оперированных сегментах), так и от обеспечения устойчивой фиксации аппаратом и опороспособности н/конечности для обеспечения ранней осевой нагрузки.
Используя данный подход, нам удалось существенно укоротить срок аппратного лечения необходимого для удлинения 2х сегментов, предвосхитить осложнения в виде смещения костных отломковв послеоперационном периоде и появления рецидивов деформации в долгосрочном периоде при естественном росте.
ЗАКЛЮЧЕНИЕ
СПИСОК ИСТОЧНИКОВ
1. Huvos AG. Bone Tumors: diagnosis, treatment and prognosis. 2 ed. Philadelphia: WB Saunders; 1991:253-293.
2. Замилов М.М., Меньшиков К.В., Мусин Ш.И. и др. Клинический случай лечения вторичной хондросаркомы кости, развившейся на фоне болезни Олье. Саркомы костей мягких тканей и опухоли кожи. 2023;15(1):66-71.
3. Kumar A, Jain VK, Bharadwaj M, Arya RK. Ollier Disease: Pathogenesis, Diagnosis, and Management. Orthopedics. 2015;38(6):e497-506. doi: 10.3928/01477447-20150603-58.
4. Pannier S, Legeai-Mallet L. Hereditary multiple exostoses and enchondromatosis. Best Pract Res Clin Rheumatol. 2008;22(1):45-54.
5. Popkov D, Dolganova T, Mingazov E, et al. Combined technique of titanium telescopic rods and external fixation in osteogenesis imperfecta patients: First 12 consecutive cases. J Orthop. 2020;22:316-325.
6. Fassier F. Fassier-Duval Telescopic System: How I Do It? J Pediatr Orthop. 2017;37(6 Suppl 2):S48-S51.
7. Sułko J, Oberc A. Advantages and Complications Following Fassier-Duval Intramedullary Rodding in Children. Pilot Study. Ortop Traumatol Rehabil. 2015;17(5):523-530. doi: 10.5604/15093492.1186830.
8. Schiedel F, Elsner U, Gosheger G, et al. Prophylactic titanium elastic nailing (TEN) following femoral lengthening (Lengthening then rodding) with one or two nails reduces the risk for secondary interventions after regenerate fractures: a cohort study in monolateral vs. bilateral lengthening procedures. BMC Musculoskelet Disord. 2013;14:302. doi: 10.1186/1471-2474-14-302.
9. Lampasi M, Launay F, Jouve JL, Bollini G. Femoral lengthening over elastic stable intramedullary nailing in children using the monolateral external fixator. Chir Organi Mov. 2009;93(2):57-64. doi: 10.1007/s12306-009-0032-4.
10. Paley D, Herzenberg JE, Paremain G, Bhave A. Femoral lengthening over an intramedullary nail. A matched-case comparison with Ilizarov femoral lengthening. J Bone Joint Surg Am. 1997;79(10):1464-1480.
11. Black SR, Kwon MS, Cherkashin AM, et al. Lengthening in Congenital Femoral Deficiency: A Comparison of Circular External Fixation and a Motorized Intramedullary Nail. J Bone Joint Surg Am. 2015;97(17):1432-40. 12. Huser AJ, Hoellwarth JS, Coppa V, et al. Lengthening the Lower Extremities of Children with Ollier's and Maffucci's Enchondromatosis Using Implantable Lengthening Nails. Children (Basel). 2021;8(6):502. doi: 10.3390/children8060502.
13. Horn J, Steen H, Huhnstock S, et al. Limb lengthening and deformity correction of congenital and acquired deformities in children using the Taylor Spatial Frame. Acta Orthop. 2017;88(3):334-340.
14. Masci G, Palmacci O, Vitiello R, et al. Limb lengthening with PRECICE magnetic nail in pediatric patients: A systematic review. World J Orthop. 2021;12(8):575-583. doi: 10.5312/wjo.v12.i8.575.
15. Popkov A, Aranovich A, Antonov A, et al. Lower limb lengthening and deformity correction in polyostotic fibrous dysplasia using external fixation and flexible intramedullary nailing. J Orthop. 2020;21:192-198.
16. Popkov D, Journeau P, Popkov A, et al. Ollier's disease limb lenghtening: should intramedullary nailing be combined with circular external fixation? Orthop Traumatol Surg Res. 2010;96(4):348-353. doi: 10.1016/j.otsr.2010.01.002.
17. Fassier FR. Osteogenesis Imperfecta-Who Needs Rodding Surgery? Curr Osteoporos Rep. 2021;19(3):264-270.
18. Wirth T. The orthopaedic management of long bone deformities in genetically and acquired generalized bone weakening conditions. J Child Orthop. 2019;13(1):12-21. doi: 10.1302/1863-2548.13.180184.
19. Lascombes P, Popkov D, Huber H, et al. Classification of complications after progressive long bone lengthening: proposal for a new classification. Orthop Traumatol Surg Res. 2012;98(6):629-637. doi: 10.1016/j.otsr.2012.05.010.
20. Ibrahim MA, Nik-Mohamed N, Munajat I, et al. Treatment of Malrotation and Limb Length Discrepancy in Osteogenesis Imperfecta Patients: Report of Two Cases. Malays Orthop J. 2022;16(1):112-114. doi: 10.5704/MOJ.2203.016.
21. Sułko J, Radło W. Limb lengthening in children with osteogenesis imperfecta. Chir Narzadow Ruchu Ortop Pol. 2005;70(4):243-247.
22. Yong B, De Wouters S, Howard A. Complications of Elongating Intramedullary Rods in the Treatment of Lower Extremity Fractures for Osteogenesis Imperfecta: A Meta-Analysis of 594 Patients in 40 Years. J Pediatr Orthop. 2022;42(3):e301-e308
23. Cox I, Al Mouazzen L, Bleibleh S, et al. Combined two-centre experience of single-entry telescopic rods identifies characteristicmodes of failure. Bone Joint J. 2020;102-B(8):1048-1055.
24. Popkov D. Use of flexible intramedullary nailing in combination with an external fixator for a postoperative defect and pseudarthrosis of femur in a girl with osteogenesis imperfecta type VIII: a case report. Strategies Trauma Limb Reconstr. 2018;13(3):191-197.
25. Мингазов Э.Р., Гофман Ф.Ф., Попков А.В. и др. Первый опыт применения титанового телескопического стержня при коррекции деформаций конечностей у детей с несовершенным остеогенезом.
Информация об авторах:
Никита Сергеевич Гвоздев — кандидат медицинских наук, врач — травматолог-ортопед, заведующий отделением
Анна Майоровна Аранович — доктор медицинских наук, профессор, старший научный сотрудник
Авазбек Муроталиевич Абдуллоев — врач — травматолог-ортопед
Дмитрий Арнольдович Попков — доктор медицинских наук, профессор РАН, Член-корр. Французской Академии медицинских наук, руководитель клиники
Теги: удлинение конечности
234567 Начало активности (дата): 22.03.2026
234567 Кем создан (ID): 989
234567 Ключевые слова: телескопический стержень, болезнь Олье, удлинение конечности
12354567899
Похожие статьи
Влияние эластичного интрамедуллярного армирования на удлинение нижних конечностей при приобретенных укорочениях: проспективное исследованиеУдлинение и коррекция деформаций конечности у пациентов с тяжелыми формами малоберцовой гемимелии: опыт детской университетской больницы Белграда
Удлинение трубчатых костей кисти аппаратом наружной фиксации ФГУ «РНЦ «ВТО» им. акад. Г.А. Илизарова
Удлинение голени в проксимальной трети методом чрескостного остеосинтеза по Илизарову
Повторное удлинение голени как этап реконструкции ОДС пациентов с ахондроплазией
Рентген на дому 8 495 22 555 6 8



