 02.06.2025
02.06.2025
Сравнительная оценка методов общей и регионарной анестезии при травматологических операциях
При некоторых обстоятельствах, характерных для экстренного контингента больных с травмой области таза и нижних конечностей, значительно повышается риск осложнений анестезии
ВВЕДЕНИЕ
В последнее время расширяются показания для оперативных вмешательств у травматологических больных (ТБ) в раннем постшоковом периоде [1, 2]. В частности, устранение функционирующих очагов патологического процесса путём остеосинтеза костей и других хирургических операций становится необходимым условием, определяющим успех дальнейшего лечения травматической болезни [3-5]. В первые сутки после операции пациенты испытывают интенсивный болевой синдром, сопровождающийся эмоциональным дискомфортом, гемодинамическими и респираторными нарушениями [6-8]. В связи с этим адекватность раннего послеоперационного обезболивания связывают со снижением общего числа осложнений, как в раннем, так и в позднем послеоперационном периодах.
При некоторых обстоятельствах, характерных для экстренного контингента больных, значительно повышается риск осложнений анестезии, который даже может превышать анестезиологический риск самой операции [9-11].
Цель: сравнительная оценка методов общей и регионарной анестезии при операциях по поводу травм области таза и нижних конечностей.
Поэтому в последние годы анестезиологи при операциях на органах малого таза и нижних конечностях отдают предпочтение регионарной анестезии (РА). Возможности современной анестезиологии, техническое и медикаментозное обеспечение, совершенствование современной РА позволяют в той или иной мере решать эти проблемы.
МАТЕРИАЛ И МЕТОДЫ
В исследование вошёл 101 больной, находившийся в отделении травматологии АФ РНЦЭМП в период с 2020 по 2024 год. Больным были выполнены травматологические операции в области таза и нижних конечностей.
Среди оперированных преобладали лица пожилого и старческого возраста (возрастная группа от 61 года до 78 лет — 54,9%, от 36 до 60 лет — 40,7%). Пациенты молодого возраста (от 21 года до 35 лет) встречались всего в 4,4% случаев от общего числа.
Большинство пациентов имели сопутствующую соматическую патологию. Наиболее часто встречались заболевания сердечно-сосудистой системы: ишемическая болезнь сердца — ИБС (18), постинфарктный кардиосклероз (8), нарушения ритма (13), гипертоническая болезнь (45); 17 пациентов страдали хроническими обструктивными заболеваниями лёгких. Также у больных были и такие виды патологии, как ожирение (15), ревматоидный полиартрит (2), сахарный диабет (6), анемия (18).
Все пациенты в предоперационном периоде были обследованы и разделены на четыре группы.
В 1-й группе (27 больных) использовали многокомпонентную эндотрахеальную анестезию: индукция фентанилом, барбитураты в общепринятых расчётных дозах. Поддержание анестезии: седуксен — 0,3-0,6 мг/ кг, фентанил — 4-6 мкг/кг, дроперидол (0,25% раствор в стандартных дозировках), кетамин — 1-3 мг/кг. Миоплегию осуществляли ардуаном — 0,06-0,1 мг/кг. Вентиляцию проводили смесью кислорода и закиси азота в соотношении 1:2. По окончании оперативного вмешательства проводили вентиляцию до восстановления самостоятельного адекватного дыхания и пробуждения. С целью послеоперационного обезболивания парентерально вводили 2% промедол — 20 мг, кетонал — 30 мг, 1% димедрол — 10 мг, седуксен — 10 мг.
Пациенты 2-й группы (16 больных) были оперированы в условиях эпидуральной анестезии (пункция эпидурального пространства на уровне LII-LIII, LIV-LV, одноразовыми наборами “Portex” G18 с последующей катетеризацией эпидурального пространства в краниальном направлении на 4 см). Тест-доза — 0,5% раствора бупивакаина — 5 мл (25 мг). В качестве основного анестетика использовали бупивакаин 0,5% раствор в дозе 100 мг. В раннем послеоперационном периоде обезболивание достигалось эпидуральным введением 5 мл (25 мг) 0,5% раствора бупивакаина через катетер.
Пациентам 3-й группы (36 больных) оперативное вмешательство было выполнено в условиях субарахноидальной анестезии. Люмбальную пункцию выполняли на уровне LIII-LIV иглой “Portex” G-22-25. Интратекально использовали 0,5% бупивакаин спинальный — 3-4 мл (15-20 мг). Адекватный спинальный блок развивался через 5—8 мин. С целью обезболивания в послеоперационном периоде применяли методики парентерального введения наркотических анальгетиков в комбинации с нестероидными противовоспалительными препаратами (НПВС), антигиста- минными, седативными препаратами (2% промедол — 1 мл (20 мг), кеторол — 30 мг, 1% димедрол — 1 мл (10 мг), седуксен — 10 мг).
В 4-ю группу (22 больных) вошли пациенты, оперированные в условиях спинальной анестезии, — бупи- вакаин в сочетании с гидрохлоридом морфина в дозе 0,07-0,08 мг (наркотический анальгетик, применяемый с целью потенцирования анальгетического эффекта местного анестетика).
При необходимости и потребности в дополнительных средствах для обезболивания использовали препараты для седации (у пациентов 2-й, 3-й и 4-й группы). Адекватность интраоперационной анестезии оценивали с помощью комплекса клинических критериев и мониторинга систолического (АДсист), диастолического (АДдиаст), среднего (АДср) артериального давления, по изменению частоты сердечных сокращений (ЧСС), пульсоксиметрии (SPO2), термометрии.
Все больные после операции поступали в отделение интенсивной терапии и реанимации и находились под динамическим мониторингом. Оценку состояния больных и качества послеоперационного обезболивания осуществляли с помощью комплекса клинических критериев и мониторинга уровня сознания. Уровень седации оценивали по шкале седации Ramsay: I уровень — пациент взволнован, нетерпелив; II уровень — пациент бодрствует, спокоен, ориентирован, сотрудничает с врачом; III уровень — пациент в сознании, но реагирует только на команды; IV уровень — пациент дремлет, но реагирует на прикосновение или громкий звук; V уровень — больной спит, медленно и вяло реагирует на тактильные стимулы или громкий звук; VI уровень — спит и не реагирует на раздражители. Об интенсивности послеоперационной боли в динамике судили по шкале вербальных оценок (ШВО) в баллах: 0 — боли нет; 1 — слабая боль при движении, в покое отсутствует; 2 — умеренная боль при движениях, слабая в покое; 3 — сильная боль при движении, умеренная в покое; 4 — нестерпимая боль.
Все вышеперечисленные показатели фиксировались накануне операции (I этап), во время анестезии (II этап), в начале операции (III этап), во время выполнения основного этапа операции (IV этап), по окончании операции (V этап).
Статистическую обработку данных проводили с помощью пакетов программ Microsoft Office Excel 2010 (Microsoft Corp., США) и Statistica 6.0 (StatSoftInc., США). Данные представлены в виде среднего значения (М) и стандартного отклонения среднего значения (m). Категориальные данные описываются как частота, n (%). Значимость различий между этапами в зависимости от типа данных оценивалась с помощью t- критерия Стьюдента или Ц-теста Манна-Уитни или точного критерия Фишера с критическим уровнем значимости (р) менее 0,05.
РЕЗУЛЬТАТЫ
Выявленные изменения гемодинамических показателей пациентов различных групп представлены в табл. 1-4. При анализе полученных данных отмечены похожие тенденции во всех группах исследования.
Метод общей анестезии в качестве анестезиологического пособия больным 1-й группы применяли в тех случаях, когда проводниковые методы были противопоказаны. Опасности и осложнения общей анестезии с искусственной вентиляции лёгких (ИВЛ) у пациентов пожилого и старческого возрастов общеизвестны и ограничивают возможности выбора данного метода анестезии у пациентов старших возрастных групп и соматически отягощённых пациентов [12]. В табл. 1 представлены показатели гемодинамики на этапах оперативного вмешательства у больных 1-й группы.
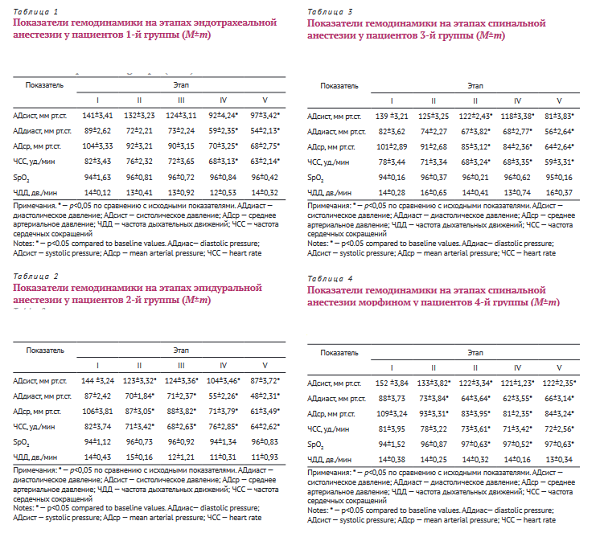
У пациентов отмечалась относительно стабильная гемодинамика до основного этапа операции. Однако, начиная с момента индукции в анестезию операции, наблюдалась тенденция к снижению АД. На основном этапе операции отмечалось статистически значимое, по сравнению с исходным состоянием, снижение АДсист с 141±3,41 до 92±4,24 мм рт.ст. и урежение ЧСС с 82±3,43 до 68±3,13, сохраняющиеся в 1 минуту вплоть до окончания операции (р<0,05). Главными недостатками общей анестезии у больных этой категории являлись значительное угнетение гемодинамики и выраженный болевой синдром на фоне постнаркозной седации в раннем послеоперационном периоде. Купирование значительного болевого синдрома осуществлялось введением наркотических анальгетиков, что требовало обязательного мониторинга дыхания и гемодинамики.
У пациентов 2-й группы, оперированных в условиях эпидуральной блокады, через 5-7 минут появлялось общее беспокойство, возбуждение. В связи с этим возникала необходимость внутривенного добавления кетамина, дормикума. На фоне дополнительного введения препаратов для анестезии наблюдались статистически значимые изменения гемодинамики с тенденцией к относительной гипотензии на всех этапах операции (табл. 2).
В этой группе пациентов изменения показателей были более выраженными. На основном этапе операции наблюдалось статистически значимое, по сравнению с исходным состоянием, снижение АДсист на 35% и урежение ЧСС на 17% (р<0,05), данная тенденция сохранялась до окончания операции. К концу интраоперационного периода гипотензия становилась выраженной. Изменения гемодинамики купировали увеличением скорости инфузионной терапии и введением вазоконстрикторов. Нарастающая гипотензия через 6-8 часов применения седативных препаратов и анальгетиков также требовала увеличения объема инфузионной терапии.
В результате введения препаратов центрального действия и углубления анестезии у 2 пациентов старшей возрастной группы развились нарушения дыхания, которые потребовали интубации трахеи и проведения ИВЛ. У 3 больных наблюдались явления тошноты и рвоты.
Выявленные изменения при анализе течения анестезии в 3-й группе пациентов представлены в табл. 3.
У всех больных 3-й группы на всех этапах операции сохранялся адекватный сенсорно-моторный блок, не требовавший дополнительного введения анальгетиков. Хотя вышеотмеченная тенденция к гипотензии сохранялась и в этой группе, гемодинамические показатели были достаточно стабильными, дыхательных нарушений не наблюдалось.
С целью обеспечения комфорта проводили седа- цию дормикумом, общий расход которого не превышал 5 мг за операцию. Интраоперационный период протекал при относительно стабильных показателях гемодинамики, но так же, как и в других группах, наблюдалось значимое снижение показателей артериального давления (от 15 до 39%) и снижение ЧСС (на 18-20%) от исходных величин на всех этапах исследования (р<0,05).
Аналгезия при применении субарахноидальной анестезии на всех этапах операции была достаточной, но после операции болевой синдром у больных этой группы был выраженным. Лечение осуществлялось точно так же, как и в 1-й группе, — наркотическими и ненаркотическими анальгетиками в общепринятых дозах. Обеспечить адекватную послеоперационную аналгезию было достаточно сложно.
Пациентам 4-й группы проводили спинальную анестезию бупивакаином в сочетании с гидрохлоридом морфина в дозе 0,08-0,1 мг в качестве адъюванта. Спинальный блок развивался и протекал подобно тому, что имел место у пациентов 3-й группы, с целью создания комфорта больным на интраоперационном этапе проводили лишь внутривенную поверхностную седацию дормикумом, расход которого не превышал 5 мг.
Динамика изученных показателей представлена в табл. 4. Гемодинамические показатели у пациентов данной группы также характеризовались снижением АД и ЧСС, но не выходили за пределы физиологической нормы и оставались стабильными в течение всей операции. При сравнении динамики АД и ЧСС между группами отмечена более выраженная гипотензия у пациентов 2-й группы. АД снижалось на основном этапе на 27,8%, а на момент окончания операции на 39%. Гипотензия не сопровождалась компенсаторной тахикардией, что могло быть потенциально опасным для пациентов с сопутствующей патологией. Стабильность гемодинамических показателей позволила снизить объём интраоперационной инфузионной терапии.
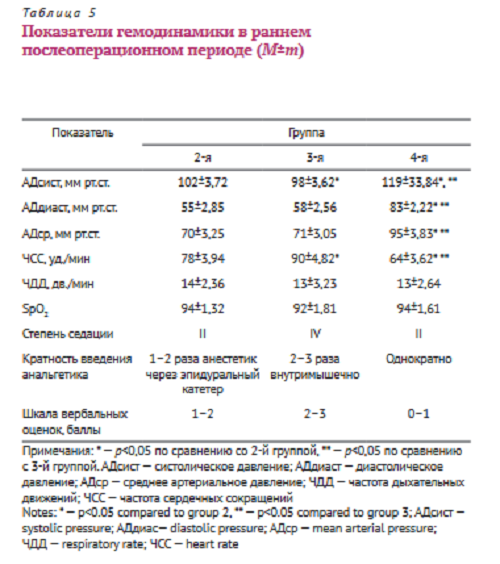
При проведении анализа течения раннего послеоперационного периода наиболее адекватным методом послеоперационного обезболивания зарекомендовал себя метод, использованный у пациентов 4-й группы (табл. 5).
Однократное введение бупивакаина 10-15 мг в сочетании с морфином (0,08-0,1 мг) обеспечивало быстро развивающуюся, адекватную, продолжительную (24-72 часов) аналгезию без угнетения гемодинамики. Показатели АД и ЧСС оставались в пределах нормальных значений и были достоверно отличными от аналогичных показателей пациентов 1-3-й групп (p<0,05). Дыхание и Sp02 были адекватными, пациенты пребывали в поверхностной седации (уровень II) в состоянии эмоционального покоя и комфорта. Шкала вербальных оценок указывала на отсутствие боли на данном этапе у пациентов этой группы.
ОБСУЖДЕНИЕ РЕЗУЛЬТАТОВ
Проведенные нами исследования показали, что комбинированная общая анестезия не обеспечивает стабильности гемодинамики во время операции, особенно в момент основного этапа операции. Общая анестезия относительно противопоказана больным с выраженной сопутствующей патологией сердечнососудистой и дыхательной систем, имеет такие недостатки в раннем послеоперационном периоде, как посленаркозная депрессия и выраженный болевой синдром.
Многие авторы тоже отмечают, что главным недостатком традиционных методов комбинированной общей анестезии с ИВЛ является замедленное пробуждение больных и кратковременная аналгезия в раннем послеоперационном периоде [13]. Кроме того, послеоперационное обезболивание наркотическими анальгетиками у больных, оперированных в условиях многокомпонентной анестезии с ИВЛ, часто вызывает депрессию дыхания и сознания [14].
Основным осложнением при применении опи- оидов у возрастных пациентов является остановка дыхания за счёт сниженного клиренса лекарственного средства. Кроме того, с возрастом на фоне сенситиза- ции рецепторов мозга повышается чувствительность к фентанилу. Фармакокинетика миорелаксантов может изменяться в сторону увеличения продолжительности их действия за счёт снижения печёночного метаболизма и выделительной функции почек [8].
Современные литературные данные указывают на явное преимущество регионарных методов анестезии при операциях на нижних конечностях [13, 15]. Наши данные подтверждают это.
Эпидуральная анестезия обладает недостаточным обезболивающим интраоперационным эффектом в силу особенностей иннервации коленного сустава и неодинакового действия местного анестетика на различные типы чувствительных волокон (А, В и С) крупных нервов Lv-S1 и SH [6]. В целом этот вид анестезии достаточно эффективный, но требует добавления седативных препаратов. У наших больных после эпидуральной анестезии отмечается выраженная седа- ция (уровень IV), связанная с продлённым действием введённых для интраоперационного потенцирования препаратов. Что тоже не решает проблем безопасности.
Одним из методов анестезиологического пособия, широко применяемым в оперативной травматологии, является спинальная анестезия. Однако она не лишена недостатков. Основные риски при спинальной анестезии сводятся к выраженной артериальной гипотензии, брадикардии при развитии высокой симпатической блокады [15] и, как следствие, возможной декомпенсации сердечно-сосудистой системы. Обычно период обезболивания при использовании этого метода длится не более 11-13 часов и реализуется, в том числе, за счёт использования адъювантов (клонидин, морфин) [8].
По мнению большинства исследователей субарахноидальная (спинальная) анестезия обеспечивает адекватную аналгезию в период операции, но не в ближайшем послеоперационном периоде. Для купирования послеоперационной боли требуется применение анальгетиков (наркотических и НПВС), которые могут вызвать у пациентов преклонного возраста нарушения дыхания и гемодинамики [7].
Однократное введение бупивакаина 10-15 мг в сочетании с морфином (0,08-0,1 мг) при спинальной анестезии в большинстве случаев отвечало всем требованиям адекватного обезболивания интра- и послеоперационного периода, не сопровождалось существенными гемодинамическими нарушениями, болевой
синдром в послеоперационном периоде либо отсутствовал, либо был незначительным. Данные литературы показывают, что продлённая анальгезия является эффективным методом купирования острой боли после операции с низким риском развития побочных эффектов и высоким качеством обезболивания. Эта методика абсолютно показана у пациентов с высоким риском развития сердечно-сосудистых осложнений после травматичных ортопедических операций [1, 8]. Применение местных анестетиков у пожилых пациентов не увеличивает риск нежелательных явлений, однако необходимо учитывать системную токсичность при выборе этих препаратов.
С целью улучшения качества послеоперационного обезболивания без увеличения частоты побочных эффектов к местным анестетикам оправдано добавление опиоидных анальгетиков. В табл. 5 представлена сравнительная оценка показателей гемодинамики у пациентов обследованных групп в раннем послеоперационном периоде, из которой видно, что у больных после спинальной анестезии отмечаются статистически достоверно более выраженные гипотензия и снижение Sp02, по сравнению с эпидуральной и спинальной — бупивакаин в сочетании с гидрохлоридом морфина — анестезией.
Наши данные указывают, что наиболее благоприятные показатели гемодинамики отмечены у пациентов 4-й группы на фоне седации II уровня. Это подтверждается литературными данными [6].
До сих пор ведутся исследования по поиску оптимальных вариантов анестезиологического обеспечения операций у пациентов старшей возрастной группы, но проблема в настоящее время в полной мере не решена [2, 6]. Более 30% пациентов старшей возрастной группы имеют от 3 до 5 заболеваний различных органов и систем организма. Возрастное снижение функций организма является закономерным процессом при старении, что, в свою очередь, ограничивает адекватный ответ на стрессорные факторы, к которым относятся хирургическое вмешательство, анестезия, а также подготовка к ним в предоперационном периоде [3].
К возрастным изменениям сердца можно отнести нарушение диастолической функции и гипертрофию миокарда левого желудочка, уменьшение количества кардиомиоцитов, очаговую дистрофию мышечных волокон. У пожилых уменьшается чувствительность барорецепторов, изменяется восприимчивость к ангиотензину II, что обусловливает невозможность своевременного ответа на интраоперационное изменение артериального давления и гиповолемию. Возрастает жёсткость стенок кровеносных сосудов, так как это связано с возрастным разрушением коллагена и эластина. Важным моментом можно считать снижение толерантности к нагрузке: в покое фракция выброса может быть сохранена, но при нагрузке сердце теряет возможность полноценно отвечать увеличением частоты и сократимости в зависимости от конечнодиастолического объёма (волемии), тем самым увеличивается риск развития ишемического повреждения органов и тканей [4, 6, 9].
ЗАКЛЮЧЕНИЕ
Ни один из известных методов анестезии не является идеальным с точки зрения безопасности. В нашем исследовании каждый из четырёх вариантов анестезиологического пособия показал, как положительные, так и отрицательные стороны. На основании проведенного сравнительного анализа мы полагаем, что методом выбора анестезиологического пособия при травматичных ортопедических операциях является спинальная анестезия бупивакаином в сочетании с гидрохлоридом морфина в дозе 0,07-0,08 мг, которая обеспечивает хорошую аналгезию и стабильность гемодинамики при адекватном самостоятельном дыхании больного во время операции, а также стабильное течение раннего послеоперационного периода с адекватным анальгетическим компонентом за счёт местного анестетика в комбинации с наркотическим анальгетиком.
Главными недостатками общей анестезии у больных во время травматологических операций являлись значительное угнетение гемодинамики и выраженный болевой синдром на фоне постнаркозной седации в раннем послеоперационном периоде, купирование которого осуществлялось введением не только НПВС, но и наркотических анальгетиков.
ВЫВОДЫ
В группе пациентов, оперированных в условиях эпидуральной блокады и седации, изменения показателей гемодинамики были более выраженными: наблюдалось статистически значимое, по сравнению с исходным состоянием, снижение АДсист на 35%. и урежение ЧСС на 17% (р<0,05), данная тенденция сохранялась до окончания операции.
Однократное субарахноидальное введение 1015 мг бупивакаина в сочетании с морфином (0,080,1 мг) обеспечивает быстро развивающуюся, адекватную, продолжительную (24-72 часов) аналгезию без угнетения гемодинамики. Показатели артериального давления и частота сердечных сокращений оставались в пределах нормальных значений и были статистически значимо отличными от аналогичных показателей пациентов 1-3-й групп (p<0,05).
СПИСОК ИСТОЧНИКОВ
Лисиченко И.А., Гусаров В.Г. Выбор метода анестезиологического обеспечения у пациентов пожилого и старческого возраста при ортопедических вмешательствах (обзор). Общая реаниматология. 2022;18(3):45-58.
Ходьков Е.К., Болобошко К.Б., Ходькова Ю.В. Комплексный подход к периоперационному обеспечению эндопротезирования коленного сустава. Обзор литературы. Вестник Витебского государственного медицинского университета. 2019;18(2):16-27
Ахтямов И.Ф., Сафин Р.Р., Хань Х.Ч. Вопросы анестезиологического обеспечения пациентов с переломами проксимального отдела бедренной кости. Политравма. 2018;(2):93-99.
Курганский А.В., Храпов К.Н. Подходы к послеоперационному обезболиванию при операциях тотального эндопротезирования коленного и тазобедренного суставов. Вестник анестезиологии и реаниматологии. 2018;15(4):76-85.
Nakamura M, Kamei M, Bito S, Migita K, Miyata S, Kumagai K et al. Spinal anesthesia increases the risk of venous thromboembolism in total arthroplasty: secondary analysis of a J-PSVT cohort study on anesthesia. Medicine (Baltimore). 2017;96(18):e6748. PMID: 28471968
Тарасов Д.А., Лычагин А.В., Рукин Я.А., Кожевников В.А., Яворов- ский А.Г., Строков А.В. Послеоперационное обезболивание при тотальном эндопротезировании коленного сустава: сравнительный анализ эффективности современных методик. Травматология и ортопедия России. 2019;25(2):31-41.
Шень Н.П., Логвиненко В.В. Анестезиологическое пособие у пациентов старческого возраста в травматологии. В сб.: XII съезд Федерации анестезиологов и реаниматологов: тезисы докладов. Москва; 2010. с. 533-534.
Lisichenko IA, Gusarov VG. Choice of Anesthesia for Orthopedic Surgery in Elderly and Senile Patients (Review). General Reanimatology. 2022;18(3):45-58
Khadzkou YK, Balaboshka KB, Khadzkova YV. Complex Approach to Perioperative Management of Total Knee Replacement. Literature Review. Vitebsk Medical Journal. 2019;18(2):16-27.
Akhtyamov IF, Safin RR, Khan KhCh. Topical Issues of Anesthesia Support for Patients With Proximal Femur Fractures. Polytrauma. 2018;(2):93-99. (In Russ.)
Kurganskiy AV, Khrapov KN. Approaches to Post-Operative Pain Relief
During Total Knee and Hip Replacement. Messenger of Anesthesiology and Resuscitation. 2018;15(4):76-85.
Nakamura M, Kamei M, Bito S, Migita K, Miyata S, Kumagai K et al. Spinal anesthesia increases the risk of venous thromboembolism in total arthroplasty: secondary analysis of a J-PSVT cohort study on anesthesia. Medicine (Baltimore). 2017;96(18):e6748.
Perlas A, Chan VW, Beattie S. Anesthesia technique and mortality after total hip arthroplasty: a retrospective, propensity score-matched cohort study. Anesthesiology. 2016;125(4):724-731.
Овечкин А.М., Сокологорский С.В., Политов М.Е. Безопиоидная анестезия и анальгезия — дань моде или веление времени? Новости хирургии. 2019;27(6):700-715. h
Rath S, Yadav L, Tewari A, Chantler T, Woodward M, Kotwal P, et al. Management of older adults with hip fractures in India: a mixed methods study of current practice, barriers and facilitators, with recommendations to improve care pathways. Arch Osteoporos. 2017;12(1):55.
Wong CA. Spinal anesthesia-induced hypotension: is it more than just a pesky nuisance? Am J Obstet Gynecol. 2020;223(5):621-623. PMID: 33131652
Корячкин В.А., Сафин Р.Р. Анестезия при переломах бедренной кости у пожилых и престарелых пациентов. Медицина: теория и практика. 2018;3(4):70-76.
Гаряев Р.В. Концепция анальгезия при использовании регионарных методов обезболивания. Регионарная анестезия и лечение острой боли. 2013;7(2):39-47.
Tseng WC, Wu ZF, Liaw WJ, Hwa SY, Hung NK. A patient with postpolio syndrome developed cauda equina syndrome after neuraxial anesthesia: A case report. J Clin Anesth. 2017;37:49-51.
Григорьев С.В., Перцов В.И. Способ минимизации типичных осложнений при спинальной анестезии. Медицина неотложных состояний. 2019;3(98):61-64.
Tarasov DA, Lychagin AV, Rukin YaA, Kozhevnikov VA, Yavorovskiy AG, Strokov AV. Postoperative analgesia after total knee arthroplasty: a comparative analysis of current treatment techniques effectiveness. Traumatology and Orthopedics of Russia. 2019;25(2):31-41.
Perlas A, Chan VW, Beattie S. Anesthesia technique and mortality after total hip arthroplasty: a retrospective, propensity score-matched cohort study. Anesthesiology. 2016;125(4):724-731.
Ovechkin AM, Sokologorskiy SV, Politov ME. Opioid-Free Anaesthesia and Analgesia - Tribute to Fashion or the Imperative of Time? Novosti Khirurgii. 2019;27(6):700-715.
Rath S, Yadav L, Tewari A, Chantler T, Woodward M, Kotwal P, et al. Management of older adults with hip fractures in India: a mixed methods study of current practice, barriers and facilitators, with recommendations to improve care pathways. Arch Osteoporos. 2017;12(1):55.
Wong CA. Spinal anesthesia-induced hypotension: is it more than just a pesky nuisance? Am J Obstet Gynecol. 2020;223(5):621-623.
Koriachkin VA, Safin RR. Anesthesia for hip fractures in elderly patients. Medicine: theory and practice. 2018;3(4):70-76. (In Russ.)
Garyaev RV. Conception of analgesia in providing of regional analgesic methods. Regional Anesthesia and Acute Pain Management. 2013;7(2):39- 47.
Tseng WC, Wu ZF, Liaw WJ, Hwa SY, Hung NK. A patient with postpolio syndrome developed cauda equina syndrome after neuraxial anesthesia: A case report. J Clin Anesth. 2017;37:49-51.
Grigoryev SV, Pertsov BI. Method for Minimizing Typical Complications in Spinal Anesthesia. Emergency Medicine. 2019;3(98):61-64.
ИНФОРМАЦИЯ ОБ АВТОРАХ
Садикова Минура Адхамовна - доктор медицинских наук, доцент кафедры общей хирургии, анестезиологии и реаниматологии, оториноларингологии ФУ и ПКВ Андижанского ГМУ;
Красненкова Марианна Борисовна- кандидат медицинских наук, доцент кафедры анестезиологии и реаниматологии Ташкентской медицинской академии;
Бектемирова Норбуви Тухтаевна - кандидат медицинских наук, доцент кафедры анестезиологии и реаниматологии Ташкентской медицинской академии;
Исмаилов Ойбек Абдурасулович- ассистент кафедры анестезиологии, реаниматологии и экстренной медицинской помощи Андижанского ГМУ; врач анестезиолог-реаниматолог отделения нейрореанимации Андижанского филиала РНЦЭМП;
Теги: регионарная анестезия
234567 Начало активности (дата): 02.06.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: диастолическое артериальное давление, искусственная вентиляция лёгких, травматологические больные, регионарная анестезия
12354567899
Похожие статьи
Оценка эффективности субпараневральной блокады седалищного нерва у пациентов после реконсруктивно-корригирующих операций на стопеРентген на дому 8 495 22 555 6 8
Эффективное сочетание методов артроскопической и малоинвазивной хирургии при хронической заднелатеральной нестабильности локтевого сустава
Переломы дистального отдела плечевой кости
Переломы проксимального отдела плечевой кости



