 03.04.2025
03.04.2025
Содержание неотложной специализированной хирургической помощи в современном военном конфликте
Специализированная хирургическая помощь на передовых этапах медицинской эвакуации (уровень 2–3) оказывалась в трех вариантах (моделях), все они в той или иной степени могут быть рекомендованы в зависимости от складывающейся медико-тактической обстановки
Изучена структура санитарных потерь на этапе квалифицированной хирургической помощи (2-й уровень) в современном военном конфликте регионального масштаба: раненые составляют 61,9%, в том числе тяжелораненые — 15,2% от всего входящего потока. В оказании специализированной хирургической помощи по неотложным показаниям на этапе медицинской эвакуации 2-го уровня нуждаются 7,6% раненых, а в целом в передовых медицинских организациях 2–3-го уровней — 10,3% от входящего потока раненых.Специализированная хирургическая помощь на передовых этапах медицинской эвакуации (уровень 2–3) оказывалась в трех вариантах (моделях), все они в той или иной степени могут быть рекомендованы в зависимости от складывающейся медико-тактической обстановки.
В современном широкомасштабном или региональном военном конфликте единую схему оказания специализированной хирургической помощи реализовать невозможно.
Организация хирургической помощи должна определяться условиями военного конфликта, оперативной и медико-тактической обстановкой.
Своевременный гибкий мониторинг обстановки и верные управленческие решения позволяют оперативно осуществлять маневр силами и средствами, а именно: осуществлять адресное усиление этапов медицинской эвакуации с ожидаемым высоким уровнем санитарных потерь профильными специалистами за счет присылаемых врачей военно-медицинских организаций округа и центра. Наиболее востребованными медицинскими специалистами после общих хирургов для оказания неотложной специализированной хирургической помощи являются травматологи-ортопеды и сосудистые хирурги. Для успешного реагирования необходимо иметь оперативный резерв этих востребованных медицинских специалистов. Путем решения проблемы не всегда возможного усиления этапов медицинской эвакуации также является проведение краткосрочных курсов для общих хирургов по травматологии, ангиотравматологии, трансфузиологии.
ВВЕДЕНИЕ
Несмотря на то что этап оказания квалифицированной хирургической помощи (КХП) является основным и незаменимым звеном в системе лечебно-эвакуационного обеспечения войск (2-й уровень оказания медицинской помощи), задача оказания исчерпывающей, а порой и «жизнеспасающей» помощи отведена этапу специализированной хирургической помощи (СХП) — 3-5-й уровни оказания медицинской помощи [1, 2]. В условиях крупномасштабных войн СХП оказывается в госпитальных базах, а в условиях современных вооруженных конфликтов низкой интенсивности и региональных войн военно-медицинские организации (ВМО), оказывающие СХП, эшелонируются с целью приближения к району боевых действий.
ЦЕЛЬ ИССЛЕДОВАНИЯ - Изучить варианты оказания неотложной специализированной хирургической помощи в современном региональном военном конфликте.
Эволюция применения различных вариантов (моделей) СХП нашла свое отражение и в современном широкомасштабном военном конфликте [3, 6, 8, 9]. В зависимости от складывающейся оперативной и медико-тактической обстановки, условий военного конфликта срок оказания СХП раненому может широко варьировать, что не в полной мере нас удовлетворяет. Не забывая постулаты военно-медицинской доктрины, мы ищем любые возможности для ускорения оказания раненому СХП [10-12].
МАТЕРИАЛЫ И МЕТОДЫ
Изучена структура входящего потока раненых и больных на этапе КХП в войсковом районе (2-й уровень), характеризующемся высокой интенсивностью боевых действий.
Определена доля раненых, нуждающихся в неотложной СХП. Проанализированы различные варианты (модели) оказания СХП в ранние сроки в целом на отдельном эвакуационном направлении. Дополнительно изучена возможность оказания неотложной СХП (в условиях этапа КХП, 2-й уровень). Авторы статьи являются организаторами и непосредственными участниками лечебно-эвакуационных мероприятий военных конфликтов последних десятилетий. По объективным причинам в статье не в полной мере отражаются статистические данные текущего военного конфликта. В связи с асинхронностью интенсивной фазы ведения боевых действий нами изучен обширный массив данных за продолжительное время.
РЕЗУЛЬТАТЫ
Проанализирован входящий поток раненых и больных на этап КХП (2-й уровень) в течение 9 месяцев его работы на участке фронта как в маневренной обороне, так и в наступлении. Заболевания, состояния (острая стрессовая реакция) терапевтического профиля, отравления, нетяжелая закрытая черепно-мозговая травма в сочетании с (или без) акубаротравмой (с незначительным понижением слуха) и логоневрозом составили 32,87%. Остальные 67,13% случаев были представлены ранениями, травмами, поражениями и заболеваниями хирургического профиля.
Заболевания хирургического профиля составили 7,80%, чаще всего встречалась патология мочеполовой системы (19,8%) и опорно-двигательного аппарата (19,6%). Остальные случаи (92,20%) — ранения (то есть ранения, травмы и поражения), в общей структуре входящего потока составили 61,89%.
Тяжелораненые, требующие оказания КХП и СХП по неотложным и срочным показаниям, составили 22,69%, а от всего входящего потока — 15,23%. Среднее время поступления тяжелораненых на этап КХП составило 3 часа 37 минут ± 3 часа 31 минута. Высокое значение стандартного отклонения свидетельствует о сложной медико-тактической обстановке на догоспитальном этапе. В течение 1 часа с момента получения ранения на этап КХП доставлено 10,5% тяжелораненых, в течение 2 часов — 35,4%, в течение 3 часов — 60,2%.

Проанализирован входящий поток раненых в прифронтовые медицинские части и военно-медицинские организации (ВМО) и медицинские организации Минздрава 2-3-го уровня (после оказания КХП и (или) ПВП). В оказании СХП по неотложным показаниям нуждались 10,3% раненых (табл. 1).
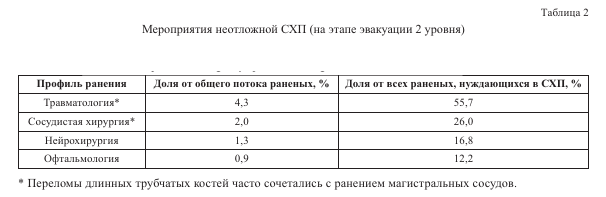
Проведен анализ 100 дней работы этапа эвакуации 2-го уровня в сложных условиях. Всего в СХП по неотложным показаниям на этом этапе нуждались 7,6% раненых. Основная масса мероприятий неотложной СХП пришлась на профили «травматология» и «сосудистая хирургия» (табл. 2).
Зачастую переломы длинных трубчатых костей сопровождались ранением магистральных сосудов, что требовало мультидисциплинарного подхода в оказании СХП (9,9% случаев).
ОБСУЖДЕНИЕ
От скорости оказания раненому СХП зависят непосредственные результаты лечения, в т. ч. уровни осложнений и летальности, возможность возвращения раненого в строй. Идея приближения СХП к раненому не нова, и ранее была реализована в локальных войнах и вооруженных конфликтах последних десятилетий путем усиления передовых этапов медицинской эвакуации специализированными хирургическими группами, либо автономной работой мобильных хирургических групп [9-12].
Пожалуй, со времен Великой Отечественной войны медицинской службе ВС РФ не приходилось осуществлять лечебно-эвакуационное обеспечение войск в столь значительном масштабе при ведении боевых действий на расстояниях, значительно превышающих плечо тактической эвакуации, как в случае современного регионального военного конфликта [1, 2, 6, 8]. Так, во время Афганской войны доля хирургических заболеваний была значительно выше, чем
в ходе СВО, и составляла (на этапе КХП) от 43 до 60% от всего потока санитарных потерь, а в оказании КХП по неотложным показаниям нуждались 17,7% раненых от оставшейся части входящего потока [4].
Сформированные в локальных войнах последних десятилетий модель оказания ранней СХП путем сокращения этапов медицинской эвакуации (ЭМЭ) либо выдвижение специализированных хирургических групп усиления на этап оказания квалифицированной и даже первой врачебной (ПВП) помощи, а также вариант автономной работы мобильных хирургических групп [3, 10-13] в абсолютном большинстве случаев в условиях широкомасштабного военного конфликта нереализуемы. Отсутствие вертолетной эвакуации в войсковом районе (в непосредственной близости от линии боевого соприкосновения) делает применение концепции ранней СХП (исключение этапа КХП, а по возможности — и этапа ПВП) невозможной. Причинами этого являются: высокая интенсивность боевых действий; активное применение противником зенитно-ракетных комплексов, в т. ч. переносных; работа диверсионно-разведывательных групп противника в нашем тылу; задействование в рутинном медицинском обеспечении значительного количества ресурсов, не позволяющем выделять дополнительные силы усиления и средства эвакуации; значительная ширина и глубина войсковых операций и, как следствие, превышение возможностей эвакуации в оперативно-тактическом звене; сложная оперативная и медико-тактическая обстановка [1, 2, 6, 8]. Таким образом, этап КХП по-прежнему остается «главной операционной страны».
Пионером идеи неотложной СХП был И.А. Ерюхин, обобщивший опыт усиления этапа КХП специалистами во время «рейдовой» войны в Афганистане. Так, группа медицинского усиления в отдельном медицинском батальоне (омедб) авиабазы Баграм, включала в себя
Мероприятия неотложной СХП (на этапе эвакуации 2 уровня) трех торако-абдоминальных хирургов, травматолога, нейрохирурга, офтальмолога, сосудистого хирурга, трех анестезиологов-реанимато- логов, пять медицинских сестер-анестезистов, две операционные сестры и пять палатных сестер хирургического профиля. За время своей работы эта группа оказала СХП 24,7% от всех раненых, поступивших в омедб (4). Эта модель нашла свое отражение и в условиях организации лечебно-эвакуационного обеспечения войск в ходе СВО.
Традиционная этапная эшелонированная система лечебно-эвакуационных мероприятий с длительными сроками доставки раненого на этап СХП является вынужденным мероприятием и не в полной мере соответствует современным представлениям о качественном и своевременном лечении раненых, равно как и применение тактики «контроля повреждений» по организационным и медико-тактическим показаниям при оказании КХП [6].
Негативные результаты лечения в таких случаях прогнозируются, прежде всего, из-за невозможности в кратчайший срок выполнить специализированные хирургические вмешательства с целью сохранения органа и (или) его функции, а зачастую и жизни раненого.
Все вышеперечисленные факторы заставляют нас искать новые подходы к оптимизации оказания СХП путем ее максимального приближения к передовым
Непосредственно на театре военных действий СХП реализована нами в трех вариантах:
- развертывание медицинских отрядов специального назначения (медо СпН), усиленных профильными специалистами, в непосредственной близости от войскового района (с возможностью оказания абсолютного большинства специализированных хирургических вмешательств по неотложным, срочным и отсроченным и показаниям — 3-й уровень оказания медицинской помощи в современной терминологии);
- использование в приграничных районах коечного фонда медицинских организаций Минздрава РФ, усиление этих медицинских организаций медицинскими специалистами из ВМО;
- усиление медицинскими специалистами ВМО передовых медицинских групп омедб и медо СпН.
Первые две модели характеризовались оказанием СХП всему нуждающемуся потоку раненых в сроки, не превышающие 24 часа с момента получения ранения. После налаживания всестороннего взаимодействия и построения единой системы лечебно-эвакуационных мероприятий сроки оказания СХП значительно снизились. Не последнюю роль в полученных результатах сыграла периодическая возможность осуществления санитарной воздушной эвакуации в оперативно-тактическом звене с этапа КХП [1, 6]. А при ведении активной фазы боевых действий на отдельных эвакуационных направлениях неотложная СХП оказывалась в течение 2 часов с момента получения ранения за счет быстрой доставки раненых на санитарном транспорте класса «С».
Последняя, третья, модель была реализована нами в омедб на отдельном эвакуационном направлении со значимой величиной санитарных потерь. Необходимость усиления такого этапа эвакуации 2-го уровня специалистами была продиктована в т. ч. невозможностью организации регулярной вертолетной санитарной воздушной эвакуации раненых в тактическом и оперативно-тактическом звеньях на этом участке фронта.
Приближение СХП к войсковому району позволяет нивелировать негативные факторы сложной медико-тактической обстановки. То есть тяжелораненые получают неотложную СХП в таком случае в среднем через 3,5 часа с момента получения ранения, а более половины из них — в течение 3 часов. В начальной фазе войны в Афганистане срок доставки на этап КХП подавляющего большинства раненых составлял 8-10 часов и сократился до 3-4 часов в последующем. В ходе боевых действий на Северном Кавказе основная масса раненых (до 78,5%) доставлялись в медо СпН в течение 3 часов с момента получения ранения [4, 7].
Травматология. На передовых ЭМЭ лечебно-транспортную иммобилизацию огнестрельных переломов длинных трубчатых костей и костей таза выполняют общие хирурги в рамках тактики «ортопедического контроля повреждений». В большинстве случаев иммобилизация проводится в достаточном объеме с помощью аппаратов внешней фиксации (АВФ) КСВП. Их монтаж довольно прост и интуитивно понятен. Затруднения при фиксации костных отломков связаны прежде всего с невозможностью провести полноценное пред- и послеоперационное рентгеновское исследование (в том числе интраоперационное) всему потоку раненых в случае их массового поступления или из-за поломок рентгеновского аппарата. Поступление тяжелораненых в терминальном состоянии также усложняет процедуру рентгеновского исследования.
Затруднения при монтаже АВФ общими хирургами чаще возникают при сложных, особенно проксимальных и внутрисуставных переломах. Наиболее сложно общим хирургам дополнительно усиливать АВФ путем фиксации металлоконструкциями смежных неповрежденных сегментов, костей таза, костей плечевого пояса, что требует специальных навыков. Во время Афганской войны только 27,7% раненых с огнестрельными переломами конечностей нуждались в изолированной помощи травматолога, в остальных случаях (72,3%) поражения носили мультидисциплинарный характер и требовали сосудистых и нейрохирургических вмешательств. В ходе боевых действий на Северном Кавказе мультидисциплинарный характер оказания хирургической помощи при переломах костей конечностей наблюдался в 30,6% случаев [4, 7].
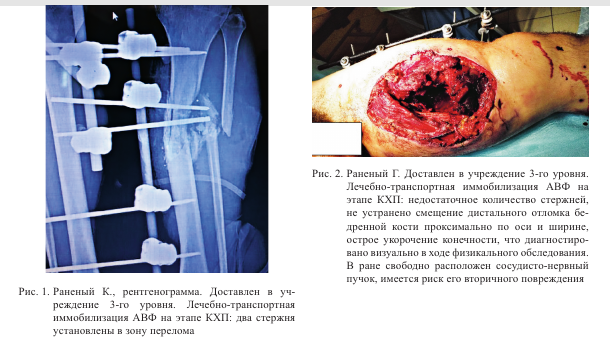
Показаниями к неотложной травматологической СХП считаем: сложные огнестрельные переломы плечевой, бедренной костей (особенно дистальные и проксимальные переломы), в т. ч. сопровождающиеся ранением магистральных сосудов, нестабильные переломы костей таза; обширные костно-мышечные дефекты вследствие огнестрельных ранений, когда даже опытный травматолог находится в затруднительном положении при выборе способа фиксации конечности (рис. 1-4).
Таким образом, учитывая частоту ранений конечностей можно сделать вывод о том, что наиболее востребованным профильным специалистом на этапе КХП является травматолог. Усиление передовых медицинских групп омедб травматологами из ВМО округа позволило минимизировать подобные технические погрешности.
Сосудистая хирургия является наиболее дефицитной специальностью в системе лечебно-эвакуационного обеспечения войск. Учитывая высокую долю повреждений магистральных артерий при ранениях конечностей, доходящую до 2% от входящего потока этапа КХП и в 10% случаев сопровождающую огнестрельные переломы, в т. ч. с ранениями смежных анатомических областей, а также критические сроки для устранения острой ишемии, проблема организации неотложной сосудистой СХП на передовых ЭМЭ является чрезвычайно актуальной и ресурсоемкой.
Во время Афганской войны ранения магистральных сосудов встречались в 2,7% случаев и в 3,3% случаев от всех ранений конечностей. В 87% случаев раненые доставлялись в омедб в течение 6 часов с момента получения ранения за счет отлаженной вертолётной эвакуации с поля боя. В ходе боевых действий на Северном Кавказе частота ранений магистральных сосудов составляла 5-6%. Во всех этих военных конфликтах признаки необратимой ишемии конечностей на момент доставки раненого к хирургу наблюдались в 9-12% случаев повреждений магистральных сосудов. Не более трети раненых с повреждением артерий конечностей нуждается в срочном (в течение 6-8 часов после ранения) восстановлении кровотока для предупреждения ишемического некроза [4, 7].

Временное протезирование поврежденной магистральной артерии не всегда позволяет качественно устранить ишемию конечности. Частота тромбоза временного шунта может достигать 38%, во время Афганской войны это осложнение также наблюдалось у 40% раненых с временным шунтом артерии [4, 5]. Во время войны в Афганистане при реализации модели неотложной СХП непосредственное восстановление артерий на этапе КХП производили до 40,9% случаев, а временное протезирование — в 17,1% случаев. В ходе боевых действий на Северном Кавказе (первый и второй конфликты) частота этих операций на этапе КХП составляла 22,7-29,3% и 16-25% соответственно.
Сосудистые хирурги групп медицинского усиления закономерно допускали меньше ошибок, а частота ампутаций после реконструктивных операций уменьшилась [4, 7].
Передовая медицинская группа омедб на эвакуационном направлении, характеризующемся высокой интенсивностью боевых действий, в определенный промежуток времени была усилена подготовленным сосудистым хирургом.
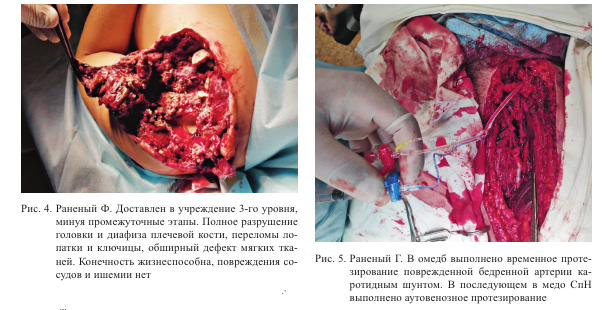
И если в рамках контроля повреждений при оказании КХП ранее осуществлялось лишь временное протезирование поврежденной магистральной артерии (рис. 5), то после усиления специалистом стали выполняться реконструктивно-восстановительные вмешательства на магистральных сосудах в кратчайшие сроки после получения ранения, а также были внедрены новые перспективные разработки в области ангиотравматологии и реанимации.
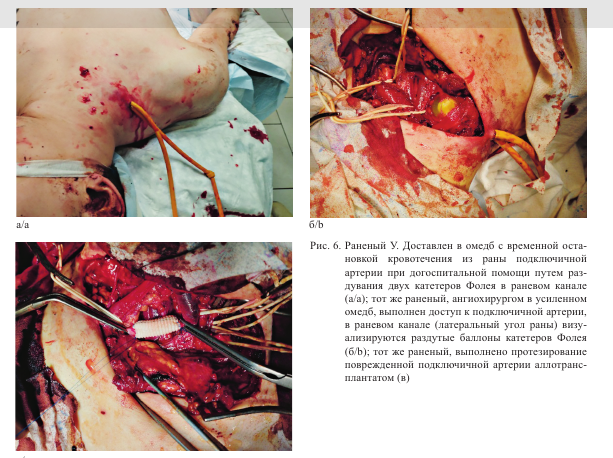
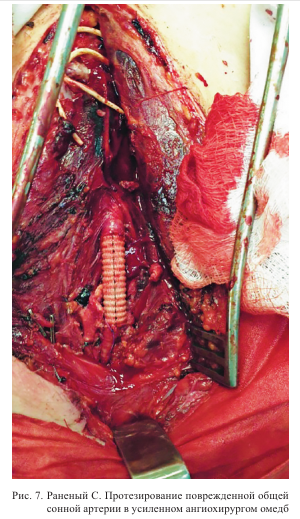
В некоторых случаях в отсутствие сосудистого хирурга раненые бы неизбежно погибли либо могли развиться несовместимые с жизнью или инвалидизирующие осложнения (рис. 6, 7).
Отдельного внимания заслуживает выполнение такого вмешательства, как фасциотомия мышечных футляров сегментов конечностей при сосудистых ранениях для профилактики компартмент-синдрома. Несмотря на достаточный практический опыт, общие хирурги и травматологи не всегда выполняют эту операцию в необходимом объеме или, наоборот, выполняют операцию без показаний совершенно напрасно.
Кардиохирургия. В случае стабильного состояния раненых с ранением сердца мелкими осколками (в отсутствие депрессии гемодинамики, клинически значимого гемоперикарда и тампонады сердца), мы осуществляли их эвакуацию в специализированный прифронтовой кардиохирургический стационар Минздрава. В остальных случаях экстренные операции на сердце при выявлении развивающейся тампонады осуществлялись на этапах эвакуации. В общей сложности на эвакуационном направлении к моменту оформления статьи оперировано 50 раненых в сердце. Умер один раненый на этапе КХП (летальность — 2%), остальные эвакуированы в центральные ВМО.
СХП по другим профилям (нейрохирургия, офтальмология, оториноларингология, стоматология и челюстно-лицевая хирургия, урология) осуществлялась только в рамках реализации оказания раненому неотложной СХП в учреждениях 3-го уровня.
Отдельно стоит отметить необходимость комплектования передовых ЭМЭ трансфузи- ологом. Полученный опыт ранней гемотранс- фузионной терапии вызывает обоснованный оптимизм: применение протокола массивной гемотрансфузии на этапе КХП с лабораторным контролем не только общего анализа крови, но и кислотно-основного состояния, газового состава крови, равно как и использование трансфузии 0 (I) резус отрицательной крови (не более двух доз) на догоспитальном этапе, позволяет стабилизировать казалось бы безнадежных раненых с острой массивной кровопотерей. Нами выработана единая лечебноэвакуационная тактика и протокол гемотранс- фузионной терапии на этапе КХП: раненым с признаками травматического шока II степени обязательна гемотрансфузия в объеме не менее трех доз одногруппной эритроцитсодержащей среды и трех доз СЗП, а при шоке III степени — не менее 6 доз, соответственных сред. В случае травматического шока IV степени (терминальное состояние) объем гемотрансфу- зионной терапии реализуется индивидуально под контролем газового состава крови и кислотно-основного состояния. В нашей практике случались успешные выведения из шока путем применения протокола массивной гемотрансфузии при рН менее 6,5, дефиците оснований минус 34 и более, температуре тела 31 °С. В случае благоприятной медико-тактической обстановки таких раненых не эвакуировали с этапа КХП до восполнения кровопотери, компенсации кислотно-основного состояния и достижения нормотермии.
Таким образом, оптимизация оказания СХП раненым на театре военных действий высокой интенсивности достигается путем рационального и своевременного маневра силами и средствами в зависимости от оперативной и медико-тактической обстановки. Тем не менее нами еще не изучены отдаленные последствия ранений и результаты лечения в госпиталях тыла. Несомненно, данные вопросы потребуют дальнейшего детального изучения и обобщения.
ВЫВОДЫ
Полученные данные позволяют определить несколько принципиальных моментов, позволяющих оптимизировать оказание СХП на театре военных действий при широкомасштабных и региональных вооружённых конфликтах высокой интенсивности.
В современном масштабном военном конфликте высокой интенсивности неотложная СХП оказывается в трех вариантах (моделях): этапная эшелонированная система лечебно-эвакуационных мероприятий, модель ранней СХП (исключение этапа КХП за счет быстрой эвакуации раненых в учреждение 3-го уровня) и модель неотложной СХП (усиление передовых медицинских частей специалистами). При реализации 2-й и 3-й модели раненые получали неотложную СХП значительно быстрее.
Реализация единой схемы оказания неотложной СХП невозможна и нецелесообразна. Организация хирургической помощи должна определяться условиями военного конфликта, оперативной и медико-тактической обстановкой. Своевременный, гибкий мониторинг обстановки и верные управленческие решения позволяют оперативно осуществлять маневр силами и средствами, а именно — адресное усиление ЭМЭ с высоким уровнем санитарных потерь профильными специалистами за счет врачей ВМО округа и центра. По сути, современная концепция «оптимизации хирургической помощи» [9, 10, 12] повторяет идеи В.А. Оппеля на новом уровне.
Доля раненых, нуждающихся в неотложной СХП, достигает 10% от всех санитарных потерь. Наиболее востребованными узкими специалистами на передовых ЭМЭ являются травматолог и сосудистый хирург. Большое значение в спасении тяжелораненых приобрела организация ранних массивных гемотрансфузий. Путем решения проблемы не всегда осуществимого усиления передовых ЭМЭ также может стать проведение краткосрочных курсов для общих хирургов по травматологии, ангиотравматологии, трансфузиологии.
С целью своевременного усиления передовых ЭМЭ в случае интенсивных боевых действий необходимо продумать механизм создания оперативного резерва врачей следующих специальностей: травматолог-ортопед, сосудистый хирург, трансфузиолог.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Вклад авторов. Касимов Р.Р. — разработка концепции, подготовка рукописи, сбор и анализ материала;
Самохвалов И.М. — разработка концепции, проверка и утверждение рукописи;
Завражнов А.А. — разработка концепции, проверка и утверждение рукописи.
Литература
Военно-полевая хирургия. Национальное руководство / под ред. И.М. Самохвалова. 2-е изд., перераб. и доп. Москва: ГЭОТАР-Медиа, 2024. 1048 с.
Военно-полевая хирургия: учебник / под ред. И.М. Самохвалова, В.И. Бадалова. Москва: ГЭОТАР-Медиа, 2024. 568 с.: ил.
Гуманенко Е.К., Самохвалов И.М., Трусов А.А. и др. Хирургическая помощь раненым в контртеррористических операциях на Северном Кавказе в отдельных медицинских батальонах дивизий (сообщение третье) // Воен.-мед. журн. 2005. № 9. С. 7-13.
Ерюхин И.А., Зубарев П.Н., Хрупкин В.И., Лисицын К.М., Костюк Г.А., Гуманенко Е.К., Самохвалов И.М. Организация и содержание хирургической помощи /Опыт медицинского обеспечения войск в Афганистане 1979-1989 гг.: Т.2: Организация и объем хирургической помощи раненым / Под ред. И.А. Ерюхина, В.И. Хрупкина. М.: ГВКГ им. акад Н.Н. Бурденко, 2002. С. 14-67.
Есипов А.В., Пинчук О.В., Яменсков В.В., Раков А.А. Временное внутрисосудистое шунтирование на этапах медицинской эвакуации при боевой травме артерий // Военно-медицинский журнал. 2023. № 4 (Т. 344). С. 11-15.
Касимов Р.Р., Усольцев Е.А., Чуприна А.П. и др. Опыт применения сокращенных вмешательств тактики «контроля повреждений» (damage control) у раненых // Военно-медицинский журнал. 2023. № 3 (Т. 344). С. 28-33.
Опыт медицинского обеспечения войск во внутреннем вооруженном конфликте на территории Северо-Кавказского региона Российской Федерации в 1994-1996 гг. и 1999-2002 гг.: в 3-х т. / под общ. ред. А.Я. Фисуна. Том II: Организация оказания хирургической помощи / под ред. Н.А. Ефименко, Е.К. Гуманенко, И.М. Самохвалова. Ростов н/Д: Изд-во РостГМУ, 2015. 412 с.
Самохвалов И.М., Крюков Е.В., Маркевич В.Ю. и др. Десять хирургических уроков начального этапа военной операции // Военно-медицинский журнал. 2023. № 4 (Т. 344). С. 4-10.
Самохвалов И.М., Крюков Е.В., Маркевич В.Ю. и др. Двадцать «начал» военно-полевой хирургии Н.И. Пирогова, их актуальность и развитие // Воен.-мед. журн. 2022. № 8. С. 11-19.
Самохвалов И.М., Крюков Е.В., Маркевич В.Ю. и др. Военно-полевая хирургия в 2031 году // Воен.-мед. журн. 2021. № 9. С. 4-11.
Самохвалов И.М., Головко К.П., Бояринцев В.В. и др. Обоснование концепции раннего патогенетического лечения тяжелых ранений и травм // Вестник Российской военно-медицинской академии. 2020. № 3 (71). С. 23-28.
Фисун А.Я., Самохвалов И.М., Гончаров А.В. и др. Пути снижения летальности в современной гибридной войне: раненого к хирургу или хирурга к раненому// Воен.-мед. журн. 2020. Т. 341, № 1. С. 20-29.
Rasmussen T.E., Baer D.G., Doll B.A., Caravalcho Jr.J. In the «Golden Hour» // Army AL&T Magazine. 2015. Vol. Jan-Mar. P. 80-85.
Авторы:
Рустам Рифкатович Касимов(1.2), Игорь Маркеллович Самохвалов(2),
Анатолий Анатольевич Завражнов(2)
1 Военный клинический госпиталь. 191124, Российская Федерация, Санкт-Петербург, Суворовский пр., д. 63а
2 Военно-медицинская академия имени С.М. Кирова. 194044, Российская Федерация, Санкт-Петербург, ул. Академика Лебедева, д. 6
Контактная информация:
Рустам Рифкатович Касимов — к.м.н., полковник медицинской службы, главный хирург ФГКУ «442 ВКГ», главный хирург Западного военного округа, преподаватель кафедры военно-полевой хирургии ФГБВОУ ВО «Военно-медицинская академия им. С.М. Кирова».
Теги: военно-полевая хирургия
234567 Начало активности (дата): 03.04.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: военно-полевая хирургия, боевая хирургическая травма, ранение, неотложная специализированная хирургическая помощь, этап медицинской эвакуации, травматология и ортопедия, сосудистая хирургия
12354567899
Похожие статьи
Лазерные технологии в лечении пациентов с хроническим синовитом коленного суставаРентген на дому 8 495 22 555 6 8
Переломы дистального отдела костей голени
Переломы проксимального отдела голени
Перелом нижней челюсти
Оптимальный мягко-тканный баланс при первичном тотальном эндопротезировании коленного сустава



