 19.10.2024
19.10.2024
Первый опыт эндопротезирования голеностопного сустава при поражении дситального эпимитафиза большеберцовой кости гигантоклеточной опухолью :описание клинического наблюдения и обзор литературы
Гигантоклеточная опухоль кости — доброкачественная, локально агрессивная опухоль [1], состоящая из трех типов клеток: мононуклеарных гистиоцитов, многоядерных гигантских клеток, схожих по своему строению с остеокластами, и активно пролиферирующих опухолевых стромальных клеток
Введение.
Гигантоклеточная опухоль кости — доброкачественная, локально агрессивная опухоль [1], состоящая из трех типов клеток: мононуклеарных гистиоцитов, многоядерных гигантских клеток, схожих по своему строению с остеокластами, и активно пролиферирующих опухолевых стромальных клеток [2]. Гигантоклеточная опухоль в западных странах составляет 3-8% от всех первичных опухолей костей, но чаще встречается в странах Азии, где на ее долю приходится около 20% костных опухолей [3~5].
Обычно эта опухоль рентгенологически выглядит как эксцентричное литическое поражение без признаков кальцификации матрикса с хорошо определяемыми, но не склерозированными краями, которое может распространяться до суставной поверхности [б]. Чаще всего гигантоклеточная опухоль локализуется в длинных костях нижних конечностей, особенно вокруг коленного сустава [7]. Дистальный конец большеберцовой кости поражается редко [8].
Клинически гигантоклеточная опухоль проявляется как доброкачественное, но часто агрессивное новообразование с тенденцией к локальному рецидивированию. В зависимости от вида лечения и локальной агрессивности опухоли частота рецидивов может варьировать в широких пределах — от 0 до 75% [4, 9].
Лечение гигантоклеточной опухоли остается сложной и не до конца решенной проблемой, так как нет клинических, рентгенологических или ги стологических критериев, позволяющих точно про гнозировать агрессивность, возможность рецидивирования или метастазирования опухоли [10].
М. Campanacci и соавт. [11] на основании данных лучевых методов исследования разработали классификацию гигантоклеточной опухоли, помогающую в планировании оперативного вмешательства.
Она во многом идентична гистологической классификации доброкачественных опухолей костей по Enneking. Согласно Campanacci было предложено выделять три стадии гигантоклеточной опухоли кости: стадия I (латентная) — опухоль хорошо от граничена, кортикальная пластинка интактна; ста дия II (активная) — опухоль имеет относительно четко определяемые края, но нет рентгеноконтрастной кромки, кортикальный слой истончен и умеренно вздут; стадия III (агрессивная) — края опухоли не определяются, опухоль разрушает кортикальную пластинку и распространяется в окружающие мягкие ткани.
Ниже представлено описание собственного кли нического наблюдения пациентки 18 лет с гиганто клеточной опухолью дистального конца больше берцовой кости (стадия III по Campanacci), которой в нашем отделении выполнено эндопротезирование голеностопного сустава индивидуальным онколо гическим протезом.
Пациентка С.,18 лет, поступила в отделение в ав густе 2012 г. с жалобами на интенсивные боли в области правого голеностопного сустава, усиливающиеся при физической нагрузке, которые беспокоили ее более двух лет. Местно определялась выраженная припухлость в нижней трети правой голени по наружной поверхности размера ми 8x6 см, при пальпации костной плотности, безболез ненное. На момент поступления пациентка передвигалась самостоятельно, без средств дополнительной опоры, от мечалось прихрамывание на правую нижнюю конечность; объем движений не ограничен, нарушений перифериче ского кровотока, неврологических проявлений выявлено не было.
Из анамнеза известно, что пациентка после появление болей обратилась за помощью к ортопеду по месту жительства, где после дообследования (включая выполнение от крытой биопсии) установлен диагноз: гигантоклеточная опухоль правой большеберцовой кости. В 2010 г. с данным диагнозом пациентка оперирована в одной из зарубежных клиник, где ей выполнено оперативное вмешательство в объеме трепанации кости, удаления патологического очага с замещением полученного дефектааплопластическим ма териалом. На протяжении полутора лет после выполненной операции пациентку ничего не беспокоило, однако в феврале 2012 г. она отметила возобновление болей в области операции, которые постепенно прогрессировали, что по служило причиной обращения пациентки за специализированной помощью в Ц14ТО.
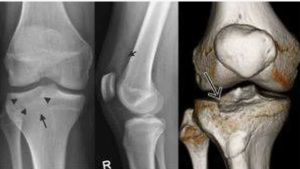
При поступлении выполнена рентгенография правого голеностопного сустава на протяжении в двух проекциях (рис.1, а). В проекции дистального отдела большеберцовой кости визулизировался неоднородный ячеистый остеолитический патологический очаг. Кортикальный слой кости истончен, вздут, местами не прослеживался, отмечен мяг котканный компонент. При КТ-и с следован и и правого голе ностопного сустава (рис. 1, б) определялись деформация и увеличение объема дистальных отделов дистального метаэпифиза правой большеберцовой кости вместе с ме диальной лодыжкой за счет умеренного вздутия с замеще нием костной ткани очагом остеолитической деструкции размерами 34x44x48 мм, неоднородным по структуре за счет многочисленных костных перегородок в латеральных отделах очага, имеющим фестончатые четкие контуры с плотностными показателями от 40 до 90 Н. Корковый слой над очагом деструкции неравномерно резко истончен по суставной и передней поверхностям; частично разрушен с выходом мягкотканного компонента, местами отчетливо не прослеживается. По результатам проведенных исследо ваний заподозрена гигантоклеточная опухоль дистального суставного конца правой большеберцовой кости. В связи с утерей пациенткой гистологических препаратов опухоли от первой операции с целью верификации диагноза принято решение о выполнении открытой биопсии патологическо го очага. По результатам исследования гистологических препаратов сделано заключение: картина агрессивной ги гантоклеточной опухоли большеберцовой кости с разруше нием кортикальной и субхондральной костных пластинок (стадия III по Enneking).
Учитывая диагноз, разрушение дистального метаэпифиза большеберцовой кости с наличием мягкотканного компонента и прорастанием опухоли в суставной гиалиновый хрящ, принято решение о проведении сегментарной резекции дистального отдела правой большеберцовой ко сти с замещением пострезекционного дефекта индивиду альным онкологическим эндопротезом.
В Великобритании был заказан индивидуальный он кологический эндопротез голеностопного сустава фирмы «Stan more Implants Worldwide Ltd® (рис. 2).
Качественные особенности эндопротеза. Эндопротез онкологический, для замещения нижней трети большебер цовой кости состоит из
* таранного компонента цементной фиксации, изготов ленного из СоСг сплава, имеющего форму цилиндрическо го сектора с центральным ребром и двумя выступами на внутренней поверхности. Наружная поверхность полиро ванная. Размеры с учетом размера таранной кости;
• большеберцового компонента, в состав которого входят:
♦ цементируемая ножка из титанового сплава длиной 120 мм и конусностью 1/ »9,5 мм,
♦ муфта с гадроксиапатитовым покрытием, по на ружной поверхности имеющая концентрические и про дольные бороздки (это обеспечивает в первую оче редь достижение быстрой костной интеграции вновь образованного экстракортикального костного соеди нения, а во вторую — соединение кости на макроуров не с помощью костной ткани, которая «проходит» через бороздки),
♦ замещающая часть длиной 80 мм, внутри которой располагается вкладыш из высокомолекулярного полиэтилена.
Большеберцовый компонент имеет TiN (титаннитрит- ное) защитное покрытие, наносимое методом PVD (physical vapour deposition). Благодаря однородному, твердому слою, нанесенному на имплантаты, происходит выравни вание (сглаживание) выступающих на этой поверхности не ровностей, что способствует повышению износостойкости материала и снижению воздействия агрессивной среды.

Ход операции.
Разрезом по передней поверхности правой голени в нижней трети с переходом на стопу длиной 20 см тупо и остро осуществлен доступ к большеберцовой кости. Произведена резекция дистального конца правой большеберцовой кости с патологическим очагом на протяжении 8 см (рис. 3).
Затем выполнена остеотомия малоберцовой кости на уровне нижней и средней третей. В ране визуализирована таранная кость, суставная поверхность обработана долотами и фрезами, суставной хрящ удален. На поверхности кости при помощи высокооборотной фрезы сделаны пазы для таранного компонента эндопротеза. После примерки и точного моделирования ложа таранный компонент фиксирован на кости при помощи костного цемента с антибиотиком. Канал большеберцовой кости обработан развертками, в канал при помощи «пистолета» введен костный цемент с антибиотиком, установлен тибиальный компонент. Далее установлен полиэтиленовый вкладыш, который фиксирован к тибиальному компоненту цементом с антибиотиком. Компоненты эндопротеза со вмещены, объем движений удовлетворительный (рис. 4). Выполнен остеосинтез малоберцовой кости спицей (рис. 5). Рана промыта растворами антисептиков, установлен трубчатый дренаж, рана послойно ушита. Конечность фиксирована гипсовой лонгетой.
В резецированном дистальном метаэпифизе больше берцовой кости определялась опухоль темно-бурого цвета с желтыми включениями и отдельными микрокистами, размеры опухоли 34x44x48 мм.
При микроскопическом исследовании обнаружена опухоль с плотно расположенными клеточными элемента ми, представленными многочисленными многоядерными гигантскими остеокластоподобными клетками, расположенными среди большой популяции мононуклеарных клеток (рис. 6, а). Мононуклеарные клетки преимуще ственно округлой, овальной или полигональной формы, встречались локальные скопления клеток веретеновидной формы. В этих клетках определялись относительно гиперхромные ядра с одним или двумя ядрышками, узкий ободок цитоплазмы. Выявлялись митотически делящиеся мононуклеарные клетки, однако атипичных митозов не было.

Гигантские многоядерные остеокластоподоб ные клетки относительно полиморфны и содержали пре имущественно от 15-20 до 80-100 ядер, имеющих значи тельное сходство с ядрами мононуклеарных клеток. Также встречались остеокластоподобные клетки с двумя и тремя ядрами. Цитоплазма части многоядерных клеток вакуоли- зирована. Признаков продукции межклеточного матрикса не обнаружено. В отдельных участках опухоли выявлялись геморрагии и микронекрозы. Отмечался инфильтратив ный рост опухоли среди костных трабекул губчатой кости и по канальцам кортикальной пластинки с рарефикацией и разрушением последней. Клетки опухоли также разру шали субхондрапьную костную пластинку и врастали в су ставной хрящ (рис. 6, б).
С учетом данных методов лучевой диагностики гисто логическое заключение было следующим: агрессивная ги гантоклеточная опухоль большеберцовой кости с разруше нием кортикальной и субхондральной костной пластинки, прорастанием в суставной гиалиновый хрящ и прилежащие мягкие ткани (стадия III по Enneking).
Дифференциальную диагностику проводили с «бурой» опухолью гиперпаратиреоза, аневризмальной кистой ко сти, остеосаркомой с обильным содержанием остеокла стоподобных клеток, хондробластомой и фибросаркомой кости.
Послеоперационный период протекал гладко, раны зажили первичным натяжением. Правая стопа на протяжении 8 нед была фиксирована задней лонгетой, после ее снятия проводилась ЛФК с разработкой движений в правом голеностопном суставе, разрешена нагрузка на конечность.
На контрольных осмотрах через 1,5 и 4 года (рис. 7) пациентка жалоб не предъявляла, объем движений удовлетворительный, клиническихи рентгенологи ческих данных за рецидив не получено, компоненты эндопротеза стабильны.
ОБСУЖДЕНИЕ
Гигантоклеточная опухоль кости, одна из наи более спорных и дискуссионных, является добро качественной опухолью с потенциалом агрессивно го течения. Несмотря на то что по происхождению она является доброкачественной, в 1-3% случаев опухоль способна метастазировать в легкие [3, 15]. Гигантоклеточная опухоль обычно поражает мета эпифизы длинных костей, причем наиболее часто обнаруживается в проксимальном отделе больше берцовой кости, дистальных метаэпифизах бедренной и лучевой костей. Более 50% гигантоклеточных опухолей развивается в костях конечностей, в об ласти коленного сустава [5, 7, 16]. Опухоль, как правило, диагностируется в возрасте 20-40 лет и очень редко встречается в костях незрелого скелета [16, 17]. Клинические проявления включают боль, отек, выпот в суставах и ограничение движений.
Хирургическая резекция является универсальным стандартом лечения гигантоклеточной опухоли кости, направленным на предотвращение развития рецидивов, метастазов и сохранение функции пораженной конечности.
Варианты лечения опухоли включают внутриочаговое иссечение опухоли (кюретаж), экстенсивный кюретаж (кюретаж, сочетаемый с адъювантами, такими как ис пользование высокоскоростной фрезы, обработка костной полости фенолом, жидким азотом, запол нение костного дефекта метилметакрилатом) или сегментарную резекцию [18].
В связи с тем что гигантоклеточная опухоль является доброкачественной и в большинстве случаев локализуется вблизи сустава, ряд авторов [5, 19] предпочитает внутриочаговое иссечение опухоли, что сохраняет анатомию кости в области резекции [18]. Данный вид операции обеспечивает сохра нение функции вблизи расположенного сустава, однако характеризуется высокой частотой рециди ов — от 10 до 75% [3, 4, 20, 21]. Анализ результа тов лечения 621 пациента с гигантоклеточной опухолью кости в области коленного сустава показал, что при проведении внутриочагового иссечения опухоли рецидивы развивались в 56,1% случаев [5].
По результатам анализа эффективности кюретажа у больных с гигантоклеточной опухолью кости было установлено, что с увеличением агрессивности опухоли закономерно растет частота рецидивирования после операции, которая в латентной стадии составляет 7%, в активной стадии — 26%, в агрессивной стадии — уже 41% [19].
Адекватность оперативного лечения пациентов с гигантоклеточной опухолью кости зависит от распространенности и агрессивности опухоли. Сохранные операции в виде внутриочаговой эксцизии или краевой резекции с электрокоагуляци ей и аллопластикой выполняются при опухолях стадии I или II по Campanacci [11], т. е. при небольших размерах опухоли без нарушения целостности кортикальной пластинки и суставного хряща [4, 13, 24]. При интенсивном разрушении корти кальной пластинки, выраженном мягкотканном компоненте, рецидивах опухоли или разрушении суставного хряща и невозможности сохранить сустав, т. е. при опухолях стадии III, осуществляется сегментарная резекция суставного конца с реконструкцией дефекта [3, 4, 13, 14, 18, 19, 23]. Вопрос о лучшем методе реконструкции костного дефекта после сегментарной резекции дистального конца большеберцовой кости остается дискутабельным. Учитывая особенности анатомии и биомеханики го леностопного сустава, выполнение реконструктив ных операций в данной области всегда сопряжено с большими трудностями. В большинстве случаев применяется артродез или артропластика с использованием модульных или индивидуальных эндопротезов [25, 26].
До недавнего времени оптимальным способом реконструкции являлся артродез голеностопного сустава [27], однако выполнение артродезирова- ния требует длительной иммобилизации, нередко — проведения нескольких операций для достижения консолидации и стабильности голеностопного сустава. В послеоперационном периоде отсутствуют движения в голеностопном суставе, что вы зывает функциональные нарушения в суставах
среднего и переднего отделов стопы [25, 28]. Кроме того, артродез с биологической реконструкцией аутокостью или аллокостью ассоциируется с высоким риском несращения имплантатов с костью, развития переломов, инфекционно-воспалительных осложнений [26].
Эндопротезирование дистального конца большеберцовой кости и голеностопного сустава после резекции опухоли является альтернативой ампутации или артродезированию. Эндопротезирование обеспечивает немедленную стабильность, раннюю мобилизацию и нагрузку на стопу, позволяет достичь быстрого функционального восстановления и сохранения движений в голеностопном суставе [15]. Осложнениями эндопротезирования голеностопного сустава являются: инфицирование области имплантации эндопротеза, нестабильность и поломка компонентов эндопротеза, перипротезные переломы [26, 28, 29].
Поражение злокачественной или агрессивной доброкачественной опухолью дистального конца большеберцовой кости встречается редко, в связи с чем имеется очень небольшое число работ, по священных эндопротезированию голеностопного сустава после резекции дистального конца большеберцовой кости, пораженной опухолью [25, 26, 28, 30, 31]. Хорошие функциональные результаты были получены после резекции опухоли (двое больных с остеосаркомами, по одному больному с сар комой Юинга, лейомиосаркомой и гигантоклеточ ной опухолью) и эндопротезирования дистального конца большеберцовой кости у 5 больных, отка завшихся от ампутации [30].
Удовлетворительные результаты отмечены у 5 пациентов после резек ции и замещения эндопротезом злокачественных (4 остеосаркомы, 1 паростальная остеосаркома) или агрессивной доброкачественной (1 рецидивирующая гигантоклеточная опухоль кости) опухоли дис тального конца большеберцовой или малоберцовой кости [31]. Были оценены онкологические и функциональные результаты после резекции остеосарком (стадия II В по Enneking) и эндопротезирования дистального конца большеберцовой кости в группе больных из 6 пациентов. У 3 больных были получены хорошие результаты, у трех других пациентов, с большим мягкотканным компонентом опухоли, в связи с развитием местных рецидивов (2 пациента) или выраженного воспалительного процесса (1 пациент) была произведена ампутация [25 ].

Метод эндопротезирования дистального конца большеберцовой кости и голеностопного сустава после резекции опухоли пока используется редко, и долгосрочные результаты данного метода лече ния изучены недостаточно.
Заключение.
В представленном клиническом наблюдении пациентки с агрессивным течением гигантоклеточной опухоли, сопровождающимся интенсивным разрушением кортикальной пластинки с выраженным мягкотканным компонентом, прорастанием опухоли в суставной хрящ и невозможностью сохранить сустав, продемонстрирована возможность успешного проведения сегментарной резекции дистального суставного конца больше берцовой кости с реконструкцией дефекта индивидуальным онкологическим эндопротезом. С целью: совершенствования методики эндопротезирования при опухолях такой локализации необходимы дополнительные исследования с участием большею: числа пациентов и долгосрочным наблюдением.
ЛИТЕРАТУРА
2. Werner M. Giant cell tumour of bone; morphological, bio logical and histogenetical aspects. Int, Orthop. 2006; 30 (6>: 484-9. doi; 10.i007/s002S4-OQ6-0215-7.
3. Hu P., Zhao L., Zhang H. etal. Recurrence rates and risk factors for primary giant; cell tumors around the knee: a multicentre retrospective study in China. Sci. Rep. 2016; 6: 36332. doi: 10.l038/srep36332.
4. Klenke F.M., Wenger D.E., Inwards C.Y. et al. Giant cell tumor of bone; risk factors for recurrence. Clin. Orthop. Relat.. Res. 2011; 469 (2): 591-9. doi: 10.1007/sl 1999-010- I a" 1-7.
5. Niu X., Zhang Q., Hao L. et al. Giant cell tumor of the ex tremity: retrospective analysis of 621 Chinese patients from one institution. J. Bone Joint, Surg. Am 2012; 94 (5): 461-7. doi: 10.:2106/JBJS.J.01922,
6. Murphey M.D., Nomikos G.C., Flemming D.J. et Ш. From the archives of AFlP. Imaging of giant cell tumor and gi ant cell reparative granuloma of bone: radiologic-patho logic correlation, Radiographics, 2061; 21 (5): 1283
8. Osman IV., Jerbi Ш., Ben Abdelkrim S. et al. -Giant cell tumor of the lower end of tibia. Curettage and cement reconstruction. Foot Ankle, Surg. 2015- 21 (1); 16-20, doi: 10.1016 / j. f as.2 614.09.002.
9. Oda Y., Miura H., Tsuneyoshi.M. et al. Giant cell tumor of bone: oncological and functional results of long-term follow-up. Jpn. J. Clin. Oncol 1998; 28 (5): 323-8.
10. Jaffe H.L., Lichtenstein L., Portis R.B. Giant cell tumour of the hone. Its pathological appearance, grading, sup posed variant and treatment. Arch. Pathol 1940; 30: 993- 1031,
11. Campanacci M., Baldini N., Boriam S. Giant-cell tumor of bone. J, Bone Joint, Surg. Am 1087; 60 (1): 106-14.
12. Chakanm C.J., Forrester D.M., GottsegenCJ. etal. Giant cell tumor of bone: review, mimics, and new develop ments in treatment. Radiographics. 2013;. 33: 197-211. doi: 10.1148/rg.331125089.
13. KamalaA.F., Wrtryudia A., Effendia Z. et al. Management of aggressive giant cell tumor of calcaneal bone: A case report. Int. J. Surg. Case Rep. 2" 16: ,28: 176-181,. doi: I0.l016/j.i|scr.2016.09.038.
14. Macdonald D., Weber K. Giant cell tumor. In: Schwartz IT., ed. Orthopaedic knowledge update: mus culoskeletal tumors. American Academy of Orthopedic Surgeons; 2014: 133-9.
15. Faisham W.I., Zulmi W-, Halim A.S, et al. Aggressive gi ant cell tumour of bone. Singapore Med. J. 2006; 47 (8): 679-8,3.
16. Верченко Г.Н. Заболевание косшо-суставной систе мы. В кн.: Пальцев М.А.,, Пауков В.С„ Улумбрков 1). I ред. Патология: руководство. М.: Гэотар-Медиа; 2002; 565-07 [Berchenko G.N. Osteoarticular System diseas es. In: Paltsev M.A., Paukov V.S., Ulumbekov E.G., ed. Pathology: manual. Moscow: Geotar-Media; 2002: 565- 97 (in Russian)].
17. Athanasou N.A., Bansal M.,. Forsyth R. et al. Giant cell tumour of bone. In: Fletcher C.D., Bridge J.A., Hogen- doorn P.G., eds. WHO Glassification of Tumours of Soft Tissue and Bone. Lyon: IARC Press; 2013: 321-4.
18. SobU A., Agraw&l P., AgarwaJa S., Agrawal. P. Giant cell tumor of bone - an overview- Arch. Bone Jt. Surg, 2016; 4(1); 2-9. 10;,; Rock M; Curettage of giant cell tumor of ЩВ Factors in fluencing local recurrences and metastasis. Chir. Organ! Bov. 1990; 75 (1 suppl.): 204-5.
20. Balke M:., Schremper L., Gebert C. et al. Giant cell tumor of bone: Treatment and outcome of 214 cases. J. Cancer Res. Clin. Oncol. 2008; 184 (0); 969-78
22. Algawahmed H., Turgotte R., Farrokhyar F. et al. High speed burring with and without the use of surgical ad juvants in the intralesional management of giant cell tumor of bone: A systematic review and meta-analysis Sarcoma. 2010; pii: 586090.
23. Labs К., Perka C., Schmidt R.G. Treatment of stages 2 and 3 giant-cell tumor. Arch. Orthop. Trauma Surg. 2001; 121 (1-2):: 83-6. doi: 10.1007/S004020000158.
24. Blackley H.R., Wunder J.S., Davis A, et al. Treatment of giant-cell tumours of long bones, with curettage and bone-grafting. J,.Bone Joint. Surg. 1009; 81-A (6): 811-20,
25. Natarajan M.V., Annamalai K., Williams S. eft al. Limb salvage in distal tibial osteosarcoma using a custom mega prosthesis. Int, Orthop. 2000; 24(5): 282-4.
26. Shekkeris A.S., Hanna S.A., Sewell M.D. et: al. Endoprosthetic reconstruction of the distal tibia and: ankle joint after resection of primary bone tu mours. J; Bone Joint. Surg. Br: 2009; 01-B: 1378-82. doi: 10.1302/0301-620X.91B10.22643.
27. Casadei R., Ruggieri P., Giuseppe T. etal. Ankle resection arthrodesis in patients with bone tumors. Foot. Ankle Int. 1094; 15 (5): 242-0. doi: 10.1177/107110079401500.503.
28. Соколовский В.А., Алиев М.Д., Соколовский A.B., Сергеев II.C. Опыт эндопротезирования голеностопно го сустава при опухолевых поражениях дистального отдела большеберцовой кости. Вестник РОНЦ им. (I. Н. Блохина РАМН. 2011; 22 (1): 77-84 [Sokolovsky V.A., Aliyev M.D,, Sokolovsky A.V., Sergeyev P.S. Expedience of ankle joint endoprosthesis for tumors of distal tibia. Journal of M. Blokhin Russia Cancer Research Center: 2011; 22 (1): 77-84 (in Russian)].
29. Gadd R.J., BarvHck T.W., Paling E. et al. Assessment of a threWgrade classification of complications in total an kle replacement.. Foot. Ankle Int, 2014; 35 (5): 434-7. doi: 1(1,1177/1071100714524549.
30. Abudu A., Grimer R.J., Tillman R.M., Carter S.R. Endoprosthetic replacement of the distal tibia and ankle joint for aggressive bone tumours. Int. Orthop. 1999; 23 (5): 29T-4.
31. LeeS.H., Mm, H.S., Park Y.B. et al. Prosthetic reconstruc tion for tumours of the distal tibia and fibula. J. Bone Joint. Surg. Br. 1999: ill (5); 803-7.
Сведения об авторах:
Снетков А.И. — доктор мед. наук, проф., зав. отделением детскойортопедии;
Верченко Г.Н. — док тор мед. наук, профессор, зав. патологоанатомическим отделением;
Франтов А.Р. — канд. мед. наук, старший науч. сотр. отделения детской ортопедии;
Батраков С.Ю. — канд. мед. наук, вед. науч. сотр. того же отделения;
Котляров Р.С. — канд. мед. наук, врач того же отделения;
Кравец И.М. — аспирант того же отделения.
Теги: опухоль кости
234567 Начало активности (дата): 19.10.2024 14:18:00
234567 Кем создан (ID): 989
234567 Ключевые слова: гигантоклеточная опухоль кости, голеностопный сустав, опухоль, дети, подростки, эндопротезирование
12354567899
Похожие статьи
Метаболические нарушения костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитомРентген на дому 8 495 22 555 6 8
Алгоритм хирургического лечения пациентов с диафизарными дефектами костей предплечья после огнестрельных ранений
Повышение эффективности хирургического восстановления больших костных дефектов при посттравматическом остеомиелите конечностей
Связь белков экзосом с эффективностью терморадиохимиотерапии у больных c избыточной массой тела и раком прямой кишки: пилотное проспективное когортное исследование



