 05.08.2024
05.08.2024
Эндопротезирование голеностопного сустава у подростка с последствием гематогенного остеомиелита большеберцовой кости
Переход в хроническую стадию острого гематогенного остеомиелита у детей обусловлен различными причинами, одна из них — несвоевременность диагностики и лечения.
ВВЕДЕНИЕ
Острый гематогенный остеомиелит у детей является серьезным гнойно-септическим заболеванием, представляющим непосредственную угрозу жизни [1, 2, 3]. Даже несмотря на снижение частоты заболевания в последние годы и успехи антибактериальной терапии, риск перехода острого процесса в хронический остается достаточно высоким и оценивается в 30-40 % [2, 3]. В свою очередь, хроническая инфекция костей, вне зависимости от причины, остается одной из наиболее сложных проблем современной травматологии и ортопедии, купирование процесса в результате лечения нередко заканчивается стойкой инвалидизацией пациента вследствие тяжелых ортопедических последствий [4].
Представленный клинический случай наглядно демонстрирует проблемы своевременной диагностики, маршрутизации и лечения пациента подросткового возраста с острым гематогенным остеомиелитом большеберцовой кости и возникшими на его фоне ортопедическими осложнениями.
Цель работы — продемонстрировать клинический случай оказания помощи подростку с хроническим гематогенным остеомиелитом костей голени и обратить внимание на проблемы первичной диагностики и лечения.
МАТЕРИАЛЫ И МЕТОДЫ
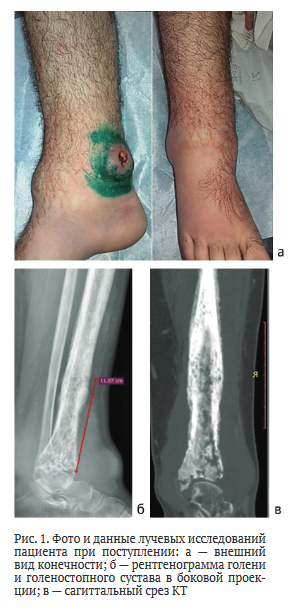
Пациент 17 лет, житель областного центра, поступил под наблюдение авторов с жалобами на боль, отек, свищ в области правой голени, невозможность опоры на правую нижнюю конечность.
Через четыре месяца от начала заболевания пациент госпитализирован в детское хирургическое отделение многопрофильного стационара (Москва) с диагнозом «хронический гематогенный остеомиелит нижней трети правой голени». Согласно документации, повторно выполнены остеоперфорации, методом посева выделен St. epidermidis (данные о чувствительности не указаны), проведен курс антибактериальной терапии (цефтриаксон, амикацин, ципрофлоксацин). Пациент выписан с рекомендацией планового хирургического лечения (вид планируемого вмешательства не указан). В течение 18 мес. неоднократно консультирован детскими хирургами и ортопедами, онкологом, исключившим опухолевый процесс и рекомендовавшим проведение санирующего вмешательства.
Поступил под наблюдение авторов публикации через 22 мес. с начала заболевания. При поступлении: общее самочувствие удовлетворительное; клинических признаков системной воспалительной реакции нет; нормотермия; ходит на костылях без опоры на правую нижнюю конечность. Абсолютная длина нижних конечностей: D < S на 1 см за счет укорочения голени.
Активные и пассивные движения в правом голеностопном суставе отсутствуют, попытки движений болезненны, опора из-за болей невозможна. В нижней трети правой голени и голеностопного сустава — выраженный отек мягких тканей, гиперэстезия; по передневнутренней поверхности — свищ-язва со скудным серозно-геморрагическим отделяемым (рис. 1, а).
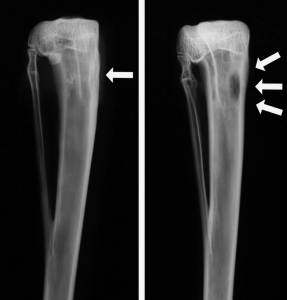
Движения и чувствительность в пальцах стопы сохранены. По данным лучевого обследования (рентгенография, КТ): диффузное поражение дистального эпиметадиафиза правой больше-берцовой кости с распространенной мелкоочаговой деструкцией, более крупными полостями с секвестрами, поражением суставной поверхности и сужением суставной щели (рис. 1, б).
Дебют заболевания произошел в возрасте 15 лет (2018 г.) в виде острого болевого синдрома, отека нижней трети правой голени, гипертермии до 38 °С. Осмотрен детским хирургом областной больницы, рекомендовано амбулаторное лечение: антибактериальная (амоксициллин + клавулановая кислота per os) и противовоспалительная терапии.
Госпитализирован через пять суток на фоне сохранения жалоб с диагнозом «острый гематогенный остеомиелит правой большеберцовой кости». Согласно представленной документации, выполнена остеоперфорация дистального метадиафиза правой большеберцовой кости, назначена антибактериальная терапия (цефтриаксон, гентамицин, линкомицин, метронидазол). Данные о бактериологическом исследовании материала из зоны патологического очага в медицинской документации отсутствуют. После выписки из стационара наблюдался детским хирургом амбулаторно. В течение трех месяцев сформировался свищ в нижней трети голени. Больному проведены перевязки, повторные курсы антибактериальной терапии.
РЕЗУЛЬТАТЫ
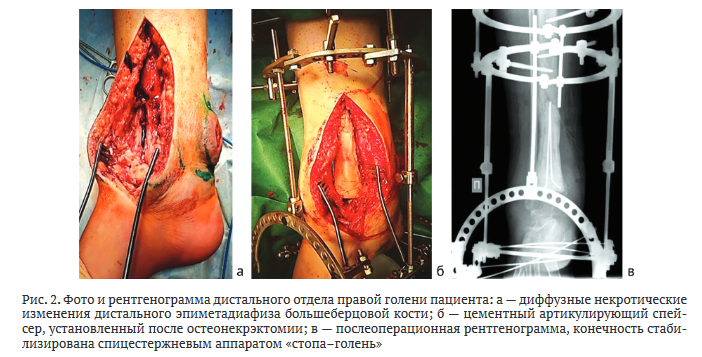
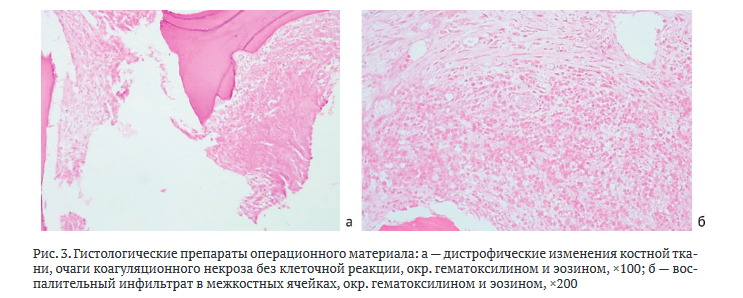
Учитывая характер заболевания и его длительность, патология расценена как хронический остеомиелит большеберцовой кости, сформировавшийся в исходе острого гематогенного остеомиелита. В связи с сохраняющимися местными признаками активного воспалительного процесса, выраженной функциональной недостаточностью голеностопного сустава и нарушением опорности нижней конечности принято решение о проведении этапного лечения. В качестве первого этапа определена радикальная санация. Пациенту выполнена остеонекрэктомия нижней трети голени, в том числе протяженная резекция дистального эпиметадиафиза большеберцовой кости в пределах здоровых тканей с установкой цементного спейсера с антибактериальным препаратом (гентамицин), иссечение свища-язвы области правого голеностопного сустава, стабилизация конечности спицестержневым аппаратом Илизарова в компоновке «стопа-голень» (рис. 2). Операционный материал (некротически измененная ткань кости) направлен на бактериологическое и гистологическое исследования.
В послеоперационном периоде на фоне антибактериальной терапии (цефазолин, рифампицин, ме- тронидазол) в течение семи дней сохранялся гипертермический синдром. После консультации клинического фармаколога выполнена смена терапии с переводом на сочетание амоксициллина с кла- вулановой кислотой и ванкомицина.
Гипертермический синдром купирован на пятые сутки. Общая длительность антибактериальной терапии составила 4 нед. с регрессом отека тканей и экссудативного процесса в зоне фистулэктомии и заживлением послеоперационных ран.
Пациент получал медикаментозную терапию, влияющую на местные трофические процессы (пенток- сифиллин, апротинин). Швы удалены на 20-е сутки. В течение 9 мес. после операции клинико-лабораторных признаков обострения воспалительного процесса не отмечали, что позволило приступить к следующему этапу хирургического лечения.
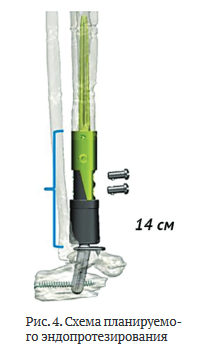
В рамках планирования реконструктивного этапа лечения с учетом протяженности (12 см) дефекта дистального эпиметадиафиза большеберцовой кости рассматривали два варианта восстановления опорности конечности: билокальный компрессионно-дистракционный остеосинтез с формированием артродеза голеностопного сустава и альтернативный вариант — эндопротезирование дистального отдела голени и голеностопного сустава.
Возможные варианты тактики, потенциальные осложнения, риски и исходы обсуждены с пациентом и законными представителями, которые от билокального остеосинтеза и артродеза отказались.
Учитывая протяженный пострезекционный дефект, изготовили индивидуальный модульный связанный эндопротез голеностопного сустава и дистального метадиафиза большеберцовой кости (рис. 4).
На фоне подтвержденной длительной клинико-лабораторной ремиссии проведен демонтаж аппарата внешней фиксации, трепан-биопсия тканей нижней трети голени, таранной и большеберцовой костей. В результате бактериологического исследования биоптатов роста микроорганизмов не выявлено.
Через 14 сут. после демонтажа аппарата внешней фиксации выполнено удаление цементного спейсера и эндопротезирование голеностопного сустава.
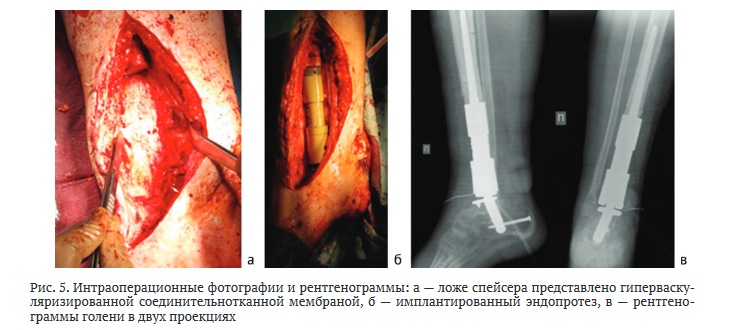
Интраоперационно макроскопически признаки инфекционно-воспалительной активности не обнаружены. Ложе спейсера выстлано гиперваскуляризированной соединительнотканной мембраной (рис. 5, а).
Проведена резекция диафиза большеберцовой кости и блока таранной кости на расчетную величину. После позиционирования примерочных компонентов проксимальный и дистальный модули установлены и фиксированы press-fit, связаны между собой (рис. 5, б, в). Послеоперационный период протекал без особенностей, заживление операционной раны — первичное. В результате бактериологического исследования операционного материала не выявлен рост микроорганизмов. Дозированная нагрузка на конечность разрешена через 2 нед. с последующим переходом к полной опоре через 1 мес. с момента операции.
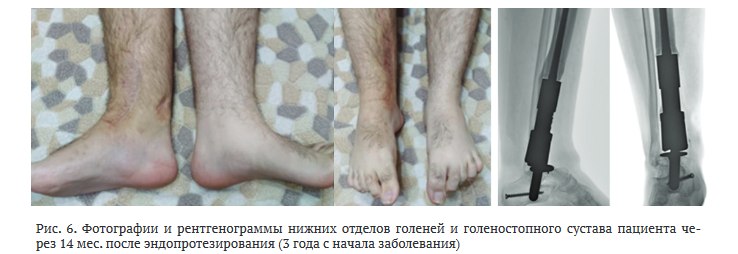
Оценка качества жизни по опроснику SF-36 [5] на момент первой госпитализации в клинику до хирургического лечения и через 14 мес. после эндопротезирования по домену физического статуса составила 25 и 49 баллов соответственно, по психологическому — 37 и 57 баллов. Оценка функции стопы по шкале AOFAS [6] до и после лечения — 50 и 77 баллов соответственно.
ОБСУЖДЕНИЕ
Диагностика и лечение острого гематогенного остеомиелита у детей представлены в современных учебных и научных публикациях [2, 3], в то время как хронический неспецифический остеомиелит, особенно рецидивирующий, в педиатрической практике достаточно редок. Именно поэтому его развитие и прогрессирование нередко сопровождается задержкой в диагностике и трудностями в выборе лечебной тактики [4].
Большинство авторов придерживается мнения о необходимости при хроническом остеомиелите радикальной резекции измененной кости (остеонекрэктомии) с заполнением пострезекционной полости костно-пластическим материалом с антибиотиком(-ами) [7-9], что должно предотвращать формирование гематомы, являющейся питательной средой для микроорганизмов, создавать локальное депо антибактериального препарата в терапевтической концентрации и способствовать восстановлению костной ткани. Однако при обширных деструкциях, требующих протяженных резекций, образующиеся костные дефекты не поддаются полноценной костной пластике. На сегодняшний день это определяет необходимость реконструкции с применением различных технологий: билокального остеосинтеза с использованием аппарата внешней фиксации [10], опционально в различных комбинациях с интрамедуллярным остеосинтезом [11, 12], техники Masquelet [13], а при дефектах мягких тканей - микрохирургической техники [14]. При поражении диафиза и/или метафиза трубчатой кости эти методики позволяют восстановить опороспособность и механическую ось конечности, сохранив пациенту возможность вернуться к обычному образу жизни. В случае вовлечения в деструкцию эпифиза нарушение функции сустава становится дополнительной проблемой, приводящей к инвалидизации.
T. Hikichi et al. представили клинический случай успешного устранения локального поражения инфекцией суставной поверхности пилона путем артропластики [15], в то время как обширные повреждения голеностопного сустава вынуждают хирургов прибегать к артродезированию [16]. Вместе с тем, развитие технологий эндопротезирования обеспечило им место в качестве альтернативы артродезу, а по мере усовершенствования материалов и моделей эндопротезов голеностопного сустава результаты обоих хирургических методов стали сопоставимыми [17-19]. Выживаемость имплантатов при этом составила 81-97,7 % на сроке 5 лет и 69-86 % на сроке 10 лет [20, 21]. К.С. Михайлов с соавт. на основе собственного опыта предложили алгоритм выбора между артродезированием и эндопротезированием [22]. Исследование статико-динамических показателей опороспособности и походки показало приближение последней к физиологичной через 24 мес. после эндопротезирования, что говорит о целесообразности сохранения подвижности в голеностопном суставе [23], при этом при возникновении осложнений эндопротезирования голеностопного сустава предлагается выполнение артродеза [24].
Проблема состоит в том, что весь представленный опыт относится к классическому эндопротезированию при первичных и вторичных крузартрозах, при которых, как правило, отсутствуют значительные костные деструкции.
Замещение сегмента кости с одномоментным эндопротезированием сустава выполняют при онкологических процессах. А.В. Соколовский с соавт. на основании опыта использования модульных эндопротезов голеностопного сустава у 20 пациентов за 11 лет в 39,4 % случаев отметили механические и немеханические осложнения, потребовавшие повторных вмешательств, в том числе с полной заменой эндопротеза [25]. В свою очередь, В.Ю. Карпенко с соавт. за 10 лет в 3 (33,3 %) из 9 случаев установленных модульных эндопротезов голеностопного сустава были вынуждены провести этапные операции из-за нестабильности и инфекционных осложнений [26]. Следует обратить внимание и на то, что, по данным систематического обзора литературы, проведенного Z. Zhao et al., биологическая реконструкция дистального отдела большеберцовой кости с артродезом голеностопного сустава имеет лучшие функциональные результаты при сопоставимой частоте осложнений в сравнении с модульным эндопротезированием при опухолях [27].
Особенность проблемы эндопротезирования голеностопного сустава состоит также в том, что в доступной литературе мы не встретили данных о замещении этого сегмента при последствиях остеомиелита. В нашем случае билокальный остеосинтез в аппарате внешней фиксации с артродезом голеностопного сустава представлялся наиболее очевидным способом восстановления опорности конечности. Тем не менее, пациент и его родители после разъяснения всех возможных осложнений выбрали именно альтернативный вариант, позволивший, по крайней мере, на период последующего наблюдения сохранить также и подвижность в суставе. В настоящее время пациент продолжает находиться под динамическим наблюдением и сохраняет риски развития поздних осложнений. Однако сам факт положительного результата позволяет расширить показания к эндопротезированию голеностопного сустава в сторону этиологической группы постинфекционных поражений и снизить возрастные ограничения к применению данного метода.
ЗАКЛЮЧЕНИЕ
Представленный клинический случай демонстрирует актуальность проблемы организации помощи пациентам детского и подросткового возраста с инфекционно-деструктивными поражениями скелета. Несмотря на оказание амбулаторной и стационарной помощи в условиях многопрофильного медицинского учреждения (регионального и федерального центра), отмечена сложность в определении современной тактики специалистами и, как следствие, длительная диагностическая и лечебная пауза. Это привело к усложнению клинического статуса и хронизации первично острого гематогенного остеомиелита.
В то же время, полученный результат наглядно демонстрирует возможность сохранения опорной и двигательной функции голеностопного сустава благодаря эндопротезированию с применением индивидуального модульного протеза, выполненному после купирования распространенного гнойновоспалительного процесса.
Безусловно, объективное суждение об оптимальности подобной тактики возможно только по мере накопления опыта и отслеживания отдаленных результатов эндопротезирования. В связи с этим, дизайн (клиническое наблюдение) и ограниченный после операции срок прослеженного катамнеза (14 мес.) следует рассматривать как ограничения достоверности представленной публикации.
Эшонова Т.Д. Острый гематогенный остеомиелит у детей. Педиатрия. Журнал им. Г.Н. Сперанского. 2016;95(2):146-152. Детская хирургия: национальное руководство. Под ред. Исаков Ю.Ф., Дронов А.Ф. М.: ГЭОТАР-Медиа; 2009:1168.
Шамик В.Б., Новошинов Г.В., Биналиев И.О. и др. Основные принципы диагностики и лечения острого гематогенного остеомиелита длинных костей у детей в условиях хирургического стационара. Современные проблемы науки и образования. 2022;(6-1):124. doi: 10.17513/spno.32229
Зорин В.И., Зуев М.Е. Инфекционные осложнения в детской травматологии и ортопедии (анализ клинической серии). Ортопедия, травматология и восстановительная хирургия детского возраста. 2023;11(3):361-370. doi: 10.17816/PTORS430201
Ware JE Jr, Sherbourne CD. The MOS 36-item short-form health survey (SF-36). I. Conceptual framework and item selection. Med Care. 1992;30(6):473-483.
Kitaoka HB, Alexander IJ, Adelaar RS, et al. Clinical Rating Systems for the Ankle-Hindfoot, Midfoot, Hallux, and Lesser Toes. Foot Ankle Int. 1997;18(3):187-188. doi: 10.1177/107110079701800315
Ellur V, Kumar G, Sampath JS. Treatment of Chronic Hematogenous Osteomyelitis in Children With Antibiotic Impregnated Calcium Sulphate. JPediatr Orthop. 2021;41(2):127-131. doi: 10.1097/BP0.0000000000001723
Lazzeri S, Montagnani C, Zanardi A, et al. Bioactive glass in the treatment of chronic osteomyelitis in children: Description of four consecutive cases and literature review. Injury. 2022;53(10):3317-3321. doi: 10.1016/j.injury.2022.07.014
Kojima KE, de Andrade E Silva FB, Leonhardt MC, et al. Bioactive glass S53P4 to fill-up large cavitary bone defect after acute and chronic osteomyelitis treated with antibiotic-loaded cement beads: A prospective case series with a minimum 2-year follow-up. Injury. 2021;52 Suppl 3:S23-S28. doi: 10.1016/j.injury.2021.05.030
Белокрылов Н.М., Белокрылов А.Н., Антонов Д.В., Щепалов А.В. Этапное лечение больного с огнестрельным ранением голени из ружья с дефектом кости и мягких тканей в условиях остеомиелита. Пермский медицинский журнал. 2019;36(6):95-101. doi: 10.17816/pmj36695-101
Бондаренко А.В., Плотников И.А., Гусейнов Р.Г. Лечение посттравматических дефектов диафиза большеберцовой кости методом комбинированного последовательного билокального и блокирующего остеосинтеза. Политравма. 2020;(1):23-30. doi: 10.24411/1819-1495-2020-10004
Щепкина Е.А., Соломин Л.Н., Корчагин К.Л., Сабиров Ф.К. Сравнительная оценка замещения посттравматических дефектов бедренной и большеберцовой костей по Илизарову и поверх интрамедуллярного стержня. Медико-биологические и социально-психологические проблемы безопасности в чрезвычайных ситуациях. 2021;(2):80-88. doi: 10.25016/2541-7487-2021-0-2-80-88
Shi J, Yang X, Song M, et al. Clinical effects of early debridement, internal fixation, and Masquelet technique for childhood chronic haematogenous osteomyelitis of long bones. J Orthop SurgRes. 2023;18(1):11. doi: 10.1186/s13018-022-03478-7
Кутянов Д.И., Родоманова Л.А. Использование технологий реконструктивно-пластической микрохирургии при лечении пациентов с патологией области голеностопного сустава. Травматология и ортопедия России. 2013;19(2):39-46.
Hikichi T, Matsubara H, Ugaji S, et al. Large Osteochondral Defects of the Distal Tibia Plafond After Septic Arthritis of the Ankle Joint Treated by Arthrodiastasis and Iliac Bone Graft: A Case Report. J Foot Ankle Surg. 2020;59(4):857-862. doi: 10.1053/j.jfas.2020.03.001
Hartmann R, Grubhofer F, Waibel FWA, et al. Treatment of hindfoot and ankle infections with Ilizarov external fixator or spacer, followed by secondary arthrodesis. J Orthop Res. 2021;39(10):2151-2158. doi: 10.1002/jor.24938
Стоянов А.В., Емельянов В.Г., Плиев Д.Г., Михайлов К.С. Эндопротезирование голеностопного сустава (обзор литературы). Травматология и ортопедия России. 2011;17(1):144-152. doi: 10.21823/2311-2905-2011-0-1-144-152
Котельников Г.П., Иванов В.В., Николаенко А.Н. и др. Эндопротезирование голеностопного сустава. Гений ортопедии. 2021;27(5):645-657. doi: 10.18019/1028-4427-2021-27-5-645-657
Мирошников Д.Л., Сабодашевский О.В., Афаунов А.А. и др. Эндопротезирование и артродез голеностопного сустава. Сравнение результатов лечения. Инновационная медицина Кубани. 2018;(2):29-36.
Бобров Д.С., Артёмов К.Д., Эндопротезирование голеностопного сустава: особенности и исходы вмешательства (обзор литературы). Кафедра травматологии и ортопедии. 2021;44(2):30-40. doi: 10.17238/issn2226-2016.2021.2.30-40
Бурков Д.В., Мурылев В.Ю., Буркова И.Н. и др. Результаты эндопротезирования голеностопного сустава в раннем и среднесрочном периоде наблюдений. Кафедра травматологии и ортопедии. 2021;44(2):49-56. doi: 10.17238/ issn2226-2016.2021.2.49-56
Михайлов К.С., Емельянов В.Г., Тихилов Р.М. и др. Обоснование выбора способа оперативного лечения пациентов с терминальными стадиями артроза голеностопного сустава. Травматология и ортопедия России. 2016;22(1):21-32. doi: 10.21823/2311-2905-2016-0-1-21-32
Павлов Д.В., Воробьева О.В. Клинико-биомеханическая оценка статико-динамических показателей после эндопротезирования голеностопного сустава. Вопросы травматологии и ортопедии. 2012;5(4):7-11.
Норкин И.А., Зуев П.П., Барабаш Ю.А. и др. Хирургическое лечение пациентов с тотальной неудачей эндопротезирования голеностопного сустава (систематический обзор). Политравма. 2021;(4):69-75. doi: 10.24412/1819-
1495-2021-4-69-75
Соколовский, А.В., Соколовский В.А., Алиев М.Д. Отдаленные результаты индивидуализированного первичного и повторного онкологического эндопротезирования области голеностопного сустава при поражении доброкачественными и злокачественными опухолями кости. Саркомы костей, мягких тканей и опухоли кожи. 2020;12(2-3):5-15. doi: 10.17650/2070-9781-2020-21-3-5-15
Карпенко В.Ю., Бухаров А.В., Курильчик А.А. и др. Эндопротезирование при опухолевом поражении дистальных отделов конечностей. Онкология. Журнал им. П.А. Герцена. 2017;6(5):31-36. doi: 10.17116/onkolog20176531-36
Zhao Z, Yan T, Guo W, et al. Surgical options and reconstruction strategies for primary bone tumors of distal tibia: A systematic review of complications and functional outcome. J Bone Oncol. 2018;14:100209. doi: 10.1016/j. jbo.2018.100209
Информация об авторах:
Вячеслав Иванович Зорин — кандидат медицинских наук, доцент
Алексей Игоревич Бердес — кандидат медицинских наук
Дмитрий Александрович Глухов — кандидат медицинских наук
Теги: эндопротезирование
234567 Начало активности (дата): 05.08.2024 14:38:00
234567 Кем создан (ID): 989
234567 Ключевые слова: эндопротезирование, голеностопный сустав, остеомиелит, цементный спейсер, хирургическая инфекция, детская ортопедия, клинический случай
12354567899
Похожие статьи
Влияние моноклонального блокатора IL-6 на течение асептического некроза головки бедренной кости в эксперименте (пилотное исследование)Рентген на дому 8 495 22 555 6 8
Альтернативный способ измерения параметров сагиттального баланса у пациентов в положении сидя и стоя
В столичных клиниках оборудованы рентген-операционные и работают роботы-ортопеды
Системные особенности клеточного иммунитета и процессы ремоделирования субхондральной кости при ранних проявлениях идиопатического гонартроза, сопровождающегося синовитом



