 03.03.2024
03.03.2024
Реконструкция тазобедренного сустава у молодых пациентов с диспластическим коксартрозом
Значение суставосберегающих реконструктивных вмешательств у пациентов с развившимся диспластическим коксартрозом остается дискутабельным.
Введение
Известно, что одной из причин развития дегенеративных и дистрофических изменений в хряще при диспластическом коксартрозе является избыточное давление между суставными поверхностями, обусловленное уменьшением площади их контакта [1, 2]. Указанное состояние может быть связано с нарушением пространственного положения, формы, соотношения суставных компонентов [3, 4]. Существует мнение, что устранение или максимально возможная компенсация данных механических причин оказывает положительное влияние на течение патологического процесса в суставе [5,6]. На этой гипотезе базируется целесообразность применения суставосберегающих реконструктивных операций.
Значение указанных вмешательств в условиях развившегося артроза остается дискутабельным [7]. Ранний остеоартроз рассматривается многими специалистами как противопоказание к данному вмешательству в связи с опасностью быстрого прогрессирования патологического процесса [8, 9]. Согласно противоположной точке зрения, тройная остеотомия таза может быть альтернативой раннему эндопротезированию [7, 10]. Среди других неблагоприятных прогностических факторов выделяют выраженное недоразвитие и деформацию вертлужной впадины, значительное проксимальное и латеральное смещение головки бедренной кости, нарушение ее сферичности [11, 12, 13].
Цель исследования — оценка ближайших и среднесрочных результатов реконструктивных вмешательств, выполненных у молодых пациентов с диспластическим коксартрозом.
Материал и методы
Дизайн исследования
Выполнено ретроспективное когортное исследование. Проанализированы результаты лечения 30 пациентов (27 женщин, 3 мужчин) с дис- пластическим коксартрозом в возрасте от 14 до 40 лет. Пациенты были разделены на две группы с учетом возраста. Первую группу составили 19 пациентов в возрасте 14-18 лет (15,2±0,5 лет), вторую группу — 11 пациентов в возрасте 19-40 лет (25,5±1,5 лет).
Во всех наблюдениях патологический процесс был следствием врожденной дисплазии тазобедренного сустава.
Критерии включения: I-II степени артроза, выраженная дисплазия вертлужной впадины (угол Tonnis >20°), II-III степени дислокации по классификации Tonnis [14], угол Wiberg <5°, период наблюдения не менее двух лет.
Критерии исключения: 0 и III степени артроза, умеренная дисплазия вертлужной впадины (угол Tonnis <20°), I степень дислокации, угол Wiberg >5°, период наблюдения менее 2 лет.
Техника хирургических вмешательств
Проведены внесуставные суставосберегающие реконструктивные вмешательства, показания к которым устанавливали с учетом типа суставных поверхностей и величины индекса конгруэнтности суставных поверхностей (ICAS) [16]. В 27 случаях при величине индекса конгруэнтности 1,1 — 1,5 производили реориентацию вертлужной впадины посредством остеотомии таза (22 наблюдения) или периацетабулярной остеотомии (5 наблюдений). По характеру нарушения целостности кости периацетабулярная остеотомия соответствовала методике R. Ganz однако отличалась от нее способом изменения пространственного положения и фиксации ацетабулярного фрагмента. В 10 наблюдениях (ICAS >1,5) остеотомия таза была дополнена остеотомией подвздошной кости для изменения пространственного положения свода впадины. В 2 случаях (ICAS <1,1) остеотомия таза сочеталась с формированием навеса по L. Staheli для увеличения объема впадины [19]. Во всех наблюдениях производилось реконструктивное вмешательство на проксимальном отделе бедренной кости. В большинстве случаев (21) использовали межвертельную остеотомию для коррекции шеечно-диафизарных нарушений во фронтальной и горизонтальной плоскостях. В 9 наблюдениях выполнена двойная чрезвертельная остеотомия. Остеотомированные фрагменты и сустав при выполнении остеотомии таза фиксировали аппаратом Илизарова. В процессе лечения осуществляли декомпрессию сочленения. Продолжительность аппаратного лечения составила 73,0±3,2 дня. При выполнении периацетабулярной остеотомии применяли комбинированный остеосинтез (остеотомию тазовой кости фиксировали винтами, сустав и фрагменты бедренной кости — аппаратом). Длительность аппаратного лечения составляла 40,0±2,0 дней. Продолжительность реабилитационного периода после демонтажа аппарата — 9,3±0,4 мес.
Оценка результатов
Функциональные исходы оценивали по шкале D’Aubigne - Postel, рентгенологические показатели — по критериям Severin, Tonnis и по системе оценки НМИЦ ТО им. Г.А. Илизарова.
Рентгенологические признаки патологии определяли по рентгенограммам тазобедренного сустава, выполненным в переднезадней проекции. Определяли следующие рентгенографические показатели: угол наклона опорной поверхности впадины (WBS), ацетабулярный коэффициент (AC), индексы сферичности впадины (ISA) и головки (ISH), индекс конгруэнтности суставных поверхностей (ICAS), угол Wiberg (CEA), степень покрытия головки крышей впадины (AHI), показатель краниального смещения (SL), угол латерального смещения (LDA). Выраженность артроза определяли по классификации Tonnis. Для определения характера суставных поверхностей использовали модифицированные авторами статьи критерии Coleman [16].
Статистический анализ
Анализ результатов исследования проводили с помощью программного обеспечения Microsoft Excel 2010. Из количественных данных составляли невзвешенные вариационные ряды.
Определяли средние, их ошибку и статистическую значимость. Полученные данные обрабатывались с помощью методов непараметрической статистики с использованием U-критериев Вилкоксона, Манна - Уитни.
Результаты
Исходный функциональный показатель в первой группе составил 14,7±0,1 баллов: боль — 4,50±0,13; объем движений — 4,8±0,2; двигательная активность — 4,6±0,15. Ведущие рентгенологические признаки патологии — ацетабулярная дисплазия и децентрация головки бедра. Средний показатель наклона опорной поверхности был 39,5±2,0°, AC — 130,0±5,4 (100-200). Показатель костного покрытия составил 0,35±0,06 (0,20-0,60). Распределение суставов по степени дислокации: II — 12, III— 7. Распределение суставов по степени артроза по Tonnis: I — 13, II — 6. Распределение суставов по типу конгруэнтности по Coleman: I — 9, II — 6, III — 3, IV — 1.
Исходный функциональный показатель во второй группе составил 13,1±0,5 баллов: боль — 4,50±0,15, обьем движений — 4,40±0,25, двигательная активность — 4,20±0,15. Средний показатель наклона опорной поверхности — 34,0±2,5°, AC — 170±5 (140-210), показатель костного покрытия — 0,42±0,05 (0,4-0,6). Распределение суставов по степени дислокации: II — 10, III — 1; по степени артроза по Tonnis: I — 8, II — 3; по типу конгруэнтности по Coleman: I — 7, II- 4.
Результаты проанализированы в сроки от 2 до 18 лет. В первой группе средний срок наблюдения составил 6,8±1,5 года, во второй группе — 4,1±0,7 года.
Более высокий функциональный результат получен у пациентов первой группы (16,0±0,5 балла), прирост составил 1,3 балла. В 15 наблюдениях результат расценен как хороший (15-16 баллов), в 3 — как удовлетворительный (12-14 баллов). У одного пациента функциональный показатель составил 11 баллов, что соответствовало неудовлетворительному результату. Во второй группе средний показатель увеличился на 1,9 балла и составил 15,0±0,4 балла. В 7 наблюдениях констатирован хороший результат лечения, в 4 — удовлетворительный.
По данным рентгенографии в обеих группах констатировано статистически значимое улучшение показателей, характеризующих состояние вертлужной впадины и суставные соотношения (табл. 1).
Рентгенографические результаты в первой группе по критериям Severin: Ia — 7, IIa — 7, IIb — 2, III — 3. Выраженность артроза осталась без изменений в 13 случаях, прогрессировала на одну степень в одном суставе, уменьшилась в 4 случаях. У одного пациента констатировано прогрессирование артроза на две степени. Распределение суставов по критериям Tonnis: I cr. — 16, II ст. — 2, III — 1. В 5 суставах улучшилась конгруэнтность суставных поверхностей. Распределение суставов по типу конгруэнтности по Coleman: I тип — 14, II тип — 2, III тип — 3. В соответствии с критериями, разработанными в ФГБУ «Национальный медицинский исследовательский центр травматологии и ортопедии им. акад. Г.А. Илизарова», в 14 наблюдениях результат расценен как хороший (2,70±0,03), в 4 — как удовлетворительный (1,98±0,08). Неудовлетворительный исход (1,60) констатирован в одном случае. Удельный вес хороших результатов составил 74%.
Пример наблюдения из первой группы представлен на рисунке 1.

Рентгенологические результаты пациентов второй группы по критериям Severin: Ia — 3, IIa — 6, III — 2. Выраженность артроза осталась без изменений в 10 случаях, прогрессировала на одну степень в одном суставе.
Распределение суставов по критериям Tonnis: I ст. — 7, II ст. — 4.
В трех суставах улучшилась конгруэнтность суставных поверхностей. Распределение суставов по типу конгруэнтности по Coleman: I тип — 9, II тип — 1, IV — 1.
Пример наблюдения из второй группы представлен на рисунке 2.
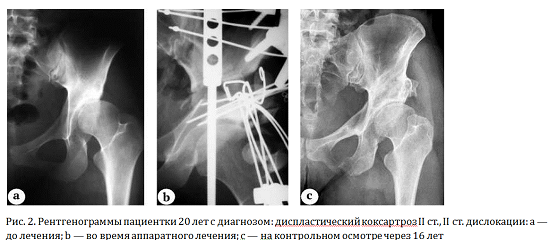
В соответствии с критериями НМИЦ ТО им. Г.А. Илизарова в 7 наблюдениях результат расценен как хороший (2,56±0,01), в 3 — как удовлетворительный (2,10±0,05).
Неудовлетворительный исход (1,36) констатирован в одном случае. Удельный вес хороших результатов составил 63%.
Осложнения
В 3 наблюдениях первой группы отмечено поверхностное воспаление мягких тканей вокруг фиксирующих элементов аппарата, которое было купировано консервативными мероприятиями. В одном наблюдении произошел внутрисуставной перелом фиксирующих элементов, потребовавший дополнительного оперативного вмешательства.
Обсуждение
Не отрицая известных преимуществ и высокой эффективности эндопротезирования, следует отметить, что у подростков и молодых взрослых с коксартрозом диспластического генеза этот метод не всегда может быть операцией выбора в связи с высокой вероятностью повторного, как правило, более агрессивного вмешательства [20]. Поэтому одним из путей ортопедической реабилитации данной категории пациентов считается совершенствование и более широкое внедрение суставосберегающих операций. Теоретически восстановление суставных соотношений путем изменения пространственного положения и формы суставных компонентов должно способствовать снижению внутрисуставного давления и оказывать положительное влияние на течение патологического процесса в суставе [7, 17].
В настоящее время принято считать, что адекватное реконструктивное вмешательство замедляет прогрессирование артроза, но не предупреждает его [21]. Вместе с тем, согласно данным литературы, удельный вес суставов, в которых после выполнения хирургического вмешательства происходит прогрессирование артроза, варьирует от 5 до 31% [22, 23, 24]. В 5-15% наблюдений после выполнения суставосберегающего вмешательства потребовалось эндопротезирование [25, 26, 27]. Среди прогностически неблагоприятных факторов отмечают возраст, признаки развившегося артроза, выраженную дисплазию впадины, проксимальное и латеральное смещение головки, ее деформацию, дисконгруэнтность суставных поверхностей [11, 12, 13, 28, 29, 30]. По данным А.А. Корыткина с соавторами, в группе пациентов старше 18 лет с дисплазией тазобедренного сустава с минимальной дислокацией и без выраженных дегенеративных изменений в течение первых трех лет после реконструктивного вмешательства в 6% наблюдений потребовалось эндопротезирование [31]. Согласно результатам М.М. Камоско с соавторами, в группе пациентов подросткового возраста с признаками развившегося артроза в конце реабилитационного периода в 7% наблюдений констатирована декомпенсация сочленения в виде быстрого прогрессирования дегенеративно-дистрофических изменений, потребовавшая замены сустава [32].
Из анализируемой нами группы исключены пациенты, которые, по мнению R. Trousdale и M.E. Cabanela, являются оптимальными кандидатами для выполнения суставосберегающего вмешательства (0 ст. артроза, I ст. дислокации, сферичная головка, умеренная ацетабулярная дисплазия) [33]. Удельный вес суставов с II степенью артроза составил 30%. III степень дислокации отмечена в 8 суставах, деформация головки — в 4.
Удельный вес суставов, в которых выявлено прогрессирование артроза, составил 6,7%. Во всех случаях до операции имела место I степень артроза. У пациента подросткового возраста мы связываем неблагоприятный исход с техническими погрешностями при операции (внутрисуставное расположение фиксирующих элементов). У пациентки второй группы прогрессирование патологического процесса, вероятно, обусловлено сформировавшейся дисконгруэнтностью суставных поверхностей.
Ограниченное число пациентов и небольшой средний срок наблюдения не позволяют объективно оценить влияние реконструктивной операции на патологический процесс. Тем не менее следует отметить, что, несмотря на наличие неблагоприятных прогностических показателей, в большинстве наблюдений суставосберегающее вмешательство не привело к декомпенсации сочленения.
По данным ряда авторов, восстановление суставных соотношений может способствовать стабилизации и даже регрессу дегенеративнодистрофических изменений в суставе [34, 35, 36]. При этом удельный вес суставов с обратным развитием дегенеративно-дистрофических изменений варьирует от 6 до 91% [32, 34, 36]. Такая разница может быть связана с исходной степенью артроза, а также с различными критериями интерпретации результатов рентгенографии [10, 14, 32]. В нашем исследовании положительная динамика была отмечена в 4 суставах только в первой группе. В 80% случаев структурные изменения компонентов суставов оставались на прежнем уровне, что дает основание говорить о замедлении прогрессирования деформирующего артроза.
Анализ результатов лечения в возрастном аспекте показал, что, несмотря на более выраженные исходные анатомические нарушения, в первой группе были достигнуты более высокие функциональные результаты.
Рентгенологические результаты в обеих группах статистически значимо не отличались. Вероятно, это объясняется более высокими адаптационными возможностями подростков.
Согласно данным литературы, при выполнении реориентирующих остеотомий чаще отмечаются осложнения в виде гетеротопической оссификации (4-8%), неврологических расстройств (1-15%), формирования ложных суставов (1-2%) [22, 25, 26, 27]. В анализируемых группах пациентов все осложнения, удельный вес которых составил 13,3%, были связаны с применением аппаратной фиксации. В одном случае осложнение существенно повлияло на результат лечения.
Использование аппарата Илизарова для фиксации остеотомированных костных фрагментов было отличительной особенностью технологии, примененной при лечении больных обеих групп. Недостатками ее являются существенные неудобства для пациента, необходимость продолжительного врачебного контроля и длительный реабилитационный период (8-10 мес.). Согласно данным литературы, при использовании современных внутренних фиксаторов продолжительность восстановительного периода может быть сокращена до 3-6 мес. [36]. Возможно, указанная разница частично обусловлена различными критериями завершения реабилитационного периода. Мы считаем, что полная нагрузка на конечность (окончание восстановительного периода) допустима при восстановлении подвижности в сочленении в функционально выгодном диапазоне и силы ягодичных мышц. Не менее важным фактором, способствующим увеличению длительности процесса восстановления, является продолжительная (70-75 дней) фиксация тазобедренного сустава, которая способствует увеличению его контрактуры. Это один из спорных элементов технологии. С одной стороны, известно, что иммобилизация сустава вызывает дегенеративные изменения суставного хряща. С другой стороны, клинические данные показывают, что продолжительная фиксация сустава в сочетании с поддерживающей дистракцией не приводит к его необратимым изменениям. Мы предполагаем, что неартикулирующая аппаратная фиксация сустава с элементами декомпрессии является одним из факторов, обеспечивающих взаимную адаптацию суставных компонентов после восстановления суставных соотношений. Анализ представленных результатов в известной степени подтверждает это предположение.
К преимуществам методики можно отнести раннюю двигательную активность пациента и нагрузку на конечность, снижение технической сложности и травматичности операции, возможность управления положением костных фрагментов и суставных компонентов в процессе операции и в послеоперационном периоде. Использование аппарата обеспечивает необходимую мобильность впадины и практически исключает замедленную консолидацию в местах выполнения остеотомий.
Заключение
Литература [
-
Gala L., Clohisy J.C., Beaule P.E. Hip Dysplasia in the Young Adult. J Bone Joint Surg Am. 201б;98(1):63-73. doi: 10.2106/JBJS.O.00109.
-
Trousdale R. Acetabular Osteotomy. Clin Orthop Relat Res. 2004;(429):182-187.
-
Min B.W., Kang C.S., Lee K.J., Bae K.C., Cho C.H., Choi J.H. et al. Radiographic Progression of Osteoarthritis after Rotational Acetabular Osteotomy: Minimum 10-Year Follow-up Outcome According to the Tonnis Grade. Clin Orthop Surg. 2018;10(3):299-306. doi: 10.4055/cios.2018.10.3.299.
-
Johnsen K., Goll R., Reikeras O. Acetabular dysplasia as an aetiological factor in development of hip osteoarthritis. Int Orthop. 2009;33(3):653-657. doi: 10.1007/s00264-008-0554-7.
-
Leunig M., Siebenrock K.A., Ganz R. Rationale of periacetabular osteotomy and background work. Instr CourseLect. 2001;50:229-238.
-
Millis M.B., Murphy S.B., Poss R. Osteotomies about the hip for the prevention and treatment of osteoarthrosis. Instr Course Lect. 1996;45:209-226.
-
Janssen D., Kalchschmidt K., Katthagen B.D. Triple pelvic osteotomy as treatment for osteoarthritis secondary to developmental dysplasia of the hip. Int Orthop. 2009;33(6):1555-1559. doi: 10.1007/s00264-008-0718-5.
-
S0balle K. Pelvic osteotomy for acetabular dysplasia. Acta Orthop Scand. 2003;74(2)
Yasunaga Y., Ochi M., Terayama H., Tanaka R., Yamasaki T., Ishii Y. Rotational acetabular osteotomy for advanced osteoarthritis secondary to dysplasia of the hip. J Bone Joint Surg Am. 2006;88(9):1915-1919. doi: 10.2106/JBJS.E.00715.
-
Okano K., Enomoto H., Osaki M., Shindo H. Rotational acetabular osteotomy for advanced osteoarthritis secondary to developmental dysplasia of the hip. J Bone Joint Surg Br. 2008;90(1):23-26. doi: 10.1302/0301-620X.90B1.19665.
-
Hartig-Andreasen C., Troelsen A., Thillemann T.M., S0balle K. What factors predict failure 4 to 12 years after periacetabular osteotomy? Clin Orthop Relat Res. 2012;470(11):2978-2987. doi: 10.1007/s11999-012-2386-4.
-
Troelsen A., Elmengaard B., S0balle K. Medium- term outcome of periacetabular osteotomy and predictors of conversion to total hip replacement. J Bone Joint Surg Am. 2009;91(9):2169-2179. doi: 10.2106/JBJS.H.00994.
-
Wells J., Millis M., Kim Y.J., Bulat E, Miller P., Matheney T. Survivorship of the Bernese Periacetabular Osteotomy: What Factors are Associated with Longterm Failure? Clin Orthop Relat Res. 2017;475(2): 396-405. doi: 10.1007/s11999-016-4887-z.
-
Tonnis D. Congenital dysplasia and dislocation of the hip. Berlin: Springer-Verlag; 1987. 506 р.
-
D’aubigne R.M., Postel M. Functional results of hip arthroplasty with acrylic prosthesis. J Bone Joint Surg Am. 1954;36-A(3):451-475.Teplenky M., Mekki W., Oleinikov E. Ilizarov Technique with Proximal Femoral and Triple Pelvic Osteotomy for the Treatment of Adolescent Developmental Dysplasia of the Hip. Rev Bras Ortop (Sao Paulo). 2020;55(2):232- 238. doi: 10.1055/s-0039-3400737.
Сведения об авторах
ФГБУ «Национальный медицинский исследовательский центр травматологии и ортопедии им. акад. Г.А. Илизарова» Минздрава России г. Курган, Россия
Тёпленький Михаил Павлович — д-р мед. наук, заведующий отделением
Олейников Евгений Владимирович — канд. мед. наук, младший научный сотрудник
Бунов Вячеслав Сергеевич — канд. мед. наук, ведущий научный сотрудник
Фозилов Джонибек Турдиевич — аспирант
Теги: тазобедренный сустав
234567 Начало активности (дата): 03.03.2024 18:09:00
234567 Кем создан (ID): 989
234567 Ключевые слова: тазобедренный сустав, диспластический коксартроз, реконструкция, суставосберегающие операции
12354567899
Похожие статьи
Расчет индекса коморбидности как фактора риска рецидива перипротезной инфекции после установки спейсера коленного суставаИзометрия как предиктор результата остеосинтеза при переломах задних отделов вертлужной впадины
Рентген на дому 8 495 22 555 6 8
Профилактика, диагностика и лечение тромбоэмболических осложнений в травматологии и ортопедии: методические рекомендации
Раскол керамического вкладыша эндопротеза тазобедренного сустава: клинический случай



