 27.02.2024
27.02.2024
Отдаленные результаты и осложнения хирургического лечения пациентов с разрывами ахиллова сухожилия
В исследование были включены пациенты, прошедшие хирургическое лечение по поводу разрыва ахиллова сухожилия с использованием миниинвазивных и открытых методов сшивания.
ВВЕДЕНИЕ
Ахиллово сухожилие является самым крупным и прочным сухожилием в человеческом теле, образованным из пучков сухожилий поверхностных мышц задней группы голени: двух головок икроножной и камбаловидной мышц. Из всех сухожильных повреждений разрывы ахиллова сухожилия встречаются чаще всего [1-4].
Частота разрывов ахиллова сухожилия среди спортсменов профессионального и любительского уровня составляет 18 случаев на 100 000 человек [5], в общей популяции - от 8 до 24 случаев на 1 000 000 населения, при этом частота растет [6-9]. Так, по данным Датского Национального регистра, за последние 20 лет встречаемость данных повреждений значимо возросла с 27 до 31 случая на 100 000 населения [10]. При этом разрывы ахиллова сухожилия встречаются у мужчин в 5 раз чаще, чем у женщин [11]. По данным Национального регистра Швеции, частота острых повреждений ахиллова сухожилия за последние годы возросла с 47 до 55,2 случаев на 100 000 среди мужчин (17 %) и с 12 до 14,7 на 100 000 среди женщин (14,7 %) [10]. Для профессиональных спортсменов данные повреждения имеют особое значение, так как способны вывести спортсмена из строя на долгое время, а в некоторых случаях приводят к окончанию карьеры молодого атлета [12-14] До 30 % спортсменов после хирургического лечения не возвращаются к привычным спортивным нагрузкам [13, 15].
Длина сухожилия составляет около 15 см (11-26 см), а средняя ширина - около 6,8 см (4,5-8,6 см) [16]. В большинстве случаев разрывы ахиллова сухожилия происходят на середине его длины, на 2-6 см проксимальнее точки крепления к пяточному бугру [17, 18]. Менее распространены дистальные отрывы, в том числе авульсионные переломы пяточной кости [19]. При этом большинство дистальных повреждений ахиллова сухожилия сопряжено с наличием длительно существующих дегенеративных изменений [20].
Анализ распространённости разрывов ахиллова сухожилия среди разных возрастных групп выявил два основных пика: 40 лет и 60-65 лет [2, 4, 21]. Первый пик обусловлен спортивными травмами, тогда как второй чаще характеризуется повреждением сухожилия на фоне ранее существовавших дегенеративных изменений [7]. Наибольшее количество разрывов пяточного сухожилия в популяции, по разным литературным данным, принадлежит спортивной травме (60-70 %) [22-24]. Наиболее распространенными видами спорта, при которых встречаются разрывы ахиллова сухожилия, являются футбол, теннис, игры с мячом в помещении (баскетбол, волейбол), прыжковые и беговые дисциплины легкой атлетики, американский футбол и бейсбол [25, 26].
На сегодняшний день в литературе нет единого мнения относительно оптимального метода лечения пациентов с разрывами ахиллова сухожилия [27, 28]. С одной стороны, хирургическое лечение позволяет снизить риск повторного разрыва и достичь более высоких функциональных результатов, с другой стороны - оно имеет ряд осложнений, в том числе инфекционных и неврологических.
В зависимости от типа и высоты повреждения, давности травмы и наличия сопутствующей патологии сшивание пяточного сухожилия может быть выполнено с использованием открытого доступа, мини-инвазивного доступа в проекции разрыва или подкожно. Открытое сшивание в течение многих лет оставалось «золотым стандартом», обеспечивая высокую прочность и низкий риск повторного разрыва [29, 30]. Негативным фактором этого метода сшивания является некротизирование краев послеоперационной раны и высокий риск инфекционных осложнений. Многие авторы отдают предпочтения подкожному сшиванию, характеризующемуся более низкими инфекционными рисками, но более высокими рисками развития нейропатии n. suralis.
Согласно данным McMahon, результаты открытого сшивания и сшивания по методике mini open сопоставимы по количеству осложнений в виде повторных разрывов, инфекционных осложнений, тромбоза вен нижних конечностей, формирования контрактур и нейропатии n. suralis [31]. По данным D. Baumfeld c соавт., субъективные результаты при использовании открытой и подкожной методики сшивания сопоставимы [32].
Частота разрывов ахиллова сухожилия среди спортсменов профессионального и любительского уровня составляет 18 случаев на 100 000 человек [5], в общей популяции - от 8 до 24 случаев на 1 000 000 населения, при этом частота растет [6-9]. Так, по данным Датского Национального регистра, за последние 20 лет встречаемость данных повреждений значимо возросла с 27 до 31 случая на 100 000 населения [10]. При этом разрывы ахиллова сухожилия встречаются у мужчин в 5 раз чаще, чем у женщин [11]. По данным Национального регистра Швеции, частота острых повреждений ахиллова сухожилия за последние годы возросла с 47 до 55,2 случаев на 100 000 среди мужчин (17 %) и с 12 до 14,7 на 100 000 среди женщин (14,7 %) [10]. Для профессиональных спортсменов данные повреждения имеют особое значение, так как способны вывести спортсмена из строя на долгое время, а в некоторых случаях приводят к окончанию карьеры молодого атлета [12-14] До 30 % спортсменов после хирургического лечения не возвращаются к привычным спортивным нагрузкам [13, 15].
Длина сухожилия составляет около 15 см (11-26 см), а средняя ширина - около 6,8 см (4,5-8,6 см) [16]. В большинстве случаев разрывы ахиллова сухожилия происходят на середине его длины, на 2-6 см проксимальнее точки крепления к пяточному бугру [17, 18]. Менее распространены дистальные отрывы, в том числе авульсионные переломы пяточной кости [19]. При этом большинство дистальных повреждений ахиллова сухожилия сопряжено с наличием длительно существующих дегенеративных изменений [20].
Анализ распространённости разрывов ахиллова сухожилия среди разных возрастных групп выявил два основных пика: 40 лет и 60-65 лет [2, 4, 21]. Первый пик обусловлен спортивными травмами, тогда как второй чаще характеризуется повреждением сухожилия на фоне ранее существовавших дегенеративных изменений [7]. Наибольшее количество разрывов пяточного сухожилия в популяции, по разным литературным данным, принадлежит спортивной травме (60-70 %) [22-24]. Наиболее распространенными видами спорта, при которых встречаются разрывы ахиллова сухожилия, являются футбол, теннис, игры с мячом в помещении (баскетбол, волейбол), прыжковые и беговые дисциплины легкой атлетики, американский футбол и бейсбол [25, 26].
На сегодняшний день в литературе нет единого мнения относительно оптимального метода лечения пациентов с разрывами ахиллова сухожилия [27, 28]. С одной стороны, хирургическое лечение позволяет снизить риск повторного разрыва и достичь более высоких функциональных результатов, с другой стороны - оно имеет ряд осложнений, в том числе инфекционных и неврологических.
В зависимости от типа и высоты повреждения, давности травмы и наличия сопутствующей патологии сшивание пяточного сухожилия может быть выполнено с использованием открытого доступа, мини-инвазивного доступа в проекции разрыва или подкожно. Открытое сшивание в течение многих лет оставалось «золотым стандартом», обеспечивая высокую прочность и низкий риск повторного разрыва [29, 30]. Негативным фактором этого метода сшивания является некротизирование краев послеоперационной раны и высокий риск инфекционных осложнений. Многие авторы отдают предпочтения подкожному сшиванию, характеризующемуся более низкими инфекционными рисками, но более высокими рисками развития нейропатии n. suralis.
Согласно данным McMahon, результаты открытого сшивания и сшивания по методике mini open сопоставимы по количеству осложнений в виде повторных разрывов, инфекционных осложнений, тромбоза вен нижних конечностей, формирования контрактур и нейропатии n. suralis [31]. По данным D. Baumfeld c соавт., субъективные результаты при использовании открытой и подкожной методики сшивания сопоставимы [32].
Цель работы - анализ отдалённых результатов хирургического лечения пациентов с разрывом пяточ¬ного сухожилия при использовании различных методов сшивания, оценка развившихся осложнений и субъективных данных.
Материалы и методы
В исследование были включены пациенты, прошедшие хирургическое лечение по поводу разрыва пяточного сухожилия с октября 2010 года по апрель 2020 года. При сшивании ахиллова сухожилия использовали следующие методы: миниинвазивный и открытый. Мининвазивный метод включал в себя подкожный шов и сшивание с выполнением поперечного мини-доступа в проекции разрыва (mini-open). Все операции проводили в положении пациентов на животе под спинальной анестезией и внутривенной седацией.
При использовании техники mini open и открытом сшивании использовали пневматический турникет на проксимальную треть бедра.
Показаниями для миинвазивного сшивания являлись свежие первичные разрывы ахиллова сухожилия.
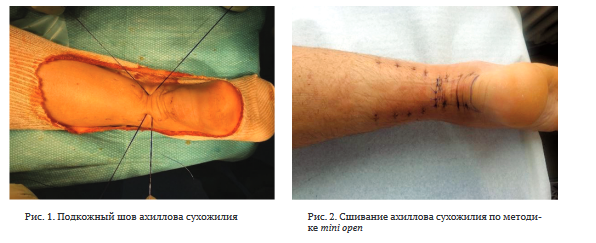
Выбор в сторону подкожного сшивания или техники mini open осуществляли в зависимости от предпочтений хирурга. При подкожном сшивании использовали классическую технику шва по Bunnel – Сuneo с завязыванием и погружением узлов через два прокола в проекции разрыва (рис. 1). При использовании техники mini open выполняли поперечный доступ в проекции разрыва длиной до 4 см, через который производили оценку сопоставления концов сухожилия и погружение узлов (рис. 2).
Показаниями для миинвазивного сшивания являлись свежие первичные разрывы ахиллова сухожилия.
Выбор в сторону подкожного сшивания или техники mini open осуществляли в зависимости от предпочтений хирурга. При подкожном сшивании использовали классическую технику шва по Bunnel – Сuneo с завязыванием и погружением узлов через два прокола в проекции разрыва (рис. 1). При использовании техники mini open выполняли поперечный доступ в проекции разрыва длиной до 4 см, через который производили оценку сопоставления концов сухожилия и погружение узлов (рис. 2).
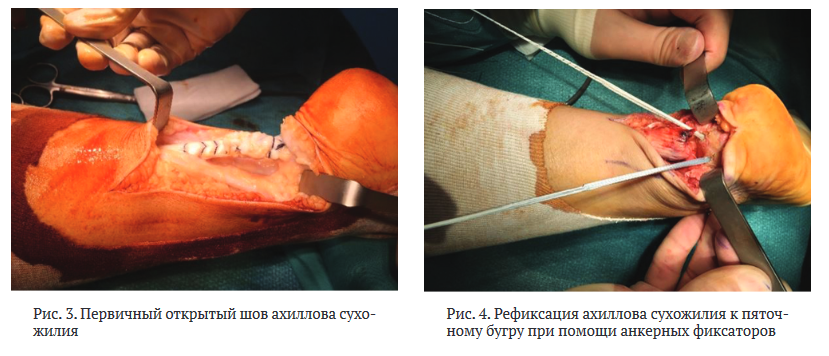
Показаниями для открытого сшивания ахиллова сухожилия являлись первичные разрывы у профессиональных спортсменов, застарелые разрывы (4-6 недель от момента травмы и более), повторные разрывы, дегенеративные разрывы на фоне длительно существующей тендинопатии или предшествующих инъекций гормональных препаратов, отрывы сухожилия от пяточного бугра. Для открытого сшивания использовали S-образный, медиальный или срединный доступы с полной визуализацией концов разорванного сухожилия (рис. 3). Тип доступа при отрытом сшивании определяли в зависимости от высоты и давности разрыва, а также планируемого вида реконструкции.
При наличии диастаза между концами сухожилия более 20 мм выполняли его реконструкцию по Чернавскому, по Краснову или V-Y пластику. При необходимости дополняли её использованием аутотрансплантата из сухожилия полусухожильной мышцы. При отрыве ахиллова сухожилия от пяточного бугра выполняли его рефиксацию к пяточной кости при помощи анкерных фиксаторов (рис. 4).
При наличии диастаза между концами сухожилия более 20 мм выполняли его реконструкцию по Чернавскому, по Краснову или V-Y пластику. При необходимости дополняли её использованием аутотрансплантата из сухожилия полусухожильной мышцы. При отрыве ахиллова сухожилия от пяточного бугра выполняли его рефиксацию к пяточной кости при помощи анкерных фиксаторов (рис. 4).
Послеоперационная реабилитация включала в себя ограничение осевой нагрузки в течение 6 недель, иммобилизацию в эквинусном положении стопы в течение 3 недель с последующим выведением стопы в нейтральное положение с продолжением иммобилизации с 4 по 6 неделю с момента операции.
В послеоперационном периоде фиксировали наличие осложнений: повторный разрыв, инфекционные осложнения, тромбоз вен нижних конечностей, нейропатию n. suralis.
На контрольном осмотре результат оценивали по шкалам American Orthopaedic Foot and Ankle Society scale (AOFAS) и The Achilles tendon Total Rupture Score (ATRS). Также пациентам было предложено ответить на следующие вопросы: «Удовлетворены ли Вы результатами операции?», «Согласились ли бы Вы на операцию, зная заранее о ее результатах?». Вариантами ответа были: «точно да», «скорее да», «скорее нет» и «точно нет».
Статистическая обработка данных проводилась при помощи статистической программы Statistica 12.0, Stat Soft Inc. Для проверки нормальности распределения данных использовали тест Колмогорова - Смирнова. При нормальном распределении количественные данные представлены в виде сред¬нее ± ошибка, при распределении, отличном от нормального, количественные данные представлены в виде медианы и интерквартильного размаха (ИКР).
Поскольку во всех группах признаки имели распределение, отличное от нормального, для статистических гипотез при сравнении числовых данных нескольких несвязанных группах использовали критерий Краскела - Уоллиса.
Критический уровень статистической значимости принимали 5 % (р < 0,05).
Для выявления факторов, влияющих на конечные результаты лечения, и определения причинно-следственных связей была использована модель логистической регрессии. Для формирования мо¬дели использовали все доступные факторы (признаки), а полученные результаты проверяли ме¬тодом кросс-валидации. В качестве факторов были использованы первичные входные данные: возраст (< 40 лет / > 40 лет), пол (м/ж), индекс массы тела (< 25 / > 25), сроки с момента травмы (< 72 часов / > 72 часов), опыт хирурга (более 25 лет и менее), уровень спортивной активности (про¬фессиональный, любительский, не занимается), наличие инъекций глюкокортикостероидов (ГКС) в анамнезе в область пяточного сухожилия (да/нет), тип использованного шовного материала (рассасывающийся/нерассасывающийся), использование аутотрансплантатов (да/нет), тип послеоперационной иммобилизации (гипсовая повязка/ортез), использование турникета интраоперационно (да/нет), тип шва пяточного сухожилия (мини-инвазивный/открытый).
В послеоперационном периоде фиксировали наличие осложнений: повторный разрыв, инфекционные осложнения, тромбоз вен нижних конечностей, нейропатию n. suralis.
На контрольном осмотре результат оценивали по шкалам American Orthopaedic Foot and Ankle Society scale (AOFAS) и The Achilles tendon Total Rupture Score (ATRS). Также пациентам было предложено ответить на следующие вопросы: «Удовлетворены ли Вы результатами операции?», «Согласились ли бы Вы на операцию, зная заранее о ее результатах?». Вариантами ответа были: «точно да», «скорее да», «скорее нет» и «точно нет».
Статистическая обработка данных проводилась при помощи статистической программы Statistica 12.0, Stat Soft Inc. Для проверки нормальности распределения данных использовали тест Колмогорова - Смирнова. При нормальном распределении количественные данные представлены в виде сред¬нее ± ошибка, при распределении, отличном от нормального, количественные данные представлены в виде медианы и интерквартильного размаха (ИКР).
Поскольку во всех группах признаки имели распределение, отличное от нормального, для статистических гипотез при сравнении числовых данных нескольких несвязанных группах использовали критерий Краскела - Уоллиса.
Критический уровень статистической значимости принимали 5 % (р < 0,05).
Для выявления факторов, влияющих на конечные результаты лечения, и определения причинно-следственных связей была использована модель логистической регрессии. Для формирования мо¬дели использовали все доступные факторы (признаки), а полученные результаты проверяли ме¬тодом кросс-валидации. В качестве факторов были использованы первичные входные данные: возраст (< 40 лет / > 40 лет), пол (м/ж), индекс массы тела (< 25 / > 25), сроки с момента травмы (< 72 часов / > 72 часов), опыт хирурга (более 25 лет и менее), уровень спортивной активности (про¬фессиональный, любительский, не занимается), наличие инъекций глюкокортикостероидов (ГКС) в анамнезе в область пяточного сухожилия (да/нет), тип использованного шовного материала (рассасывающийся/нерассасывающийся), использование аутотрансплантатов (да/нет), тип послеоперационной иммобилизации (гипсовая повязка/ортез), использование турникета интраоперационно (да/нет), тип шва пяточного сухожилия (мини-инвазивный/открытый).
В качестве конечных результатов использовали факт возникновения послеоперационных осложнений - развития инфекции или повторного разрыва. Были построены несколько моделей, в которых факты возникновения разных видов послеоперационных осложнений рассматривались либо как разные события, либо как одно событие. Большинство изучаемых признаков носило качественный характер, и для проведения корректного статистического анализа все эти признаки были преобразованы методом бинарного кодирования. Далее была выполнена нормализация данных, и все значения были приведены к единой шкале.
Исследование одобрено этическим комитетом учреждения и проводилось в соответствии с этически¬ми стандартами, изложенными в Хельсинкской декларации.
Исследование одобрено этическим комитетом учреждения и проводилось в соответствии с этически¬ми стандартами, изложенными в Хельсинкской декларации.
РЕЗУЛЬТАТЫ
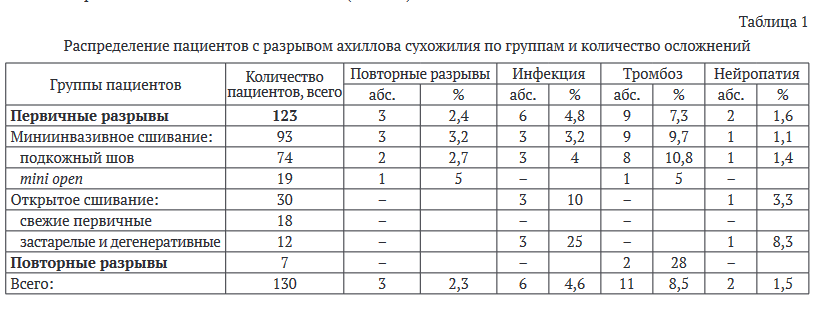
Были проанализированы результаты хирургического лечения 130 пациентов с разрывом ахиллова сухожилия: 123 пациента с первичным повреждением и 7 пациентов с повторным. Медиана возраста пациентов, включенных в исследование, составила 40 лет (ИКР 36-48 лет). Медиана срока наблюдения составила 7 лет (ИКР 5-10 лет).
Среди пациентов с первичным разрывом в 60 % случаев (74/123) было выполнено подкожное сшивание, в 16 % (19/123) - сшивание по методике mini open, в 24 % (30/123) - открытое сшивание пяточного сухожилия.
Все мининвазивные операции были выполнены по поводу свежего повреждения ахиллова сухожилия. За период наблюдения повторный разрыв сухожилия был выявлен у 2 пациентов после подкожного сшивания и у 1 пациента после сшивания по методике mini open. Этим пациентам в последующем было выполнено открытое сшивание пяточного сухожилия. В группе открытого сшивания 18 операций были выполнены по поводу свежего травматического повреждения пяточного сухожилия, 12 операций - по поводу первичного дегенеративного или застарелого разрыва. Последующих разрывов после открыто¬го сшивания диагностировано не было. Всем пациентам после повторного разрыва пяточного сухожилия операцию выполняли открытым способом. За время наблюдения после подкожного шва ахиллова сухожилия были диагностированы следующие осложнения: в 4,1 % (3/74) случаев - инфекционные осложнения, в 10,8 % (8/74) - тромбоз глубоких вен нижних конечностей и в 1,4 % (1/74) - нейропатия n. suralis. После сшивания по методике mini open в послеоперационном периоде в 5,2 % случаев (1/19) был выявлен тромбоз глубоких вен нижних конечностей, других осложнений в данной группе пациентов диагностировано не было. При открытой методике сшивания первичных разрывов ахиллова сухожилия в 10 % случаев (3/30) были выявлены инфекционные осложнения и в 3,3 % (1/30) - нейропатия n. suralis. Анализ анамнестических данных показал, что среди 3 пациентов, у которых были выявлены инфекционные осложнения после открытого сшивания, двоим ранее выполнялись инъекции гормнальных препаратов в область ахиллова сухожилия. У пациентов с повторным разрывом ахиллова сухожилия инфекционных и неврологических осложнений диагностировано не было, в 2 случаях был выявлен тромбоз вен нижних конечностей (табл. 1.)
Нам не удалось выявить значимой связи между исследованными факторами (первичные данные) и развитием послеоперационных осложнений. Тем не менее, было выявлено, что инъекция ГКС в область пяточного сухожилия, открытый шов пяточного сухожилия, использование аугментирующих лент или аутотрансплантатов повышает вероятность развития инфекционных осложнений.
Данные субъективных опросников были получены от 32 пациентов из группы подкожного сшивания, 9 пациентов из группы сшивания по методике mini open, 13 пациентов из группы открытого сшивания первичных разрывов, а также 5 пациентов с повторным разрывом пяточного сухожилия (табл. 2).
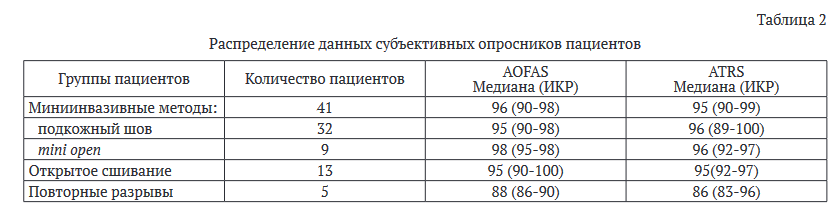
В группе подкожного сшивания медиана по шкале AOFAS составила 95 баллов (ИКР 90-98), по шкале ATRS - 96 баллов (ИКР 89-100).
При ответе на вопрос: «Удовлетворены ли Вы результатами операции?» в группе подкожного сшивания 69 % (22/32) пациентов выбрали вариант «точно да», 31 % (10/32) пациентов - «скорее да», «скорее нет» и «точно нет» - не ответил никто из опрошенных. При ответе на вопрос: «Согласились ли бы Вы на операцию, зная заранее о ее результатах?» среди пациентов мы полу¬чили следующие результаты: «точно да» - 63 % (20/32), «скорее да» - 34 % (11/32), «скорее нет» - 3 % (1/32), «точно нет» - не ответил никто.
В группе сшивания по методике mini open медиана по шкале AOFAS составила 98 баллов (ИКР 98-100), по шкале ATRS - 95 баллов (ИКР 92-97). При ответе на вопрос: «Удовлетворены ли Вы результатами операции?» в группе mini open 67 % (6/9) пациентов выбрали вариант «точно да», 33 % (3/9) пациентов - «скорее да», «скорее нет» и «точно нет» - не ответил никто из опрошенных. При ответе на вопрос: «Согласились ли бы Вы на операцию, зная заранее о ее результатах?» среди пациентов мы получили следующие результаты: «точно да» - 78 % (7/9), «скорее да» - 22 % (2/9), «скорее нет» и «точно нет» - не ответил никто из опрошенных.
После открытого сшивания медиана по шкале AOFAS составила 95 баллов (ИКР 90-100), по шкале ATRS - 95 баллов (ИКР 92-97). При ответе на вопросы: «Удовлетворены ли Вы результатами операции?» и «Согласились ли бы
После открытого сшивания медиана по шкале AOFAS составила 95 баллов (ИКР 90-100), по шкале ATRS - 95 баллов (ИКР 92-97). При ответе на вопросы: «Удовлетворены ли Вы результатами операции?» и «Согласились ли бы
Вы на операцию, зная заранее о ее результатах?» в группе первичного открытого сшивания ахиллова сухожилия 69 % (9/13) пациентов выбрали вариант «точно да», 23 % (3/13) пациентов - «скорее да», «точно нет» ответил 1 пациент - 8 % (1/13). Статистически значимой разницы в данных субъективных опросниках между группами подкожного сшивания, сшивания по методике mini open и открытого сшивания первичных разрывов получено не было (р > 0,05) (рис. 5 и 6).
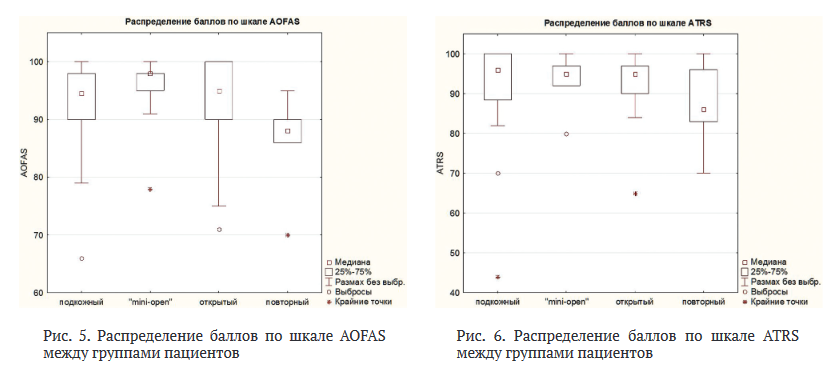
В группе сшивания повторных разрывов пяточного сухожилия медиана по шкале AOFAS составила 88 баллов (ИКР 86-90), по шкале ATRS - 86 баллов (ИКР 83-96), что ниже, чем после первичного сшивания, однако статистически достоверных различий получено не было (р > 0,05). При ответе на вопрос: «Удовлетворены ли Вы результатами операции?» 80 % (4/5) пациентов выбрали вариант «точно да», 20 % (1/20) пациентов ответили «скорее да». При ответе на вопрос: «Согласились ли бы Вы на операцию, зная заранее о ее результатах?» 100 % пациентов выбрали ответ «точно да».
ОБСУЖДЕНИЕ
Хирургическое лечение разрывов ахиллова сухожилия направлено на восстановление функции в максимально короткие сроки, возвращение к спортивной активности, хороший косметический эффект и субъективную удовлетворённость пациента. Выбор оптимального метода хирургического лечения вызывает много противоречий.
Частота повторных разрывов после мини-инвазивного сшивания в нашем исследовании составила 3,2 %: 2 случая после подкожного сшивания и 1 случай после сшивания с использованием поперечного доступа в проекции разрыва. Наши данные сопоставимы с результатами мета-анализов B. Yang et al. и A. Grassi et al., где частота повторных разрывов ахиллова сухожилия при использовании миниинвазивных методов сшивания составила 3,1 % и от 0 до 4 % соответственно [14, 33]. При открытом сшивании в нашей работе повторных разрывов диагностировано не было. При этом в исследовании B. Yang et al. частота повторных разрывов после открытого сшивания составила 2,7 %, в исследовании A. Grassi et al. - 0-6 %. Эти отличия могут быть объяснимы небольшой группой пациентов для открытого сшивания в нашей работе, а также включением в анализ результатов пациентов с дегенеративными и застарелыми разрывами пяточного сухожилия.
Количество инфекционных осложнений после миниинвазивного шва пяточного сухожилия в нашем исследовании составило 3,2 %, при использовании открытого доступа - 10 %. Многие литературные источники свидетельствуют о более высоком риске инфекционных осложнений после первичного открытого сшивания [14, 34]. A. Grassi et al. проанализировали результаты лечения более 350 пациентов и показали достоверно меньшее количество инфекционных осложнений при использовании миниинвазивных методов [33]. Кроме того, исследователи рассчитали, что каждые 10 операций миниинвазивного шва ахиллова сухожилия, вместо открытого, позволяют избежать одного инфекционного осложнения. По данным мета-анализа D. Soew et al., количество инфекционных осложнений после подкожного шва ахиллова сухожилия составило 2,9 %, что сопоставимо с данными, полученными в нашей работе [35]. При оценке частоты послеоперационных осложнений большинство работ включают в исследование только свежие первичные разрывы ахиллова сухожилия. Так, в исследовании D. Fell et al., инфекционные осложнения после открытого сшивания были диагностированы в 3 % случаев, что меньше, чем в нашей работе, однако авторы не включали в анализ застарелые (более 21 дня с момента травмы) повреждения [36]. Все инфекционные осложнения после открытого сшивания в нашем исследовании были диагностированы у пациентов с застарелыми или дегенеративными разрывами. J. Ahmad et al. оценивали результаты открытого сшивания застарелых и повторных разрывов ахиллова сухожилия и выявили поверхностные инфекционные осложнения в 9,4 % случаев, глубокие - в 3,1 % [37].
Частота повторных разрывов после мини-инвазивного сшивания в нашем исследовании составила 3,2 %: 2 случая после подкожного сшивания и 1 случай после сшивания с использованием поперечного доступа в проекции разрыва. Наши данные сопоставимы с результатами мета-анализов B. Yang et al. и A. Grassi et al., где частота повторных разрывов ахиллова сухожилия при использовании миниинвазивных методов сшивания составила 3,1 % и от 0 до 4 % соответственно [14, 33]. При открытом сшивании в нашей работе повторных разрывов диагностировано не было. При этом в исследовании B. Yang et al. частота повторных разрывов после открытого сшивания составила 2,7 %, в исследовании A. Grassi et al. - 0-6 %. Эти отличия могут быть объяснимы небольшой группой пациентов для открытого сшивания в нашей работе, а также включением в анализ результатов пациентов с дегенеративными и застарелыми разрывами пяточного сухожилия.
Количество инфекционных осложнений после миниинвазивного шва пяточного сухожилия в нашем исследовании составило 3,2 %, при использовании открытого доступа - 10 %. Многие литературные источники свидетельствуют о более высоком риске инфекционных осложнений после первичного открытого сшивания [14, 34]. A. Grassi et al. проанализировали результаты лечения более 350 пациентов и показали достоверно меньшее количество инфекционных осложнений при использовании миниинвазивных методов [33]. Кроме того, исследователи рассчитали, что каждые 10 операций миниинвазивного шва ахиллова сухожилия, вместо открытого, позволяют избежать одного инфекционного осложнения. По данным мета-анализа D. Soew et al., количество инфекционных осложнений после подкожного шва ахиллова сухожилия составило 2,9 %, что сопоставимо с данными, полученными в нашей работе [35]. При оценке частоты послеоперационных осложнений большинство работ включают в исследование только свежие первичные разрывы ахиллова сухожилия. Так, в исследовании D. Fell et al., инфекционные осложнения после открытого сшивания были диагностированы в 3 % случаев, что меньше, чем в нашей работе, однако авторы не включали в анализ застарелые (более 21 дня с момента травмы) повреждения [36]. Все инфекционные осложнения после открытого сшивания в нашем исследовании были диагностированы у пациентов с застарелыми или дегенеративными разрывами. J. Ahmad et al. оценивали результаты открытого сшивания застарелых и повторных разрывов ахиллова сухожилия и выявили поверхностные инфекционные осложнения в 9,4 % случаев, глубокие - в 3,1 % [37].
Частота тромбоза вен нижних конечностей при использовании мини-инвазивных методик в нашей работе составила 9,7 %, а среди пациентов, которым выполнялось открытое сшивание, на дооперационном этапе тромбоз был выявлен в 8,1 % случаев, что потребовало имплантации кава-фильтров. Выявление тромбоза на предоперационном этапе в группе открытого сшивания связано с включением в анализ пациентов с застарелыми повреждениями пяточного сухожилия. Полученные данные сопоставимы с ранее опубликованными, так, K.C. Caolo et al. выявили тромбоз глубоких вен в 8,5 % случаев после мини-инвазивного сшивания ахиллова сухожилия и в 9 % при открытом сшивании [38].
Многие исследователи указывали, что при использовании чрескожных и мини-инвазивных методик риск развития нейропатии n. suralis выше, чем при открытых методиках сшивания ахиллова сухожилия [14, 39]. Однако в последующем, в нескольких мета-анализах достоверных различий в частоте неврологических осложнений при сравнении открытых и мини-инвазивных методик показано не было [33, 35]. По нашим данным, частота нейропатии икроножного нерва составила 1,1 % при использовании мини-инвазивных методик и 3,3 % при использовании открытого доступа, статистически достоверной разницы также выявлено не было (p > 0,05).
Большинство работ указывает на сопоставимые субъективные результаты при сравнении мини-инвазивных и открытых методов сшивания. Средний балл по шкале AOFAS по данным мета-анализа B. Yang et al. составил 95,9 при подкожном сшивании и 98,4 при открытом сшивании, в исследовании D. Baumfiend et al. - 95,3 и 98,2 соответственно [14, 32]. Наши данные сопоставимы с опубликованными ранее: в группе с использованием подкожного шва медиана по AOFAS составила 95 баллов, по шкале ATRS - 96 баллов, в группе сшивания по методике mini open медиана по шкале AOFAS составила 98 баллов, по шкале ATRS - 95 баллов. В группе открытого сшивания медиана по шкалам AOFAS и ATRS составила 95 и 95 баллов. После сшивания повторных разрывов медиана по шкале AOFAS составила 88 баллов, по шкале ATRS - 86 баллов. Наши данные указывают на высокую удовлетворённость пациентов результатами хирургического лечения.
ЗАКЛЮЧЕНИЕ
Выбор методики хирургического лечения зависит от многих факторов. Открытые методики шва имеют больший риск инфекционных осложнений, но меньшую вероятность повторных разрывов. Предшествующие инъекции гормональных препаратов в область пяточного сухожилия, использование аугментирующих лент или аутотрансплантатов при сшивании ахиллова сухожилия повышают вероятность развития инфекционных осложнений.
СПИСОК ИСТОЧНИКОВ
СПИСОК ИСТОЧНИКОВ
1. Raikin SM, Garras DN, Krapchev PV. Achilles tendon injuries in a United States population. Foot Ankle Int. 2013;34(4):475- 480. doi: 10.1177/1071100713477621
2. Huttunen TT, Kannus P, Rolf C, et al. Acute achilles tendon ruptures: incidence of injury and surgery in Sweden between 2001 and 2012. Am J Sports Med. 2014;42(10):2419-2423. doi: 10.1177/0363546514540599
3. Clayton RA, Court-Brown CM. The epidemiology of musculoskeletal tendinous and ligamentous injuries. Injury. 2008;39(12):1338-1344. doi: 10.1016/j.injury.2008.06.021
4. Owens B, Mountcastle S, White D. Racial differences in tendon rupture incidence. Int J Sports Med. 2007;28(7):617-620. doi: 10.1055/s-2007-964837
5. Lemme NJ, Li NY, Kleiner JE, et al. Epidemiology and Video Analysis of Achilles Tendon Ruptures in the National Basketball Association. Am J Sports Med. 2019;47(10):2360-2366. doi: 10.1177/0363546519858609
6. Gwynne-Jones DP, Sims M, Handcock D. Epidemiology and outcomes of acute Achilles tendon rupture with operative or nonoperative treatment using an identical functional bracing protocol. Foot Ankle Int. 2011;32(4):337-343. doi: 10.3113/FAI.2011.0337
7. Houshian S, Tscherning T, Riegels-Nielsen P. The epidemiology of Achilles tendon rupture in a Danish county. Injury. 1998;29(9):651-654. doi: 10.1016/s0020-1383(98)00147-8
8. Leppilahti J, Puranen J, Orava S. Incidence of Achilles tendon rupture. Acta Orthop Scand. 1996;67(3):277-279. doi: 10.3109/17453679608994688
9. Maffulli N, Waterston SW, Squair J, et al. Changing incidence of Achilles tendon rupture in Scotland: a 15-year study. Clin J Sport Med. 1999;9(3):157-160. doi: 10.1097/00042752-199907000-00007
10. Ganestam A, Kallemose T, Troelsen A, Barfod KW. Increasing incidence of acute Achilles tendon rupture and a noticeable decline in surgical treatment from 1994 to 2013. A nationwide registry study of 33,160 patients. Knee Surg Sports Traumatol Arthrosc. 2016;24(12):3730-373
11. 10.1177/1071100712460223
12. Malvankar S, Khan WS. Evolution of the Achilles tendon: The athlete's Achilles heel? Foot (Edinb). 2011;21(4):193-197. doi: 10.1016/j.foot.2011.08.004
13. Zellers JA, Carmont MR, Gravare Silbernagel K. Return to play post-Achilles tendon rupture: a systematic review and meta-analysis of rate and measures of return to play. Br J Sports Med. 2016;50(21):1325-1332. doi: 10.1136/ bjsports-2016-096106
14. Yang B, Liu Y, Kan S, et al. Outcomes and complications of percutaneous versus open repair of acute Achilles tendon rupture: A meta-analysis. Int J Surg. 2017;40:178-186. doi: 10.1016/j.ijsu.2017.03.021
15. Trofa DP, Miller JC, Jang ES, et al. Professional Athletes' Return to Play and Performance After Operative Repair of an Achilles Tendon Rupture. Am J Sports Med. 2017;45(12):2864-2871. doi: 10.1177/0363546517713001
16. Carmont MR, Silbernagel KG, Mathy A, et al. Reliability of Achilles tendon resting angle and calf circumference measurement techniques. Foot Ankle Surg. 2013;19(4):245-249. doi: 10.1016/j.fas.2013.06.007
17. Campbell P, Lawton JO. Spontaneous rupture of the Achilles tendon: pathology and management. Br J Hosp Med. 1993;50(6):321-325.
18. Reinherz RP, Granoff SR, Westerfield M. Pathologic afflictions of the Achilles tendon. J Foot Surg. 1991;30(2):117-121.
19. Beavis RC, Rourke K, Court-Brown C. Avulsion fracture of the calcaneal tuberosity: a case report and literature review. Foot Ankle Int. 2008;29(8):863-866. doi: 10.3113/FAI.2008.0000
20. Kannus P, Jozsa L. Histopathological changes preceding spontaneous rupture of a tendon. A controlled study of 891 patients. J Bone Joint Surg Br. 1991;73(10):1507-1525. doi: 10.2106/00004623-199173100-00009
21. Moller A, Astron M, Westlin N. Increasing incidence of Achilles tendon rupture. Acta Orthop Scand. 1996;67(5):479- 481. doi: 10.3109/17453679608996672
22. Longo UG, Salvatore G, Risi Ambrogioni L, et al. Epidemiology of Achilles tendon surgery in Italy: a nationwide registry study, from 2001 through 2015. BMCMusculoskeletDisord. 2020;21(1):687. doi: 10.1186/s12891-020-03688-2
23. Plecko M, Passl R. Ruptures of the Achilles tendon: causes and treatment. J Finn Orthop Traumatol. 1991;14:201-204
24. Середа А. П. Хирургическое лечение разрывов ахиллова сухожилия: дис. ... канд. мед наук. М.; 2015:324.
25. Chan JJ, Chen KK, Sarker S, et al. Epidemiology of Achilles tendon injuries in collegiate level athletes in the United States. Int Orthop. 2020;44(3):585-594. doi: 10.1007/s00264-019-04471-2
26. Ефименко Н.А., Грицюк А.А., Середа А.П. Диагностика разрывов ахиллова сухожилия. Клиническая медицина. 2011;89(3):64-70.
27. Wu Y, Lin L, Li H, et al. Is surgical intervention more effective than non-surgical treatment for acute Achilles tendon rupture? A systematic review of overlapping meta-analyses. Int J Surg. 2016;36(Pt A):305-311.
28. Wilkins R, Bisson LJ. Operative versus nonoperative management of acute Achilles tendon ruptures: a quantitative systematic review of randomized controlled trials. Am J Sports Med. 2012;40(9):2154-2160. doi: 10.1177/0363546512453293
29. Maffulli G, Buono AD, Richards P, et al. Conservative, minimally invasive and open surgical repair for management of acute ruptures of the Achilles tendon: a clinical and functional retrospective study. Muscles Ligaments Tendons J. 2017;7(1):46-52. doi: 10.11138/mltj/2017.7.1.0464
30. Грицюк А.А., Середа А.П. Ахиллово сухожилие. М.: РАЕН; 2010:25-30.
Информация об авторах:
Нина Евгеньевна Магнитская – кандидат медицинских наук, врач травматолог-ортопед
Алексей Николаевич Логвинов – кандидат медицинских наук, врач травматолог-ортопед
Михаил Сергеевич Рязанцев – кандидат медицинских наук, врач травматолог-ортопед
Павел Сергеевич Андреев – врач травматолог-ортопед, аспирант
Иван Андреевич Васильев – врач травматолог-ортопед, аспирант
Дмитрий Александрович Бессонов – врач травматолог-ортопед, аспирант,
Дмитрий Олегович Ильин – доктор медицинских наук, врач травматолог-ортопед
Александр Владимирович Фролов – кандидат медицинских наук, врач травматолог-ортопед, доцент кафедры,
Андрей Вадимович Королев – доктор медицинских наук, главный врач, профессор кафедр
16. Carmont MR, Silbernagel KG, Mathy A, et al. Reliability of Achilles tendon resting angle and calf circumference measurement techniques. Foot Ankle Surg. 2013;19(4):245-249. doi: 10.1016/j.fas.2013.06.007
17. Campbell P, Lawton JO. Spontaneous rupture of the Achilles tendon: pathology and management. Br J Hosp Med. 1993;50(6):321-325.
18. Reinherz RP, Granoff SR, Westerfield M. Pathologic afflictions of the Achilles tendon. J Foot Surg. 1991;30(2):117-121.
19. Beavis RC, Rourke K, Court-Brown C. Avulsion fracture of the calcaneal tuberosity: a case report and literature review. Foot Ankle Int. 2008;29(8):863-866. doi: 10.3113/FAI.2008.0000
20. Kannus P, Jozsa L. Histopathological changes preceding spontaneous rupture of a tendon. A controlled study of 891 patients. J Bone Joint Surg Br. 1991;73(10):1507-1525. doi: 10.2106/00004623-199173100-00009
21. Moller A, Astron M, Westlin N. Increasing incidence of Achilles tendon rupture. Acta Orthop Scand. 1996;67(5):479- 481. doi: 10.3109/17453679608996672
22. Longo UG, Salvatore G, Risi Ambrogioni L, et al. Epidemiology of Achilles tendon surgery in Italy: a nationwide registry study, from 2001 through 2015. BMCMusculoskeletDisord. 2020;21(1):687. doi: 10.1186/s12891-020-03688-2
23. Plecko M, Passl R. Ruptures of the Achilles tendon: causes and treatment. J Finn Orthop Traumatol. 1991;14:201-204
24. Середа А. П. Хирургическое лечение разрывов ахиллова сухожилия: дис. ... канд. мед наук. М.; 2015:324.
25. Chan JJ, Chen KK, Sarker S, et al. Epidemiology of Achilles tendon injuries in collegiate level athletes in the United States. Int Orthop. 2020;44(3):585-594. doi: 10.1007/s00264-019-04471-2
26. Ефименко Н.А., Грицюк А.А., Середа А.П. Диагностика разрывов ахиллова сухожилия. Клиническая медицина. 2011;89(3):64-70.
27. Wu Y, Lin L, Li H, et al. Is surgical intervention more effective than non-surgical treatment for acute Achilles tendon rupture? A systematic review of overlapping meta-analyses. Int J Surg. 2016;36(Pt A):305-311.
28. Wilkins R, Bisson LJ. Operative versus nonoperative management of acute Achilles tendon ruptures: a quantitative systematic review of randomized controlled trials. Am J Sports Med. 2012;40(9):2154-2160. doi: 10.1177/0363546512453293
29. Maffulli G, Buono AD, Richards P, et al. Conservative, minimally invasive and open surgical repair for management of acute ruptures of the Achilles tendon: a clinical and functional retrospective study. Muscles Ligaments Tendons J. 2017;7(1):46-52. doi: 10.11138/mltj/2017.7.1.0464
30. Грицюк А.А., Середа А.П. Ахиллово сухожилие. М.: РАЕН; 2010:25-30.
Информация об авторах:
Нина Евгеньевна Магнитская – кандидат медицинских наук, врач травматолог-ортопед
Алексей Николаевич Логвинов – кандидат медицинских наук, врач травматолог-ортопед
Михаил Сергеевич Рязанцев – кандидат медицинских наук, врач травматолог-ортопед
Павел Сергеевич Андреев – врач травматолог-ортопед, аспирант
Иван Андреевич Васильев – врач травматолог-ортопед, аспирант
Дмитрий Александрович Бессонов – врач травматолог-ортопед, аспирант,
Дмитрий Олегович Ильин – доктор медицинских наук, врач травматолог-ортопед
Александр Владимирович Фролов – кандидат медицинских наук, врач травматолог-ортопед, доцент кафедры,
Андрей Вадимович Королев – доктор медицинских наук, главный врач, профессор кафедр
Теги: ахиллово сухожилие
234567 Начало активности (дата): 27.02.2024 13:49:00
234567 Кем создан (ID): 989
234567 Ключевые слова: ахиллово сухожилие, миниинвазивный шов ахиллова сухожилия, открытый шов ахиллова сухожилия, инфекционные осложнения, повторные разрывы
12354567899
Похожие статьи
Изометрия как предиктор результата остеосинтеза при переломах задних отделов вертлужной впадиныРентген на дому 8 495 22 555 6 8
Профилактика, диагностика и лечение тромбоэмболических осложнений в травматологии и ортопедии: методические рекомендации
Структура операции ревизионном пластики передней крестообразном связки: анализ 257 наблюдении
Результаты лечения адгезивного капсулита плечевого сустава с применением обогащенной тромбоцитами плазмы и нуклеотидных препаратов: сравнительное исследование



