 08.12.2023
08.12.2023
Дифференцированный нейроортопедический подход к хирургическому лечению пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность избранной темы. Увеличивающаяся средняя продолжительность жизни в сочетании с требованиями сохранения ее качества приводит к увеличению числа пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника (ДП ПОП), которая является наиболее частой причиной проведения оперативных вмешательств на позвоночнике у пациентов старше 65 лет (Adogwa et al., 2013; Anjarwalla, Brown and McGregor, 2007; Zeifang et al., 2008; Cassinelli et al., 2007; Deyo et al., 2013; Foulongne et al., 2013; Jakola et al., 2010; Kalff et al., 2013; Lee et al., 2013; Shabat et al., 2008; Steurer et al., 2011), на фоне нарастающей статистики сопутствующей патологии (Афаунов и др., 2020; Mannion et al., 2014). Хроническое течение, длительная потеря трудоспособности, большие экономические потери от этой группы заболеваний обуславливают высокую социальную значимость проблемы.
Современная спинальная хирургия обладает рядом эффективных методов и технологий, обеспечивающих достоверное улучшение показателей качества жизни после операции (Nayak et al., 2019). Однако, проведение исследований по анализу эффективности методов хирургического лечения у пациентов с различной ДП ПОП сопряжено с большими трудностями: отсутствие обобщенных баз данных (реестров) больных, большая гетерогенность исходных характеристик пациентов и их сопутствующих заболеваний, связанная с отсутствием единых критериев для диагностики ДП ПОП и соматической патологией, что неизбежно приводит к искажению средних показателей и ограничению сравнимости результатов, особенно в долгосрочной перспективе (Cloyd, Acosta and Ames, 2008; Tome-Bermejo, Pinera and Alvarez, 2017).
Степень разработанности темы диссертации. Хирургические вмешательства у пациентов старшей возрастной группы сопряжены с риском осложнений, частота которых ожидаемо увеличивается с возрастом из-за наличия сочетанной патологии, однако сведения о таком влиянии противоречивы (Adogwa et al., 2013; Arinzon et al., 2004; Cassinelli et al., 2007; Deyo et al., 2013; Morgalla et al., 2011; Saleh et al., 2017). Многообразие нозологических форм, отсутствие четких клинических и рентгенологических критериев диагностики, в том числе корреляционной связи между выраженностью рентгенологических проявлений болезни и клинической симптоматикой, отсутствие единых принципов классификации, единых критериев оценки качества жизни в послеоперационном периоде определяют сложности при анализе результатов хирургического лечения пациентов (Adogwa et al., 2013; Arinzon et al., 2004; Cassinelli et al., 2007; Deyo et al., 2013; Morgalla et al., 2011; Saleh et al., 2017).
Таким образом, отсутствие единых общепринятых стандартов и практического алгоритма выбора метода хирургического лечения пациентов с этой сложной, распространенной и разнообразной патологией у больных именно старшей возрастной группы с ДП ПОП с учетом различных особенностей этой нозологии приводит к ограничению возможности оказания эффективной медицинской помощи данной категории больных. Результаты настоящего исследования направлены на повышение эффективности хирургической помощи пациентам старшей возрастной группы с ДП ПОП за счет снижения инвазивности хирургических процедур, увеличения уровня социальной и бытовой адаптации пациентов и улучшения показателей их качества жизни.
Цель исследования. Разработать систему комплексной нейроортопедической хирургической помощи пациентам пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника.
Задачи исследования:
1. Выделить доминирующие клинико-неврологические синдромы, сопровождающие комплекс дегенеративной патологии. Обосновать критерии оценки купирования выделенных клинико-неврологических синдромов.
2. Определить влияние сопутствующей патологии на риски и объем оперативного лечения, частоту развития осложнений и причины неблагоприятных исходов.
3. Проанализировать современные подходы к хирургическому лечению пациентов пожилого и старческого возраста с дегенеративной патологией позвоночника. Оценить их преимущества и недостатки.
4. Разработать алгоритм дифференцированного хирургического лечения пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника, основанный на комплексном нейрохирургическом и ортопедическом подходе к выбору метода оперативного вмешательства и оценке отдаленных результатов.
5. Изучить динамику позвоночно-тазового баланса у пациентов старшей возрастной группы при использовании различных методов лечения дегенеративной патологии поясничного отдела позвоночника и ее корреляцию с качеством жизни.
6. Оценить динамику качества жизни пациентов пожилого и старческого возраста с дегенеративной патологией позвоночника и ее корреляцию с видом и объемом хирургической помощи.
7. Проанализировать результаты дифференцированного хирургического лечения пациентов пожилого и старческого возраста с дегенеративной патологией позвоночника на основании критериев оценки купирования доминирующих клинико-неврологических синдромов.
Научная новизна. Впервые проведен анализ как ведущих клинико-неврологических синдромов, сопровождающих комплекс дегенеративной патологии, так и сопутствующей патологии, повышающей периоперационные риски.
Выделены критерии оценки эффективности лечения выделенных клинико-неврологических синдромов: компрессии, нестабильности, деформации.
Доказано преимущество дифференцированного нейроортопедического подхода к хирургическому лечению пациентов пожилого и старческого возраста с дегенеративной патологией позвоночника, включающего селективное купирование ведущих клинико-неврологических синдромов с восстановлением позвоночно-тазового баланса, селективной фиксацией сегментов позвоночника и реконструкцией позвоночного канала.
Впервые обоснована корреляция качества жизни пациентов пожилого и старческого возраста с видом и объемом хирургической помощи.
Определены показания к применению различных методов локальных микрохирургических декомпрессий и способов выполнения межтелового спондилодеза с учетом характера нарушений сагиттального баланса.
Разработан и обоснован алгоритм хирургического лечения больных пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника на основании дифференцированного нейроортопедического подхода.
Впервые на большом количестве пациентов проведена оценка отдаленных результатов лечения с использованием значений минимальной значимой клинической эффективности (MCID), выполнен комплексный анализ осложнений хирургического лечения с применением критериев классификации Dindo-Clavien.
Теоретическая и практическая значимость работы. Разработаны индивидуальные синдромальные подходы к хирургическому лечению пациентов старшей возрастной группы с множественными дегенеративными изменениями поясничного отдела позвоночника на основании принципа клинико-морфологического соответствия с выделением трех основных клинико-неврологических синдромов, сопровождающих комплекс дегенеративной патологии.
Обоснована необходимость расчетов индивидуальных целевых показателей позвоночно-тазового баланса при выборе метода оперативного лечения у больных пожилого и старческого возраста с доминирующими клинико-неврологическими синдромами нестабильности и деформации.
Определены критерии оценки локального сагиттального дисбаланса и глобального сагиттального дисбаланса тела у пациентов старшей возрастной группы, оказывающие статистически значимое влияние на показатели качества жизни как до операции, так и в отдаленном периоде наблюдения.
Доказаны преимущества дифференцированного применения минимально инвазивных технологий лечения у больных пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника, обеспечивающих снижение количества осложнений и улучшение показателей качества жизни.
Методология и методы диссертационного исследования. Основой диссертационной работы стало ретроспективное когортное моноцентровое исследование, посвященное оценке исходов хирургического лечения пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника, в рамках которого проводилось выделение групп больных на основании доминирующих клиниконеврологических синдромов. Для ответов на отдельные вопросы диссертации использовался дизайн типа «case-control». Исследование проведено на большом массиве клинического материала.
Работа опирается на современные разработки в области диагностики и лечения пациентов старшей возрастной группы с дегенеративной патологией поясничного отдела позвоночника, сопоставляет полученные результаты с данными, опубликованными в современной мировой литературе. Исследование направлено на расширение диагностических возможностей применения дополнительных методов диагностики патологии поясничного отдела позвоночника для оценки показателей сагиттального баланса, совершенствование подходов в лечении больных пожилого и старческого возраста.
Положения, выносимые на защиту
1. Выбор хирургической тактики основывается на выделенных критериях оценки доминирующих клинико-неврологических синдромов: компрессии, нестабильности, деформации и состоянии костной ткани. Предпочтение следует отдавать минимально инвазивным методикам, направленным на восстановление позвоночно-тазового баланса, прямой или непрямой декомпрессии.
2. Дегенеративная патология позвоночника у пациентов пожилого и старческого возраста требует селективного выбора методик хирургической коррекции для купирования основных клинико-неврологических синдромов или профилактики их развития.
3. При осложненной полисегментарной и сопутствующей патологии предпочтение отдается малотравматичным методикам, обеспечивающим снижение количества осложнений и улучшение показателей качества жизни больных старшей возрастной группы.
4. При дифференцированном использовании минимально инвазивных технологий лечения сопутствующая соматическая патология не оказывает статистически значимого влияния на частоту развития осложнений и отдаленные результаты лечения больных пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника.
Степень достоверности. Достоверность и обоснованность результатов исследования обеспечена достаточным объемом клинических и современных нейровизуализационных данных, корректным подбором объектов исследования, использованием валидных инструментов оценки, адекватностью поставленных задач, корректным применением современных статистических методов обработки данных, аргументированными выводами и обоснованием предложенных рекомендаций, обсуждением результатов исследования на научных конференциях, публикациями в рецензируемых научных изданиях.
Апробация работы. Материалы диссертации доложены и обсуждены на: 10-th Asian Congress of Neurological Surgeons (Астана, 2014); 7-м Всероссийском съезде нейрохирургов (Казань, 2015); 8-й Всероссийской научно-практической конференции молодых ученых с международным участием «Цивьяновские чтения» (Новосибирск, 2015); Российском нейрохирургическом фестивале «4 стихии» (Екатеринбург, 2016); Сибирском нейрохирургическом конгрессе (Новосибирск, 2016); 8-м съезде межрегиональной ассоциации хирургов-вертебрологов России с международным участием «Фундаментальные и прикладные аспекты поражений и повреждений позвоночника» (Иркутск, 2017); научно-практической конференции с международным участием «Илизаровские чтения» (Курган, 2017); конференции с международным участием «Дегенеративный стеноз позвоночного канала - решенная проблема или начало пути» (Москва, 2017); 16-м Congresso Brasileiro de Coluna (I BRICS Meeting) (Рио-де-Жанейро, 2017); 4-м Congress of International Society of Minimally Invasive Neurosurgery (ISMINS) (Москва, 2018); международной научно - практической конференции «Илизаровские чтения» (Курган, 2018); 2-м Сибирском нейрохирургическом конгрессе (Новосибирск, 2018); 8-м Всероссийском съезде нейрохирургов (Санкт-Петербург, 2018); Global Spine Congress (Сингапур, 2018); «Spine Surgery in XXI Centure: current concept, controversies, perspectives» (Сербия, 2018); Global Spine Congress (Торонто, 2019); научно-практической конференции «Современные технологии лечения пациентов с травмой опорно-двигательного аппарата и центральной нервной системы» (Красноярск, 2019); 10-м съезде Ассоциации хирургов-вертебрологов (RASS) (Москва, 2019); Российском нейрохирургическом фестивале «5 стихий», (Екатеринбург, 2019).
Диссертационная работа апробирована на заседании проблемной комиссии «Актуальные проблемы хирургических методов лечения заболеваний» ФГБОУ ВО «Новосибирский государственный медицинский университет» Минздрава России (Новосибирск, 2020).
Диссертационная работа выполнена в соответствии с утвержденным направлением научно-исследовательской работы ФГБОУ ВО «Новосибирский государственный медицинский университет» Минздрава России по теме: «Разработка и совершенствование методов профилактики, раннего выявления и хирургического лечения повреждений и заболеваний органов грудной и брюшной полости, органов головы, шеи и опорно-двигательного аппарата», номер государственной регистрации АААА-А15-115120910167-4.
Внедрение результатов исследования. Результаты научных исследований внедрены в клиническую практику в отделении спинальной нейрохирургии ФГБУ «Федеральный центр нейрохирургии» Минздрава России г. Новосибирск, клинике патологии позвоночника и редких заболеваний ФГБУ «НМИЦ ТО им. акад. Г.А. Илизарова» Минздрава России г. Курган, отделении нейрохирургии № 1 ГБУЗ «ГМПБ № 2» г. Санкт-Петербург, отделении нейрохирургии ГУЗ «ТГКБСМП им. Д. Я. Ваныкина» г. Тула.
Теоретические положения и практические рекомендации используются в учебном процессе на кафедре нейрохирургии ФГБОУ ВО «Новосибирский государственный медицинский университет» Минздрава России, в научной лаборатории клиники патологии позвоночника и редких заболеваний ФГБУ «НМИЦ ТО им. акад. Г. А. Илизарова» Минздрава России, г. Курган, на кафедре неврологии и нейрохирургии ФГБОУ ВО «Омский государственный медицинский университет» Минздрава России.
Публикации. По теме диссертации опубликовано 53 научные работы, в том числе 1 патент на изобретение, 1 патент на полезную модель и 1 5 статей в научных журналах и изданиях, которые включены в перечень рецензируемых научных изданий, в которых должны быть опубликованы основные научные результаты диссертаций на соискание ученой степени кандидата наук, на соискание ученой степени доктора наук, из них 1 2 статей в журналах, входящих в международную реферативную базу данных и систем цитирования (Scopus).
Объем и структура работы. Диссертация изложена на 522 страницах машинописного текста и состоит из введения, 7 глав, заключения, выводов, практических рекомендаций, списка сокращений и условных обозначений, списка литературы и списка иллюстративного материала. Список литературы представлен 554 источниками, из которых 524 в зарубежных изданиях. Полученные результаты проиллюстрированы с помощью 85 таблиц и 106 рисунков.
Личный вклад автора. Автор лично сформулировал рабочую гипотезу, поставил цели и задачи исследования, провел отбор пациентов по группам исследования, выполнил сбор, обработку и анализ клинического материала.
Провел обобщение полученных результатов, участвовал в статистическом анализе результатов исследования и сформулировал выводы к поставленным задачам. Из 1 013 пациентов, включенных в исследование, 187 были прооперированы автором лично. В качестве заведующего отделением принимал непосредственное участие в лечении всех пациентов, в том числе в процессе предоперационного планирования, выборе метода оперативного вмешательства и оценке результатов.
СОДЕРЖАНИЕ РАБОТЫ
Введение включает обоснование и актуальность избранной темы исследования, цель и задачи работы, ее научную новизну и практическую значимость, основные положения, выносимые на защиту.
Глава 1 Современное состояние проблемы хирургического лечения пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника (обзор литературы). В главе представлены современные взгляды на классификации, эпидемиологию и этиологию, клиническую характеристику различных нозологических форм ДП ПОП у пациентов пожилого и старческого возраста: грыжи МПД, стенозы различных отделов ПК, спондилолистезы с синдромом клинической нестабильности и дегенеративные сколиотические деформации. Описаны показания и методы хирургического лечения. Особое внимание заострено на особенностях течения болезни у пациентов старшей возрастной группы с описанием критериев клинико-рентгенологической диагностики и факторов риска при различных хирургических подходах.
Подробно изложены существующие алгоритмы оказания помощи этой категории больных и критерии оценки результатов лечения. Отмечены нерешенные с точки зрения доказательной медицины вопросы оценки параметров сагиттального баланса, в частности у пациентов с клинической нестабильностью и дегенеративными деформациями, выбора оптимальной опции хирургического лечения с учетом возраста, высокого коморбидного фона, состояния костной ткани и степени выраженности сагиттального дисбаланса. Освещены преимущества и недостатки различных видов оперативных вмешательств, в том числе применение у больных пожилого и старческого возраста минимально инвазивных технологий.
Глава 2 Общая характеристика материала и методы исследования. Матариал исследования базируется на комплексном анализе результатов лечения 1 013 пациентов пожилого и старческого возраста с клинически значимыми дегенеративными заболеваниями поясничного отдела позвоночника, из них 374 (36%) мужчин и 657 (64%) женщин, которым выполнено 1 124 операции. Дизайн исследования - ретроспективное моноцентровое когортное. Период набора данных: январь 2013 - декабрь 2017 гг. База: спинальное отделение ФГБУ «Федеральный центр нейрохирургии» Минздрава России. (г. Новосибирск)
Возрастной коридор: 60-89 лет (возраст - 66/65 [62; 69] лет). Формат описания данных: среднее/медиана [1; 3 квартили].
Критерии включения в исследование:
- пожилой и старческий возраст по классификации ВОЗ (60-75 и 75-90 лет по критериям ВОЗ, 1963 г.);
- дегенеративные изменения поясничного отдела позвоночника с клиническими проявлениями, обусловленными грыжей МПД и/или стенозом позвоночного канала в виде синдрома нейрогенной перемежающейся хромоты, радикулопатии или их сочетания;
- дегенеративные изменения поясничного отдела позвоночника с клиническими проявлениями, обусловленными нестабильностью ПДС и/или деформацией позвоночника в сагиттальной (дегенеративный спондилолистез низкой степени градации: 1 и 2 степень по классификации Meyerding H. W.) и фронтальной (угол по Cobb > 10° и < 30°) плоскостях с наличием стойкого болевого вертебрального синдрома в виде хронической боли в поясничном отделе позвоночника 5 и более баллов по ВАШ;
- отсутствие положительного эффекта от проведения комплексной консервативной терапии в течение 12 недель.
Не включены в исследование пациенты с идиопатической сколиотической деформацией позвоночника, дегенеративной сколиотической деформацией поясничного отдела позвоночника более 30° по Cobb, пациенты с ранее перенесенными операциями на позвоночнике, а также опухолевыми и воспалительными поражениями позвоночника, декомпенсацией соматической патологии, сосудистым генезом перемежающей хромоты.
При клинико-неврологическом обследовании синдром радикулопатии выявлен у 685 (68 %) пациентов с интенсивностью боли в ноге по ВАШ 7,1/7 [6; 8] баллов; синдром нейрогенной перемежающей хромоты - у 319 (31 %) больных с дистанцией ходьбы 96/100 [50; 100] метров. Большинство пациентов (883 (87 %) имели одноуровневый характер поражения поясничного отдела позвоночника, клинически значимый стеноз ПК на 2-х уровнях определен у 108 (11 %) больных, на 3-х - у 22 (2 %). Также, у большинства больных отмечена повышенная масса тела. У 327 (32 %) пациентов ИМТ превышал пороговое нормальное значение 25. Ожирение 1 степени (30 < ИМТ < 35) выявлено у 322 (32 %) больных, ожирение 2 степени (35 < ИМТ < 40) - у 181 (18 %), и ожирение 3 степени - у 79 (8 %) - (ИМТ > 40). Средний ИМТ составил 31,6. По данным нейровизуализации у 428 (42 %) больных выявлен дегенеративный спондилолистез, из них 1 степень по классификации Meyerding (H. W. Meyerding, 1932) была определена у 390 (91 %) больных, а 2 степень - у 38 (9 %). Дегенеративная сколиотическая деформация поясничного отдела позвоночника с углом Cobb во фронтальной плоскости от 10° до 30° диагностирована у 91 (9 %) пациента. Количество больных с 5 и более баллами по критериям A. A. White и M. M. Panjabi (White and Panjabi, 1990) составило 338 человек (33 % от всего количества больных), что соответствовало клинической нестабильности ПДС. У 998 (98,5 %) пациентов выявлена сопутствующая соматическая патология: у 155 (15,5 %) пациентов сопутствующая патология была изолированной, у подавляющего большинства больных (843 (84,5 %) выявленная сопутствующая патология была сочетанной. Преобладали пациенты с патологией желудочно-кишечного тракта и сердечно-сосудистой системы. Средний показатель коморбидности (CCI) в исследуемой когорте составил 63 %/77 % [53 %; 90 %].
Методы исследования. Для решения поставленных задач использованы клинический, лучевой, функциональные и статистический методы исследования.
1. Клинико-неврологическое исследование
При клинико-неврологическом обследовании оценивали интенсивность, характер боли в ногах, связь с положением тела, а также тип походки как проявление синдромов радикулопатии и нейрогенной перемежающей хромоты. В качестве количественной оценки синдрома нейрогенной перемежающей хромоты мы использовали тест с определением дистанции ходьбы (при дистанции ходьбы 5-500 метров) до появления основных клинических симптомов.
Для оценки степени выраженности болевого синдрома в спине и в нижних конечностях использовали визуальную аналоговую шкалу боли (ВАШ). Качество жизни оценивали по индексу Освестри (Oswestry Disability Index - ODI) и по шкале The Short Form-36 (SF-36) с определением параметров психологического (PH) и физического компонентов здоровья (MH). Для оценки соматического статуса и сопутствующей соматической патологии расчитывали индекс коморбидности Charlson (Charlson Comorbidity Index - CCI), отражающий процент 10-летней выживаемости пациентов с сочетанной соматической патологией с учетом возраста.
2. Лучевые методы диагностики.
Рентгенография. Рентгенография
всех отделов позвоночника проводилась в положении стоя в двух проекциях с
захватом головок бедренных костей для определения показателей
позвоночно-тазового баланса (ПТБ) (Barrey et al., 2007). По
рентгенограммам проводили расчет основных показателей ПТБ: PI
(Pelvic incidence), SS (Sacral slope), PT (Pelvic tilt), LL (lumbar lordosis), L4-S1 (лордоз на уровне сегментов L4-S1). Тип сколиотической деформации позвоночника
классифицировали по SRS-Schwab: тип дуги во
фронтальной плоскости (T, TL, L, N); сагиттальные
модификаторы: PI-LL, SVA и PT. Величину
деформации во фронтальной плоскости оценивали по Cobb. Для определения корреляционной зависимости показателей ПТБ с
качеством жизни пациентов применяли формулу PI = LL ± 9°, предложенную F.
Schwab et al. (2009). Целевое значение интегрированных
показателей SVA (Sagittal vertical axis), PT и PI-LL (PI минус
LL) определяли с поправкой на возраст (Schwab et al. 2014). Для определения целевых показателей
глобального LL мы использовали формулу LL (L1S1) = 0,54 х PI +
27,6, а для расчета нормальных теоретических индивидуальных значений PT применяли формулу (PT = 0,44 х PI - 11,4) (Jean Charles Le Huec and Hasegawa, 2016; Roussouly et al., 2005). Расчет величины нижне-поясничного
лордоза проводили по формуле: L4S1 = 0,66 х L1S1 (Roussouly and Pinheiro-Franco, 2011). Грудной кифоз рассчитывали по формуле:
TK = 0,75 х LL
(L1S1) (J. C. Le Huec et al., 2019). Измерения
параметров сагиттального баланса проводили при помощи программного обеспечения Sagittal Balance Academy
Рентгенография поясничного отдела позвоночника в сагиттальной плоскости с функциональными пробами (в крайних положениях сгибания и разгибания) выполнялась для определения степени спондилолистеза по классификации Meyerding (H. W. Meyerding, 1932) и выявления клинической нестабильности. Измерение смещений позвонков выполняли по стандартной методике, при этом нестабильным ПДС мы считали при 5 и более баллах по критериям A. A. White и M. M. Panjabi. Оценку типа, вершины поясничного лордоза и определение точки перехода поясничного лордоза в грудной кифоз (inflection point) мы проводили по методу P. Roussouly (2005).
У пациентов с дегенеративными деформациями ПОП (спондилолистез, сколиоз) для выявления локального сагиттального дисбаланса проводили расчет индекса Barrey по формуле: IB = C7PL/SFD, принимая его нормальное значение, как -0,9 ± 1 (Barrey et al., 2007). При его значении более 0,5 мы считали, что имеется нарушение глобального сагиттального баланса, а при знчении IB < 0,5 определяли имеющиеся механизмы компенсации нарушенного локального сагиттального баланса на сегментарном и региональном уровнях.
Магнитно-резонансная томография. Всем пациентам проводили МРТ с целью выявления основных морфологических субстратов компрессии и дискорадикулярного конфликта (на T1 и T2- взвешенных изображениях МРТ (1,5 Тл) в сагиттальной, аксиальной и коронарной плоскостях, выполненных с толщиной среза 1-3 мм), а также анализировали особенности взаимоотношений между компримирующими факторами, нервными корешками, твердой мозговой оболочкой и сосудами.
Грыжи МПД классифицировали по системе MSU, принимая за основу измерения аксиальный срез в Т2-взвешенном изображении.
На сагиттальных Т1-взвешенных срезах идентифицировали фораминальный стеноз при уменьшении диаметра межпозвонкового отверстия < 3 мм, либо при снижении его высоты < 15 мм, с выделением 4-х степеней сужения по классификации Lee et al.
Для определения латерального стеноза использовали критерии (Steurer et al., 2011; Mamisch et al., 2012), измеряемые в режиме Т2-взвешенных изображений на аксиальных срезах: высота бокового кармана < 2 мм, глубина бокового кармана < 3 мм и угол бокового кармана < 30°.
У пациентов с центральным стенозом ПК по результатам МРТ (Т2-взвешенные изображения, аксиальные срезы), а в редких случаях СКТ миелографии, определяли параметры клинически значимого уровня компрессии корешков в ПК (площадь поперечного сечения дурального мешка (ДМ) (CSA_DS), поперечный размер ПК (CS_SC), ДМ (CS_DS), сагиттальный размер ПК (Sag_SC), ДМ (Sag_DS), межфасеточное расстояние (IfD). Критериями центрального стеноза ПК считали уменьшение Sag_SC менее 13 мм, Sag_DS менее 10 мм, CS_SC менее 15 мм, IfD менее 15 мм, CSA_DS менее 130 мм2. Определяли состояние МПД, фасеточных суставов, передней и задней продольных связок, желкой связки, капсул фасеточных суставов для определения ведущего субстрата компрессии. Оценку степени центрального стеноза ПК проводили полуколичественным методом по классификации Schizas (2010 г.).
В послеоперационном периоде МРТ выполняли по медицинским показаниям для диагностики осложнений: ликворрея, эпидуральная гематома, остаточная компрессия нервных корешков, ранний и поздний рецидив грыжи МПД, инфекция области хирургического вмешательства.
Мультиспиральная рентген-компьютерная томография (МСКТ). МСКТ выполняли с толщиной среза 64 х 1,5мм. Определяли состояние тел позвонков, МПД, фасеточных суставов с выявлением признаков, характерных для стадии рестабилизации дегенеративного каскада: радиальное увеличение размеров тел позвонков, различной формы остеофиты («claw osteorhytes», «wrap around bumper»), «вакуум феномен» в МПД, неоартроз смежных остистых отростков, оссификация задней и передней продольных связок, артроз и гипертрофия фасеточных суставов. Важной диагностической находкой считали образование так называемых «тракционных» остеофитов («traction spurs»), являющихся косвенным признаком нестабильности ПДС (Macnab 1971).
МСКТ в обязательном порядке проводили всем пациентам со спондилодезом с целью предоперационного планирования размеров межтеловых имплантов и опорных элементов металлоконструкций.
В сложных диагностических случаях для уточнения компримирующего воздействия на нервные структуры позвоночного канала, преимущественно при многоуровневом поражении ПОП, проводилось МСКТ с интратекальным введением контрастного вещества (омнипак 300, 10 мл) и последующей реконструкцией в режиме 3D VRT.
МСКТ также выполнялась в случаях, когда проведение МРТ было противопоказано по медицинским основаниям.
Выделение групп пациентов на основании доминирующего клинико- неврологичесого синдрома (ДКС). Исходя из превалирования тех или иных клинических проявлений дегенеративной патологии поясничного отдела позвоночника, наличия различных рентгенологических признаков и критериев болезни оценку результатов дифференцированного хирургического лечения мы проводили в 3-х группах пациентов, выделенных в зависимости от ДКС. По исходным возрастным и гендерным признакам эти группы статистически достоверно между собой не отличались (р > 0,05). Схема разделения на группы представлена на рисунок 1.
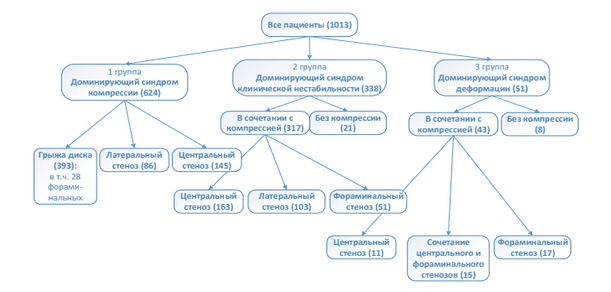
Рисунок 1 - Распределение пациентов на основании ДКС
Группа 1 представлена 624 (61,6 %) пациентами с преобладанием симптомов компрессии корешков конского хвоста в виде радикулопатии, нейрогенной перемежающей хромоты и их сочетания. У этих больных симптомы компрессии нервно-сосудистых образований ПК (ВАШ боли в ноге/ногах > 5 баллов) превалировали над степенью выраженности вертебрального болевого синдрома (ВАШ боли в спине < 5 баллов). По данным лучевых методов диагностики у них отсутстввовали явные признаки клинической нестабильности ПДС и средний балл по критериям White и Panjabi в группе составил 2,9/3 [2; 4] балла.
Группа 2 представлена 338 (33,4 %) пациентами с ДКС клинической нестабильности (ВАШ боли в спине > 5 баллов). Интенсивность вертебрального болевого синдрома, как основного инвалидизирующего фактора, была связана с клинической нестабильностью ПДС. Средний балл по критериям White и Panjabi у них составил 6,3/6 [6; 7] балла.
Группа 3 представлена 51 пациентом, что составило 5,0 % от всех больных, а ДКС, определяющим снижение качества жизни и нарушение жизнедеятельности, по совокупности клинических и рентгенологическим признаков был определен синдром деформации поясничного отдела позвоночника во фронтальной плоскости с углом Cobb от 10° до 30°. Этих пациентов беспокоили не только вертебральный болевой (100 % больных 3-й группы, ВАШ боли в спине 6,6/6 [5; 8] балла) и различного вида компрессионные синдромы (86 % больных 3-й группы, ВАШ в ноге/ногах 6,3/6 [5; 8] баллов). Все они предъявляли жалобы на невозможность длительной вертикализации, нарушение ходьбы, которые были обусловленны нарушением локального или глобального сагиттального баланса позвоночника. У 7 больных этой группы (14 %) единственной причиной снижения качества жизни была деформация ПОП во фронтальной плоскости.
Интраоперационный нейрофизиологический мониторинг. Во время оперативного вмешательства LLIF пациентам проводился мониторинг спонтанной ЭМГ с m. rectus femoris vastus lateralis (L2-L4), m. tibialis anterior и m. gastrocnemius (L5-S1) со стороны хирургического доступа, прямая электрическая стимуляция спинномозговых корешков и нервных структур поясничного сплетения в области оперативного вмешательства, мониторинг степени миорелаксации (TOF) в соответствии с общепринятыми стандартами (Hadley et al., 2017). Мониторинг проводился по стандартной методике на системе для интраоперационного нейрофизиологического мониторинга NIM Eclipse (Medtronic, USA) при значениях TOF 80-100 %. В качестве регистрирующих и стимулирующих электродов использовали игольчатые электроды и стимулирующий монополярный «электрод - зонд».
Оценка результатов лечения. Результаты хирургического лечения оценивались непосредственно сразу после хирургического лечения, через 12 и 24 месяца после операции, далее 1 раз в год либо по факту обращения в клинику - оценивался клинико-неврологический статус, проводилось анкетирование (ВАШ в спине, ВАШ в ноге, ODI, SF-36).
Проводили учет и анализ осложнений в соответствии с критериями Dindo-Clavien. Учитывали длительность оперативного вмешательства (мин), величину интраоперационной кровопотери (мл), продолжительность госпитализации (койко-день), ранние и поздние послеоперационные осложнения с определением кумулятивного индекса реопераций (reoperation rate) (Camino Willhuber, Elizondo and Slullitel, 2019).
По данным послеоперационной МСКТ выявляли мальпозицию транспедикулярных винтов в соответствии с классификацией G. Rao, адаптированной для ПОП (2003).
Не ранее 12 месяцев после операции выполнялась рентгенография ПОП в 2 проекциях с функциональными пробами для оценки сегментарной нестабильности, показателей глобального сагиттального баланса и локального поясничного лордоза, позвоночно-тазовых взаимоотношений, степень коррекции деформации по Cobb. Проводились МСКТ и МРТ поясничного отдела позвоночника с целью оценки изменений параметров ПК (глубина и угол латерального корешкового кармана, сагиттальный и поперечный размеры ПК, сагиттальный размер дурального мешка, межфасеточное расстояние, площадь поперечного сечения дурального мешка).
Через 24 месяца по данным МСКТ проводили оценку формирования костного блока после декомпрессивно-стабилизирующих операций с использование классификации Tan с соавторами (2007). При отсутствии технической возможности по проведению МСКТ, костный блок оценивали по классификации K. H. Bridwell с соавторами, также имеющей 4 градации.
В отдаленном периоде для анализа сравнительной клинической эффективности методов лечения оценивали показатели качества жизни по опросникам SF-36 и ODI.
В качестве порогового значения клинически значимого улучшения состояния пациента по шкале SF-36 и ODI, характеризующего минимальное клинически важное различие (minimal clinicaly important difference - MCID). Как критерий оценки среднего отклонения изменения от исходного балла в лучшую сторону, мы принимали величину 4,9 балла для SF-36, 12,8 баллов для ODI, для боли в ноге по ВАШ - 1,6 балла, для боли в спине по ВАШ - 1,2 балла. Эти значения клинической эффективности проведенной операции на поясничном отделе позвоночника по поводу дегенеративной патологии наиболее часто используются в научных исследованиях (Copay et al. 2008, 2007; Ghogawala et al., 2014). Срок катамнеза составил от 2 месяцев до 6 лет, средний - 2,7 лет.
Статистическая обработка материала. Статистическая обработка данных проводилась с помощью программного обеспечения R и Excel (Microsoft Office 2010). Проверку гипотезы нормальности распределения количественных признаков проводили с помощью критериев Колмогорова - Смирнова и Шапиро - Уилка. Так как основной объем количественных и шкальных данных не характеризовался нормальным распределением, то в расчетах, в основном, применяли непараметрические критерии. Большинство числовых данных в работе представлено в формате: среднее/медиана [25 %; 75 % квартиль]. Исследование взаимосвязи величин и оценка их «силы» проводились с помощью коэффициента корреляции Спирмана. Линейная регрессия и локальная регрессия (loess) использовались только для оценки характера взаимосвязи величин. При сопоставлении двух независимых выборок по количественным признакам использовали двухсторонний критерий Манна - Уитни, трех выборок - Краскела - Уоллиса. Сравнение групп по качественному признаку проводили с помощью точного критерия Фишера или его ассимптотической реализации (в случае размерности таблиц частот более чем 2 на 2). Оценка результатов лечения проводилась с применением двухстороннего критерия Уилкоксона.
Глава 3 Клинико-диагностическая оценка пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника. Критерии оценки тяжести клинико-неврологических синдромов, рентгенологическиой семиотики и сопутствующей патологии
Группа 1 с ДКС компрессии корешков конского хвоста. В первую группу мы включили 624 пациента (61,6 % от общей численности когорты): 277 мужчин (44,4 %) и 347 женщин (55,6 %) в возрасте от 60 до 88 лет (67/65 [62; 70]).
Средний ИМТ составил 30,6. У всех больных преобладали симптомы компрессии корешков конского хвоста в виде радикулопатии, нейрогенной перемежающей хромоты, либо их сочетания (ВАШ боли в ноге/ногах > 5 баллов, боли в спине < 5 баллов). Оценка уровня боли в ноге/ногах по ВАШ составила 6,6/7 [5; 8] балла. У всех больных отмечалось выраженное нарушение жизнедеятельности по шкале ODI - 55/56 [42; 68] баллов, сопровождавшееся снижением качества жизни по шкале SF-36 (PH - 27/26 [23; 30], MH - 29/28 [22; 34]). Синдром радикулопатии выявлен у 513 (82.1 %) пациентов с интенсивностью боли в ноге по ВАШ 7,5/8 [6; 8] баллов. Синдром нейрогенной перемежающей хромоты - у 145 (23,2 %) больных с дистанцией ходьбы 105,2/100 [50; 150] метров (от 5 до 500 метров). У 34 из них отмечено сочетание нейрогенной перемежающей хромоты с радикулярным болевым синдромом. У большинства пациентов эти нарушения были обусловлены одноуровневым характером поражения ПОП 576 (92,3 %), клинически значимые стенозирующие процессы на 2-х уровнях выявлены у 43 (6,9 %) больных, на 3-х - у 5 (0,8 %). Таким образом, в подавляющем большинстве случаев причиной снижения качества жизни у пациентов с ДКС компрессии корешков конского хвоста являлась стойкая неврологическая симптоматика, обусловленная сдавлением нервных корешков в различных отделах ПК на одном уровне.
По данным нейровизуализации у 81 (12,8 %) больного первой группы выявлен дегенеративный спондилолистез, из них по классификации Meyerding (H. Meyerding, 1956) первая степень была определена у 96,3 % больных, вторая степень - у 3,7 %. Дегенеративная сколиотическая деформация ПОП с углом Cobb во фронтальной плоскости от 10 ° до 30 ° диагностирована у 21 (3,4 %) пациента. Значение угла Cobb у них составило 17,9/14 [13,4; 21,8]°. При этом имеющиеся деформации во фронтальной и сагиттальной плоскостях существенно не влияли на качество жизни, поскольку их показатели по ODI и SF-36 PH статистически не отличались от показателей прочих пациентов первой группы. По данным лучевых методов диагностики отсутствовали явные признаки клинической нестабильности ПДС, а показатель по критериям A.A. White и M.M. Panjabi составил 2,9/3 [2; 4] балла.
У 614 пациентов (98,4 %) выявлена сопутствующая соматическая патология, а средний показатель CCI в первой группе составил 64 %.
С учетом неоднородной клинической симптоматики и критериев диагностики различных видов стеноза ПК по данным нейровизуализации пациенты первой группы были разделены на 3 подгруппы, исходя из основного фактора компрессии корешков конского хвоста, определяющего ДКС (рисунок 2).
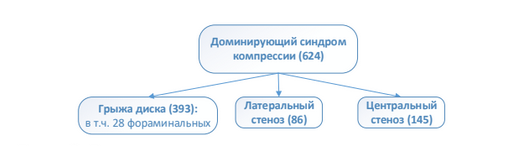
Рисунок 2 - Распределение пациентов на подгруппы в зависимости от локализации компрессии и её основного морфологического субстрата
У 393 (63,0 %) больных (подгруппа 1А) единственным морфологическим субстратом компрессии по данным нейровизуализации была грыжа МПД с устойчивым дискорадикулярным конфликтом, У 28 (4,5 %) пациентов подгруппы 1А морфологическим субстратом компрессии являлась экстрафораминальная грыжа МПД (тип 2-С по классификации MSU).
В 86 случаях (подгруппа 1Б) (13,8 %) клиническая симптоматика и рентгенологическая семиотика соответствовали латеральному стенозу позвоночного канала. Главными критериями включения пациентов первой группы в эту подгруппу послужили МРТ-критерии, соответствующие латеральному стенозу ПК.
Латеральный стеноз чаще всего был представлен комбинацией компримирующих факторов - 40 пациентов (46,5 % от пациентов подгруппы 1Б и 6,4 % от всех больных 1 группы).
Другими факторами компрессии, вызывающими сдавление нервного корешка в латеральном кармане ПК, в 33 случаях (38,4 %) были определены задние костно-хрящевые разрастания тел позвонков с гипертрофией верхних суставных отростков. У 13 (15,1 %) больных клиническая картина латерального стеноза была обусловлена сдавлением нервного корешка на уровне бокового кармана синовиальной кистой фасеточного сустава.
В подгруппу 1В вошли 145 пациентов, что составило 23,2 % от пациентов первой группы: 60 мужчин (41,4 %) и 85 женщин (58,6 %) со средним возрастом 69/68 [64; 74] лет. Главными критериями центрального стеноза ПК были: уменьшение Sag_SC менее 13 мм, Sag_DS менее 10 мм, CS_SC менее 15 мм, IfD менее 15 мм, CSA_DS менее 130 мм2. Клинически центральный стеноз ПК, обусловленный комбинацией различных факторов компрессии, проявлялся синдромом нейрогенной перемежающейся хромоты. Дистанция ходьбы у них составила 105,2/100 [50; 150] метров.
Группа 2 с ДКС клинической нестабильности. Во вторую группу было включено 338 пациентов (33,4 % от общей численности когорты): 83 мужчины (24,6 %) и 255 женщин (75,4 %) в возрасте от 60 до 86 лет (66/65 [62; 68]). ИМТ составил 33,2/33 [28,8; 36,6], что статистически значимо выше, чем у больных первой группы (р < 0,001). Ведущим клинико- неврологиеским синдромом у них был определен синдром клинической нестабильности ПДС (5 и более баллов по критериям A.A. White и M.M. Panjabi). Интенсивность болевого вертебрального синдрома, как основного инвалидизирующего фактора, была связана с клинической нестабильностью ПДС. Средний балл по критериям A.A. White и M.M. Panjabi у них составил 6,3/6 [6; 7] балла. Преобладание болевых ощущений в спине над болью в ноге/ногах отмечено у 163 (48,3 %) больных этой группы (ВАШ боли в спине - 7,4/7 [7; 8] баллов, ВАШ боли в ноге/ногах - 5,3/6 [4; 6] баллов).
У большинства пациентов эти нарушения были обусловлены одноуровневым характером поражения ПОП - 307 (90,8 %) случаев, клиническая нестабильность ПДС на 2-х уровнях выявлена у 30 (8,9 %) больных, на 3-х - у 1 (0,3 %). По уровню поражения ПДС доминировали пациенты с патологией в апикальном сегменте поясничного лордоза L4-L5 - 243 человека (71,9 %). По данным нейровизуализации у 312 (92,3 %) больных второй группы выявлен дегенеративный спондилолистез. Преобладали пациенты с 1 степенью спондилолистеза по классификации H.W. Meyerding - 278 больных (89,1 %), а спондилолистез 2 степени был определен у 34 больных (10,9 %). У 26 больных (7,7 % от больных 2 группы) синдром клинической нестабильности ПДС не сопровождался развитием спондилолистеза. Дегенеративная сколиотическая деформация ПОП диагностирована у 19 (5,6 %) пациентов, при этом имеющаяся деформация существенно не влияла на качество жизни и нарушение жизнедеятельности (ODI 47/47 [32; 52], SF-36 PH - 24/23 [22; 27], SF-36 MH-26/26 [20; 30]). Угол по Cobb для пациентов второй группы составил 6,9/5 [0; 10]°.
В 154 случаях (45,6 %) отмечалось сочетание вертеброгенного болевого синдрома с синдромом радикулопатии. У всех этих больных стойкая радикулярная симптоматика была обусловлена прямой компрессией нервного корешка: у 103 пациентов (30,5 % от 338) за счет латерального стеноза ПК на уровне нестабильного ПДС, в 51 случае (15,1 % от 338) - фораминального стеноза. У 163 (48,2 % от 338) больных выявлено сочетание вертеброгенного болевого синдрома с клиническими проявлениями нейрогенной перемежающей хромоты, обусловленной центральным стенозом ПК на уровне нестабильного ПДС, со средней дистанцией ходьбы 87,7/100 [50; 100] метров (от 10 до 300 метров) (рисунок 3).
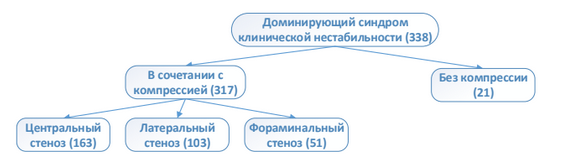
Рисунок 3 - Распределение пациентов в соответствии с локализацией и ведущим морфологическим субстратом компрессии
Значения рентгенологических параметров поясничного отдела позвоночника пациентов второй группы представлены в таблице 1.
Таблица 1 - Рентгенологические параметры пациентов 2 группы
|
Сагиттальные модификаторы |
Значение(среднее/медиана [1; 3 квартиль]) |
|
PI |
56,4/57 [48,5; 63] |
|
LL |
54,6/55 [46; 63,5] |
|
Целевой LL |
58,1/58,4 [53,8; 61,6] |
|
L4-S1 |
30,9/31,5 [23,9; 38] |
|
Целевой L4-S1 |
38,3/38,5 [35,5; 40,7] |
|
PT |
22,5/22 [16; 27] |
|
Целевой PT (с корректировкой на возраст) |
24/25,1 [22; 25,1] |
|
Целевой PT (формула) |
13,4/13,7 [9,9; 16,3] |
|
SS |
34,1/33,4 [27,8; 41,2] |
|
SL |
6,2/5,9 [3; 9] |
|
SVA |
20,1/17 [-13; 37] |
|
PI-LL |
1,8/1 [-6,3; 8] |
Необходимо отметить имеющийся дефицит нижне-поясничного и глобального поясничного лордоза. На основании расчета IB и наличия имеющихся при локальном сагиттальном дисбалансе компенсаторных механизмов мы разделили этих больных на три подгруппы:
1 подгруппа - сбалансированный позвоночник (IB < 0,5) - 15 больных;
2 подгруппа - сбалансированный позвоночник за счет механизмов компенсации, с наличием только сегментарного и локального сагиттального дисбаланса (IB < 0,5, но имеются отклонения от целевых значений показателей PT, SS, LL, L4-S1) - 69 больных;
3 подгруппа - глобальный сагиттальный дисбаланс (IB > 0,5 с отклонениями от целевых значений показателей PT, SS, LL, L4-S1, SVA) выявлен у 26 больных.
Мы получили статистически значимые различия между подгруппами по показателю PT (1 и 2 подгруппы р < 0,001, 1 и 3 подгруппы p < 0,001), при этом подгруппы 2 и 3 между собой не отличались (р = 0,33), поскольку у этих пациентов PT является общим значимым механизмом компенсации имеющегося сегментарного и локального сагиттального дисбаланса. При сравнении по значению SVA пациенты 1 и 2 подгрупп не отличались между собой (р = 0,16), тогда как 3 подгруппа больных статистически значимо отличалась от 1 и 2 (р < 0,001 для обоих сравнений), что свидетельствует о наличии глобального сагиттального дисбаланса только у пациентов 3 подгруппы. Дефицит нижне-поясничного лордоза (L4-S1) выявлен у 58 пациентов второй подгруппы и почти у всех пациентов (25) третьей подгруппы, который можно обосновать как триггер развития нарушений позвоночно-тазовых взаимоотношений. Полученные данные подтверждают наличие значимого сегментарного дисбаланса, обусловленного потерей SL на уровне нижних ПДС ПОП, у большинства пациентов (83 человека, 75,5 %) старшей возрастной группы с синдромом клинической нестабильности.
При расчете целевых значений PT по формуле Lu Huec, ретроверсия таза как компенсаторный механизм была определена у 104 пациентов, что составило 95 %. При этом мы получили статистически значимые различия по степени увеличения PT выше индивидуальных таргетных значений между всеми подгруппами: между 1 и 2 (р < 0,001), между 2 и 3 (р = 0,04), между 1 и 3 подгруппами (р < 0,001). Cредние значения позитивного отклонения SVA также были статистически значимо выше в 3 подгруппе по сравнению с 1 и 2 подгруппами (р < 0,001 для обоих сравнений). Между 1 и 2 подгруппами эта разница не является статистически значимой (р = 0,31).
Превалирование пациентов со 2 и 3 типам сагиттального дисбаланса по IB, потребовало уточнения компенсаторных механизмов позвоночно-тазовых взаимоотношений (таблица 2).
Таблица 2 - Характеристика компенсаторных механизмов в разрезе подгрупп по IB (индексы перед показателем означают: f - превышение целевого значения, | - менее целевого значения, н - в переделах нормы)
|
Тип |
Итого |
1 подгруппа |
2 подгруппа |
3 подгруппа |
|
Нет механизмов компенсации |
15 |
15 |
— |
— |
|
|L4-S1 |LL fPT |
54 |
— |
32 |
22 |
|
|L4-S1 kLL fPT |
13 |
— |
11 |
2 |
|
|L4-S1 fLL fPT |
9 |
— |
9 |
— |
|
fL4-S1 fLL fPT |
9 |
— |
8 |
1 |
|
kL4-S1 fLL fPT |
7 |
— |
6 |
1 |
|
kL4-S1 kLL fPT |
3 |
— |
3 |
— |
|
ИТОГО |
110 |
15 |
69 |
26 |
При анализе компенсаторных механизмов установлено, что в большинстве случаев (54 человека - 49 %) имеется сочетание сегментарного дисбаланса на уровне пораженного ПДС (снижение L4-S1) и локального сагиттального дисбаланса (снижение LL ниже целевых индивидуальных значений). Основным компенсаторным механизмом на поясничном уровне является увеличение PT в 95 (86,4 %) случаях, и все эти пациенты относятся ко 2 или 3 типам по IB. Следовательно, имеющейся ретроверсии таза для большинства больных недостаточно, чтобы в полном объеме компенсировать дефицит нижне-поясничного лордоза, что приводит к дефициту глобального поясничного лордоза (дефицит LL выявлен у 54 пациентов) и свидетельствует о наличии механизмов компенсации на вышележащих уровнях (уменьшение грудного кифоза, увеличение шейного лордоза и др.).
Отметим, что у 28 пациентов 2 подгруппы компенсаторных механизмов на вышележащих отделах позвоночника (шейный и грудной) оказывается достаточно для сохранения глобального сагиттального баланса тела. Тогда как у подавляющего количества больных 3 подгруппы (22 пациента) их влияния оказывается недостаточно, что приводит к глобальному сагиттальному дисбалансу тела, поскольку IB у них превышает пороговое значение 0,5.
Группа 3 с ДКС деформации. В третьей группе (51 пациент, 5 %) преобладали женщины - 44 (86 %), 7 больных (14 %) мужского пола. Средний возраст составил 67/67 [63; 70] лет (от 60 до 81 года). ИМТ составил 32,9/33.5 [29,2; 36,3], что статистически значимо выше, чем у пациентов 1 группы (р = 0.002), но сопоставимо с ИМТ пациентов 2 группы. В соответствии с классификацией SRS-Schwab у всех пациентов этой группы был определен тип «N» основной дуги искривления. Пациентов беспокоили не только болевой вертебральный синдром (100 % больных 3-й группы, ВАШ в спине 6,6/6 [5; 8] балла) и различного вида компрессионные синдромы (76 % больных 3-й группы, ВАШ в ноге/ногах 5,9/6 [5; 8] баллов). Все они предъявляли жалобы на невозможность длительного нахождения в положении стоя, нарушение функции ходьбы, трудности удержания тела в вертикальном положении, обусловленными нарушением баланса позвоночника.
Синдром радикулопатии выявлен у 18 (35 %) пациентов с интенсивностью боли в ноге по ВАШ 6,9/7,5 [6; 8] баллов, обусловленный фораминальным стенозом ПК 2 степени по Lee, в 22 % случаев (11 пациентов) отмечен центральный стеноз; в 29 % (15 больных) выявлено сочетание фораминального и центрального стенозов ПК. У 7 (14 %) больных единственной причиной ухудшения качества жизни был болевой вертебральный синдром (ВАШ в ноге/ногах не более 2 баллов), обусловленный дисбалансом (рисунок 4).
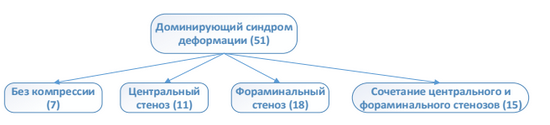
Рисунок 4 - Распределение пациентов в с локализацией и ведущим морфологическим субстратом компрессии
По данным нейровизуализации у 35 больных 3 группы (68,6 %) на фоне дегенеративной деформации выявлен дегенеративный спондилолистез на 1 уровне (9), на 2-х уровнях (23), на 3-х уровнях (3). По классификации Meyerding 1 степень была определена у 34 больных, а 2 степень - у 1 пациента. По данным рентгенографии с функциональными пробами до операции не было выявлено нестабильности ПДС (среднее значение по критериям A.A. White и M.M. Panjabi 3,7/4 [2; 4] балла). Наличие спондилолистеза не влияло на качество жизни, поскольку не было выявлено статистического отличия показателей ODI и SF-36 (р > 0,2), по сравнению с другими больными 3 группы.
Преобладали пациенты с достаточно высоким PI (63 %), у которых при теоретических рассчетах в норме должен быть IV тип сагиттального профиля позвоночника по P. Roussouly, тогда как в нормальной здоровой популяции этот тип лордоза встречается всего в 30 % случаев. Выявленные у этих больных нарушения сагиттального профиля в 65 % случаев привели к развитию синдрома «плоской спины» с формированием преимущественно II и I типов поясничного лордоза по Roussouly - 43 % и 22 %, соответственно, что приводит к значимым нарушениям биомеханики и является основным фактором, снижающим показатели качества жизни. Можно предположить, что IV тип лордоза по P. Roussouly является предиктором развития дегенеративного сколиоза у пациентов старшей возрастной группы, с преобладанием нарушений в сагиттальной плоскости, в отличие от больных с идиопатической деформацией позвоночника.
По нашим данным наиболее чувствительным и специфичным маркером имеющегося сагиттального дисбаланса является превышение PT с расчетом целевых индивидуальных значений, в соответствии со значением PI по формуле Lu Huec (98 % больных). В 80 % случаев у пациентов пожилого и старческого возрастами с дегенеративными деформациями ПОП, основной причиной сагиттального дисбаланса является дефицит нижне-поясничного лордоза (41 больной). Глобальный сагиттальный дисбаланс по IBarrey отмечен в 67 % (подгруппа 3Б), что потребовало уточнения компенсаторных механизмов (таблица 3).
Таблица 3 - Характеристика компенсаторных механизмов пациентов 3 группы (индексы перед показателем означают: f - превышение целевого значения, | - менее целевого значения, н - в пределах нормы)
|
Тип |
Итого |
Подгруппа 3А |
Подгруппа 3Б |
из них| SVA |
из них | SSA |
|
|L4-S1 |LL fPT |TK |
28 |
9 |
19 |
15 |
24 |
|
|L4-S1 |LL fPT нЖ |
6 |
2 |
4 |
1 |
6 |
|
|L4-S1 |LL fPT fTK |
5 |
3 |
2 |
1 |
3 |
|
|L4-S1 нКЬ fPT |TK |
1 |
— |
1 |
— |
— |
|
|L4-S1 нКЬ fPT нЖ |
1 |
— |
1 |
— |
1 |
|
TL4-S1 |LL fPT|TK |
4 |
2 |
2 |
1 |
2 |
|
fL4-S1 |LL fPT нЖ |
2 |
1 |
1 |
— |
1 |
|
fL4-S1 |LL fPT fTK |
1 |
— |
1 |
1 |
1 |
|
fL4-S1 нКЬ fPT fTK |
2 |
— |
2 |
1 |
1 |
|
TL4-S1 fLL |PT |TK |
1 |
1 |
— |
— |
— |
|
ИТОГО |
51 |
18 |
33 |
20 (39 %) |
39 (77 %) |
Превышение таргетных значений PT отмечено практически у всех пациентов с дегенеративной сколиотической деформацией (50 из 51), также, как и снижение показателей TK (34 из 51) у большинства больных. Основным компенсаторным механизмом являлась ретроверсия таза с увеличением PT, у 28 из них дополнительным механизмом выступает гипокифоз. Именно у этих пациентов отмечаются наиболее выраженные отклонения SVA и SSA, свидетельствующие о глобальном сагиттальном дисбалансе тела. Снижение значений SSA ниже нормы выявлено у 39 больных 3 группы, что составляет 77 %. Следовательно, SSA является более чувствительным маркером глобального сагиттального дисбаланса тела, по сравнению с SVA у пациентов старшей возрастной группы с дегенеративной сколиотической деформацией.
Глава 4 Алгоритм дифференцированного хирургического лечения пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника на основании выделенных ДКС. Подход к выбору оптимальной тактики лечения для каждого конкретного пациента необходимо определять с точки зрения, как нейрохирургических, так и ортопедических позиций. Критерии отбора должны оценивать наличие, локализацию и степень компрессии нервных корешков, выраженность неврологических проявлений болезни с соблюдением принципа клинико-морфологического соответствия и определением основного морфологического фактора компрессии.
Поскольку значительная часть пациентов старшей возрастной группы имеет дегенеративные деформации ПОП, алгоритм выбора хирургической опции лечения должен содержать ортопедические критерии оценки деформации с учетом показателей баланса и критериев определения нестабильности ПДС. Дополнительными факторами, влияющими на количество и тяжесть осложнений, отдаленные клинические исходы и определяющими метод выбора оперативного вмешательства, являются возраст, избыточная масса тела и наличие сопутствующей соматической патологии.
Предложен алгоритм дифференцированного нейроортопедического лечения пациентов пожилого и старческого возраста с ДП ПОП, базирующийся на выделении ДКС в соответствии с определенными в работе критериями комплексной оценки. С целью его обоснования мы использовали данные мировой литературы и результаты собственных пилотных исследований. Для удобства визуального восприятия алгоритм разделен на 5 составляющих его частей. На рисунке 5 приведен алгоритм выделения ДКС.
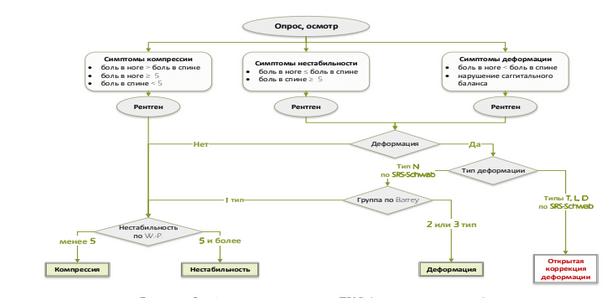
Рисунок 5 - Алгоритм выделения ДКС (пояснения в тексте)
Основанием для синдромального подхода послужили результаты нашего пилотного исследования с анализом результатов хирургического лечения 109 пациентов с дегенеративным стенозом ПОП в возрасте от 60 до 85 лет (возраст - 67/66 [63; 70] лет). Было определено отсутствие статистически значимого влияния параметров PT и PI-LL на динамику клинических проявлений и показателей качества жизни как для больных с признаками изолированной компрессии нервных корешков, так и при ее сочетании с нестабильностью индексного ПДС (критерии A.A. White и M.M. Panjabi 6.4/6 [6; 7] баллов). У пациентов с ДКС деформации ПОП проводилась коррекция сколиоза с восстановлением нарушенных позвоночно-тазовых взаимоотношений и непрямой декомпрессией по методике LLIF. Среднее значение по критериям A.A. White и M.M. Panjabi у них составило 3,3/4 [2; 4] балла.
Отмечена статистически значимая коррекция деформации во фронтальной плоскости (угол сколиотической деформации по Cobb в 3 группе уменьшился с 28° ± 3,5° до 9,2° ± 2,3° (p < 0,001), отмечено улучшение показателей параметров сагиттального баланса: PT (p = 0,0002), PI-LL (p = 0,0008).
ДКС компрессии. В 61,6 % (624 пациента из 1 013) случаев основным и единственным инвалидизирующим фактором, приводящим к ухудшению качества жизни, является компрессия нервных корешков в различных отделах ПК.
При этом подавляющее большинство этих больных имеют избыточный вес (средний ИМТ составил 30,6), а у 54 % имеется сопутствующее ожирение. Отягощенный коморбидный профиль отмечен у 98,4 % пациентов, а в 81,3 % выявленная сопутствующая патология была сочетанной. Средний показатель CCI в первой группе составил 64 %.
У 393 (63,0 %) больных первой группы единственным морфологическим субстратом компрессии по данным нейровизуализации была грыжа МПД. В 13,8 % случаев клиническая симптоматика и рентгенологическая семиотика соответствовали латеральному стенозу ПК, который в 46,5 % был обусловлен комбинацией нескольких факторов компрессии. У 23,2 % пациентов основной причиной снижения качества жизни являлся центральный стеноз ПК, обусловленный в 49,7 % случаев комбинацией факторов компрессии.
Выбор метода дифференцированного хирургического лечения необходимо проводить на основе принципа клинико-морфологического соответствия с выделением ДКС и определением основного вектора компрессии. Исходя из вышеизложенного, предложен алгоритм дифференцированного нейроортопедического лечения пациентов пожилого и старческого возраста с ДП ПОП и ДКС компрессии, в соотвествии с определенными в результате работы критериями комплексной оценки (рисунок 6).
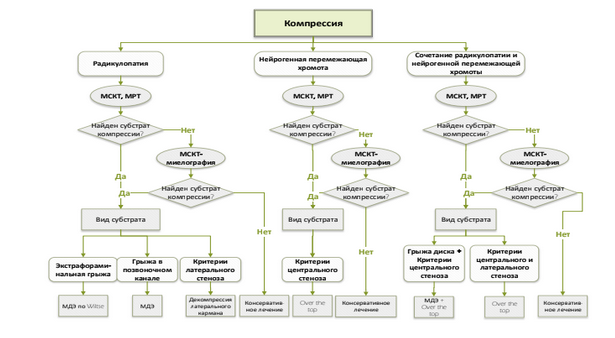
Рисунок 6 - Алгоритм хирургического лечения пациентов с ДКС компрессии (пояснения в тексте)
При отсутствии клинической нестабильности ПДС (критерии А.А. White и M.M. Panjabi < 5 баллов) и выраженных нарушений локального и глобального сагиттального баланса тела (индекс Barrey I или II) у пациентов с ДКС компрессии по данным МРТ определяется наличие признаков латерального (высота бокового кармана < 2 мм, глубина бокового кармана < 3 мм и угол бокового кармана < 30° (Steurer et al., 2011; Mamisch et al., 2012), центрального (уменьшение Sag_SC менее 13 мм, Sag_DS менее 10 мм, CS_SC менее 15 мм, IfD менее 15 мм, CSA_DS менее 130 мм2 (Mamisch et al., 2012; Steurer et al., 2011; Hughes, Makirov and Osadchiy, 2015) и фораминального стеноза (уменьшение диаметра межпозвонкового отверстия < 3 мм, либо снижении его высоты < 15 мм (Steurer et al., 2011), с выделением основного фактора компрессии в соответствии с принципом клиникоморфологического соответствия.
При наличии стойкой радикулярной симптоматики, обусловленной дискорадикулярным конфликтом, вызванным грыжей МПД, при отсутствии рентгенологических критериев центрального или латерального стеноза методом выбора следует считать проведение микрохирургической дискэктомии через интерламинарный доступ. В случае, когда дискорадикулярный конфликт, обусловленный грыжей МПД, располагается в области межпозвонкового отверстия (тип 2С по MSU) с наличием рентгенологических признаков фораминального стеноза 2 или 3 степени по Lee, оптимальным методом оперативного лечения является микрохирургическое удаление грыжи МПД из модифицированного доступа по Wiltze.
Если компрессия нервного корешка обусловлена стенозом бокового корешкового кармана, то устранение основного морфологического субстрата компрессии необходимо проводить путем локальной микрохирургической декомпрессии с элиминацией всех компримирующих факторов (синовиальные кисты, задние костно-хрящевые разрастания тел позвонков, медиальные отделы гипертрофированных верхних суставных отростков, боковые отделы гипертрофированных задней продольной и желтой связок) и расширением латерального отдела ПК с индексной стороны. О высокой эффективности такого хирургического подхода у пациентов старшей возрастной группы свидетельствуют данные медицинской литературы и результаты собственного сравнительного пилотного исследования результатов дифференцированного хирургичекого лечения 95 пациентов пожилого и старческого возраста (средний возраст 66 лет (60-83) с клинически значимым одноуровневым латеральным стенозом ПК. У 79 (83,2 %) больных без признаков нестабильности индексного ПДС были выполнены локальные микрохирургические декомпрессии. У 16 (16,8 %) больных со значимым латеральным стенозом ПК и нестабильностью (ВАШ в спине > 5 баллов, критерии А.А.White - M.M. Panjabi > 5) выполнялась более широкая декомпрессия с односторонней резекции фасеточного сустава и межтеловым спондилодезом по методу TLIF и MIS ТПФ.
После хирургического лечения у всех пациентов статистически значимо уменьшилась боль в нижней конечности, спине, улучшились показатели жизнедеятельности по ODI, параметры физического, психологического компонетов здоровья по SF-36 (р < 0,001). По данным контрольной МСКТ ПОП после операции статистически значимо увеличились параметры латерального корешкового кармана, что свидетельствует об эффективности проведенной декомпрессии при использовании обоих хирургических подходов.
При проведении анализа корреляционной зависимости качества жизни по опроснику SF-36 от объема выполненной декомпрессии было установлено, что при достижении порогового значения угла бокового кармана (30-40°) и его глубины (5 мм) существенно улучшается качество жизни пациентов. Дальнейшего значимого улучшения качества жизни при увеличении этих параметров ПК не происходит.
Таким образом, проведение локальных микрохирургических декомпрессий пациентам пожилого и старческого возраста с латеральным стенозом позвоночного канала без нестабильности ПДС обеспечивает достижение хороших и отличных результатов отдаленных результатов лечения по модифицированной шкале MacNab в 82 % случаев.
Критериями достаточности проведенной декомпрессии необходимо считать прямую визуализацию бокового кармана и медиальных отделов межпозвонкового отверстия на стороне доступа, а также пальпацию корешковым диссектором под визуальным контролем корня дуги позвонка и межпозвонкового отверстия.
В случаях, когда корешковая симптоматика носит двухсторонний характер и/или при клинико-неврологическом исследовании выявляются симптомы нейрогенной перемежающей хромоты со снижением дистанции ходьбы менее 500 метров, оптимальной хирургической опцией является проведение микрохирургической двухсторонней остеолигаментарной декомпрессии из одностороннего заднего MIS доступа с элиминацией всех факторов компрессии.
На основании проведенного сравнительного анализа результатов лечения 107 пациентов с клинически значимым одноуровневым дегенеративным центральным стенозом ПК на поясничном уровне установлено статистически значимое (р < 0,001) улучшение у всех пациентов после операции показателей боли по шкалам ВАШ, опросникам ODI и SF-36.
По данным контрольной МСКТ поясничного отдела позвоночника после операции у пациентов статистически значимо увеличились все анализируемые параметры ПК: SCA_DS, Sag_SC и CS_SC, Sag_DS и CS_DS, IfD (рисунок 7).
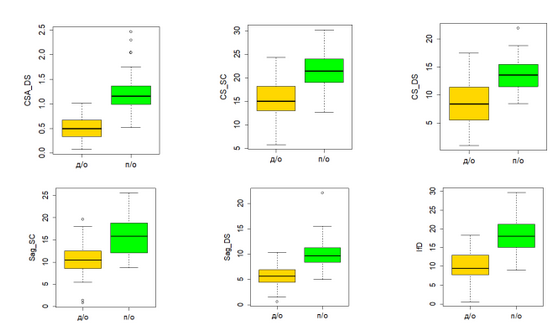
Рисунок 7 - Степень увеличения параметров, характеризующих центральные отделы ПК
Важным условием достижения хороших и отличных клинических результатов оперативного лечения этой категории больных является необходимость увеличения площади поперечного сечения дурального мешка при выполнении декомпрессии до пороговых значений (0,8-1,6 см2), что определяет существенное улучшение показателей качества жизни. Однако избыточная декомпрессия и чрезмерное увеличение этого параметра не приводят к дальнейшему улучшению качества жизни, поэтому проведение полной резекции фасеточного сустава, выполняемой при трансфораминальном межтеловом спондилодезе, не улучшает клинические исходы, но увеличивает количество периоперационных и поздних осложнений, включая кумулятивный индекс реопераций. Критериями достаточности проведенной декомпрессии необходимо считать прямую визуализацию боковых карманов и медиальных отделов межпозвонковых отверстий на стороне доступа и контролатеральной стороне, а также пальпацию корешковым диссектором под визуальным контролем корней дуг позвонков и межпозвонковых отверстий с 2-х сторон.
Следовательно, применение декомпрессивно-стабилизирующих операций у пациентов пожилого и старческого возраста с центральным стенозом ПК не обеспечивает улучшение клинических исходов лечения, что необходимо учитывать при определении объема и вида хирургического вмешательства. Выполнение межтелового спондилодеза по методике MIS TLIF в сочетании с MIS ТПФ у пациентов с ДКС центрального стеноза ПК необходимо только в случаях сочетания стеноза с клинической нестабильностью ПДС.
ДКС нестабильности. Для разработки и обоснования алгоритма дифференцированного хирургического лечения пациентов пожилого и старческого возраста с ДКС клинической нестабильности мы использовали результаты собственного пилотного исследования 110 пациентов с дегенеративным спондилолистезом низкой степени градации. Их возраст составил 66/66 [62; б8] лет и варьировал от 60 до 83 лет. Сегментарная нестабильность на уровне спондилолистеза (5 и более баллов по критериям А.А. White и М.М. Panjabi) клинически проявлялась только вертеброгенным болевым синдром (более 5 баллов по ВАШ) у 18 (16,4 %) больных. В 48 (43,6 %) случаях отмечалось сочетание вертеброгенного болевого синдрома с радикулопатией. В 83,6 % случаев компрессия нервных корешков в различных отделах ПК выступала дополнительным фактором, обуславливающим симптомы болезни и ухудшающим показатели качества жизни больных старшей возрастной группы, наряду с ДКС нестабильности.
Как в раннем, так и в отдаленном периодах наблюдения отмечено статистически значимое уменьшение болевого синдрома по ВАШ и в спине, и в ногах, независимо от исходных значений IB, характеризующего наличие сагиттального дисбаланса. Клинические проявления радикулопатии и нейрогенной перемежающей хромоты также были купированы у всех пациентов, что является показателем эффективности проведенной декомпрессии различных отделов ПК канала, как прямыми, так и непрямыми способами. Было установлено, что дополнительным фактором снижения качества жизни больных пожилого и старческого возраста с дегенеративным спондилолистезом, проявляющимся нестабильностью ПДС, является клинически значимый стеноз ПК. Подтверждением этому было улучшение показателей качества жизни во всех подгруппах пациентов по IB, независимо от степени коррекции сагиттального баланса. Общее количество осложнений по критериями Dindo-Clavien составило 65 (59 %), при этом у пациентов после TLIF их количество было значительно больше 59 (69 %), по сравнению с ALIF/LLIF - 6 (31 %). Большинство осложнений после TLIF были связанны с повреждением ТМО и инструментализацией.
Коррекция только SL путем восстановления высоты МПД и редукции спондилолистеза любым хирургическим методом (TLIF, ALIF, LLIF) на моносегментарном уровне обеспечивает достижение хороших клинических и рентгенологических результатов в отдаленном периоде наблюдения, а применение MIS технологий значительно снижает количество тяжелых осложнений. Применение моносегментарной технологии MIS TLIF, ALIF, LLIF у пациентов пожилого и старческого возраста с ДКС нестабильности обеспечивает возможность проведения адекватной декомпрессии нервных корешков и коррекции SL с сохранением естественных механизмов компенсации сагиттального дисбаланса, что приводит к хорошим клиническим отдаленным результатам лечения при минимальном количестве серьезных осложнений (рисунок 8).
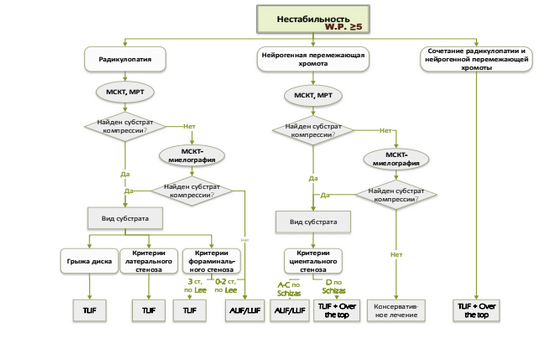
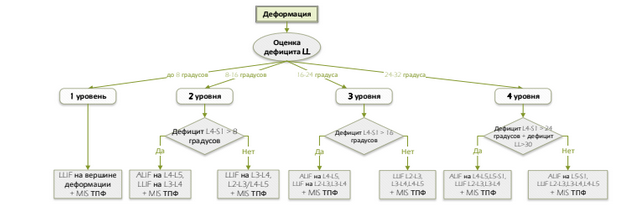
Рисунок 8 - Алгоритм хирургического лечения пациентов с ДКС нестабильности
ДКС деформации. По результатам нашего пилотного исследования, проведенного путем анализа результатов применения технологии LLIF при лечении 104 пациентов с нарушением сагиттального баланса, обусловленным дегенеративным сколиозом ПОП, была оценена эффективность использования MIS методов хирургической коррекции дегенеративных деформаций взрослых. Средний возраст пациентов составил 60,4/60 [55; 64,5] лет. Всем пациентам проводилась коррекция дегенеративного сколиоза и восстановление нарушенного ПТБ по методике LLIF c последующей транскутанной ТПФ ПДС по технологии MIS. Установка межтеловых имплантатов по методике LLIF была проведена на 2 уровнях у 47 (66 %) пациентов и на 3 уровнях у 24 (34 %). Отмечено статистически значимое улучшение PT (р < 0,001), уменьшение SVA (р < 0,001), коррекция угла сколиотической деформации по Cobb (p < 0,001), увеличение LL с восстановлением SL. Анализ данных анкетирования через 12 месяцев после операции показал статистически значимое уменьшение болевого синдрома в спине по ВАШ, регресс радикулярного болевого синдрома (ВАШ в ноге), улучшение степени функциональной адаптации по ODI и улучшение качества жизни по SF-36 (PH, MH) (p < 0,001 для всех показателей).
Исходя из вышеизложенного, основной целью хирургического лечения этой категории больных необходимо считать восстановление глобального поясничного лордоза до целевых значений путем применения технологии MIS LLIF и короткосегментных фиксирующих конструкций, на основании тщательного предоперационного планирования параметров ПТБ. Применение MIS опций лечения этой сложной ортопедической патологии делает возможным проведение ранней активизации больных и полноценной активной реабилитации, что наиболее актуально для пациентов старшей возрастной группы с наличием множественной сочетанной патологии и сопутствующим ожирением (рисунок 9).
В качестве дополнительной опции выбора метода проведения межтелового спондилодеза у пациентов 2 и 3 групп, в зависимости от типа нарушения сагиттального баланса в соответствии со значениями IB, мы предлагаем следующий алгоритм, опционально определяющий вид хирургического вмешательства из переднего либо передне-бокового доступов (рисунок 9).
Рисунок 9 - Алгоритм выбора хирургической опции в зависимости от степени сагиттального дисбаланса по IB
Глава 5 Анализ результатов лечения в соответствии с предложенным алгоритмом дифференцированного нейроортопедического подхода, на основании ДКС.
Отдаленные результаты лечения оценены у 748 (74 %) больных анализируемой когороты.
ДКС компрессии. В 1 группу были включены 624 больных с ДКС компрессии нервных корешков в различных отделах ПК ПОП. Им было выполнено 624 первичных операций. Выбор метода оперативного лечения определяли в соответствии с предложенным в главе 4 алгоритмом. У 393 больных с основным морфологическим субстратом компрессии в виде грыжи МПД выполнено 365 стандартных микрохирургических дискэктомий, из которых в 356 случаях операция была на одном уровне, в 8 случаях - на 2-х уровнях, в 1 случае - на 3-х, а в 28 случаях микрохирургическая дискэктомия выполнялась из модифицированного доступа по Wiltse. Пациентам с латеральным стенозом ПК проведено 86 односторонних микрохирургических декомпрессий бокового корешкового кармана, из которых большинство выполнено на одном уровне (83 больных), и в 3 случаях операция проводилась на 2-х уровнях.
У 23 из этих пациентов декомпрессия латерального кармана была дополнена микрохирургической дискэктомией, поскольку дополнительным фактором компрессии нервного корешка у них была определена грыжа МПД протрузионного типа, вызывающая сужение латеральных отделов ПК. Микрохирургические декомпрессии по методу «over the top» проведены 145 пациентам с клиническими и рентгенологическими проявлениями центрального стеноза ПК.
Средние сроки оценки отдаленных клинических результатов составили 36,2/35 [24; 49] месяцев. Несмотря на пожилой и старческий возраст пациентов, отягощенный коморбидный фон и сопутствующее ожирение, дифференцированное применение локальных микрохирургических декомпрессий с использованием MIS технологий позволило сократить средние сроки стационарного лечения больных до 5,6 койко-дней, средняя интраоперационная кровопотеря составила всего 117 мл, а длительность операции - 84 минуты.
Отмечено статистически значимое улучшение по показателям боли в спине и нижних конечностях у больных 1 группы, отчетливая положительная динамика по результатам опросников наблюдалась как в течение первого года после операции, так и и в отдаленном периоде наблюдения. У пациентов с центральным стенозом ПК после проведения декомпрессии по методу «over the top» также отмечено статистически значимое увеличение дистанции ходьбы и функциональных возможностей самостоятельного передвижения (таблица 5).
Таблица 5 - Оценки качества жизни у пациентов 1 группы (* отмечены показатели, которые статистически значимо изменились по сравнению с дооперационными значениями)
|
Показатели |
Д/о |
До 1 года (245) |
Свыше года (262) |
|
вся первая группа |
|||
|
ODI |
55/56 [42; 68] |
27/27 [14; 38]* |
18/13 [4; 29]* |
|
Количество больных с j ODI на 12,8 пунктов и более |
— |
166 |
206 |
|
SF-36 PH |
27/26 [23; 30] |
40/39 [32; 47]* |
43/46 [36; 52]* |
|
Количество больных с | SF-36 PH на 4,9 пункта и более |
— |
178 |
203 |
|
SF-36 MH |
29/28 [22; 34] |
41/42 [33; 51]* |
46/50 [39; 54]* |
|
Количество больных с | SF-36 MH на 4,9 пункта и более |
|
157 |
188 |
Необходимо отметить достаточно низкую частоту развития осложнений (15,9 %) после локальных микрохирургических декомпрессий на ПОП у пациентов старшей возрастной группы с сопутствующим ожирением и отягощенным коморбидным фоном. Кумулятивный риск повторных оперативных вмешательств на ПОП в течение 5 летнего периода наблюдения (reoperation rate) в 1 группе больных составил 11,6 %.
ДКС нестабильности. Во 2 группу пациентов анализруемой когорты были включены 338 больных с ДКС синдромом клинической нестабильности различных ПДС ПОП. Им было выполнено 338 первичных операций. Выбор метода оперативного лечения определяли в соответствии с предложенным алгоритмом. Прямая микрохирургическая декомпрессия по методу «over the top» с ТПФ (MIS TLIF) была выполнена 142 больным из 163 с центральным стенозом ПК, а непрямая (ALIF/LLIF) - 21 пациенту. Всем больным с клинически значимым латеральным стенозом ПК (n = 103) проведен MIS TLIF с прямой микрохирургической декомпрессией. У 51 пациента с фораминальным стенозом ПК прямая микрохирургическая декомпрессия в области межпозвонкового отверстия (MIS TLIF) была проведена 40 больным, а непрямая (ALIF/LLIF) - 11. У 21 больного 2 группы без клинических проявлений компрессии нервных корешков хирургическое лечение было реализовано по методу MIS TLIF в 9 случаях, ALIF - в 8 случаях, LLIF - в 4. Таким образом, MIS TLIF был проведен 294 пациентам 2 группы, что составило 87 %, ALIF - 23 больным (7 %), LLIF - 21 больному (6 %). Необходимо отметить, что в 307 случаях операция была выполнена на одном уровне, что составило 91 % от всех первичных вмешательств у пациентов 2 группы, в 30 случаях - на 2-х уровнях, в 1 случае - на 3-х.
Полную оценку всех клинических критериев и показателей качества жизни в отдаленном периоде наблюдения мы проанализировали в полном объеме у 282 пациентов (83 %) 2 группы. Средние сроки оценки отдаленных результатов составили 28.9/24 [15; 41,8] месяцев.
Сроки пребывания в стационаре не отличались у пациентов, которым проводили TLIF и ALIF/LLIF (р = 0,55). Средний койко-день в анализируемой когорте больных составил 8,3 дня вследствие применения у всех пациентов MIS технологий. Длительность операции статистически значимо была выше при выполнении прямых декомпрессий по методу MIS TLIF по сравнению с непрямыми декомпрессивно-стабилизирующими операциями, а средняя ее величина составила 184 минуты (р < 0,001). Объем интраоперационной кровопотери статистически значимо был выше при операциях TLIF (р < 0,001), однако средняя его величина у больных 2 группы составила всего 277 мл, также за счет использования MIS опций хирургического лечения.
Итоговые значения опросников не имели статистически значимого различия между прямыми и непрямыми декомпрессивно-стабилизирующими операциями, т.е. удалось «добиться одинаково хорошего клинического результата» у всех категорий больных. Клинические проявления синдрома нейрогенной перемежающей хромоты у больных с центральным стенозом ПК купированы во всех случаях, отчетливая положительная динамика наблюдалась не только в течение первого года после операции, но и в отдаленном периоде наблюдения.
Рентгенологические показатели, доступные анализу у 110 больных 2 группы и характеризующие позвоночно-тазовые взаимоотношения (LL, L4-S1, SL и PT), улучшились после операции у всех пациентов. Однако во 2 и 3 подгруппах больных по IB, у которых использовались не только задние, но и переднебоковые лордозированные кейджи, уменьшение PT, увеличение L4-S1 и LL было статистически значимо (таблица 6).
Таблица 6 - Динамика параметров сагиттального профиля (д/о - до операции, отд. период - отдаленный период после операции, * p < 0,05, ** p < 0,01)
|
Пока затель |
Подгруппа 1 |
Подгруппа 2 |
Подгруппа 3 |
|||
|
д/о |
отд. период |
д/о |
отд. период |
д/о |
отд. период |
|
|
LL |
57,6/58,4 [47,7; 63,1] |
58,4/58,2 [52; 61,9] |
57/56,5 [50,4; 64,6] |
58,2/58,6 [52; 65,6] |
47,3/44,9 [40,9; 53,8] |
53,6/52,9 [51; 57]** |
|
L4-S1 |
35,7/37,3 [32; 39] |
40,3/40,4 [37,4; 43,2]* |
31,5/31 [26,3; 35,6] |
35,1/35,3 [30,9; 40,3]** |
24,9/24 [18,6; 27,8] |
31,1/31,7 [29,2; 33,3]** |
|
PT |
15,8/14,4 [14; 17,7] |
17,5/17,5 [13,6; 20,2] |
23,5/23,9 [19,5; 27,6] |
20,1/20 [14,9; 24,1]** |
26/23,9 [21,1; 30,6] |
21,7/21,2 [17,1; 25]* |
Статистически значимое увеличение L4-S1 в отдаленном периоде наблюдения, по сравнению с дооперационными значениями, отмечено во всех трех подгруппах пациентов вследствие редукции спондилолистеза и восстановления SL. Однако, статистически значимое увеличение LL наблюдалось только в 3 подгруппе пациентов, поскольку большинство из них имели исходный выраженный сагиттальный дисбаланс.
В соответствии с критериями G. H. Tan (2007 год) по данным КТ через 24 месяца формирование полноценного костного блока (grade I) было выявлено в 79,1 % случаев (91 пациент), частичный костный блок у 19 больных (17,3 %), однополярный псевдоартроз без клинических проявлений сформировался у 5 пациентов после TLIF (4,6 %).
В течение первого года после проведенного оперативного лечения отмечено улучшение показателей качества жизни и степени функциональной адаптации по опросникам ODI и SF-36, в отдаленном периоде наблюдения отмечен тренд к дальнейшему улучшению качества жизии в соответствии со значениями минимального клинически значимого улучшения (MCID) у подавляющего большинства больных.
Необходимо отметить достаточно большое количество осложнений в соответствии с критериями Dindo-Clavien (41,7 %) после декомпрессивно-стабилизирующих оперативных вмешательств у пациентов с сопутствующим ожирением и отягощенным коморбидным фоном. Кумулятивный риск повторных оперативных вмешательств на ПОП в течение 5 летнего периода наблюдения (reoperation rate) во 2 группе больных составил 10,2 %.
ДКС деформации. Всем 51 пациенту с ДКС деформации были выполнены двухэтапные корригирующие операции с применением 2-х MIS технологий (LLIF и MIS ТПФ) в одну хирургическую сессию. Распределение пациентов 3 группы по количеству включенных в зону спондилодеза уровней представлено в таблице 7.
Таблица 7 - Уровни оперативных вмешательств у пациентов 3 группы
|
Уровни |
Число |
% |
|
L2-L3, L3-L4 |
6 |
11,7 % |
|
L2-L3, L3-L4, L4-L5 |
16 |
31,4 % |
|
L3-L4, L4-L5 |
29 |
56,9 % |
|
ИТОГО |
51 |
100,0 % |
Наиболее часто вершина дегенеративной сколиотической деформации во фронтальной плоскости располагалась на уровне L3-L4, поэтому он во всех случаях был включен в зону спондилодеза. При этом уровень L4-L5, имеющей важное значение для восстановления сагиттального баланса, включался в зону спондилодеза у 45 (88 %) больных. В 35 случаях (68,6 %) коррекция деформации выполнялась на 2-х уровнях, а в 16 случаях (31,4 %) - на 3-х. Сроки оценки отдаленных результатов у 43 пациентов 3 группы (84 %), доступных анализу, составили 17,6/14 [14; 21] месяцев.
Средний койко-день в 3 группе больных составил 8,6 дня. Средний объем интраоперационной кровопотери составил всего 260 мл. У всех пациентов отмечено статистически значимое уменьшение болевого синдрома в спине и нижних конечностях. Клинические проявления нейрогенной перемежающей хромоты купированы во всех случаях непрямым методом. Динамика рентгенологических показателей пациентов 3 группы представлена в таблице 8.
Статистически значимо нам удалось улучшить все анализируемые рентгенологические параметры сагиттального баланса ПОП.
Таблица 8 - Динамика рентгенологических показателей в отдаленном периоде у пациентов 3 группы
|
Показатель |
До операции (51) |
После операции (43) |
Эффект (п/о - д/о) (43) |
р |
|
PT |
21,9/22 [17; 26,5] |
17,8/18 [14; 21,5] |
-5,4/-5 [-9; -2,5] |
< 0,001 |
|
LL |
43,6/45 [36; 52,5] |
52,8/55 [46,8; 59,2] |
8,9/8,5 [4,8; 12] |
< 0,001 |
|
PI-LL |
9,5/8 [0,5; 17] |
1,6/1,5 [-4; 6,5] |
-8,9/-8,5 [-12; -4,8] |
< 0,001 |
|
L4-S1 |
26,4/27 [17,5; 36] |
31,8/31,5 [26; 38,2] |
5,4/4 [0,8; 8] |
< 0,001 |
|
SVA, мм |
46,3/43 [16,5; 67,5] |
33,9/30,5 [13,2; 52] |
-17,8/-14 [-34,2; 6,2] |
0,024 |
|
SSA |
118,8/120 [113,5; 125] |
125,7/127 [124; 129] |
7/5 [4; 12] |
< 0,001 |
|
Cobb |
16,5/15 [11; 20] |
4,6/4 [0; 7,2] |
-12,4/-11,5 [-17; -8] |
< 0,001 |
В таблице 9 приведены данные статистически достоверного положительного влияния MIS корригирующих оперативных вмешательств на показатели качества жизни у пациентов пожилого и старческого возраста с ДКС деформации.
Таблица 9 - Показатели качества жизни в отдаленном периоде наблюдения пациентов 3 группы
|
Показатель |
Д/о (n = 51) |
Отдаленный период (n = 43) |
|
ODI |
56/54 [45; 62] |
35/42 [22; 51]* |
|
Количество больных с [ ODI на 12,8 и более пунктов |
— |
38 |
|
SF-36 PH |
25/24 [22; 28] |
33/25 [24; 38]* |
|
Количество больных с | SF-36 PH на 4,9 и более пунктов |
— |
38 |
|
SF-36 MH |
26/26 [22; 28] |
38/35 [28; 46]* |
|
Количество больных с | SF-36 MH на 4,9 и более пунктов |
— |
37 |
В отдаленном периоде наблюдения после проведенного оперативного лечения отмечено улучшение показателей качества жизни и степени функциональной адаптации в соответствии со значениями MCID по опросникам ODI и SF-36.
Таким образом, применение короткосегментных корригирующих MIS операций у этой категории больных обеспечивает возможность улучшения их качества жизни в отдаленном периоде наблюдения за счет восстановления LL. Коррекция сагиттального дисбаланса приводит к улучшению основных рентгенологических параметров ПТБ (L4-S1, LL, PT), восстановлению фронтального баланса (статистически значимое уменьшение угла Cobb) и глобального сагиттального баланса тела (SVA, PI-LL, SSA), что, в конечном итоге, обеспечивает улучшение качества жизни этих больных в отдаленном периоде наблюдения.
Необходимо отметить небольшое количество осложнений (31,4 %) после двухэтапных корригирующих оперативных вмешательств на ПОП по поводу дегенеративных сколиотических деформаций у пациентов старшей возрастной группы с сопутствующим ожирением и отягощенным коморбидным фоном.
Глава 6 Оценка влияния ожирения и сопутствующей соматической патологии на качество жизни пациентов старшей возрастной группы с дегенеративной патологией поясничного отдела позвоночника. Исследовали влияние ожирения и сочетанной соматической патологии на качество жизни, функциональный статус и болевой синдром, длительность операции и продолжительность стационарного лечения, объем кровопотери и количество повторных операций, частоту и характер осложнений. Полученные результаты анализировали в 3-х группах больных с выделенными ДКС.
Установлено, что ожирение (ИМТ > 30) является фактором риска развития нестабильности ПДС и дегенеративной деформации ПОП у пациентов старшей возрастной группы.
Также, повышенная масса тела является фактором риска увеличения продолжительности операции и, как следствие, интраоперационной кровопотери (1 группа р < 0,0001, р = 0,0001 и 2 группа р = 0,007, р =0,004, соответственно). Исключение составляют пациенты, которым проводилась MIS коррекция деформации. Сравнение частоты развития осложнений у пациентов с различным ИМТ показало более высокую частоту у больных с ожирением (р = 0,007). Установлено, что пациенты с ИМТ > 30 чаще подвергались повторным хирургическим вмешательствам, однако статистически значимой разницы не выявлено.
В течение первых 12 месяцев после операции не обнаружено влияния ИМТ на частоту реопераций (причинами большинства повторных вмешательств (71,9 %) были послеоперационные осложнения). Однако, начиная со второго года наблюдения, частота повторного оперативного лечения на ПОП была статистически значимо выше у пациентов с ожирением как после локальных микрохирургических декомпрессий, так и после выполнения декомпрессивно-стабилизирующих и корригирующих вмешательств (р = 0,03). Значимое отрицательное влияние повышения ИМТ отмечено на параметры болей в спине, нижней конечности, функциональную адаптацию и качество жизни пациентов (р < 0,001), также как и негативное влияние повторного хирургического вмешательства на качество жизни по ODI (р = 0,005) в отдаленном периоде наблюдения.
На рисунках 9 и 10 представлены данные, отражающие влияние вида хирургического вмешательства и индекса массы тела на частоту формирования болезни смежного уровня у больных старшей возрастной группы в различные периоды наблюдения.
Рисунок 10 - Развитие болезни смежного уровня в группе с ригидными фиксациями, в зависимости от сроков после первичной операции и индекса массы тела (синия линия - ИМТ < 30, красная - ИМТ > 30)
С помощью модели многофакторной логистической регрессии выполнен поиск предикторов осложнений среди следующих факторов: возраста, пола, ИМТ, типа сложности операции на основании оценки ее травматичности и продолжительности. В итоговую модель регрессии вошло всего 2 фактора: ИМТ и тип сложности операции (таблица 10).
Характеристики качества регрессионной модели: AUC = 0,64, чувствительность = 0,60, специфичность = 0,69.
Таблица 10 - Параметры логистической регрессии, описывающей риски осложнений
|
Параметр |
Коэффициент |
р |
Odd Ratio |
CI |
|
Свободный член модели |
0,0419 |
0,559 |
— |
— |
|
ИМТ |
0,0032 |
0,157 |
1,003 |
[0,999; 1,008] |
|
Тип операции TLIF |
0,2009 |
< 0,0001 |
1,223 |
[1,156; 1,293] |
|
Тип операции ALIF, XLIF |
0,0303 |
0,488 |
1,031 |
[0,946; 1,123] |
Полученные данные свидетельствуют об увеличении риска развития осложнений при выполнении пациентам с ожирением операции TLIF на 22,3 %, по сравнению с декомпрессией, в то время, как при выполнении непрямых методов декомпрессии с применением ALIF и LLIF риски повышаются всего на 3,1 %.
Установлено, что сочетанная соматическая патология по индексу коморбидности Чарлсона (CCI) и возраст пациентов статистически значимо удлиняют период послеоперационного койко-дня в 1 группе пациентов и не влияют на его длительность в группах пациентов 2 и 3. При проведении корреляционного анализа влияния CCI на интенсивность болевого синдрома, степень функциональной адаптации и качество жизни пациентов с сочетанной сопутствующей патологией в различные сроки наблюдения была определена статистически значимая корреляция CCI со всеми анализируемыми показателями. Статистически значимое влияние сопутствующей патологии в первый год после хирургического вмешательства отмечено на показатели физического здоровья (SF-36 PH) и качество жизни по ODI. Индекс коморбидности не влияет на частоту развития осложнений. При проведении корреляционного анализа мы не выявили статистически значимого влияния остеопороза на качество жизни пациентов пожилого и старческого возраста в отдаленном периоде наблюдения. Однако, мы получили статистически значимое влияние (р = 0,045) значений T-критерия минеральной плотности костной ткани, на частоту развития технических осложнений (мальпозиция транспедикулярных винтов, миграция кейджа и повреждение замыкательных пластинок тел позвонков).
Глава 7 Анализ осложнений и причин неудовлетворительных исходов у пациентов с дегенеративной патологией поясничного отдела позвоночника. Выявление предикторов неблагоприятных исходов хирургического лечения у больных старшей возрастной группы. Общее количество осложнений (в соответствии с критериями классификации Dindo-Clavien) в исследуемой когорте пациентов составило 256 (25,3 %), при этом осложнения у пациентов 1 группы развивались статистически значимо реже, чем у пациентов 2 и 3 групп (р < 0,001 и р = 0,01). Наиболее частым интраоперационным осложнением (78 случаев) была кровопотеря объемом 500,0 мл и более (30,5 % от всего количества осложнений), и в подавляющем большинстве случаев (58 пациентов) это были пациенты 2 группы, которым выполнялся TLIF. К общим осложнениям мы отнесли интраоперационное повреждение ТМО в 66 (25,8 %) случаях. У 17 пациентов в раннем послеоперационном периоде, 8 из которых были из 2 группы, отмечено нарастание неврологического дефицита в нижних конечностях. В 14 из них причиной ухудшения неврологического статуса являлась интраоперационная травма нервных корешков, обусловленная тракционным повреждением, что потребовало длительной консервативной терапии. Наибольшее количество осложнений (141 случаев) отмечено во 2 группе пациентов (55,1 %), это объясняется объемом и техническими особенностями различных видов операций. При этом количество тяжелых осложнений, то есть относящихся к категории IIIB и ГУА по критериям Dindo-Clavien, составило всего 11,7 % от общего числа.
Обращает внимание факт, что наибольшее количество дуротомий отмечено после локальных микрохирургических декомпрессий (47 из 66 случаев), тогда как объем интраоперационной кровопотери более 500 мл чаще наблюдался при проведении TLIF (50 из 78 случаев). Необходимо отметить, что количество случаев повреждений ТМО и повышенной интраоперационной кровопотери зависело от количества оперированных уровней.
Из 1 013 первично оперированных пациентов в течение всего периода наблюдения 104 больным было выполнено 133 ревизионных вмешательств, 5-летний кумулятивный индекс реопераций составил 11,3 % (рисунок 11).
104 (100%) па ци ентов обратились для повторного хирургического лечения
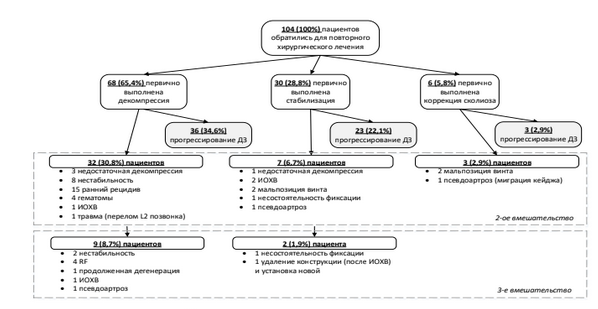
Частота развития болезни смежного уровня в группе фиксации была статистически значимо выше в отдаленном периоде 3-4 года (р = 0,008). На наш взгляд, это связано с ускорением развития дегенеративных изменений на смежных уровнях вследствие перегрузки смежных ПДС на фоне ригидной инструментальной фиксации.
Отмечена интересная закономерность - если в течение первого года после перенесенного оперативного вмешательства чаще осуществлялись повторные вмешательства на оперированном уровне (по нашему мнению, за счет недостаточно эффективного первичного оперативного лечения), то в сроки более 3 лет отмечается увеличение количества повторных операций на смежном ПДС.
Из 256 осложнений 226 (88,6 %) были квалифицированы как легкие (тип I, II и IIIA по критериям Dindo-Clavien) и 29 (11,4 %) как тяжелые (тип IIIB и IVA), при которых потребовалось ревизионное вмешательство. При проведении анализа данных, характеризующих пациентов и операции в зависимости от тяжести осложнений, мы установили статистически значимое негативное влияние ожирения на частоту развития осложнений (р = 0,013) и показатели койко-дней (р < 0,0010). Также на количество осложнений оказывает отрицательное влияние число оперированных уровней (р = 0,007). Больший процент осложнений был определен у пациентов, перенесших операции средней степени сложности (TLIF), по сравнению с более легкими и сложными хирургическими процедурами (р < 0,001 и р = 0,001, соответственно).
В Заключении представлены основные результаты исследования.
ВЫВОДЫ
1. Комплексный нейроортопедический синдромальный подход с выделением трех ДКС: компрессии, нестабильности и деформации является ключевым в выборе методов и опций хирургического лечения пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника. Основными критериями выделения ДКС являются: интенсивность боли в ноге/ногах и боли в спине с пороговым значением в 5 баллов по ВАШ, наличие неврологических симптомов, характерных для радикулопатии и нейрогенной перемежающей хромоты, рентгенологические критерии клинической нестабильности A. A. White и M. M. Panjabi с пороговым значением в 5 баллов, угол Cobb, маркеры сагиттального дисбаланса в виде IB и увеличения PT выше таргетных значений.
2. Повышенная масса тела с развитием ожирения у 54 % больных и отягощенный коморбидный фон (CCI - 64 %) являются ключевыми особенностями пациентов старшей возрастной группы с дегенеративной патологией поясничного отдела позвоночника. Предикторами развития неблагоприятных исходов хирургического лечения являются ожирение, объем интраоперационной кровопотери, длительность операции и проведение многоуровневых оперативных вмешательств. Установлено, что IV тип лордоза по Roussouly и дефицит LL, обусловленный множественными дегенеративными изменениями МПД у пациентов старшей возрастной группы, являются предикторами развития клинически значимых нарушений биомеханики в сагиттальной плоскости, а именно нестабильности ПДС и дегенеративного сколиоза.
3. С учетом высокой коморбидности и сопутствующего ожирения у большинства пациентов, предпочтение необходимо отдавать применению MIS технологий, что обеспечивает возможность получения хороших клинических результатов лечения при минимальном количестве осложнений. Сопутствующая соматическая патология не оказывает статистически значимого влияния на частоту развития осложнений при использовании MIS опций хирургического лечения, независимо от сложности оперативного вмешательства. Купирование ДКС, определяющих показатели качества жизни больных старшей возрастной группы, достигается путем дифференцированного применения локальных микрохирургических декомпрессий в 62 % случаев, декомпрессией нервных корешков в различных отделах ПК, стабилизацией индексного ПДС с коррекцией локального сагиттального дисбаланса и редукцией спондилолистеза, при его наличии, в 33 % случаев, коррекцией дегенеративных деформаций с сагиттальным дисбалансом за счет применения лордозированных кейджей и непрямой декомпрессии нервных корешков у 5 % больных.
4. Алгоритм, основанный на комплексном нейроортопедическом подходе, обеспечивает достижение статистически значимого улучшения качества жизни больных старшей возрастной группы в отдаленном периоде наблюдения с 5-летним кумулятивным индексом реопераций 11,3 %. Частота повторной госпитализации вследствие осложнений, выявленных в течение 90 дней после операции, составляет 1,3 %.
5. Динамика параметров ПТБ у пациентов старшей возрастной группы с ДКС компрессии не оказывает статистически значимого влияния на показатели качества жизни, в отличие от больных с дегенеративными спондилолистезами и сколиотическими деформациями. Коррекция сагиттального дисбаланса с восстановлением нарушенных позвоночно-тазовых взаимоотношений и непрямой декомпрессией компримированных корешков достоверно обеспечивает улучшение показателей качества жизни у больных со спондилолистезами и дегенеративными сколиозами (р < 0,05 и p < 0,001, соответственно). Улучшение качества жизни пациентов старшей возрастной группы с сагиттальным дисбалансом достигается восстановлением показателей ПТБ за счет увеличения LL и L4-S1. Лучшая степень коррекции обеспечивается применением межтеловых имплантов с высоким лордотическим профилем. У пациентов с дегенеративными сколиотическими деформациями предпочтение следует отдавать применению короткосегментных опций коррекции с использованием MIS технологий.
6. Значения минимального клинически значимого улучшения (MCID) и критерии учета осложнений Dindo-Clavien являются наиболее валидными и универсальными инструментами оценки результатов хирургического лечения пациентов пожилого и старческого возраста с дегенеративной патологией поясничного отдела позвоночника.
7. При определении тактики хирургического лечения пациентов старшей возрастной группы с ожирением и высоким коморбидным фоном предпочтение отдается MIS методам проведения локальных микрохирургических декомпрессий, декомпрессивностабилизирующих и корригирующих операций, обеспечивающих достижение хороших отдаленных клинических результатов. При выявлении грыжи МПД, в качестве основного фактора компрессии, методом выбора является микрохирургическая дискэктомия. У больных с латеральным стенозом позвоночного канала улучшение качества жизни достигается локальным расширением стенозированного бокового кармана до пороговых значений (угол 30°, глубина 5 мм). Наличие центрального стеноза позвоночного канала требует проведения изолированной микрохирургической остеолигаментарной декомпрессии, обеспечивающей улучшение результатов лечения, для увеличения площади поперечного сечения дурального мешка до 0,8-1,6 см2. Пациенты с ДКС клинической нестабильности с компенсированным сагиттальным дисбалансом (IB I и II) нуждаются в восстановлении SL и прямой реконструкции ПК.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Применение декомпрессивно-стабилизирующих операций у пациентов пожилого и старческого возраста с ДКС компрессии ПК не обеспечивает улучшение клинических исходов, но увеличивает количество осложнений и частоту развития болезни смежного уровня. Выполнение межтелового спондилодеза по методике MIS TLIF в сочетании с MIS ТПФ у этих больных необходимо только в случаях сочетания стеноза с клинической нестабильностью ПДС.
2. У больных старшей возрастной группы с множественными и протяженными дегенеративными изменениями поясничного отдела позвоночника выбор хирургической опции лечения должен осуществляться с соблюдением принципа клинико-морфологического соответствия, выявлением основных факторов компрессии и определением ее вектора. В сомнительных и сложных клинических ситуациях целесообразно использование в качестве диагностической модальности МСКТ-миелографии.
3. Для выявления клинической нестабильности ПДС у больных пожилого и старческого возраста целесообразно использование критериев A. A. White и M. M. Panjabi с пороговым значением в 5 баллов.
4. Оценку сагиттального баланса у пациентов пожилого и старческого возраста необходимо проводить с помощью наиболее чувствительных и специфичных маркеров имеющегося сагиттального дисбаланса: SSA и PT с расчетом целевых индивидуальных значений, соответствующих значению PI по формуле PT = 0,44 х PI - 11,4. Для определения степени выраженности нарушений ПТБ используется IB. Отклонение средних значений LL в послеоперационном периоде в пределах 5°, L4-S1 - 6°, PT - 5°, PI-LL с учетом поправки на возраст - 8°, SSA - 8°, SVA с учетом поправки на возраст - 2 см не оказывают статистически значимого влияния на показатели качества жизни в отдаленном периоде наблюдения.
5. Наличие остеопороза увеличивает частоту технических осложнений при проведении инструментальной фиксации в поясничном отделе позвоночника у пациентов старшей возрастной группы.
6. Минимально инвазивная технология MIS LLIF с использованием короткосегментных фиксирующих конструкций является методом выбора при коррекции дегенеративных деформаций поясничного отдела позвоночника с типом основной дуги N по SRS-Schwab у пациентов пожилого и старческого возраста.
7. Пациентам со спондилолистезом и клинической нестабильностью индексного ПДС целесообразно выполнять коррекцию SL и декомпрессию нервных корешков за счет восстановления высоты МПД и редукции спондилолистеза на моносегментарном уровне любым хирургическим способом выполнения спондилодеза (MIS TLIF, ALIF, LLIF). Использование лордозированных кейджей у больных с выраженным сагиттальным дисбалансом обеспечивает достижение лучших результатов коррекции сагиттального профиля по сравнению с MIS TLIF.
8. Хирургическое лечение больных с дегенеративными деформациями поясничного отдела позвоночника и выраженным сагиттальным дисбалансом должно быть направлено на максимально возможную коррекцию глобального поясничного лордоза (LL) с применением лордозированных межтеловых имплантов и короткосегментных металлоконструкций для сохранения имеющихся компенсаторных механизмов: PT и TK.
9. Для оценки отдаленных результатов лечения больных пожилого и старческого возраста с дегенеративными заболеваниями поясничного отдела позвоночника целесообразно использовать значения MCID, которые обеспечивают возможность не только количественного, но и сравнительного анализа эффективности различных хирургических опций.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Василенко, И. И. Изменения сагиттального баланса у пациентов пожилого и старческого возраста с дегенеративным стенозом поясничного отдела позвоночника / И. И. Василенко, В. С. Климов, А. В. Евсюков [и др.] / Вопросы нейрохирургии им. Н. Н. Бурденко. - 2015. - Т. 79, № 5. - С. 102-108.
2. Климов, В. С. Применение модифицированного доступа Wiltse в лечении экстрафораминальных грыж дисков поясничного отдела позвоночника / В. С. Климов, А. В. Евсюков, М. А. Косимшоев // Хирургия позвоночника. - 2016. - Т. 13, № 2. - С. 62-67.
3. Булатов, А. В Хирургическое лечение спондилолистезов низкой степени градации: современное состояние проблемы / А. В. Булатов, В. С. Климов, А. В. Евсюков // Хирургия позвоночника. - 2016. - Т. 13. - № 3. - С. 68-77.
4. Лопарев, Е. А. Повторные оперативные вмешательства у пациентов с дегенеративно-дистрофическим заболеванием поясничного отдела позвоночника после удаления грыж дисков / Е. А. Лопарев, В. С. Климов, А. В. Евсюков // Хирургия позвоночника. - 2017. - Т. 14, № 1. - С. 51-59.
5. Климов, В. С. Влияние параметров сагиттального баланса на качество жизни у пациентов пожилого и старческого возраста, оперированных по поводу дегенеративного стеноза поясничного отдела позвоночника / В. С. Климов, И. И. Василенко, А. В. Евсюков, Е. В. Амелина // Вопросы нейрохирургии им. Н. Н. Бурденко. - 2017. - Т. 81, № 2. - С. 56-66.
6. Климов, В. С. Результаты дифференцированного хирургического лечения пациентов пожилого и старческого возраста с латеральным стенозом позвоночного канала на поясничном уровне / В. С. Климов, Р. В. Халепа, И. И. Василенко [и др.] // Хирургия позвоночника. - 2017. - Т. 14, № 4. -С. 76-84.
7. Халепа, Р. В. Стеноз позвоночного канала поясничного отдела позвоночника у пациентов пожилого и старческого возраста: состояние проблемы, особенности хирургического лечения / Р. В. Халепа, В. С. Климов // Нейрохирургия. - 2017. - № 1. - С.100-108.
8. Евсюков, А. В. Результаты повторных вмешательств после инструментальной фиксации позвоночника при дегенеративно-дистрофическом заболевании поясничного отдела позвоночника / А. В. Евсюков, В. С. Климов, Е. А. Лопарев // Нейрохирургия. - 2017. - № 4. - С. 65-73.
9. Булатов, А. B. Полуригидная минимально инвазивная транспедикулярная фиксация в лечении дегенеративных заболеваний поясничного отдела позвоночника / А. B. Булатов, Д. А. Рзаев, В. С. Климов, А. В. Евсюков // Нейрохирургия. - 2018. - Т. 20, - № 3. - С. 19-30.
10. Климов, В. С. Применение технологии LLIF у пациентов с дегенеративным сколиозом поясничного отдела позвоночника: анализ ретроспективной когорты и обзор литературы / В. С. Климов, И. И. Василенко, А. В. Евсюков [и др.] // Гений ортопедии. - 2018. - Т. 24. № 3. - С. 393-403.
11. Халепа, Р. В. Хирургическое лечение пациентов пожилого и старческого возраста с дегенеративным центральным стенозом позвоночного канала на поясничном уровне / Р. В. Халепа, В. С. Климов, Д. А. Рзаев, [и др.] // Хирургия позвоночника. - 2018. - Т. 15, № 3. - С. 73-84.
12. Климов, В. С. Влияние сочетанной патологии на результаты хирургического лечения пациентов пожилого и старческого возраста с дегенеративным стенозом позвоночного канала на поясничном уровне / В. С. Климов, Р. В. Халепа, Е. В. Амелина [и др.] // Хирургия позвоночника. - 2020, - Т. 17, № 2. - С. 31-42.
13. Климов, В. С. Сравнительный анализ результатов лечения пациентов различных возрастных групп с грыжами межпозвонковых дисков / В. С. Климов, Е. А. Лопарев, А. В. Евсюков [и др.] // Хирургия позвоночника. - 2020. - Т. 17. - № 3. - С. 66-80.
14. Klimov, V. S. LLIF in the correction of degenerative scoliosis in elderly patients / V. S. Klimov, I. I. Vasilenko, J. A. Rzaev [et al.] // Coluna/Columna. - 2020. - Vol. 19 (4). - P. 243-248.
15. Климов, В. С. Влияние реконструкции сагиттального баланса на результаты лечения пациентов пожилого и старческого возраста с дегенеративным спондилолистезом низкой степени градации: анализ моноцентровой четырехлетней когорты / В. С. Климов, И. И. Василенко, С. О. Рябых [и др.] // Г ений Ортопедии. - 2020. - Т. 26. - № 4. - С. 555-564.
16. Пат. № 2413518 Российская Федерация, МПК А 61 В 17/56. Способ хирургического лечения высокодиспластического спондилолистеза и устройство для введения остеоиндуктивного материала : № 2019107228; заявл. 13.03.2019; опубл. 05.02.2020 / Маркин С. П., Симонович А. Е., Климов В. C., Евсюков А. В., Козлов Д. М.; заявитель и патентообладатель: ФГБУ «НИИТО им. Я.Л. Цивьяна» Минздрава России. - Бюл. № 4.
17. Пат. № 189688 Российская Федерация, МПК А 61 В 17/56, А 61 В 17/56 (2019/02). Устройство для введения остеоиндуктивного материала : № 2019107258; заявл. 13.03.2019; опубл. 30.05.2019 / Маркин С. П., Симонович А. Е., Климов В. C., Евсюков А. В., Козлов Д. М.; заявитель и патентообладатель: ФГБУ «НИИТО им. Я.Л. Цивьяна» Минздрава России. - Бюл. № 16.
18. Рзаев, Д. А. Оценка эффективности дифференцированного хирургического лечения пациентов пожилого и старческого возраста с дегенеративным стенозом позвоночного канала / Д. А. Рзаев, В. С. Климов, А. В. Евсюков, И. И. Василенко // XXI век. Инновации и мультидисциплинарный подход в спинальной нейрохирургии : материалы Международной конференции, 25-28 июня 2014. - Санкт-Петербург, Россия, 2014. - С. 25.
19. Loparev, E. Analysis of the causes of revision surgeries in patients with degenerative diseases of the lumbar spine / E. Loparev, V. Klimov, A. Evsyukov [et all.] // 10th Asian Congress of Neurological Surgeons, 9-12 September 2014 : Abstract Book. - Astana, Kazakhstan, 2014. - P. 24.
20. Vasilenko, I. Changes of sagittal balance in patients with degenerative stenosis of lumbar spine / I. Vasilenko, V. Klimov, A. Evsyukov // 10th Asian Congress of Neurological Surgeons. Astana. Kazakhstan. Abstract Book - 2014. - p. 110.
21. Василенко, И. И. Типы сагиттального баланса у пациентов пожилого и старческого возраста с дегенеративным стенозом поясничного отдела позвоночника / И. И. Василенко, В. С. Климов, А. В. Евсюков [и др.] // 7-й Всероссийский съезд нейрохирургов : сборник тезисов. - Казань, Россия, 2015. - С. 251.
22. Лопарев, Е. А. Причины неудовлетворительных результатов лечения пациентов с дегенеративно-дистрофическим заболеванием поясничного отдела позвоночника после декомпрессивно-стабилизирующих оперативных вмешательств / Е. А. Лопарев, В. С. Климов, Д. А. Рзаев [и др] // 7-й Всероссийский съезд нейрохирургов, 02-06 июня 2015 : сборник тезисов. - Казань, Россия. - С. 275.
23. Климов, В. С. Применение современных минимально инвазивных методов стабилизации в лечении дегенеративного нефиксированного спондилолистеза I-II степени поясничного отдела позвоночника / В. С. Климов, А. В. Евсюков, А. В. Булатов // Цивьяновские чтения : материалы 8-й Всероссийской научно-практической конференции молодых ученых с международным участием. - Т. 1. - Новосибирск, 2015. - С. 230-235.
24. Климов, В. С. Изменение параметров сагиттального баланса у пациентов пожилого и старческого возраста с дегенеративным стенозом поясничного отдела позвоночника / В. С. Климов, А В. Евсюков, И. И. Василенко // Цивьяновские чтения : материалы 8-й Всероссийской научно-практической конференции молодых ученых с международным участием. - Т. 1. - Новосибирск, 2015. - С. 236-242.
25. Климов, В. С. Применение метода Wiltse в лечении пациентов с экстрафораминальными грыжами дисков поясничного отдела позвоночника / В. С. Климов, А. В. Евсюков, М. А. Косимшоев // Цивьяновские чтения: материалы 8-й Всероссийской научно-практической конференции молодых ученых с международным участием. - Т. 1. - Новосибирск, 2015. - С. 242-247.
26. Климов, В. С. Восстановление параметров позвоночно-тазовых взаимоотношений, коррекция сколиотической деформации по методике XLIF / Климов В. С., А. В. Евсюков, И. И. Василенко // 4 стихии : сборник тезисов Российского нейрохирургического фестиваля. - Екатеринбург, 2016. -С. 166-167.
27. Василенко, И. И. Влияние PI-LL на качество жизни пациентов пожилого и старческого возраста, оперированных по поводу дегенеративного стеноза поясничного отдела позвоночника / И. И. Василенко, В. С. Климов, А. В. Евсюков // Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, 2016. - С. 21.
28. Евсюков, А. В. Ревизионные хирургические операции после инструментальной фиксации в случаях дегенеративно-дистрофических заболеваний позвоночника / А. В. Евсюков, В. С. Климов, Е. В. Лопарев // Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, 2016. - С. 36.
29. Лопарев, Е. А. Повторные оперативные вмешательства у пациентов с дегенеративно-дистрофическими заболеваниями поясничного отдела позвоночника после удаления грыж дисков / Е. А. Лопарев, В. С. Климов, А. В. Евсюков // Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, 2016. - С. 77.
30. Халепа, Р. В. Результаты хирургического лечения дегенеративного стеноза поясничного отдела позвоночника у пациентов пожилого и старческого возраста / Р В. Халепа, В. С. Климов, И. И. Василенко // Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, 2016. - С. 133- 134.
31. Евсюков, А. В. Анализ результатов повторных вмешательств после инструментальной фиксации позвоночника при дегенеративно-дистрофическом заболевании поясничного отдела позвоночника / А. В. Евсюков, В. С. Климов, Е. А. Лопарев // Фундаментальные и прикладные аспекты поражений и повреждений позвоночника : сборник материалов 8-го съезда межрегиональной ассоциации хирургов-вертебрологов России с Международным участием. - Иркутск, 2017. - С. 67-69.
32. Климов, В. С. Применение XLIF для лечения пациентов с дегенеративным сколиозом поясничного отдела позвоночника / В. С. Климов, И. И. Василенко, А. В. Евсюков // Фундаментальные и прикладные аспекты поражений и повреждений позвоночника : сборник материалов 8-го съезда межрегиональной ассоциации хирургов-вертебрологов России с Международным участием. - Иркутск, 2017. - С. 82-84.
33. Халепа, Р. В. Анализ результатов дифференцированного хирургического лечения пациентов пожилого и старческого возраста с латеральным стенозом позвоночного канала на поясничном уровне / Р. В. Халепа, В. С. Климов, И.И. Василенко // Илизаровские чтения : материалы научно-практической конференции с Международным участием. - Курган, 2017. - С. 228-229.
34. Халепа, Р. В. Анализ результатов дифференцированного хирургического лечения пациентов пожилого и старческого возраста с центральным стенозом позвоночного канала на поясничном уровне / Р. В. Халепа, В. С. Климов, И. И. Василенко // Илизаровские чтения : материалы научно-практической конференции с Международным участием. - Курган, 2017. - С. 229-230.
35. Klimov, V. Outcome analysis of XLIF technology application in patients with degenerative lumbar spine scoliosis / V. Klimov // Anais do 16th Congresso Brasileiro de Coluna, 2017 // Coluna/Columna. - 2017. - V. 16, Suppl 1. - Р. 16.
36. Klimov, V. Analysis of decompression alone and fusion surgery for lumbar stenosis in elderly patients over 60 years old / V. Klimov, R. Khalepa // Anais do 16th Congresso Brasileiro de Coluna, 2017 // Coluna/Columna. - 2017. - V. 16, Suppl 1. - P. 36.
37. Евсюков, А. В. Анализ результатов дифференцированных повторных вмешательств после инструментальной фиксации позвоночника при дегенеративнодистрофическом заболевании поясничного отдела позвоночника / А. В. Евсюков, В. С. Климов, Е. А. Лопарев // Илизаровские чтения : материалы Международнойнаучно- практической конференции. - Курган, 2018. - С. 55-56.
38. Василенко, И. И. Этапная коррекция нарушений сагиттального баланса у пациентов со сколиотической деформацией / И. И. Василенко, В. С. Климов, А. В. Евсюков // Илизаровские чтения : материалы Международной научно-практической конференции. - Курган, 2018. - С. 75-76.
39. Василенко, И. И. Влияние параметров сагиттального баланса на качество жизни пациентов пожилого и старческого возраста, оперированных по поводу дегенеративного стеноза позвоночного канала / И. И. Василенко, В. С. Климов, А. В. Евсюков [и др.] // Второй Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, Россия, 2018. - С. 24-25.
40. Евсюков, А. В. Особенности повторного хирургического лечения пациентов старшей возрастной группы при дегенеративной патологии поясничного отдела позвоночника / А. В. Евсюков, В. С. Климов, Е. А. Лопарев [и др.] // Второй Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, Россия, 2018. - С. 40-41.
41. Лопарев, Е. А. Анализ периоперационных осложнений у пациентов после микродискэктомии в ФЦН г. Новосибирска за период 2013-2017 года / Е. А. Лопарев, В. С. Климов, А. В. Евсюков // Второй Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, Россия, 2018. - С. 72-73.
42. Халепа, Р. В. Дифференцированное хирургическое лечение пациентов с одноуровневым дегенеративным стенозом позвоночного канала. Всегда ли необходима стабилизация? / Р. В. Халепа, В. С. Климов, И. И. Василенко [и др.] // Второй Сибирский нейрохирургический конгресс : сборник тезисов. - Новосибирск, Россия 2018. - С. 109-110.
43. Климов, В. С. Применение технологии LLIF у пациентов с дегенеративным сколиозом поясничного отдела позвоночника / В. С. Климов, И. И. Василенко, А. В. Евсюков // 8-й Всероссийский съезд нейрохирургов : сборник тезисов. - Санкт-Петербург, Россия, 2018. - С. 118-119.
44. Халепа, Р. В. Анализ результатов декомпрессивных и декомпрессивностабилизирующих вмешательств у пациентов старшей возрастной группы с дегенеративным стенозом позвоночного канала на поясничном уровне / Р. В. Халепа, В. С. Климов, И. И. Василенко [и др.] // 8-й Всероссийский съезд нейрохирургов : сборник тезисов. - Санкт-Петербург, Россия, 2018. - С. 253.
45. Klimov, V. Outcome Of XLIF Technology In Patients With Degenerative Lumbar Spine Scoliosis / V. Klimov, I. Vasilenko, A. Evsyukov, S. Ryabykh // Global Spine Journal. - 2018. - Vol. 8 (1S). - P. 221S.
46. Klimov, V. S. The correction of adult spinal deformity with the use of minimally invasive technologies (LLIF, ALIF, MIS posterior fixation) / V. S. Klimov, I. I. Vasilenko // Spine Surgery in XXI Centure : current concept, controversies, perspectives. Abstract Book. - Nis. Serbia, 2018. - P. 76.
47. Klimov, V. Stage Correction of Adult Spinal Deformity with the Use of Minimally Invasive Technologies / V. Klimov, I. Vasilenko, A. Evsyukov // Global Spine Congress. Toronto, Canada // Global Spine Journal, 2019. - Vol. 9 (2S). - P. 260S.
48. Vasilenko, I. Differential Surgical Treatment of Lumbar Spinal Stenosis in Elderly Patient / I. Vasilenko, V. Klimov, R. Khalepa// Global Spine Congress. Toronto, Canada // Global Spine Journal, 2019. - Vol. 9 (2S). - P. 324S.
49. Климов, В. С. Применение малоинвазивных технологий у пациентов с дегенеративным сколиозом поясничного отдела позвоночника / В. С. Климов, И. И. Василенко, А. В. Евсюков, Р. В. Халепа // Современные технологии лечения пациентов с травмой опорно-двигательного аппарата и центральной нервной системы : сборник статей научно-практической конференции. - Красноярск, Россия, 2019. - С. 29-33.
50. Климов, В. С. Анализ результатов этапной коррекции тяжелых дегенеративных деформаций поясничного отдела позвоночника у пациентов пожилого и старческого возраста / В. С. Климов, И. И. Василенко, А. В. Евсюков // 10-й съезд Ассоциации хирургов- вертебрологов (RASS) : сборник тезисов. - Москва, Россия, 2019. - С. 62-63.
51. Халепа, Р. В. Влияние сопутствующей патологии на результаты малоинвазивной хирургии дегенеративных изменений поясничного отдела позвоночника у пациентов пожилого и старческого возраста / Р.В. Халепа, В. С. Климов, И. И. Василенко // 10-й съезд Ассоциации хирургов-вертебрологов (RASS) : сборник тезисов. - Москва, Россия, 2019. - С. 125.
52. Булатов, А. В. Применение дифференцированного подхода при проведении декомпрессивно-стабилизирующих операций у лиц пожилого и старческого возраста с дегенеративным спондилолистезом поясничного отдела позвоночника / А. В. Булатов, В. С. Климов, А. В. Евсюков // 10-й съезд Ассоциации хирургов-вертебрологов (RASS) : сборник тезисов. - Москва, Россия, 2019. - С. 29-30.
53. Климов, В. С. Этапная коррекция дегенеративной сколиотической деформации / В. С. Климов, И. И. Василенко, А. В. Евсюков [и др.] // 5 стихий : сборник тезисов Российского нейрохирургического фестиваля. - Екатеринбург, 2019. - C. 176-177.
Работа выполнена в Федеральном государственном бюджетном образовательном учреждении высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации Научные консультанты:
доктор медицинских наук Рябых Сергей Олегович
доктор медицинских наук Рзаев Джамиль Афет оглы
Официальные оппоненты:
доктор медицинских наук, профессор Губин Александр Вадимович
(Федеральное государственное бюджетное учереждение «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, директор) доктор медицинских наук, профессор,
член-корреспондент РАН Коновалов Николай Александрович
(Федеральное государственное бюджетное учреждение «НМИЦ нейрохирургии им. акад. Н. Н. Бурденко» Минздрава России, заместитель директора по организационной и образовательной деятельности)
доктор медицинских наук, профессор Пташников Дмитрий Александрович
(Федеральное государственное бюджетное учреждение «НМИЦ ТО им. Р.Р. Вредена» Минздрава России, заведующий отделением патологии позвоночника и костной онкологии)
Ведущая организация: Федеральное государственное бюджетное образовательное учреждение высшего образования «Первый Санкт-Петербургский государственный медицинский университет имени академика И. П. Павлова» Министерства здравоохранения Российской Федерации
Теги: поясничный отдел
234567 Начало активности (дата): 08.12.2023 19:58:00
234567 Кем создан (ID): 989
234567
Похожие статьи
Современные мощности. Новый рентген-аппарат появился в РаменскомРентген на дому 8 495 22 555 6 8
Декомпрессивно-стабилизирующие операции в хирургическом лечении больных с поясничным спинальным стенозом (клиническое исследование)
Отдельные случаи заболевания микоплазменной инфекцией регистрируются в России
Возможности использования бесцементных компонентов при ревизионном эндопротезировании вертлужной впадины



