 17.09.2023
17.09.2023
Паравертебральная блокада при лечении пациентов с закрытой травмой груди
Исследование проведено в торакоабдоминальном отделении НИИ СП им. Н.В. Склифосовского стцелью изучения значения паравертебральной блокады
актуальность
Цель: изучить роль паравертебральной блокады в улучшении результатов лечения пациентов с ЗТГ.
материал и методы
Исследование проведено в торакоабдоминальном отделении НИИ СП им. Н.В. Склифосовского. В исследование включены 715 пациентов, госпитализированных в экстренном порядке в НИИ СП им. Н.В. Склифосовского с 1 января 2020 по август 2021 года. Критериями включения в исследование являлись: наличие ЗТГ, полученной не более 14 дней до госпитализации, перелома одного и более ребер; возраст пациентов не менее 18 лет. Критерии исключения: декомпенсация хронических заболеваний, сочетанный характер травмы, отсутствие комплаенса с пациентом, в том числе психические расстройства и деменция, перевод из другого стационара и выявленная в ходе лечения коронавирусная инфекция.
Рандомизацию проводили методом случайного выбора. В ходе лечения 55 пациентов получили обезболивающую терапию в виде паравертебральной блокады. Показанием к назначению обезболивающей блокады считали наличие жалоб пациента на сильную боль в области переломов ребер. Критерием эффективности считали значительное уменьшение болевого синдрома, отсутствие вынужденного положения и возможность адекватного кашля.
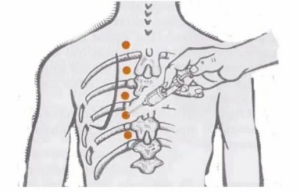
Средний возраст в этой группе — 59 лет, процентное соотношение мужчин и женщин — 71,5/28,5%. Блокаду проводили в положении пациента сидя несколько согнувшись, если состояние пациента не позволяло находиться в сидячем положении, то манипуляцию выполняли в положении лежа на здоровом боку. После трехкратной обработки предполагаемого места инъекции с соблюдением мер асептики, иглу вводили на 1,5—2,0 см латеральнее остистых отростков V-VII грудных позвонков до поперечного отростка.
Затем иглу несколько извлекали и вводили на 0,5 см выше поперечного отростка до ощущения чувства провала (0,5—1,0 см за поперечным отростком).
Вводили раствор Ропивакаина 2 мг/мл в паравертебральное пространство объемом 40 мл. При рецидиве боли повторяли процедуру. В среднем потребность возникала 1-2 раза в сутки в первые 2-3 суток. В группу сравнения включили 660 пациентов, которым не выполняли проводниковую блокаду, обезболивание обеспечивали системным введением анальгетиков (кетопрофен 100 мг 2 раза в сутки внутримышечно, трамадол 100 мг 2 раза в сутки, промедол 20 мг по требованию, омнопон 1% 1мл при отсутствии эффекта от введения промедола). Показания и эффективность обезболивания были аналогичны группе с паравертебральной блокадой. Средний возраст в этой группе — 58 лет, процентное соотношение мужчин и женщин — 76,5/23,2%.
Обследование пациентов с ЗТГ включает комплекс методов диагностики, в который входили: клинический, рентгенологический, ультразвуковой, компьютерно-томографический (КТ).
Первостепенным и наиболее быстрым методом диагностики переломов ребер и интраплевральных осложнений явилось рентгенологическое исследование, включающее обзорную рентгенографию грудной клетки и ребер.
Рентгенографию груди, ребер в стандартных проекциях (прямой и боковых) выполняли на рентгеновских аппаратах “Continental” (Siemens, Германия) и “GE Prestilix 1600л’” (США).
Ультразвуковую диагностику плевральных полостей, полости перикарда выполняли на аппаратах Medison 8800 (Корея) и B-KMedical 2102 Hawk (Германия) датчиками 3,5 МГц, 7,5 МГц. Использовали ультразвуковое исследование (УЗИ) в двухмерном В-режиме.
Компьютерно-томографическое исследование груди проводили на спиральных компьютерных томографах СТ/е и ZXi фирмы “General Electric” и мультиспиральном (80х2) томографе Aquilion Prime производства “Toshiba”. Выбирали зону сканирования от угла челюсти до задних реберно-диафрагмальных синусов. Сканирование груди проводили на высоте спокойного вдоха при полностью задержанном дыхании.
Критерием наличия пневмонии считали выявление по данным рентгенографии и (или) КТ груди инфильтрации легочной ткани в сочетании с симптомами воспалительной реакции (лейкоцитоз, повышение уровня С-реактивного белка, гипертермия).
Критерием наличием ателектаза считали выявление однотонного затенения легочной ткани, сопровождающееся смещением средостения в пораженную сторону по рентгенографии груди и (или) наличие признаков уплотнения легочной ткани при отсутствии просвета вентилируемого этот участок бронха по данным КТ груди.
Критерием наличия плеврита считали увеличение в динамике объема гидроторакса по данным УЗИ плевральных полостей и получение серозного, либо серозно-геморрагического выпота при пункции, также плевритом считали первоначальное увеличение объема гидроторакса с последующим регрессом после назначения противовоспалительной и диуретической терапии.
Критерием эмпиемы считали получение гнойного, мутного отделяемого при дренировании или видеоторакоскопии в сочетании с повышенным уровнем воспалительных маркеров (лейкоциты крови, С-реак- тивный белок).
Регистрировали осложнения от процедуры с записью в истории болезни.
Для систематизации и анализа результатов лечения больных была разработана база данных в программе Microsoft Excel.
Статистическую обработку выполняли с использованием программы Statistica 12. Критерии х2 (хи-квадрат) Пирсона и Манна-Уитни. Для проверки данных на нормальность распределения — критерий Шапиро- Уилка.
РЕЗУЛЬТАТЫ
Сравниваемые группы статистически значимо не отличались по половому и возрастному составу. Достоверных отличий в частоте хронических заболеваний и интраплевральных осложнений до лечения не отмечалось. Более того, в группе исследования тяжесть состояния пациентов по шкале AIS была статистически значимо больше (р<0,05). Более тяжелое состояние пациентов предполагало большее количество осложнений и длительности госпитализации, однако несмотря на это результаты лечения в группе сравнения оказались хуже (табл. 1).
При проведении анализа оказалось, что использование паравертебральной блокады в сравнении с системным обезболиванием уменьшает количество таких осложнений, как пневмония, ателектаз и эмпиема плевры, однако этот положительный эффект статистически не значим (р>0,05). Обращает на себя внимание также отсутствие повторных госпитализаций в группе с использованием паравертебральной блокады. Статистически достоверный эффект в списке осложнений выявлен лишь по показателю частоты развития плеврита (р<0,05). Из исследованной группы лишь у одного пациента был выявлен посттравматический плеврит. Меньшее количество осложнений в сумме привело также к сокращению средней продолжительности госпитализации на 2,5 календарных дня (р<0,05) (табл. 2). Связанных с процедурой паравертебральной блокады таких осложнений, как кровотечение и пневмоторакс, не было. Учитывая небольшой объем вводимого препарата, эпизодов потери сознания или выраженной гипотонии также не отмечалось.
ОБСУЖДЕНИЕ
Обезболивание пациентов с ЗТГ является одним из основополагающих аспектов лечения. Болевой синдром приводит к значимому увеличению как легочных осложнений (пневмония, ателектаз) так и возрастанию общей заболеваемости, что в свою очередь отражается на продолжительности лечения и смертности [15]. Из многочисленного перечня возможных методик обезболивания можно выделить две группы: системное и проводниковое. Наибольшей популярностью обладает методика системного обезболивания, включающая введение НПВС и опиодных анальгетиков.
В литературе существует значительное количество статей, посвященных результатам лечения пос- редствам системного обезболивания. Причем вне зависимости от способа введения анальгетика (пероральный, внутривенный, внутримышечный, трансдермальный, распылительный) отмечался хороший обезболивающий эффект [16-19]. Опрос, проведенный в Великобритании среди врачей реанимационных отделений, продемонстрировал, что меньшая популярность регионарных методов анальгезии связана с отсутствием достаточного времени и навыков для проведения манипуляции. При этом обезболивание лучше достигалось использованием регионарной анальгезии [16].
Проводниковая блокада включает в себя эпидуральную, паравертебральную, межреберную и миофасциальную. Эпидуральное обезболивание исторически являлось золотым стандартом лечения пациентов с множественными переломами ребер и демонстрировала улучшение респираторных показателей и уменьшение частоты угнетения дыхания в сравнении с обезболиванием посредством введения опиатных анальгетиков [20]. И субъективно пациенты отмечали лучшую анальгезирующую способность эпидуральной блокады [16, 17]. Однако в рандомизированных контролируемых метаанализах оказалось, что значимого снижения продолжительности госпитализации и длительности нахождения в отделениях реанимации это не приводило [21].
В нашем исследовании мы не использовали эпидуральную блокаду в связи с тем, что подавляющее большинство пациентов находилось не в реанимационном отделении и эпидуральная анестезия ограничивала бы возможность передвигаться и активизироваться. Межреберная блокада, являясь простым в исполнении методом обезболивания, характеризуется достаточно частыми осложнениями, связанными с абсорбцией анестетика, так как необходимо обезболивать межреберные промежутки выше и ниже уровня перелома [15]. Кроме того, необходимость выполнения многократных пункций и пальпации сломанных ребер доставляет пациенту дискомфорт и увеличивает риски развития ятрогенного пневмоторакса [22]. Этих недостатков лишена паравертебральная блокада, которую мы выбрали для обезболивания как наиболее простую и безопасную. При этом обезболивающий эффект при односторонних переломах сопоставим с эпидуральной анестезией [23]. Также в исследовании Ge Yeying et al. демонстрируют значимое улучшение показателей внешней функции дыхания (FVC, FEV1/FVC) и оксигенации крови (PaO2, PaO2/FiO2) при сравнении паравертебральной блокады с системным обезболиванием [24], однако не приводят данных, демонстрирующих влияние этих показателей на количество инфекционных осложнений и продолжительность госпитализации.
В проведенном в 2018 году метаанализе, сравнивающем различные методы обезболивания при ЗТГ, оказалось, что в независимости от метода обезболивания достоверной разницы в частоте пневмоний и других осложнений не отмечено [25, 26]. В нашем исследовании мы не оценивали показатели спирометрии и не использовали шкалы для оценки уровня боли, однако результаты лечения продемонстрировали значительное положительное влияние паравертебральной блокады на частоту развития посттравматического плеврита.
В отношении таких осложнений, как ателектаз, пневмония и эмпиема значимой разницы не отмечено, что соответствует данным S.M. Ahmed, D.D. Yeh, A.N. Kieninger [27-29]. Значительное большинство сравнительных исследований отмечает уменьшение длительности нахождения пациента в отделении реанимации и стационаре в целом, однако эта разница была статистически не значима [25]. В нашем исследовании показатель длительности госпитализации достоверно отличался в пользу паравертебральной блокады.
ВЫВОД
Паравертебральная блокада является эффективным и безопасным методом обезболивания пациентов с закрытой травмой груди. Использование этой методики снижает частоту развития посттравматического плеврита на 12% и сокращает сроки лечения в стационаре на 2,5±1,5 суток.
СПИСОК ИСТОЧНИКОВ
1. Агаджанян В.В. Политравма: проблемы и практические вопросы. Политравма. 2006;(1):5-8.
2. Порханов, В.А, Завражнов А.А., Поляков И.С., Боско О.Ю., Коваленко А.Л., Нарыжный Н.В., и др. Современные тенденции в лечении закрытых травм и ранений груди мирного времени. В сб.: Оказание скорой медицинской и неотложной медицинской помощи раненым и пострадавшим при массовом поступлении: материалы Всероссийской конференции в рамках 3-го съезда врачей неотложной медицины (к 125-летию С.С. Юдина), (Москва, 6-7 октября 2016 года). Москва: Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского; 2016. с. 38-39.
3. Schulz-Drost S, Grupp S, Pachowsky M, Oppel P, Krinner S, Langenbach A, et al. Bony injuries of the thoracic cage in multiple trauma: incidence, concomitant injurie s, course and outcome. Unfallchirurg. 2016;119(12):1023-1030.
4. Левченко Т.В., Кравцов С.А., Шаталин А.В. Анализ госпитальной летальности у пострадавших с политравмой. В кн.: Многопрофильная больница: интеграция специальностей: Материалы XVIII Всероссийской научно-практической конференции, (Ленинск-Кузнецкий, 11-12 сентября 2014 г.). Кемерово; 2014. с. 37-39.
5. Багненко С.Ф., Шапот Ю.Б., Алекперов У.К., Карташкин В.Л., Кур- шакова И.В., Алекперли А.У., и др. Принципы оказания скорой помощи пострадавшим в дорожно-транспортных происшествиях на этапах эвакуации в условиях мегаполиса. Вестник хирургии им. И.И. Грекова. 2009;168(4):92-96.
6. Demirhan R, Onan B, Oz K, Halezeroglu S. Comprehensive analysis of 4205 patients with chest trauma: a 10-year experience. Interact Cardiovasc Thorac Surg. 2009;9(3):450-453. PMID: 19541693 https:// doi.org/10.1510/icvts.2009.206599
7. Eghbalzadeh K, Sabashnikov A, Zeriouh M, Choi YH, Bunck AC, Mader N, et al. Blunt chest trauma: a clinical chameleon. Heart. 2018;104(9):719- 724.
8. Костычаков В.Ф. Дорожно-транспортные происшествия в Российской Федерации: статистика, основные причины возникновения ДТП. Аллея науки. 2018;8(24):538-541.
9. Chapman BC, Herbert B, Rodil M, Salotto J, Stovall RT, Biffl W, et al. RibScore: A novel radiographic score based on fracture pattern that predicts pneumonia, respiratory failure, and tracheostomy. J Trauma Acute Care Surg. 2016;80(1):95-101. PMID:26683395 http:/doi. org/10.1097/TA.0000000000000867
10. Jensen CD, Stark JT, Jacobson LL, Powers JM, Joseph MF, Kinsella- Shaw JM, et a. Improved outcomes associated with the liberal use of thoracic epidural analgesia in patients with rib fractures. Pain Med. 2017;18(9):1787-1794.
11. Battle C, Hutchings H, Lovett S, Bouamra O, Jones S, Sen A, et al. Predicting outcomes after blunt chest wall trauma: development and external validation of a new prognostic model. Crit Care. 2014;18(3): R98.
13. Bulger EM, Arneson MA, Mock CN, Jurkovich GJ. Rib fractures in the elderly. J Trauma. 2000;48(6):1040-1047. PMID: 10866248 http:/doi. org/10.1097/00005373-200006000-00007
14. Beard L, Holt B, Snelson C, Parcha C, Smith FG, Veenith T. Analgesia of Patients with Multiple Rib Fractures in Critical Care: A Survey of Healthcare Professionals in the UK. Indian J Crit Care Med. 2020;24(3):184-189. PMID: 32435097 http:/doi.org/10.5005/jp- journals-10071-23375
15. Kim M, Moore JE. Chest Trauma: Current Recommendations for Rib Fractures, Pneumothorax, and Other Injuries. Curr Anesthesiol Rep. 2020;10(1):61-68. PMID: 32435162 http:/doi.org/10.1007/s40140-020- 00374-w
16. Mackersie RC, Karagianes TG, Hoyt DB, Davis JW. Prospective evaluation of epidural and intravenous administration of fentanyl for pain control and restoration of ventilatory function following multiple rib fractures. J Trauma. 1991;31(4):443-449. PMID: 1902264
17. Moon MR, Luchette FA, Gibson SW, Crews J, Sudarshan G, Hurst JM, et al. Prospective, randomized comparison of epidural versus parenteral opioid analgesia in thoracic trauma. Ann Surg. 1999;229(5):684-691. PMID: 10235527 http:7doi.org/10.1097/00000658-199905000-00011
18. Solak O, Oz G, Kokulu S, Solak O, Dogan G, Esme H, et al. The effectiveness of transdermal opioid in the management multiple rib fractures: randomized clinical trial. Balkan Med J. 2013;30(3):277-281. PMID: 25207119 http:/doi.org/10.5152/balkanmedj.2013.8191
19. Fulda GJ, Giberson F, Fagraeus L. A prospective randomized trial of nebulized morphine compared with patient-controlled analgesia morphine in the management of acute thoracic pain. J Trauma. 2005;59(2):383-388. PMID: 16294079 http:/doi.org/10.1097/01. ta.0000179452.70520.1b
20. Simon BJ, Cushman J, Barraco R, Lane V, Luchette FA, Miglietta M, et al. Pain management guidelines for blunt thoracic trauma. J Trauma. 2005;59(5):1256-1267. PMID: 16385313 http:/doi.org/10.1097/01. ta.0000178063.77946.f5
21. Carrier FM, Turgeon AF, Nicole PC, Trepanier CA, Fergusson DA, Thauvette D, et al. Effect of epidural analgesia in patients with traumatic rib fractures: a systematic review and meta-analysis of randomized controlled trials. Can J Anaesth. 2009;56(3):230-242. PMID: 19247744 http:/doi.org/10.1007/s12630-009-9052-7
22. Shanti CM, Carlin AM, Tyburski JG. Incidence of pneumothorax from intercostal nerve block for analgesia in rib fractures. J Trauma. 2001;51(3):536-539. PMID: 11535906 http:/doi.org/10.1097/00005373- 200109000-00019
23. Mohta M, Verma P, Saxena AK, Sethi AK, Tyagi A, Girotra G. Prospective, randomized comparison of continuous thoracic epidural and thoracic paravertebral infusion in patients with unilateral multiple fractured ribs - a pilot study. J Trauma. 2009;66(4):1096-1101. PMID: 19359920 http:/doi.org/10.1097/TA.0b013e318166d76d
24. Yeying G, Liyong Y, Yuebo C, Yu Z, Guangao Y, Weihu M, et al. Thoracic paravertebral block versus intravenous patient-controlled analgesia for pain treatment in patients with multiple rib fractures. J Int Med Res. 2017;45(6):2085-2091. PMID: 28635359 http:/doi.org/10.1177/030006 0517710068
25. Peek J, Smeeing DPJ, Hietbrink F, Houwert RM, Marsman M, de Jong MB. Comparison of analgesic interventions for traumatic rib fractures: a systematic review and meta-analysis. Eur J Trauma Emerg Surg. 2019;45(4):597-622. PMID: 29411048 http:/doi.org/10.1007/s00068- 018-0918-7
26. Peek J, Beks RB, Kingma BF, Marsman M, Ruurda JP, Houwert RM, et al. Epidural Analgesia for Severe Chest Trauma: An Analysis of Current PracticeontheEfficacy andSafety. CritCareResPract. 2019;2019:4837591. PMID: 31016043 http:/doi.org/10.1155/2019/4837591
27. Ahmed SM, Athar M, Ali Sh, Doley R. Acute pain services in flail chest-a prospective randomized trial of epidural versus parenteral analgesia in mechanically ventilated ICU patients. Egypt J Anaesth. 2006;31(Iss 4):327-330. http:/doi.org/10.1016/j.egja.2015.06.001
28. Yeh DD, Kutcher ME, Knudson MM, Tang JF. Epidural analgesia for blunt thoracic injury-which patients benefit most? Injury. 2012;43(10):1667- 1671. PMID: 22704784 http:/doi.org/10.1016/j.injury.2012.05.022
29. Kieninger AN, Bair HA, Bendick PJ, Howells GA. Epidural versus intravenous pain control in elderly patients with rib fractures. Am Surg. 2005;189(3):327-330.
ИНФОРМАЦИЯ ОБ АВТОРАХ
Котанджян Вазген Гагикович заведующий хирургическим торакальным отделением ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ»;
Тарабрин Евгений Александрович доктор медицинских наук, заведующий кафедрой госпитальной хирургии №2, ФГАОУ ВО «ПМГМУ им. И.М. Сеченова», главный научный сотрудник отделения неотложной хирургии, эндоскопии и интенсивной терапии ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ»;
Даниелян Шаген Николаевич - доктор медицинских наук, ведущий научный сотрудник отделения неотложной хирургии, эндоскопии и интенсивной терапии, ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ»;
Ибавов Ибрагим Уллубиевич - младший научный сотрудник отделения неотложной хирургии, эндоскопии и интенсивной терапии, ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ»;
Каллагов Таймураз Эльбрусович - научный сотрудник отделения неотложной хирургии, эндоскопии и интенсивной терапии, ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ», заведующий хирургическим торакальным отделением «Университетская клиническая больница №4» ФГАОУ ВО «ПМГУ им. И.М. Сеченова»
Корнеева Светлана Анатольевна - младший научный сотрудник отделения лучевой диагностики, ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ»
Попова Ирина Евгеньевна - кандидат медицинских наук, старший научный сотрудник отделения лучевой диагностики, ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ»
Теги: закрытая травма груди
234567 Начало активности (дата): 17.09.2023 10:40:00
234567 Кем создан (ID): 989
234567 Ключевые слова: паравертебральная блокада, закрытая травма груди, переломы ребер
12354567899
Похожие статьи
Топографическая анатомия плечевого сплетения и возможности эндоскопического доступа (кадаверное исследование)Рентген на дому 8 495 22 555 6 8
Возможности хирургической коррекции деформаций позвоночника у пациентов с синдромом Ehlers-Danlos. Несистематический обзор
Малигнизация при хроническом остеомилите бедра:клинический случай
09.09.2023 13:00:37



