 09.08.2023
09.08.2023
Эффективность усовершенствованного артроскопического метода лечения пациентов с эпикондилитами плечевой кости
Одной из наиболее частых причин обращения пациентов к врачу с жалобами в области локтевого сустава являются эпикондилиты
ВВЕДЕНИЕ
Одной из наиболее частых причин обращения пациентов к врачу с жалобами в области локтевого сустава являются эпикондилиты дистального отдела плечевой кости. Пациенты жалуются на боли, усиливающиеся при физических нагрузках. В большинстве случаев являются эпикондилиты дистального отдела плечевой наблюдается латеральный эпикондилит, частота встречаемости которого составляет от 1 до 3 % [2], чаще всего данному заболеванию подвержены люди женского пола, преимущественно в возрасте 40-59 лет [3]. В 80 % случаев симптомы купируются консервативными методами (холод, покой, физиотерапия, инъекции кортикостероидов) [4, 5, 6]. В случае неэффективности консервативного лечения в течение 6-12 месяцев пациентам рекомендуется оперативное лечение [7]. К данной группе относятся 2-11 % пациентов, страдающих эпикондилитом локтевого сустава [8].Первое упоминание хирургического лечения энте- зопатии дистального отдела плечевой кости (ЭДОПЛК) было отмечено в 1933 году G. Hohmann, который предложил рассекать короткий разгибатель запястья [9]. В последующем техники оперативного лечения ЭДОПЛК претерпели изменения, и были предложены другие способы, такие как декортикация надмыщелков дистального отдела плечевой кости и рассечение кольцевидной связки, чрезкожное рассечение сухожилия короткого лучевого разгибателя запястья [10-13].
Однако данные оперативные манипуляции не получили широкого распространения в связи с неполной удовлетворенностью пациентов результатами лечения ЭДОПЛК, что подтолкнуло нас к поиску новых малоинвазивных методов оперативного лечения [14]. Артроскопия локтевого сустава является одним из современных методов оперативного лечения, позволяющих проводить малоинвазивные вмешательства на локтевом суставе [15, 16]. Однако выполнение артроскопии локтевого сустава сопряжено с высокой частотой ятрогенного повреждения сосудистонервных структур, доля которых, по данным различных авторов, варьирует от 4 до 11 % [17, 18].
Для снижения число ятрогенных осложнений было выполнено кадаверное исследование, направленное на определение эффективных и безопасных артроско- пических доступов к локтевому суставу, в результате которого было разработано оригинальное устройство, позволяющее выполнить рассечение сухожилий сгибательной и разгибательной группы мышц предплечья, однако артроскопические доступы и оригинальное устройство не были апробированы в клинической практике [19]. В основу работы положено диссертационное исследование М.Р. Салихова "Оптимизация артроско- пических операций в лечении пациентов с травмами и заболеваниями локтевого сустава (клинико-анатомическое исследование)".
Цель - провести сравнительную оценку эффективности лечения пациентов с эпикондилитами локтевого сустава при использовании усовершенствованной артроскопической и открытой методик.
МАТЕРИАЛЫ И МЕТОДЫ
Дизайн исследования
Выполнено проспективное когортное контролируемое исследование.
Проведен сравнительный анализ результатов оперативного лечения пациентов с эпикондилитами локтевого сустава. Пациенты, включенные в исследование, были поделены на две группы: 1-я группа - пациенты, прооперированные открытым методом (контрольная), 2-я группа - пациенты, прооперированные артроско- пическим методом (основная).
В исследование включены пациенты в возрасте от 18 до 65 лет, имеющие в анамнезе латеральный или медиальный эпикондилит, подвергшиеся безуспешному консервативному лечению на протяжении шести месяцев (ЛФК, НПВП, инъекции глюкокортикостероидов, ударно-волновая терапия, использование разгрузочных брейсов). Из лучевых методов обследования использовалась МРТ.
Критерии невключения: наличие в анамнезе оперативных вмешательств по поводу переломов костей, образующих локтевой сустав, сопутствующие заболевания, такие как артроз локтевого сустава, компрессия заднего межкостного нерва, хондроматоз, нестабильность, ревматологические заболевания локтевого сустава.
Динамика восстановления функции верхней конечности с выполнением контрольных МРТ и осмотром травматолога отслежена у всех включенных в исследование пациентов на сроках 1, 3, 12 мес. с момента операции.
Оценка результатов проводилась по «Опроснику исходов и неспособности руки и кисти» - Disability of the Arm, Shoulder and Hand Outcome Measure-DASH, боль оценивали с помощью шкалы ВАШ (визуально-аналоговая шкала, VAS). Функциональную оценку локтевого сустава проводили с помощью шкалы MEPS. Силу хвата кисти оценивали с помощью ручного электронного динамометра (регистрационное удостоверение ФСР 2008/02492, производство Россия) в положении полного разгибания в локтевом суставе.
Измерения проводились экспертом до операции и через 1, 3, 12 месяцев после нее.
Общая характеристика основной и контрольной группы
Все пациенты основной (артроскопической) и контрольной группы были прооперированы в период с 2018 по 2022 год на базе НМИЦ ТО им. Р.Р. Вредена Минздрава России.
Суммарное количество пациентов обеих групп, включенных в исследование, составило 120 человек. Средний возраст пациентов основной и контрольной группы составил 43,9 ± 14,5 и 40,1 ± 10,2 года соответственно.
Дополнительно в зависимости от нозологии пациенты были разделены на четыре равные подгруппы, в каждой подгруппе по 30 пациентов:
I подгруппа - пациенты контрольной группы, прооперированные по поводу латерального эпикондилита плечевой кости открытым способом;
II подгруппа - пациенты контрольной группы, прооперированные по поводу медиального эпикондилита плечевой кости открытым способом;
III подгруппа - пациенты основной группы, прооперированные по поводу латерального эпикондилита плечевой кости артроскопическим способом;
IV подгруппа - пациенты основной группы, прооперированные по поводу медиального эпикондилита плечевой кости артроскопическим способом.
Все пациенты обеих групп были прооперированы одной хирургической бригадой врачей НМИЦ ТО им. Р.Р. Вредена с последующей оценкой функционального результата по шкалам VAS, DASH, MEPS до операции, по прошествии 1, 3 и 12 месяцев после операции. Исходя из вышесказанного, сравнение результатов оперативного лечения пациентов обеих групп правомочно.
Оперативная техника лечения пациентов контрольной группы
Пациенты с латеральным эпикондилитом (I подгруппа)
Пациентам с латеральным эпикондилитом проводили операцию Гомана [9]. Операция заключается в выполнении доступа к месту прикрепления короткого лучевого разгибателя запястья к латеральному надмыщелку плечевой кости с последующей его дезинсерцией.
Кожный серповидный разрез выполняется в области латерального надмыщелка плечевой кости проксимальнее последнего на 2 см в дистальном направлении, слегка смещаясь кпереди. Далее послойно рассекаются мягкие ткани до сухожильной части короткого лучевого разгибателя запястья (КЛРЗ) между длинным лучевым разгибателем запястья (ДЛРЗ) и сухожилием общего разгибателя пальцев (ОРП), после чего проводится релиз КЛРЗ в области его инсерции к плечевой кости. Затем при помощи кюретки проводится зачистка от воспаленного детрита области суставной поверхности КП с зоной его инсерции к латеральному надмыщелку плечевой кости. Раны ушиваются послойно.
Оперированная конечность фиксируется косыночной повязкой до снятия швов.
Пациенты с медиальным эпикондилитом (II подгруппа)
Кожный разрез выполнялся в области медиального надмыщелка плечевой кости. Далее послойно рассекаются мягкие ткани до сухожильных тканей лучевого сгибателя запястья (ЛСЗ) и плечевой головки круглого пронатора (ПГКП). Далее ПГКП отводится кверху для идентификации сухожилия лучевого сгибателя запястья, после чего выполняется его иссечение в пределах здоровых тканей. Раны ушиваются послойно. Оперированная конечность фиксируется косыночной повязкой до снятия швов.
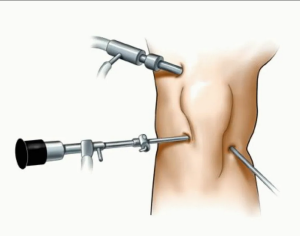
На основании данных результатов, полученных в ходе ранее проведенного нами исследования, было разработано оригинальное устройство - тенотом (рис. 1) [19]. Данное устройство позволяет в ходе операции при эпикондилитах дистального отдела плечевой кости проводить релиз сухожилий короткого лучевого разгибателя запястья (латеральный эпикондилит) и лучевого сгибателя запястья (медиальный эпикондилит).
Усовершенствованная оперативная техника лечения пациентов основной группы
Пациенты с латеральным эпикондилитом (III подгруппа)
На основании полученных результатов топографоанатомического и клинического исследования нами была разработана техника артроскопического лечения пациентов с латеральным и медиальным эпикондили- том плечевой кости.
Техника операции: пациент лежит на здоровом боку (рис. 2), повреждённая верхняя конечность фиксируется плечевым упором в положении сгибания в локтевом суставе до угла 90° (именно в этом положении отмечается максимальное расстояние от лучевого, срединного нервов и плечевой артерии до костных структур).
Оптический артроскопический доступ выполняется на медиальной поверхности сустава, выше средней плечелоктевой линии в точке, находящейся на 2,0 см проксимальнее и на 0,5 см кпереди от медиального надмыщелка плечевой кости. Проводить троакар через выполненный доступ следует по передней поверхности плечевой кости в направлении плечелучевого сустава. Далее при помощи иглы идентифицируют топографию переднелатерального (инструментального) доступа (рис. 3, в), через который высокочастотным аблятором и шейвером проводят резекцию капсулы сустава (рис. 3, д), после чего визуализируют сухожилие короткого лучевого разгибателя запястья (КЛРЗ). Далее через инструментальный доступ в полость сустава заводится те- нотом (рис. 3, е), которым захватывают поврежденное сухожилие КЛРЗ (рис. 3, ж) и пересекают его (рис. 3, з).
Пациенты с медиальным эпикондилитом (IV подгруппа)
Укладка пациента аналогична, как и в III подгруппе (рис. 2). Оптический артроскопический доступ выполняется на латеральной поверхности сустава выше средней плечелучевой линии в точке, находящейся на 1,0 см дистальнее и на 1,0 см кпереди от латерального надмыщелка плечевой кости. Проводить троакар через сформированный доступ следует по передней поверхности плечевой кости в направлении медиального надмыщелка. Далее при помощи иглы идентифицируют топографию проксимального медиального (инструментального) доступа, через который высокочастотным аблятором и шейвером проводят резекцию капсулы сустава, после чего визуализируют сухожилие лучевого сгибателя запястья (ЛСЗ). Далее через инструментальный доступ в полость сустава заводится тенотом, которым захватывают поврежденное сухожилие (ЛСЗ) и пересекают его.
Обработку данных проводили на компьютере посредством применения специализированной программы Past (PAleontological STatistics) 306. Нормальность распределения количественных данных проверялась с использованием критерия Шапиро. Правильно распределенные количественные данные представлены в виде средних величин, стандартного отклонения и 95 % доверительного интервала, для сравнения групп использовали t-критерий Стьюден- та. Динамика показателей оценивалась с помощью t-критерия для зависимых выборок. Для данных, не соответствующих нормальному распределению, количественные показатели представлены в виде медианы, верхних и нижних квартилей (Q1-Q3). Статистические сравнения по шкале ВАШ, функциональному опроснику MEPS, длительности оперативного лечения у пациентов обеих групп проводили с использованием непараметрического метода статистического анализа, а именно критерия Манна- Уитни. Динамику этих показателей оценивали с помощью критерия Вилкоксона.
РЕЗУЛЬТАТЫ
В период с 2018 по 2022 год 120 пациентов дали свое согласие на участие в исследовании. Все участники были разделены на 2 клинические группы. Обе группы были подразделены на две равнозначные подгруппы. Распределение пациентов по группам представлено на рисунке 4.
Средняя продолжительность операции была больше при открытых вмешательствах, чем при артро- скопических: 48,0 мин. (стандартное отклонение (SD) ± 23,5 мин.) против 21,8 мин. (SD ± 5,1 мин.).
Следует отметить, что все пациенты основной и контрольной групп были сопоставимы по полу и возрасту, степени выраженности патологии (p > 0,05), результаты представлены в таблице 1.
За время проведения оперативных вмешательств у пациентов двух клинических групп не было зарегистрировано ни одного осложнения, связанного с повреждением сосудисто-нервных или сухожильно-мышечных структур, а также инфекционных осложнений в области локтевого сустава.
Результаты у пациентов обеих групп, оцененные по шкале MEPS до операции, спустя 1, 3 и 12 месяцев с момента операции, представлены в таблице 2. При оценке функции локтевого сустава по шкале MEPS с момента операции отмечается улучшение функциональных показателей, преимущественно в ар- троскопических подгруппах, так в подгруппе III увеличение Me - на 35,5 (р = 0,0001), в подгруппе IV - на 35 (р = 0,0001) (табл. 2, рис. 5, 6).
Функциональные результаты лечения пациентов в контрольной группе, оцененные по опроснику MEPS, представлены на рисунках 5, 6.
Функциональные результаты лечения в артроско- пической (основной) группе по опроснику MEPS по прошествии 12 месяцев с момента операции во всех случаях отмечены как отличные.
Гендерно-возрастные показатели групп исследования
Таблица 1
|
Параметры |
Контрольная группа |
Основная группа |
р, Value |
|
Возраст, лет |
40,1 ± 10,2 |
43,9 ± 14,5 |
> 0,05 |
|
Пол (м/ж), n (%) |
33 (55 %) / 27 (45 %) |
40 (66,6 %) / 20 (33,3 %) |
> 0,05 |
Таблица 2
Оценка функциональных результатов по шкале MEPS до и через 1, 3 и 12 месяцев после оперативного лечения, баллы
|
Срок |
Подгруппа |
Значение |
||
|
наблюдения |
Me |
[01:03] |
Р* |
|
|
|
i |
61 |
[55:65] |
0,0237 |
|
До операции |
iii |
58,5 |
[52:61] |
|
|
и |
52 |
[49:61] |
0,5845 |
|
|
|
IV |
59 |
[47:61] |
|
|
|
I |
54 |
[49:61] |
0,0001 |
|
1 месяц п/о |
iii |
76 |
[76:91] |
|
|
II |
54 |
[51:61] |
0,0001 |
|
|
|
IV |
76 |
[76:91] |
|
|
|
I |
75 |
[75:78] |
0,0001 |
|
3 месяца п/о |
III |
91 |
[90:92] |
|
|
II |
61 |
[56:74] |
0,0001 |
|
|
|
IV |
92 |
[91:93] |
|
|
|
I |
89 |
[76:89] |
0,0001 |
|
12 месяцев |
III |
94 |
[93:95] |
|
|
п/о |
II |
76 |
[76:91] |
0,0001 |
|
|
IV |
94 |
[93,7:95] |
|
* - сравнение контрольной и основной групп
При анализе степени выраженности болевого синдрома у пациентов артроскопической группы по шкале VAS отмечена положительная динамика и снижение интенсивности болевого синдрома на всех сроках наблюдения в сравнении с предоперационными показателями. При сравнительном анализе средних баллов по шкале VAS спустя 12 месяцев с момента операции значимо меньшая разница была отмечена в артроско- пической группе в сравнении группой с открытым вмешательством (р < 001) (рис. 7, 8).
У пациентов артроскопической подгруппы выявлено значительное улучшение показателя, характеризующего силу хвата кисти (Me, ДаН), спустя 12 месяцев после оперативного лечения. Так, у пациентов с медиальным эпикондилитом Me силы хвата кисти улучшена на 17 ДаН (с 21 до 38 ДаН). А у пациентов с латеральным эпикондилитом Me силы хвата кисти улучшена на 24,2 ДаН (с 18,8 до 43 ДаН) (табл. 3).
Таблица 3
Показатели динамометрии у пациентов обеих групп до и через 1, 3 и 12 месяцев после оперативного лечения (ДекаНьютоны)
|
Срок |
Подгруппа |
Значение |
||
|
наблюдения |
Me |
[Q-1:Q-3] |
Р* |
|
|
|
I |
16,75 |
[13,8:20,3] |
0,0533 |
|
До операции |
iii |
18,8 |
[17:24] |
|
|
и |
21 |
[18:23] |
0,3601 |
|
|
|
IV |
21 |
[14,5:24] |
|
|
|
I |
24,25 |
[21:26] |
0,0001 |
|
1 месяц п/о |
iii |
34,5 |
[28,7:40] |
|
|
II |
20 |
[16,75:22,25] |
0,0001 |
|
|
|
IV |
28 |
[25:34,75] |
|
|
|
I |
29 |
[25,75:33] |
0,0001 |
|
3 месяца п/о |
III |
38,5 |
[30,75:45,5] |
|
|
II |
24 |
[20,75:27] |
0,0001 |
|
|
|
IV |
32,5 |
[29,75:39,25] |
|
|
|
I |
31 |
[30:33,25] |
0,0001 |
|
12 месяцев |
III |
43 |
[38,7:48] |
|
|
п/о |
II |
29 |
[27,75:30,25] |
0,0001 |
|
|
IV |
38 |
[33,75:43] |
|
* - сравнение контрольной и основной групп
В свою очередь, у пациентов, прооперированных открытым методом, отмечается незначительное улучшение по сравнению с пациентами артроскопической группы. Так, у пациентов с медиальным эпикондилитом улучшилась Me силы хвата кисти всего лишь на 8 ДаН (с 21 до 29 ДаН). У пациентов с латеральным эпикондилитом улучшилась Me силы хвата кисти на 14,25 ДаН (с 16,75 до 31 ДаН).
Существует множество открытых методов хирургического лечения пациентов с эпикондилитом дистального отдела плечевой кости, включающих иссечение ангио-фиброзной ткани в области инсерции сухожилий к надмыщелкам с последующей декортикацией; фас- циотомию сухожилий разгибателей; V-образное смещение общего сухожилия разгибателей; денервацию латерального надмыщелка, резекцию надмыщелка с переносом и удлинением сухожилия КЛРЗ [20, 21, 22].
Применение открытого способа операции обеспечивает хорошие или отличные функциональные исходы лечения в 75-85 % случаев и позволяет пациентам вернуться к бытовым нагрузкам или спортивным занятиям [9, 10]. Тем не менее, у значительного числа пациентов отмечается длительный срок выздоровления, и в 7-11 % случаев наблюдаются неудовлетворительные результаты [23, 31]. Так, по данным нашего исследования, у пациентов, перенесших открытое иссечение сухожильных структур, были получены отличные и хорошие результаты по шкале MEPS, DASH. По шкале ВАШ у пациентов обеих подгрупп оставалась остаточная боль в среднем 2,5 балла в подгруппе I и 3 балла в подгруппе II, однако данный болевой синдром никак не влиял на бытовую или иную деятельность в процессе жизнедеятельности, количество неудовлетворенных пациентов в обеих клинических группах составило 0 %.
В мировой литературе представлен ряд причин плохих результатов хирургического лечения, в их числе
По данным, полученным при оценке функционального состояния локтевого сустава по опроснику DASH в послеоперационном периоде, уменьшение балльных показателей в артроскопических подгруппах статистически значимо преобладало над таковыми в открытых подгруппах, p < 0,001. Так, у пациентов в артроскопи- ческих подгруппах III и IV Me уменьшилась на 43,2 и на 45,6 (табл. 4).
Таблица 4
Оценка функциональных результатов по шкале DASH у пациентов обеих групп до и через 1, 3 и 12 месяцев после оперативного лечения (баллы)
|
Срок |
Подгруппа |
Значение |
||
|
наблюдения |
Me |
[Q-1:Q-3] |
Р* |
|
|
|
i |
53,9 |
[44,15:69,2] |
0,0898 |
|
До операции |
iii |
47,2 |
[32,6:68,5] |
|
|
и |
43,3 |
[33,3:52,7] |
0,8737 |
|
|
|
IV |
47,8 |
[35,8:58,7] |
|
|
|
I |
32,2 |
[27,9:36,7] |
0,0147 |
|
1 месяц п/о |
III |
27,4 |
[19,8:33,3] |
|
|
II |
47,9 |
[40:53,8] |
0,0001 |
|
|
|
IV |
30,9 |
[25,8:36,7] |
|
|
|
I |
21,2 |
[15,8:24,7] |
0,0004 |
|
3 месяца п/о |
III |
16 |
[15,3:16,8] |
|
|
II |
32 |
[25,8:37,2] |
0,0001 |
|
|
|
IV |
19 |
[13,3:25,8] |
|
|
|
I |
16,1 |
[15,3:19,8] |
0,0001 |
|
12 месяцев |
III |
4 |
[3:5] |
|
|
п/о |
II |
22 |
[14,1:25,8] |
0,0001 |
|
|
IV |
2,2 |
[1,75:2] |
|
* - сравнение контрольной и основной групп
С развитием артроскопической техники лечения пациентов с эпикондилитом дистального отдела плечевой кости стало проще идентифицировать патологически измененные ткани, что, в свою очередь, позволило проводить их иссечение без повреждения здоровых структур [25].
Однако артроскопическая методика лечения требует серьезного оснащения, а также определенных навыков от хирурга. По литературным данным, после артроскопических вмешательств на локтевом суставе встречаются различные осложнения, в большинстве случаев связанные с повреждением сосудисто-нервных и сухожильно-связочных структур локтевого сустава [14, 26]. Согласно данным, полученным в ходе нашего исследования, при выполнении артроскопиче- ских вмешательств на локтевом суставе не было получено ни одного ятрогенного осложнения, связанного с повреждением структур, образующих локтевой сустав. Для нивелирования рисков повреждения сосудисто-нервных и сухожильно-связочных структур были использованы доступы, предложенные после выполнения топографо-анатомического исследования структур, образующих локтевой сустав [19].
По результатам шкал DASH, VAS, MEPS, а также динамометрии отмечены лучшие функциональные результаты у пациентов, прооперированных усовершенствованным артроскопическим способом. По данным литературы, некоторыми авторами предпринимались попытки сравнить эффективность различных хирургических способов лечения пациентов с эпикондили- тами. Так, в 2005 г. F. Rubenthalerс соавторами сравнили результаты лечения при открытом вмешательстве с артроскопией локтевого сустава. При сравнении результатов лечения на сроках наблюдения спустя 10 и 13 месяцев не выявили статически значимых различий [11]. Аналогичные результаты были получены R.E. Peartetal. (2004), при этом авторами было отмечено, что после выполнения артроскопического вмешательства на локтевом суставе пациенты раньше возвращались к трудовой деятельности [27].
B.C. Kwon et al. (2017) не отметили значимых различий в функциональных результатах по шкале DASH, но обнаружили разницу при оценке болевого синдрома по шкале ВАШ: 1,6 ± 1,3 в группе открытой хирургии по сравнению с 2,2 ± 2,0 баллами в группе артроско- пии (р = 0,042) [28]. В ходе нашего исследования были получены данные, имеющие статистически значимую разницу. Так, при оценке по шкале DASH в артроско- пических подгруппах III и IV Me уменьшилась на 43,2 и на 45,6 (p < 0,001).
Исследования, посвященные сравнению артроскопических и открытых методик оперативного лечения эпикондилитов локтевого сустава, показывают более длительную продолжительность оперативного лечения при использовании артроскопической техники [11].
В отечественной медицине данные по лечению эпи- кондилитов дистального отдела плечевой кости встречаются в единичных случаях.
М.Р. Салихов с соавторами в 2017 г. сравнили эффективность открытого и артроскопических методов лечения. В артроскпической группе без выполнения декортикации были получены лучшие показатели по шкалам VAS и MEPS. По результатам исследования авторы пришли к выводам, что декортикация приводит к усилению послеоперационных болей, уменьшению амплитуды движений в прооперированной конечности, что затрудняет возвращение к спортивной деятельности [29].
В 2018 г. А.В. Качесов с соавторами опубликовали результаты хирургического лечения пациентов с латеральным и медиальным эпикондилитом дистального отдела плечевой кости [30]. Эффективность хирургического лечения оценивали по шкалам ВАШ, DASH и MEPS, дополнительно проводилась динамометрия кистевого хвата через 3, 6 и 12 после оперативного вмешательства. В первой группе пациентам проводилась денервация наружного надмыщелка дистального отдела плечевой кости, во второй группе выполняли операцию по методу Моррей, в третьей группе пациентов оперировали авторским способом, предполагающим выполнение монокортикальной туннелизации латерального надмыщелка плечевой кости с иссечением дистрофически измененных тканей, а также выполнение в шахматном порядке поперечной перфорации апоневроза. Краткосрочные результаты были лучше в группе, где выполнялась денервация, что можно объяснить минимальной травматичностью вмешательства.
Однако, спустя 12 месяцев с момента операции, было отмечено значительное ухудшение функциональных показателей локтевого сустава и возвращение болевого синдрома. По мнению авторов, это обусловлено тем, что не проводилось никакого воздействия на патологический очаг. Наилучший результат был выявлен в группе пациентов, которых лечили по предложенному авторами способу, который отличается наибольшей радикальностью.
По данным Кокрейновского обзора, опубликованного в 2011 году, статистической разницы между исходами оперативного лечения пациентов с латеральным эпикондилитом дистального отдела плечевой кости нет. В работу были включены 5 оригинальных исследований, обобщивших опыт оперативного лечения 191 пациента после безуспешного консервативного лечения на протяжении 5 месяцев. Оперативное лечение включало открытый релиз сухожилия короткого лучевого разгибателя запястья (КЛРЗ), чрезкожный релиз КЛРЗ, декомпрессию заднего межкостного нерва [31].
Анализ результатов лечения пациентов настоящего исследования позволил сделать вывод о том, что оптимизированный метод артроскопического лечения позволяет добиться значительного улучшения функционального состояния пациентов, что, в свою очередь, повышает качество их жизни.
ЗАКЛЮЧЕНИЕ
На основании данных, полученных в настоящем исследовании, определено, что лечение пациентов с эпиконди- литом дистального отдела плечевой кости по разработанной артроскопической методике позволяет значительно улучшить функциональное состояние пациентов.
Решение о выборе артроскопического или открытого метода лечения должно основываться на статусе конкретного пациента, а также на опыте и предпочтениях хирурга.
СПИСОК ИСТОЧНИКОВ
1. Shiri R, Viikari-Juntura E. Lateral and medial epicondylitis: role of occupational factors. Best Pract Res Clin Rheumatol. 2011;25(1):43-57. doi: 10.1016/j.berh.2011.01.013
2. Buchanan BK, Varacallo M. Tennis Elbow. 2022 Nov 7. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022.
3. Sanders TL Jr, Maradit Kremers H, Bryan AJ, Ransom JE, Smith J, Money BF. The epidemiology and health care burden of tennis elbow: a population-based study. Am J Sports Med. 2015;43(5):1066-1071. doi: 10.1177/0363546514568087
4. Boyer MI, Hastings H 2nd. Lateral tennis elbow: "Is there any science out there?". J Shoulder Elbow Surg. 1999;8(5):481-491. doi: 10.1016/s1058- 2746(99)90081-2
5. Smidt N, Assendelft WJ, van der Windt DA, Hay EM, Buchbinder R, Bouter LM. Corticosteroid injections for lateral epicondylitis: a systematic review. Pain. 2002;96(1-2):23-40. doi: 10.1016/s0304-3959(01)00388-8
6. Struijs PA, Kerkhoffs GM, Assendelft WJ, Van Dijk CN. Conservative treatment of lateral epicondylitis: brace versus physical therapy or a combination of both-a randomized clinical trial. Am J Sports Med. 2004;32(2):462-469. doi: 10.1177/0095399703258714
7. Han SH, Lee JK, Kim HJ, Lee SH, Kim JW, Kim TS. The result of surgical treatment of medial epicondylitis: analysis with more than a 5-year follow-up. J Shoulder Elbow Surg. 2016;25(10):1704-9. doi: 10.1016/j.jse.2016.05.010
8. Degen RM, Conti MS, Camp CL, Altchek DW, Dines JS, Werner BC. Epidemiology and Disease Burden of Lateral Epicondylitis in the USA: Analysis of 85,318 Patients. HSS J. 2018;14(1):9-14. doi: 10.1007/s11420-017-9559-3
9. Hohmann G. Das Wesen und die Behandlung des sogenannten Tennisellenbogens. Munch Med Wochenschr. 1933;80:250-252
10. Grundberg AB, Dobson JF. Percutaneous release of the common extensor origin for tennis elbow. Clin Orthop Relat Res. 2000;(376):137-140. doi: 10.1097/00003086-200007000-00019
11. Rubenthaler F, Wiese M, Senge A, Keller L, Wittenberg RH. Long-term follow-up of open and endoscopic Hohmann procedures for lateral epicondylitis. Arthroscopy. 2005;21(6):684-690. doi: 10.1016/j.arthro.2005.03.017
12. Degreef I, Van Raebroeckx A, De Smet L. Anconeus muscle transposition for failed surgical treatment of tennis elbow: preliminary results. Acta Orthop Belg. 2005;71(2):154-156.
13. Rosenberg N, Henderson I. Surgical treatment of resistant lateral epicondylitis. Follow-up study of 19 patients after excision, release and repair of proximal common extensor tendon origin. Arch Orthop Trauma Surg. 2002;122(9-10):514-517. doi: 10.1007/s00402-002-0421-8
14. Baker CL Jr, Murphy KP, Gottlob CA, Curd DT. Arthroscopic classification and treatment of lateral epicondylitis: two-year clinical results. J Shoulder Elbow Surg. 2000;9(6):475-482. doi: 10.1067/mse.2000.108533
15. Hy C, D E, B T. Elbow arthroscopy - Indications and technique. J Clin Orthop Trauma. 2021;19:147-153. doi: 10.1016/j.jcot.2021.05.022
16. Elfeddali R, Schreuder MH, Eygendaal D. Arthroscopic elbow surgery, is it safe? J Shoulder Elbow Surg. 2013;22(5):647-652. doi: 10.1016/j. jse.2013.01.032
17. Erickson BJ, Chalmers PN, Cvetanovich GL, Frank RM, Romeo AA, Harris JD. Quality and Quantity of the Elbow Arthroscopy Literature: A Systematic Review and Meta-Analysis. Am J Orthop (Belle Mead NJ). 2016;45(5):E290-E298.
18. Riff AJ, Saltzman BM, Cvetanovich G, Frank JM, Hemu MR, Wysocki RW. Open vs Percutaneous vs Arthroscopic Surgical Treatment of Lateral Epicondylitis: An Updated Systematic Review. Am J Orthop (Belle Mead NJ). 2018;47(6). doi: 10.12788/ajo.2018.0043
19. Салихов М.Р., Мидаев А.И., Фомин Н.Ф. Безопасные артроскопические доступы к локтевому суставу при эпикондилитах: топографо-анатомическое обоснование. Травматология и ортопедия России. 2022;28(4):148-158. doi: 10.17816/2311-2905-1977
20. Nirschl RP, Pettrone FA. Tennis elbow. The surgical treatment of lateral epicondylitis. J Bone Joint Surg Am. 1979 Sep;61(6A):832-839.
21. Bosworth DM. Surgical treatment of tennis elbow; a follow-up study. J Bone Joint Surg Am. 1965;47(8):1533-1536.
22. Posch JN, Goldberg VM, Larrey R. Extensor fasciotomy for tennis elbow: a long-term follow-up study. Clin Orthop Relat Res. 1978;(135):179-82.
23. Verhaar J, Walenkamp G, Kester A, van Mameren H, van der Linden T. Lateral extensor release for tennis elbow. A prospective long-term follow-up study. J Bone Joint Surg Am. 1993;75(7):1034-1043. doi: 10.2106/00004623-199307000-00010
24. Organ SW, Nirschl RP, Kraushaar BS, Guidi EJ. Salvage surgery for lateral tennis elbow. Am J Sports Med. 1997;25(6):746-750. doi: 10.1177/036354659702500604
25. Othman AM. Arthroscopic versus percutaneous release of common extensor origin for treatment of chronic tennis elbow. Arch Orthop Trauma Surg. 2011;131(3):383-388. doi: 10.1007/s00402-011-1260-2
26. Pederzini LA, Nicoletta F, Tosi M, Prandini M, Tripoli E, Cossio A. Elbow arthroscopy in stiff elbow. Knee Surg Sports Traumatol Arthrosc. 2014;22(2):467-473. doi: 10.1007/s00167-013-2424-0
27. Peart RE, Strickler SS, Schweitzer KM Jr. Lateral epicondylitis: a comparative study of open and arthroscopic lateral release. Am J Orthop (Belle Mead NJ). 2004;33(11):565-567.
28. Kwon BC, Kim JY, Park KT. The Nirschl procedure versus arthroscopic extensor carpi radialis brevis debridement for lateral epicondylitis. J Shoulder Elbow Surg. 2017;26(1):118-124. doi: 10.1016/j.jse.2016.09.022
29. Салихов М.Р., Кузнецов И.А., Жабин Г.И., Шулепов Д.А., Злобин О.В. Особенности артроскопического лечения пациентов с латеральным эпикондилитом локтевого сустава. Травматология и ортопедия России. 2017;23(4):58-69. doi: 10.21823/2311-2905-2017-23-4-58-69
30. Качесов А.В., Королев С.Б.,
Эль Мудни Ю.М. Результаты оперативного лечения эпикондилита плечевой кости.
Современные проблемы науки и образования. 2017;(1).
31. Buchbinder R, Johnston RV, Barnsley L, Assendelft WJ, Bell SN, Smidt N. Surgery for lateral elbow pain. Cochrane Database Syst Rev. 2011;2011(3):CD003525. doi: 10.1002/14651858.CD003525.pub2
Информация об авторах:
1. Али Илесович Мидаев - аспирант
2. Марсель Рамильевич Салихов - кандидат медицинских наук, младший научный сотрудник
3. Николай Федорович Фомин - доктор медицинских наук, профессор, начальник кафедры оперативной хирургии с курсом топографической анатомии
Теги: локоть
234567 Начало активности (дата): 09.08.2023 11:46:00
234567 Кем создан (ID): 989
234567 Ключевые слова: медиальный эпикондилит, латеральный эпикондилит, артроскопия, локоть теннисиста, локтевой сустав
12354567899
Похожие статьи
МРТ суставы верхней конечностиРентген на дому 8 495 22 555 6 8
Лечение хронических болей и триггерных зон в ортопедии и неврологии методом ударно-волновой терапии аппаратом DORNIER ARIES
Ближайшие и отдаленные результаты лечения компрессионных и рефлекторных синдромов при дегенеративно-дистрофических заболеваниях позвоночника
Почему нельзя играть на их поле. Константин Малофеев



