 22.06.2023
22.06.2023
МСКТ-семиотика диабетической остеоартропатии, осложненной хроническим остеомиелитом
К наиболее применяемым способам диагностики диабетической нейроостеоартропатии (ДНОАП) относят рентгенографию, МРТ и различные сцинтиграфические методики, тогда как КТ отводится довольно скромная роль даже при осложнении остеоартропатии хроническим остеомиелитом
ВВЕДЕНИЕ
Диабет, по мнению многих специалистов, - это пандемия, с прогнозом, что к 2045 году во всем мире сахарным диабетом могут заболеть до 600 миллионов человек [1-5].
Осложнения в виде диабетической стопы представляют собой одно из наиболее распространенных, дорогостоящих в плане лечения и тяжелых осложнений этого метаболического заболевания [2, 3]. В 2018 г. распространенность осложнений при диабетической стопе варьировала от 3,3 (Австралия) до 15 % (Южная Америка) [4, 5]. Диабетическая нейроостеоартропатия (ДНОАП) Шарко, осложненная ХО, характеризуется шестью или пятью признаками, обозначаемыми в литературе как 5(6) «D»: density (изменение плотности), distention (расширение суставной щели), debris (свободные мелкие фрагменты), disorganization (дезорганизация), dislocation (вывихи/подвывихи), что приводит к выраженным деформациям и дефектам костей стопы, сопровождающимся воспалением мягких тканей. При этом отсутствие адекватного лечения таких больных приводит к ампутации сегмента, а в отдельных случаях (15-25 %) - и к летальному исходу [2, 6]. Алгоритм диагностики ДНОАП в остром периоде в настоящее время может считаться разработанным, широко применяемым и заключается в использовании комплекса методов, к которым относится рентгенография, МРТ, различные методики сцинтиграфии [8-10]. По мнению C. Lauri и A. Leon, 2020, компьютерная томография (КТ), несмотря на более высокую чувствительность по сравнению с рентгенографией и МРТ, при обнаружении периостальной реакции, мелких секвестров, газа в мягких тканях и кальцификатов в зоне хронического остеомиелита играет ограниченную роль в визуализации изменений тканей стопы у больных диабетом в острую стадию [6]. Основными недостатками КТ являются низкое контрастное разрешение мягких тканей и невозможность обнаружить отек костного мозга, наблюдаемый на ранней стадии воспаления [6]. Что касается роли компьютерной томографии в диагностике ДНОАП, осложненной остеомиелитическим процессом, когда речь идет о предстоящем хирургическом вмешательстве, значение компьютерной томографии трудно переоценить [6, 11–13]. Прежде всего, речь идет о возможности не только изучить рентгеноанатомические взаимоотношения костей стопы в трех проекциях, но и изменения архитектоники костей с количественной оценкой их плотности (HU), то есть выявить степень остеопороза. МСКТ позволяет определять плотность мягких тканей для дифференциации очагов скопления гноя, жидкости и газа. Четкая визуализация корковой пластинки с определением ее толщины и плотности дает возможность планировать точки введения спиц и стержней, а трехмерная реконструкция – выявить точную локализацию патологического процесса, особенно при использовании современных методик КТ.
Таким образом, необходимость применения МСКТ у больных ДНОАП для предоперационного обследования не вызывает сомнения, поскольку все другие методики не позволяют получить такой объем информации для полноценного определения качества кости в зоне оперативного вмешательства с целью повышения его эффективности и профилактических мероприятий.
Цель исследования. Изучить МСКТ-семиотику анатомических и рентгеноморфологических изменений костей стопы у больных ДНОАП, осложненной хроническим остеомиелитом, для определения наиболее характерных проявлений ХО при диабетической стопе.
МАТЕРИАЛЫ И МЕТОДЫ
Одноцентровое ретроспективное исследование. Серия случаев. Данные рентгенографии, МСКТ до лечения изучены у 14 больных с диабетической нейроостеоартропатией (ДНОАП), осложненной хроническим остеомиелитом, прошедших лечение в Клинике Гнойной Остеологии (КГО) в период с 2017 по 2021 г.
Критерии включения: наличие ДНОАП, осложненной хроническим остеомиелитом, с полным лучевым архивом. Критерии исключения: отсутствие полного лучевого архива.
Средний возраст больных составил 56 ± 8,11 года. Все больные страдали ожирением, ИМТ значительно превышал нормальные показатели (29,92–39,46, медиана 33,33).
Продолжительность заболевания сахарным диабетом варьировала от 9,5 до 20,75 года (медиана 17). Целевой показатель гликированного гемоглобина (HbA1c) на момент обращения в
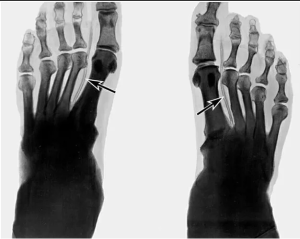
Клинику колебался от 6,3 до 8,2 % (медиана 6,9). При поступлении пациенты предъявляли жалобы на деформацию стопы и функционирующие, длительно не заживающие гнойные раны или свищи. Рентгенологическая картина была оценена по классификации Sanders и Eihengholz [19]. По классификации Sanders определено расположение очага деструкции. Так, в большинстве случаев (8 больных, 57,1 %) очаг деструкции локализовался в зоне голеностопного сустава, что соотвствовало 4 типу, согласно классификации. У 5 (35,7 %) больных очаг был обнаружен в области сустава Шопара – 3 тип по Sanders. У одного больного локализация очага соответствовала переднему отделу стопы – 2 тип по Sanders. В стадии консолидации (классификация Eihengholz) было выявлено четверо (28,6 %) больных и 10 (71,4 %) пациентов - в период коалесценции. Лечение всех больных включало в себя хирургическую санацию гнойного очага, в процессе которой выполняли секвестрнекрэктомию, репозицию и адаптацию отломков костей с последующей фиксацией голени и стопы аппаратом Илизарова для формирования анкилоза.
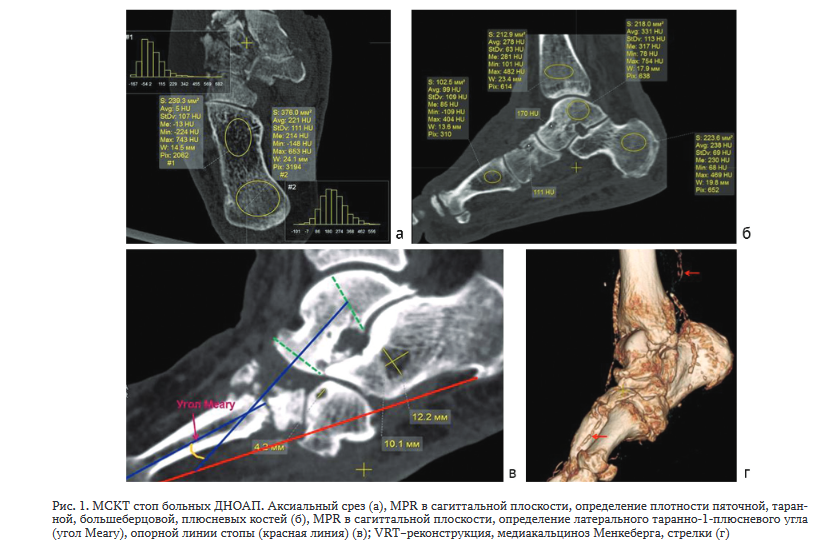
Рентгенография. Для определения анатомо-топографических изменений выполняли рентгенографию стопы и голени в прямой, боковой и аксиальной проекциях на цифровом рентгеновском аппарате АРЦ - «ОКО», регистрационное удостоверение от 29 сентября 2016 года № ФСР 2008/02589, и на рентгенологическом комплексе SONIALVISION G4, «Шимадзу Корпорэйшн», Япония, регистрационное удостоверение от 16 мая 2013 года № ФСЗ 2008/01359. МСКТ-исследования выполняли на компьютерном томографе «GE Lihgt Speed VCT» с использованием специального алгоритма реконструкции «BONE». Обработку аксиальных срезов проводили в режиме мультипланарной реконструкции (MPR) в корональной и сагиттальной плоскостях. Использовали VRT-реконструкции. До лечения измеряли общую и локальную плотность (единицы Хаунсфил-да - HU) костей стопы с построением гистограмм. Изучали также архитектонику пяточной, таранной, ладьевидной, кубовидных костей, дистального отдела большеберцовой кости (рис. 1).
Статистическую обработку проводили в электронных таблицах Microsoft Excel с использованием программы Attestat (версия 9.3.1, автор И.П. Гайдышев). Количественные данные представлены в случаях с нормальным распределением в виде М ± ст, где М -средняя, ст - среднеквадратичное, Ме - медиана. Достоверность различий определяли критерием Манна-Уитни и принятием уровня значимости р < 0,05.
Исследования проведены в соответствии этическими стандартами Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» споправками 2000 г. и «Правилами клинической практики в Российской Федерации», утвержденными Приказом Минздрава РФ от 19.06.2003 г. № 266. Пациенты подписали информированное согласие на публикацию данных, полученных в результате исследований, без идентификации личности.
РЕЗУЛЬТАТЫ
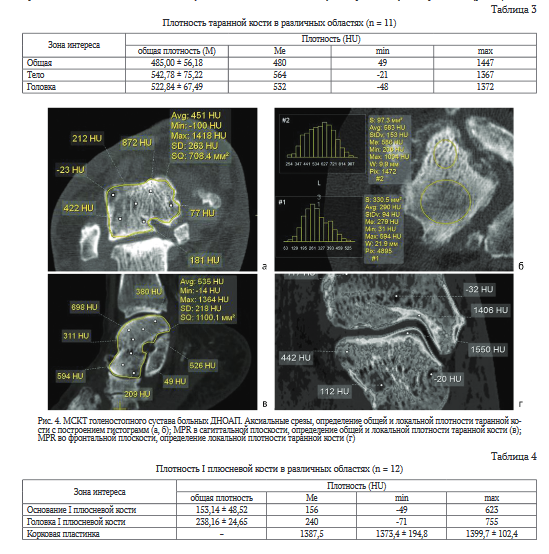
У обследованных больных были изучены архитектоника и плотность различных отделов пяточной (n = 13), таранной (n = 11), I плюсневой (n = 12) и большеберцовой (n = 13) костей.
Плотность корковой пластинки большеберцовой кости у больных без катастрофических разрушений голеностопного сустава (8 больных) сохранялась в нормальных пределах (1455,7 ± 110,3 HU), постепенно уменьшаясь к эпифизу. В области дистального отдела большеберцовой кости плотность губчатой кости составляла 280,00 ± 40,30 HU. В субхондральной зоне плотность колебалась в значительных пределах - от 74 до 1400 HU в отдельных точках, наряду со значениями в отрицательном спектре шкалы Хаунсфилда в межтрабекулярных пространствах (табл. 1).
Дистальный отдел большеберцовой кости приобретал груботрабекулярное строение с областями пониженной и повышенной плотности, в субхондральном отделе группы костных трабекул располагались в продольном направлении и были разделены зонами резорбции (рис. 2).
У 8 больных форма пяточной кости была значительно изменена, плотность пяточного бугра в большинстве случаев превышала нормальные показатели, в области тела также была несколько выше нормальных значений, но локальная плотность колебалась в значительных пределах: от высоких показателей до значений в отрицательном спектре шкалы Хаунсфилда (табл. 2).
Архитектоника пяточной кости была нарушена у всех больных. У 6 больных сохранялись признаки аркадного строения в виде расположения групп костных трабекул по силовым линиям, но трабекулы четко не дифференцировались, образуя участки груботрабекулярного строения. Межаркадная зона, в случаях сохранения формы кости, была выражена, но имела на сагиттальных срезах большую, чем в норме, плотность. У трех больных была больше по площади со значительным снижением плотности (-126 HU) (рис. 3)

У шести больных форма таранной кости была сохранена, с краевыми дефектами и зонами разрежения различной формы и размеров. Структура кости была нарушена у всех больных: от груботрабекулярной до участков в виде «матового стекла». У некоторых больных сохранялись небольшие участки нормального мелкотрабекулярного строения. При изучении во фронтальной плоскости в субхондральной зоне, особенно медиальных ее отделах, определялись участки с плотностью от 900 до 1550 HU (рис. 4).
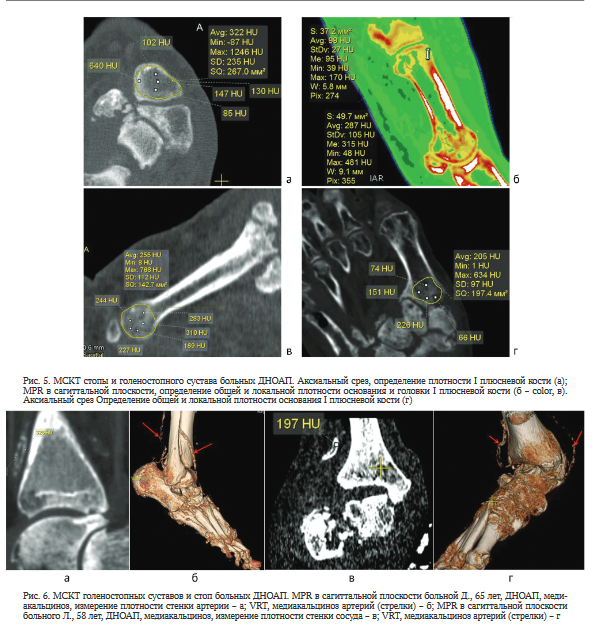
Локальная плотность корковой пластинки плюсневых костей у больных с локализацией деструктивных процессов в области голеностопного сустава без полно-
го разрушения таранной кости была в пределах нормы и составляла 1373,4 ± 194,8 HU. Плотность основания и головки I плюсневой кости представлена в таблице 4.
У больных с выраженным колляпсом среднего отдела стопы и деструкцией таранной и пяточной костей плотность корковой пластинки I плюсневой кости была снижена и колебалась от 957,8 до 1023,7 HU.
Форма головки I плюсневой кости у 12 больных была сохранена, у одного имела дефект и у одного была почти полностью разрушена. Основание кости имело обычную форму у четырех больных, у остальных было деформировано, с дефектами и зонами резорбции (рис. 5).
У 5 (35,7 %) больных из 14 при МСКТ выявлены симптомы артериального медиакальциноза Менкебер-га. Плотность стенок сосудов достигала 350 HU. На VRT сосуды хорошо визуализировались (рис. 6).
Результаты работы показали, что нарушение структуры губчатой кости имело место у всех больных с различной степенью выраженности, зависящей от характера и локализации деструкции костей стопы. Общая плотность губчатой ткани дистального отдела большеберцовой, таранной, пяточной костей была выше, чем в норме, лоальная – варьировала в значительных пределах и была максимальной в некоторых точках субхондрального отдела большеберцовой и таранной костей, минимальной была в межтрабекулярных зонах пяточной и дистального отдела большеберцовой костей. Медиакальциноз артерий выявлен методом МСКТ у 5 (35,7 %) больных из 14
ОБСУЖДЕНИЕ
Результаты работы показали, что степень изменения анатомии костей стопы и дистального отдела большеберцовой кости были индивидуальными у каждого больного. Это связано с локализацией очага деструкции (2, 3, 4 тип по Sanders), давностью заболевания, формированием стопы-качалки, степенью коллапса в области голеностопного сустава или среднего отдела стопы и другими изменениями анатомии костей стопы, описанными в работе М.В. Паршикова с соавт., 2020 [19].
Рентгеноморфологические изменения, выявленные у обследованных больных, несомненно, также имели некоторые отличия, но, в основном, проявлялись общими признакамс отличиями в степени выраженности, что отмечено в представленных выше таблицах. При анализе литературы не найдено данных о плотности различных костей стопы у больных ДНОАП, полученных при МСКТ, но в ряде работ отмечено, что исследование позволяет более точно выявить очаги деструкции, нарушение структуры, выявить наличие газа, секвестров, планировать характер оперативного вмешательства [6, 11, 20]. В одной из работ с применением КТ указано, что «денситометрическая оценка мягких тканей позволила в 82,3 % наблюдений выявить низкоплотные структуры (+20 - +26 HU), которые у 71,4 % были расценены как мягкотканные абсцессы». Что касается КТ-оценки состояния костей, то, по мнению авторов, «данный метод позволил констатировать в 64,7 % большую протяженность костной деструкции и в 58,8 % выявить костные секвестры по сравнению с рентгенографическими данными (31,2 %)». Авторы считают, что эффективность КТ в диагностике остеомиелита, осложняющего течение синдрома ДС, имеет место только при сочетанной оценке состояния костей и мягких тканей [19].
Что касается плотности кости, то максимум исследований проведен методом двухэнергетической рентгеновской абсорбциометрии (DXA), причем для определения МПК в осевом и периферическом скелете (позвоночник, бедренная кость). Авторы отмечали снижение уровня МПК у больных сахарным диабетом со стопой Шар-ко [21, 22]. В то же время в некоторых исследованиях не было доказано снижение МПК в проксимальном отделе бедренной кости, позвоночнике и пяточной кости у взрослых больных диабетом [23, 24]. С нашей точки зрения, исследование МПК осевого и периферического скелета (бедренной кости) у больных ДНОАП малоинформативно для локальной оценки состояния костей стопы, особенно при подготовке к хирургическому вмешательству. Проведенные нами многочисленные исследования и данные литературы показали, что МСКТ является высокоспецифичным и чувствительным методом диагностики хронического остеомиелита и, однозначно, может применяться при исследовании больных ДНОАП c остеомиелитическим процессом, особенно при подготовке к операции [13, 20, 25-29].
СПИСОК ИСТОЧНИКОВ
1. Глобальный доклад по диабету / Всемирная орг. здравоохранения. [Женева] : ВОЗ, 2018. 84 с. [Global report on diabetes]. Женева: Всемирная организация здравоохранения; 2018. Лицензия: CC BY-NC-SA3.0 IGO.
2. Эпидемиология синдрома диабетической стопы и ампутаций нижних конечностей в Российской Федерации по данным Федерального регистра больных сахарным диабетом (2013-2016 гг.) / Г.Р. Галстян, О.К. Викулова, М.А. Исаков, А.В. Железнякова, А.А. Серков, Д.Н. Егорова, Е.В. Артемова, М.В. Шестакова, И.И. Дедов // Сахарный диабет. 2018. Т. 21, № 3. С. 170-177. DOI: 10.14341/DM9688.
3. IDF Diabetes Atlas. 9th Ed. 2019.
4. Global epidemiology of diabetic foot ulceration: a systematic review and meta-analysis / P. Zhang, J. Lu, Y. Jing, S. Tang, D. Zhu, Y. Bi // Ann. Med. 2017. Vol. 49, No 2. P. 106-116. DOI: 10.1080/07853890.2016.1231932.
5. Pie diabetico en pacientes internados en hospitales de Latinoamerica / G.V. Carro, R. Saurral, F.S. Saguez, E.L. Witman // Medicina (B Aires). 2018. Vol. 78, No 4. P. 243-251.
6. Diabetic Foot Infections: The Diagnostic Challenges / C. Lauri, A. Leone, M. Cavallini, A. Signore, L. Giurato, L. Uccioli // J. Clin. Med. 2020. Vol. 9, No 6. P. 1779. DOI: 10.3390/jcm9061779.
7. Comparison of White Blood Cell Scintigraphy, FDG PET/CT and MRI in Suspected Diabetic Foot Infection: Results of a Large Retrospective Multicenter Study / C. Lauri, A.W.J.M. Glaudemans, G. Campagna, Z. Keidar, M. Muchnik Kurash, S. Georga, G. Arsos, E. Noriega-Alvarez, G. Argento, T.C. Kwee, R.H.J.A. Slart, A. Signore // J. Clin. Med. 2020. Vol. 9, No 6. P. 1645. DOI: 10.3390/jcm9061645.
8. Роль магнитно-резонансной томографии при исследовании больных с синдромом диабетической стопы / М.А. Замышевская, В.Д. За-вадовская, В.Д. Удодов, М.А. Зоркальцев, Е.Г. Григорьев // Вестник рентгенологии и радиологии. 2014. № 4. С. 31-37.
10. Возможности программно-совмещенной однофотонной эмиссионной компьютерной томографии / магнитно-резонансной томографии в диагностике осложненного течения синдрома диабетической стопы / В.Д. Завадовская, М.А. Зоркальцев, В.Д. Удодов, М.А. Замышевская, O. Ю. Килина, А.П. Куражов, К.М. Попов // Вестник рентгенологии и радиологии. 2015. № 6. С. 24-29.
11. Imaging for detection of osteomyelitis in people with diabetic foot ulcers: A systematic review and meta-analysis / A. Llewellyn, J. Kraft, C. Holton, M. Harden, M. Simmonds // Eur. J. Radiol. 2020. Vol. 131. 109215.
12. Fayad L.M., Carrino J.A., Fishman E.K. Musculoskeletal infection: role of CT in the emergency department // Radiographics. 2007. Vol. 27, No 6.
P. 1723-1736. DOI: 10.1148/rg.276075033.
13. Pathophysiology and Molecular Imaging of Diabetic Foot Infections / K. Rubitschung, A. Sherwood, A.P. Crisologo, K. Bhavan, R.W. Haley, D.K. Wukich, L. Castellino, H. Hwang, J. La Fontaine, A. Chhabra, L. Lavery, O.K. Oz // Int. J. Mol. Sci. 2021. Vol. 22, No 21. P. 11552. DOI: 10.3390/ijms222111552.
14. Гальчина Ю.С., Кармазановский Г.Г., Пасхалова Ю.С. Основные методы диагностики синдрома диабетической стопы // Медицинская визуализация. 2016. № 6. С. 100-116.
15. The role of computed tomography in the diagnosis of necrotizing soft tissue infections / M. Martinez, T. Peponis, A. Hage, D.D. Yeh, H.M.A. Kaafarani, PJ. Fagenholz, D.R. King, M.A. de Moya, G.C. Velmahos // World J. Surg. 2018. Vol. 42, No 1. P. 82-87. DOI: 10.1007/s00268-017-4145-x.
16. МСКТ-семиотика хронического остеомиелита костей, образующих голеностопный сустав / С.М. Александров, Г.В. Дьячкова, К.А. Дьячков, Р.В. Степанов, Т.А. Ларионова // Вестник Российского научного центра рентгенорадиологии. 2014. № 14- 2. С. 1-12.
17. «Многоликий» хронический остеомиелит: лучевая диагностика / Г.В. Дьячкова, К.А. Дьячков, Н.М. Клюшин, Т.А. Ларионова, А.Л. Ша-стов // Гений ортопедии. 2020. Т. 26, № 3. С. 385-391. DOI: 10.18019/1028-4427-2020-26-3-385-391.
Информация об авторах:
1. Галина Викторовна Дьячкова - доктор медицинских наук, профессор
2. Анатолий Сергеевич Судницын - кандидат медицинских наук
4. Константин Александрович Дьячков - доктор медицинских наук
5. Татьяна Адиславовна Ларионова - кандидат медицинских наук
6. Екатерина Викторовна Хиева
Теги: МСКТ
234567 Начало активности (дата): 22.06.2023 21:48:00
234567 Кем создан (ID): 989
234567 Ключевые слова: диабетическая нейроостеоартропатия, хронический остеомиелит, МСКТ
12354567899
Похожие статьи
После репозицииЛожные суставы шейки бедренной кости: применение новой классификации при эндопротезировании у пациентов пожилого возраста
Рентген на дому 8 495 22 555 6 8
Рак поджелудочной железы
Результаты комплексного изучения минеральной плотности костной ткани у больных туберкулезным спондилитом



