 03.09.2021
03.09.2021
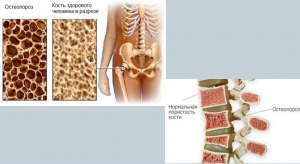
Минеральная плотность костной ткани у больных с диабетическими поражениями нижних конечностей (обзор литературы)
На основании анализа полученных данных авторы пришли к выводам, что в случаях асептических осложнений, требующих проведения ревизионного эндопротезирования, необходимо продолжить поиски оптимального способа операции и пластического материала, обеспечивающего максимальную скорость биотрансформации костной ткани, для ликвидации имеющегося ее дефицита.
По определению И.И. Дедова [12], сахарный диабет - системное гетерогенное заболевание, обусловленное абсолютным (1 тип) или относительным (2 тип) дефицитом инсулина, который вначале вызывает нарушение углеводного обмена, а затем всех видов обмена веществ, что в конечном итоге приводит к поражению всех функциональных систем организма.
Сахарный диабет стоит в ряду первых приоритетов национальных систем здравоохранения всех стран мира. В течение последних двух десятилетий знания, касающиеся эпидемиологических, патогенетических и других характеристик сахарного диабета значительно углубились и расширились. Благодаря мультинациональному проекту, известному как Diamond Project, собрана стандартизированная интернациональная информация о заболеваемости, факторах риска и смертности, ассоциированных с сахарным диабетом.
Более 70 стран мира приняли участие в этом проекте. Согласно результатам этих исследований заболеваемость сахарным диабетом составляет:
- самые высокие показатели (более 20 на 100 тыс. в год) отмечены в Скандинавских странах (Финляндия, Швеция, Норвегия) и Сардинии (Италия);
- средние (7 - 19 на 100 тыс. в год) - в США, Новой Зеландии, Нидерландах, Испании;
- низкие (менее 7 на 100 тыс. в год) в таких станах, как Польша, Италия (кроме Сардинии) и Израиль.
К странам с наименьшим риском заболеваемости (менее 3 на 100 тыс. в год) отнесены Чили, Мексика и Китай [16].
В настоящее время в мире зарегистрировано более 150 миллионов человек, страдающих сахарным диабетом. Но по данным экспертов, количество невыявленных случаев сахарного диабета, включая ранние стадии, может в 23 раза превышать количество выявленных. Считается, что в развитых странах диабетом болеет около 4-5 % населения, а в некоторых развивающихся эта цифра может доходить до 10 % и более. Конечно, большая часть этих людей (более 90 %) имеет сахарный диабет 2 типа, связанный с высокой распространенностью в настоящее время ожирения. Поэтому говорят даже об эпидемии сахарного диабета. В России официально зарегистрировано более 2 миллионов людей, страдающим сахарным диабетом [12].
Сахарный диабет может вести к нарушению функционирования практически любых органов и систем организма.
Среди хронических осложнений сахарного диабета поражения нижних конечностей являются одной из главных причин инвалидизации и социально-экономического ущерба.
Уменьшение частоты ампутаций нижних конечностей на 50 % было провозглашено одной из главных задач, стоящих перед системами здравоохранения стран, подписавших Сан-Венсентскую декларацию и международными медицинскими организациями (ВОЗ, Международной диабетической федерацией) [4].
Сведения о распространенности данной группы патологических состояний и об их последствиях значительно варьируют, что обусловлено многими факторами: различиями изучаемых популяций и групп больных, разной длительностью наблюдения и т.д. Кроме того, оценки экономического ущерба вследствие лечения сахарного диабета и в особенности его осложнений (лечения язвенных дефектов, проведения ампутаций), произведенные за рубежом, нельзя экстраполировать на отечественную ситуацию. Не до конца развитая система страховой медицины, отсутствие четких стандартов лечения и многие другие факторы влияют на объективность подобных оценок. К сожалению, в нашей стране пока отсутствует статистический учет ампутаций нижних конечностей, их уровня, а также показателей смертности больных сахарным диабетом, в том числе страдающих поражениями нижних конечностей [3].
По данным И.И. Дедова с соавторами, ежегодно в России больным сахарным диабетом проводится около 12000 ампутаций нижних конечностей (имеются в виду только «высокие» ампутации). Ежегодные общие затраты в России на лечение нейроишемической диабетической стопы составляют 56,2 млн. долларов, при этом затраты на ампутации достигают 14,4 млн. долларов [2].
Таким образом, поражения нижних конечностей при сахарном диабете представляют собой важную медицинскую, социальную и экономическую проблему, решение которой возможно при участии не только медицинского персонала, но и организаторов здравоохранения, правительственных организаций, структур страховой медицины, ассоциаций больных сахарным диабетом [3].
В настоящее время, несмотря на значительные успехи, достигнутые в области диагностики, изучения патогенеза сахарного диабета и влияния заболевания на различные органы и системы организма, несмотря на то, что хорошо изучены многие ранние и поздние осложнения сахарного диабета (диабетическая ангиопатия и полинейропатия нижних конечностей), данные о поражении костной ткани при сахарном диабете остаются недостаточно освещенными и весьма противоречивыми.
Анализ данных литературы позволяет заметить, что единого мнения по вопросу о частоте поражения костной системы при сахарном диабете не существует. По данным разных авторов, патологические изменения костной ткани при диабете встречаются от 0,1 % до 77,8 %. E. Christiansen [18] считает, что остеопения и остеопороз при сахарном диабете носят диффузный характер и встречаются не менее, чем у половины больных. Считается, что первое сообщение об остеопорозе у больных, страдающих сахарным диабетом I типа, опубликовано L.B. Morrison и I.K. Bogan в 1927 году. В последующем, благодаря работам F. Albright, остеопороз стал рассматриваться, как одно из осложнений сахарного диабета I типа, причем указывалось на почти исключительную роль инсулинозависимого диабета [16].
Было обращено внимание на повышенный риск переломов среди больных сахарным диабетом I типа, показано, что страдают как губчатые, так и трубчатые кости [17].
Процесс, сопровождающийся снижением минеральной плотности, однозначно ведет к повышению риска развития переломов. При этом неадекватную «пиковую» костную массу можно рассматривать в качестве важной детерминанты остеопороза. Имеющиеся данные указывают на то, что у больных сахарным диабетом
1 типа с детского возраста «пиковая» костная масса значительно меньше, чем у здоровых лиц, и, следовательно, они имеют низкую «стартовую точку», от которой начинается обусловленная возрастными изменениями потеря костного вещества. Проспективное исследование, проведенное в Норвегии с охватом 35444 взрослых обследуемых показало, что больные сахарным диабетом I типа в независимости от пола имеют риск развития переломов бедренной кости в 6 раз выше, чем лица из общей популяции [21]. В связи с вышеуказанным развитие остеопении и остеопороза у больных сахарным диабетом I типа является актуальной проблемой.
Общепринятым определением остеопороза является «системное заболевание скелета, характеризующееся снижением костной массы и микронарушениями в архитектонике костной ткани, которые приводят к значительному увеличению хрупкости костей и возможности их переломов» [20]. Таким образом, ключевым в диагностике остеопороза является выявление системного уменьшения костной массы. Данные о распространенности остеопении и остеопороза при сахарном диабете I типа варьируют вследствие различия применяемых методов исследования костной ткани, половозрастной структуры обследуемой выборки, этнических групп, длительности и тяжести сахарного диабета, а также других факторов. По данным И.И. Дедова (2002), у каждого пятого больного, страдающего сахарным диабетом I типа более пяти лет, выявляется снижение плотности костной массы [12].
Патофизиологические аспекты развития остеопении и остеопороза у больных сахарным диабетом до конца не изучены. Тем не менее, можно считать установленной многофакторную природу данного состояния.
В несколько упрощенном виде нарушения метаболизма костной ткани можно представить пятью основными формами: 1) недостаточное образование костной ткани; 2) повышенное ее разрушение; 3) сочетание уменьшенного образования с увеличенным разрушением;
4) одновременное, но неодинаково повышенное образование и разрушение костной ткани;
5) сочетание значительно уменьшенного образования с уменьшенной резорбцией.
Какие из указанных сдвигов, приводящие к остеопении, наблюдаются при сахарном диабете I типа? При ответе на этот вопрос следует учитывать, что остеопороз в большинстве случаев имеет фазное течение, а также то, что индивидуальное и наследственное преломление патологических воздействий на организм может приводить к разнообразию клинических форм. Большинство гистологических и гистоморфометрических исследований продемонстрировало, что при сахарном диабете I типа преобладает уменьшенное образование костной ткани и снижение в ней обмена. Так, при исследованиях на подопытных крысах со стрепто-зотоциновым сахарным диабетом было выявлено снижение содержания неминерализованного матрикса, а также количества остеокластов [22]. В другом исследовании было показано, что замедленное формирование хряща сочетается с уменьшенной скоростью ее кальцификации [16]. У крыс со спонтанным сахарным диабетом обнаружено, что остеобласты и остеоидная прослойка составляет менее 10 % от контрольных показателей. При этом число остеокластов остается неизменным [16]. У крыс со стрептозотоциновым диабетом снижены поглощение остеокластами тетрациклина и клеточная активность в костной ткани [16]. Bouillon R. и соавт. показали, что у больных сахарным диабетом значительно снижен синтез коллагена остеобластами [19].
Итак, как уже отмечалось выше, ремоделирование костной ткани идет постоянно и заключается в двух тесно связанных между собой процессах: резорбции и костеобразовании.
Существует ряд веществ, связанных с этими двумя процессами, которые рассматриваются как маркеры костного метаболизма. Их содержание определяется в крови или моче.
Подавляющее большинство этих веществ отражает, прежде всего, интенсивность метаболизма костной ткани, так как резорбция и формирование кости сопряжены, и зачастую их скорость изменяется однонаправленно (но один из этих процессов может опережать другой, что и определяет изменение костной массы, о чем также выше было упомянуто).
Однако считается, что одни маркеры более специфично отражают процесс костеобразования, а другие - резорбцию. Соответственно условно выделяют две группы показателей метаболизма костной ткани. Биохимические маркеры чаще используют в исследовательских целях в больших группах больных, но в клинической практике не всегда могут быть использованы по ряду причин.
Для уточнения патогенетических механизмов диабетической остеопении проводились исследования содержания остеокальцина (белка 5,9 кД) как одного из важнейших неколлагеновых белков костной ткани. Остеокальцин синтезируется остеобластами и в настоящее время считается чувствительным биохимическим маркером обмена веществ костной ткани. Так, повышение обмена в костной ткани сопровождается увеличением содержания этого белка [16]. Таким образом, остеокальцин можно рассматривать как показатель активности остеобластов. Остеокальцин тесно связан с процессом минерализации. Он хорошо коррелирует с гистоморфометрическими характеристиками скорости образования новой кости. Снижение содержания остеокальцина в сыворотке является, пожалуй, самой частой и постоянной находкой при лабораторном исследовании маркеров костного метаболизма у больных сахарным диабетом I типа. Гораздо реже сообщается о повышении содержания этого белка. Обращено внимание на связь уровней остеокальцина и одного из основных ростовых факторов - инсулиноподобного фактора роста - I (ИФР-I), который обладает существенным анаболическим действием [24]. Иногда удается выявить связь между минеральной плотностью костной ткани (МПК) и концентрацией остеокальцина в крови. Кроме того, снижение его уровня пытались связать с наличием микроангиопатии и степенью компенсации диабета. Однако некоторые придерживаются мнения, что это снижение достоверно отражает метаболизм в костной ткани, предполагают, что он при наличии диабета может быть обусловлен непосредственно высокой гликемией [23].
Часто для определения активности костеобразования используют определение щелочной фосфатазы (ЩФ), которая по сравнению с остеокальцином гораздо менее специфична.
Этот фермент образуется в костях, печени, почках, кишечнике и плаценте. Костный изофермент ЩФ вырабатывается остеобластами. В клинической практике определяется уровень как общей ЩФ, так и костной. При инсулинозависимом диабете часто находят повышенное содержание общей ЩФ [10]. Частично этот феномен может быть объяснен высокой концентрацией в крови печеночного и кишечного изоферментов. Однако обнаружено высокое содержание и костной ЩФ. Возможно, что это отражает сопутствующую остеомаляцию.
Степень костной резорбции наиболее точно отражается содержанием в моче пиридинолина и особенно деоксипиридинолина. Это производные поперечных волокон коллагена, специфичные для костей и хрящевой ткани, поэтому их определение в моче дает отчетливое представление о распаде именно костного коллагена. У больных сахарным диабетом I типа повышено выведение обоих веществ [10].
Другое производное коллагена - оксипролин. Он содержится почти исключительно в коллагене и составляет 13 %. Следует принимать во внимание, что оксипролин образуется при распаде любого коллагена, а не только костного. Кроме того, вносят свой вклад вновь синтезированные растворимые фракции коллагена, поэтому в какой-то степени оксипролин отражает и костеобразование. Тем не менее при метаболических костных изменениях уровень оксипролина в моче гораздо больше связан с резорбцией кости, чем с другими процессами. Понятно, что этот маркёр обладает меньшей специфичностью в оценке резорбции костной ткани по сравнению с деоксипиридино-лином и пиридинолином.
Он известен давно, и именно его концентрация в моче по отношению к содержанию в ней креатинина исследовалась во многих работах. Чаще всего при сахарном диабете I типа находят повышенное выведение оксипро-лина с мочой [8]. Аналогичное повышение обнаруживают и при его определении в плазме крови.
Увеличено содержание в крови и третьего часто используемого показателя резорбции - тар-тратрезистентной кислой фосфатазы (ТРКФ). Кислая фосфатаза-лизосомальный фермент, который можно найти в костях, предстательной железе, тромбоцитах, эритроцитах и селезенке. Костный изофермент вырабатывается остеокластами. Это дает основание рассматривать ТРКФ как показатель активности остеокластов. Сообщается о повышенных уровнях ТРКФ при инсулинозависимом диабете, особенно у больных со сниженной минеральной плотностью костной ткани. Вместе с тем обращено внимание на то, что этот фермент не всегда точно отражает функцию остеокластов, так как изменения его уровня могут не совпадать с гистоморфометрическими показателями активности этих клеток. Высказывается предположение,
что данное несоответствие - артефакт, поскольку при диабете снижено время жизни тромбоцитов, также, как упоминалось, содержащих кислую фосфатазу [5].
И все же основное место в развитии нарушений метаболизма костной ткани отводится инсулинопении. Инсулин способствует пролиферации остеобластов, увеличивает синтез остеокальцина, может восстанавливать уровень соматомедина. На развитие остеопении влияют и другие факторы, связанные с нарушением обменных процессов в организме при СД. Так, показано in vitro, что в условиях гипергликемии снижается активность остеобластов. Не исключено, что на развитие остеопении в определенных случаях оказывает влияние ацидоз. При этом, возможно, кислая среда локально воздействует на костную резорбцию посредством образования водородных ионов из карбоната или лактата, а цитрат играет роль кальций связывающего соединения.
Обсуждается также патогенетическая роль глюкокортикоидов, паратиреоидного и половых гормонов, кальцитонина, активных метаболитов витамина D, локальных факторов и микроангиопатии, хотя полученные по данному вопросу результаты не всегда совпадают. Так, одни авторы обнаружили у больных СД статистически достоверное повышение уровня паратгормона при сравнении с контрольной группой. При этом уровень паратгормона коррелировал со степенью компенсации углеводного обмена. Другие исследователи сообщают о функциональном гипопара-тиреозе при СД 1 типа, который, по их мнению, связан с гипомагниемией, возможно, развившейся вследствие уменьшения реабсорбции магния в почках. В одних исследованиях сообщается о снижении уровня 1,25(OH)2D у молодых больных СД 1 типа, а также у крыс с экспериментальным диабетом. В других работах обнаружено повышение уровня 1,25(OH)2D у больных СД I типа, а также у не получавших лечения крыс. Пришли к выводу, что при СД имеет место снижение биологической активности l,25(OH)2D3 [22]. Свое предположение они подтверждают тем, что при СД обнаружено: 1) повышение экскреции кальция без гиперкальциемии, 2) тенденция к снижению уровня общего и ионизированного кальция, 3) снижение содержания кальбиндина в почках, 4) уменьшение количества рецепторов 1,25(OH)2D3 у крыс и мышей с экспериментальным СД.
Если учесть, что при сахарном диабете I типа снижается концентрация 1,25 - диоксихоле-кальциферола и 24,25 - диоксихолекальциферо-ла, то со снижением активности метаболитов витамина D связано и нарушение всасывания кальция в кишечнике, что ведет к гипокальцие-мии и развитию остеомаляции. Г ипокальциемия дополнительно стимулирует выработку паратиреоидного гормона, что соответственно способствует усиленной костной резорбции и остеокластическому разрушению костной ткани.
При исследовании показателей фосфорнокальциевого обмена в крови больных сахарным диабетом I типа получены разные результаты: содержание общего, так же как и ионизированного кальция обычно нормально либо немного снижено, уровень фосфора в крови не изменен. Повышено выведение кальция и фосфора с мочой [15].
При определенных состояниях некоторое увеличение секреции глюкокортикоидов, снижение секреции половых гормонов или их биологического действия способствуют развитию остеопении или остеопороза у больных СД. Предполагают, что такие локальные факторы, как ИФР-I, ИФР-II, простагландины, цитокины (включая интерлейкины) также вовлечены в механизмы развития остеопении. В ряде исследований оценивали значение нарушений микроциркуляции в механизмах развития остеопении и остеопороза. При биопсии гребня подвздошной кости у 118 пациентов выявлена диабетическая микроангиопатия в сосудистой системе кости. Впервые обнаружена выраженная воспалительнпя реакция стромы костного мозга и предположено, что миелит участвует в возникновении остеопороза при СД [22]. Для проверки этого предположения провели сравнение частоты микроангиопатии у лиц с остеопенией и без нее c поражений костной ткани. Частота мик-роангиопатии у больных СД с остеопорозом была лишь незначительно выше, чем у больных СД без остеопороза. Кроме того, выраженный остеопороз был обнаружен у лиц без ретинопатии или микро-ангиопатии. Вероятно, диабетическая микроан-гиопатия имеет более существенное значение в механизмах развития диабетической остеоартро-патии и местной деминерализации, чем остеопении или остеопороза.
Поэтому выдвигается еще несколько вариантов патогенеза диабетической остеопатии и предлагаются следующие составляющие в этом механизме.
1. Дефицит инсулина. Выделяют три основных момента в действии инсулина на костную ткань:
а) прямая стимуляция остеобластов, что проявляется значительным усилением выработки коллагена и щелочной фосфатазы, которая необходима для преобразования органического фосфата в неорганический в процессе минерализации вновь образованной кости;
б) опосредованная стимуляция остеобластов через инсулиноподобные и другие факторы роста. Дефицит ИФР-1, а также связывающих его белков доказан при сахарном диабете I типа;
в) антагонизм костной резорбции посредством снижения активности паратиреоидного гормона.
2. Прямое влияние на кость высокой концентрации глюкозы в крови, что имеет наибольшее значение на ранних стадиях диабета. В опытах
на лабораторных животных отмечено, что конечные продукты гликозилирования усиливают резорбцию кости остеокластами.
3. Иммунное воспаление неблагоприятно сказывается на кости, прежде всего, в период формирования пиковой костной массы. Этот механизм может оказывать большое влияние при сахарном диабете I типа, так как он часто начинается до возраста приобретения максимальной костной массы (18-20 лет).
4. Недостаток активных метаболитов витамина D, который иногда напрямую связывается со снижением секреции инсулина. Это ведёт к [1]:
а) нарушению всасывания кальция в кишечнике, что особенно неблагоприятно сказывается в период роста организма;
б) усилению секреции и активности паратиреоидного гормона.
5. Осложнения сахарного диабета.
А. Наблюдается микроангиопатия сосудистого русла костей, что нарушает их кровоснабжение.
Б. Гипогонадизм. Роль половых гормонов в достижении и поддержании нормальной костной массы общепризнана. Указывается на влияние дефицита андрогенов, в основном тестостерона. Также утверждается, что гипергликемия ведет к повреждению яичников и последующему дефициту эстрогенов, прежде всего эстрадиола.
6. Дефицит соматотропного гормона, необходимого для развития костной ткани, также зафиксирован при диабете [1].
7. В качестве объяснения «периферической остеопении», выявленной в дистальных отделах конечностей, предлагается усиление кровотока в этих отделах на определенной стадии болезни, что стимулирует активность остеокластов и, таким образом, резорбцию [7].
8. Низкая масса тела, нередко встречающаяся при инсулинозависимом диабете, имеет четкую связь с низкой МПК [11]. Причина этой связи неясна, обсуждается участие жировой ткани в продукции эстрогенов и непосредственное влияние массы тела на МПК [9].
Изложенные данные в совокупности подтверждают точку зрения о многофакторных механизмах диабетической остеопении и остеопороза [16]. Отрицательный кальциевый баланс, снижение функции остеобластов, нарушение обмена витамина D и снижение биологической активности его метаболитов, а также нарушение метаболизма коллагена ведут к развитию остеопении или остеопороза у больных сахарным диабетом. Индивидуальные реакции, возможно, обусловливают преобладание тех или иных нарушений, приводящих к уменьшению костной массы.
Ключевым в диагностике остеопороза является выявление системного уменьшения костной массы. Необходимо охарактеризовать кость количественно: для этого применяются различные методы исследования, ведущим из которых на настоящий момент является двухэнергетическая рентгеновская абсорбциометрия, или денситометрия dual-energy X-ray absorptiometry, сокращенно DEXA или DXA. Данный метод определяет содержание гидроксиапатита на единицу поверхности кости, что обозначается как костная минеральная плотность. Этот показатель позволяет количественно оценить исследуемую кость. При его отклонении от среднестатистической пиковой костной плотности на -2,5 стандартного отклонения и более говорят об остеопорозе; если же он в пределах -1,0-2,5 стандартного отклонения, ставят диагноз остеопении [7]. Точнее по результатам денситометрии можно было бы говорить об остеопени-ческом синдроме, поскольку он может указывать не только на остеопороз, но и на другие состояния, например, остеомаляцию.
Работы о снижении костной массы при диабете начали появляться относительно давно, однако только с внедрением денситометрии появилась возможность количественно охарактеризовать этот процесс в клинических условиях. Появились сообщения о сниженных денситометрических показателях при инсулинозависимом сахарном диабете [16], однако приводимые результаты сильно варьируют от одного участка скелета к другому и в зависимости от пола, возраста больных, продолжительности и тяжести диабета, возраста в дебюте заболевания, степени контроля углеводного обмена, наличия и тяжести самых разных осложнений диабета. Распространенность остеопороза среди взрослых больных диабетом I типа в одном из исследований оценена в 19 % [20]. При обследовании больных диабетом нужно исключить другие причины метаболических остеопатий, особенно постменопаузальный остеопороз у женщин. Тем не менее имеются сообщения о диабетической остеопении у молодых женщин с нормальной репродуктивной функцией [13].
Наиболее часто при сахарном диабете I типа находят изменения МПК в проксимальном участке бедренной кости, причем в основном в шейке [10], но также и в большом вертеле [6].
Также нередко отмечалось снижение (на 720 %) МПК в лучевой кости, дистальных отделах нижних конечностей [12]. Самые разноречивые результаты получены при исследовании позвонков: МПК в них может быть нормальной либо умеренно сниженной [8]. Однако следует иметь в виду, что нередко при диабете бывает кальцификация аорты, которая может ложно завышать МПК позвонков.
Отмечается, что при диабете МПК больше снижается у женщин, чем у мужчин.
Указано на связь снижения МПК со множеством факторов: продолжительностью диабета; возрастом больного; возрастом в начале заболевания; компенсацией углеводного обмена (связь либо с гликемией, либо с уровнем гликирован-ного гемоглобина); секрецией инсулина и С-пептида; наличием поздних осложнений (прежде всего нефропатии, которую на ранних клинических стадиях отождествляют с микроальбуминурией, но также и ретинопатии, и нейропатии и их тяжестью [15].
В то же время в других исследованиях оспаривается связь костной патологии с продолжительностью и контролем диабета и наличием осложнений [6].
Вышеизложенные результаты денситометрических исследований позволяют предположить, что при диабете в первую очередь страдает кортикальный слой кости, так как наибольшее снижение МПК обнаруживается в костях с преобладанием этого слоя: его удельное содержание в лучевой кости 75-95 % (в разных участках), в шейке бедренной кости - 75 %, в позвонках лишь 25-33 %. Преимущественное поражение кортикальной кости подтверждается при ее исследовании как у человека, особенно у детей, так и у лабораторных животных [7]. Возможно, этим объясняется несоответствие между, как правило, небольшой потерей костной массы при диабете и значительной частотой переломов [6]: известно, что кортикальный слой вносит решающий вклад в сопротивляемость кости механическим воздействиям [10].
Все вышеперечисленное имеет отношение к снижению качества костной ткани. Однако в возникновении переломов немаловажную роль играют и некоторые другие факторы, например, склонность к падению. Такие осложнения диабета, как ретинопатия, нейропатия, ангиопатия, ведут к увеличению риска перелома независимо от состояния костей вследствие ухудшения зрения, чувствительности, рефлексов, координации движений и мышечной защиты.
По всей видимости, выделение диабетической остеопении как одной из форм вторичного остеопороза имеет основание. Прежде всего, имеется в виду остеопения при сахарном диабете I типа. Системный дефект костной ткани и повышенный риск переломов у этих больных не вызывают сомнения. Необходимы углубленные исследования для детального понимания патогенеза этих изменений и определения групп риска внутри данных больных. Вероятно, кроме компенсации метаболических расстройств при диабете в некоторых случаях может потребоваться стимуляция костеобразования, нарушение которого показано наиболее достоверно [17].
ЛИТЕРАТУРА
1. Барков, А. В. Остеопороз, сахарный диабет и переломы проксимального отдела бедренной кости / А. В. Барков // Третий Рос-сийский симпозиум по остеопорозу : программа тез. лекций и докл. - СПб., 2000. - С. 144-145.
2. Беневоленская, Л. И. Проблема остеопороза в современной медицине / Л. И. Беневоленская // Вестн. РАМН. - 2003. - № 7. -С. 15-19.
3. Бреговский, В. Б. Поражения нижних конечностей при сахарном диабете / В. Б. Бреговский, А. А. Зайцев. - СПб. : ДИЛЯ, 2004. - 272 с.
4. Бреговский, В. Б. Применение сулодексида при облитерирующем атеросклерозе сосудов нижних конечностей у больных сахарным диабетом / В. Б. Бреговский, А. Г. Залевская, И. А. Карпова // Сулодексид. Механизмы действия и опыт клинического применения. - М. : Медицина, 2000. - С. 57-64.
5. Вартанян, К. Ф. Диагностическое значение костных маркеров в оценке метаболизма костной ткани при сахарном диабете / К. Ф. Вартанян // Остеопороз и остеопатии. - 2003. - № 2. - С. 11-13.
6. Вартанян, К. Ф. Реабилитация больных с костной патологией при сахарном диабете / К. Ф. Вартанян // Медико-социальная экспертиза и реабилитация. - 2004. - № 1. - С. 46-48.
7. Влияние нарушения костного метаболизма на состояние тканей пародонта у мужчин репродуктивного возраста с сахарным диабетом 1 типа и пути коррекции / К. Р. Григорян [и др.] // Остеопороз и остеопатии. - 2006. - № 3. - C. 14-22.
8. Влияние особенностей течения сахарного диабета I типа на минеральную плотность костной ткани / О. В. Пронякова [и др.] // Науч. вестн. Тюм. мед. академии. - 2002. - № 1. - С. 87.
9. Габуния, Р. И. Клиническая рентгенорадиология : рук. для врачей / Р. И. Габуния, Г. А. Зубовский. - М. : Медицина, 1985. -Т. 4. - 357 с.
10. Галь, И. Г. О дифференцированном подходе в лечении болевого синдрома пациентов с остеопорозом в сочетании с другими нозологическими формами / И. Г. Галь, Н. М. Семейкина // Паллиативная медицина и реабилитация. - 2003. - № 2. - С. 138139.
11. Глазырин, Д. И. Денситометрические показатели факторов риска при остеопорозе / Д. И. Глазырин, Е. М. Бреусова // Гений ортопедии. - 2002. - № 1. - С. 160-161.
12. Дедов, И. И. Сахарный диабет 1 типа : книга для пациентов / И. И. Дедов, А. Ю. Майоров, Е. В. Суркова. - М., 2003. - 112 с.
13. Доскина, Е. В. Лабораторная диагностика остеопороза / Е. В. Доскина // Диабет. Образ жизни. - 2007. - № 2. - С. 28-30.
14. Илизаров, Г. А. Современное лечение диафизарных переломов костей голени / Г. А. Илизаров, А. А. Девятов, Б. К. Константинов // Чрескостный компрессионный и дистракционный остеосинтез в травматологии и ортопедии : сб. науч. работ. - Курган, 1972. - Вып. 1. - C. 86-107.
15. Мкртумян, А. М. Оценка состояния костной ткани у больных сахарным диабетом / А. М. Мкртумян // Остеопороз и остеопатии. - 2000. - № 1. - С. 27-30.
16. Сахарный диабет у детей и подростков : рук. для врачей / И. И. Дедов [и др.]. - М., 2002. - 391 с.
17. Чечурин, Р. Е. Сахарный диабет I типа и остеопороз / Р. Е. Чечурин, А. С. Аметов // Остеопороз и остеопатии. - 1999. - № 1. - С. 2-5.
18. Christensen, J. O. Bone mineral in pre- and postmenopausal women with insulin-dependent and non-insulin-dependent diabetes mellitus / J. O. Christensen, O. L. Svendsen // Osteoporos Int. - 1999. - Vol. 10, No 4. - P. 307-311.
19. Clarke, W. L. Early onset type 2 diabetes (MODY4) / W. L. Clarke, D. A. Staffers, J. Habener // Diabetes Research Practice. - 1999. -Vol. 44, Suppl. - 108 p.
20. Consensus development conference : diagnosis, prophylaxis and treatment of osteoporosis // Am. J. Med. - 1993. - Vol. 94. - P. 646-650.
21. Lindner, T. N. Molecular genetics of MODY in Germany / T. N. Lindner, B. N. Cokrburn, G. I. Bell // Diabetologia. - 1999. - Vol. 42, No 1. - P. 121-123.
22. Nishigori, H. Frameshift mutation, A263fsinsGG, in thehepatocyte nuclear factor-1a gene associated with diabetes and renal dysfunction / H. Nishigori, S. Yamada, T. Kohama // Diabetes. - 1998. - Vol. 47, No 8 - P. 1354-1355.
23. Okazaki, R. Metabolic improvement of poorly controlled noninsulin-dependent diabetes mellitus decreases bone turnover / R. Okazaki, Y. Totsuka, K. Hamano // J. Clin. Endocrinol. Metab. - 1997. - Vol. 82, No 9. - P. 2915-2920.
24. Verhaeghe, J. Bone and mineral metabolism in BB rats with long-term diabetes. Decreased bone turnover and osteoporosis / J. Ver-haeghe, E. van Herck, W. J. Visser // Diabetes. - 1990. - Vol. 39, No 4. - P. 477-482.
Теги: сахарный диабет
234567 Начало активности (дата): 03.09.2021 14:56:00
234567 Кем создан (ID): 989
234567 Ключевые слова: сахарный диабет 1 типа, остеопения, остеопароз, нижние конечности, скелет, костная масса
12354567899
Похожие статьи
Замещение остаточных костных полостей после некрсеквестрэктомии при хроническом остеомиелитеЭндопротезирование плечевого сустава
Рентген на дому 8 495 22 555 6 8
Функциональное состояние больных с варусной деформацией нижних конечностей различной этиологии
Условия для дементных пациентов



