 11.08.2021
11.08.2021
Техники шва мениска коленного сустава у детей и показания к их применению
Проблема травм менисков коленного сустава у детей в настоящее время приобрела особую актуальность. Связан такой рост частоты травм менисков в детском возрасте не только с активным спортивным и экстремальным образом жизни педиатрической группы пациентов, но и с улучшением возможностей магнитно-резонансной и артроскопической диагностики.
ВВЕДЕНИЕ
Изолированные травматические повреждения мениска чаще встречаются в педиатрической популяции, чем у взрослых [1]. При этом, по данным разных авторов, частота встречаемости повреждений менисков у детей варьирует от 0,15 до 36,7 % всех травм коленного сустава [2, 3]. Возможны травмы одновременно двух менисков одного коленного сустава и их сочетания с повреждением других структур, таких как гиалиновый хрящ (42,6 % для медиального мениска, 31,1 % для латерального мениска), передняя крестообразная связка (24 % для медиального мениска, 28,3 % для латерального мениска), медиопателлярная складка (16 % для медиального мениска, 14,6 % для латерального мениска) [2].
Повреждение заднего корня встречается у каждого шестого ребенка с повреждением мениска [4].
Описано 2 основных метода лечения повреждений менисков коленного сустава: менискэктомия и шов мениска [5]. Существует большое количество публикаций, показавших связь между удалением мениска и развитием остеоартрита у взрослых [6-9]. Также описаны убедительные доказательства того, что полная или частичная менискэктомия является пагубной процедурой у детей, так как следствием такого лечения является развитие раннего остеоартрита [10, 11].
Для педиатрической группы пациентов вероятность успеха шва мениска выше, чем у взрослых [12]. Это связано с особенностями гистологического строения менисков у детей.
Наличие образований, выполняющих функцию «питательных каналов», доставляющих питательные вещества из синовиальной жидкости в толщу мениска, и микрососудов, достигающих у детей внутренней трети мениска, позволяют сшивать мениски в белой зоне [13]. Современные тенденции в лечении травм менисков заключаются в восстановлении поврежденного сегмента мениска, для чего выполняется шов мениска с применением различных методик и их комбинаций [14].
Цель - сформулировать показания к применению различных методик шва мениска у детей и оценить результаты лечения в зависимости от локализации разрыва.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включено 74 пациента, которым в период с марта 2018 по декабрь 2019 г. был выполнен шов мениска (табл. 1). Критериями включения в исследование являлось наличие нестабильного разрыва мениска, отсутствие выраженных дегенеративных изменений, период наблюдения пациентов не менее 12 месяцев с момента операции.
Критериями исключения являлось выполнение одномоментно резекции и шва мениска в одном коленном суставе (кроме детей с дискоидными менисками), период наблюдения менее 12 месяцев с момента операции, отсутствие данных контрольных инструментальных исследований. Данное исследование выполнено с соблюдением Хельсинской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека в качестве субъекта» с изменениями от 2000 г.
Возраст детей варьировал от 10 до 17 лет (средний возраст 13,5 лет). Давность травмы составила от 1 дня до 3 лет. В таблице 1 приведена структура повреждений, при которых выполнялся шов мениска. У 8 пациентов выявлено повреждение дискоидного мениска: измененная часть была удалена, а оставшаяся - фиксирована. У 18 пациентов повреждение мениска сочеталось с разрывом передней крестообразной связки. При небольшой протяженности разрыва (2-3 см) таким пациентам выполнялся шов мениска с одномоментной реконструкцией ПКС. При протяженных разрывах (более 3 см) или повреждении обоих менисков сначала производилась реконструкция мениска(ов), а через 4-8 недель - пластика ПКС.
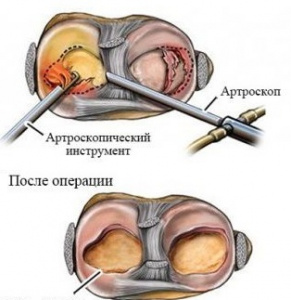
Всем пациентам до оперативного вмешательства кроме физикального обследования проводилась лучевая диагностика. Рентгенологическое исследование коленного сустава выполнялось всем пациентам (рентгенография коленного сустава в двух проекциях или компьютерная томография с целью проведения дифференциальной диагностики с другими патологиями коленного сустава, выявления признаков остеоартрита и косвенных рентгенологических признаков наличия дискоидного мениска). МРТ коленного сустава была выполнена 66 пациентам. У части детей разрыв мениска являлся интраоперационной находкой (рис. 1, 2)
Для обработки данных использовались методы описательной статистики. Для сравнения совокупностей по качественным признакам использовали тест МакНемара (р < 0,001).
Техники шва мениска
Выбор метода реконструкции мениска определяется локализацией повреждения и его сложностью, которая определяется протяженностью и разнонаправленностью линии разрыва. Также возможно наличие нескольких линий разрыва на одном уровне. Мы проанализировали технические особенности существующих методик шва мениска и возможные осложнения их применения и составили схему, позволяющую осуществить выбор наиболее подходящей для той или иной локализации разрыва техники шва мениска (табл. 3).
«Снаружи внутрь» или «Outside-In»
Для переднего рога и передней части тела как латерального, так и медиального мениска наиболее применима техника «снаружи внутрь» [16]. Для выполнения такого шва мениска не требуется специальный инструментарий и шовный материал. Как правило, используются толстые иглы для внутривенных инъекций или иглы для спинальной анестезии. При методике «Outside-In» прошивающие иглы проходят снаружи сустава внутрь (рис. 3). Далее через одну иглу проходит прошивающая нить, а через другую - металлический нитепроводник или монофиламентная нить, сложенная в виде петли. С помощью такого проводника прошивающая нить вытягивается наружу [17]. После наложения всех швов формируются узлы на капсуле сустава, что позволяет избежать ущемления в лигатуре чувствительных ветвей n. saphenus.
Преимущество использования данной техники в переднем отделе сустава объясняется хорошим обзором зоны разрыва, удобным «углом атаки» по отношению к линии разрыва и наличием достаточного пространства для манипуляции с прошивающими нитями и нитью-проводником, что минимизирует вероятность ятрогенной травматизации суставного хряща. «Изнутри наружу» или «Inside-Out»
Для реконструкции средней и задней частей тела мениска наиболее применима техника «изнутри наружу», при которой прошивающая игла проходит из сустава наружу (рис. 4).
Для восстановления средней и задней частей тела мениска возможно использование техники «снаружи внутрь», однако это требует большого опыта шва мениска у оперирующего хирурга. Это связано с более скудным обзором зоны повреждения в среднем отделе сустава и выполнением шва в положении вальгуса нижней конечности (для медиального мениска) или в положении «четверки» (для латерального мениска), что сопровождается изменениями расположения ориентиров щели коленного сустава. С учетом данных особенностей техника «изнутри наружу» позволяет минимизировать ятрогенные повреждения суставного хряща и сосудисто-нервных структур.
Для шва мениска «inside-out» используется направитель для прошивающей иглы. Принцип расположения швов аналогичен. Важно при проведении прошивающих игл использовать зеркала-защитники, что позволяет предотвратить прошивание сухожилий, мышц, а также сосудисто-нервных структур [18, 19]. После проведения всех прошивающих нитей коленный сустав сгибается до 90°, и хирург формирует узлы на капсуле сустава [20]. Данный прием позволяет адекватно сопоставить поврежденные элементы мениска и минимизировать вероятность повреждения чувствительных ветвей n. saphenus.
При восстановлении заднего рога медиального мениска необходимо выполнять релиз глубокой ветви медиальной коллатеральной связки [21, 22]. Это позволяет улучшить обзор зоны повреждения заднего рога и менискокапсулярного перехода, а также минимизировать ятрогенные повреждения суставного хряща.
При восстановлении разрывов рампы медиального мениска также применяется методика «Inside-Out». Отличием является необходимость выполнения дополнительного заднемедиального доступа для визуализации линии разрыва, а также использование крючка-ретрактора, который позволяет защитить сосудисто-нервные структуры от их повреждения во время выполнения шва мениска [23].
«Все внутри» или «AH-inside»
Для восстановления заднего рога мениска наиболее удобной и, главное, безопасной методикой является «все внутри». Реконструкция с применением данной техники выполняется с помощью специальных сшивающих аппаратов, позволяющих выполнить шов полностью внутри сустава без выведения прошивающих нитей наружу (рис. 5, 6) [24].
Шов мениска «All-inside» является быстрой, удобной и безопасной методикой, но требует наличия специального одноразового инструментария, что заметно повышает стоимость такой операции.
Трансоссальный шов при разрыве заднего корня медиального мениска
Для реконструкции повреждений корня заднего рога медиального мениска описана методика рефиксации заднего корня с использованием кортикальной фиксации на передней поверхности голени [25]. Такая методика позволяет выполнить анатомичную фиксацию поврежденного сегмента, поскольку смещение более 3 мм может быть причиной сохранения болей и несостоятельности шва. Также нередко происходит не просто разрыв ткани мениска, а его полный отрыв от точки фиксации, нередко с костным фрагментом [26].
После оценки типа повреждения корня мениска по классификации LaPrade [26] выполняется декортикация в зоне, где планируется рефиксация корня мениска. С помощью специального направителя формируется большеберцовый канал. Далее корень мениска прошивается внутри сустава, и все нити, фиксирующие мениск, погружаются в большеберцовый канал с помощью проводника. Следующим этапом выполняется фиксация на пуговице по передней поверхности голени [27].
РЕЗУЛЬТАТЫ
В послеоперационном периоде всем детям проводилась гипсовая иммобилизация коленного сустава на срок 4-6 недель (для изолированного повреждения переднего рога мениска - 4 недели, для остальных локализаций - 6 недель) и исключалась осевая нагрузка на 6 недель. В раннем послеоперационном периоде (0-6 недель) выполнялись упражнения для достижения полного разгибания в коленном суставе, изометрические упражнения для четырехглавой мышцы бедра и подъем прямой ноги во всех плоскостях. Через 6 недель начиналось постепенное восстановление объема движений в коленном суставе в шарнирном ортезе, разрешалась осевая нагрузка с постепенным достижением ходьбы с полной опорой на оперированную ногу и восстановлением нормального стереотипа походки. С 14-ой недели добавлялись упражнения на увеличение силы мышц, гибкость, избавление от страха неуверенности в опорности оперированной конечности.
Состоятельность шва мениска оценивалась клинически и инструментально на сроках 6 месяцев с момента операции (МРТ). Через 1 год после шва мениска выполнялась рентгенография коленного сустава с целью оценки степени остеоартрита. У 72 (97,3 %) детей до операции отмечалась боль. После шва мениска болевой синдром сохранился у 6 (8,1 %) детей. Стоит отметить, что пациенты отмечали изменение характера боли и уменьшение её интенсивности. У всех детей после операции не отмечалось блока коленного сустава. До оперативного вмешательства он отмечался у 34 (46 %) детей. Сохранение ограничения движений в коленном сустава после шва мениска отмечено у 5 детей (6,8 %), у четверых из которых был выявлен массивный разрыв мениска(ов), и пластика ПКС выполнялась вторым этапом. У остальных 69 детей движения в оперированном коленном суставе восстановлены в полном объеме.
Для сравнения совокупностей по качественным признакам использовали тест МакНемара. Были сравнены 2 группы детей, которые отмечали боль (1 группа) и ограничение движений (2 группа) до и после шва мениска. Получены результаты: х2 МакНемара 19,600 (р < 0,001); X2 МакНемара с поправкой Йейтса 18,906 (р < 0,001); X2 МакНемара с поправкой Эдвардса 18,225 (р < 0,001).
У 5 детей мы столкнулись с осложнениями. У одного ребенка отмечался синовит на сроке 4 месяца с момента операции, самостоятельно разрешившийся на фоне уменьшения физических нагрузок. У 4 детей отмечали в послеоперационном периоде снижение чувствительности по переднемедиальной области голени, при этом у двоих отмечалось полное восстановление чувствительности на сроке 8 месяцев с момента операции и у двоих детей - частичное восстановление (табл. 4).
У одного ребенка на сроке 9 месяцев после шва мениска и окончания реабилитации случился разрыв мениска после повторной травмы. При ревизионной артроскопии были выявлены участки, где шов оказался несостоятель-ным. У остальных пациентов жалоб и клинических данных за несостоятельность шва мениска не наблюдалось.
По данным МРТ пациенты разделились на несколько групп по следующим признакам: наличие или отсутствие гиперинтенсивного сигнала, сохранение формы мениска, наличие синовита. Синовит по данным МРТ в нашем исследовании отмечался в 3,5 % случаев. Сохранение формы мениска отмечалось в 91,5 % случаев. У 8,5 % детей мы встретили дискоидный мениск, который изначально имеет неправильную форму. По характеру гиперсигнала пациенты разделились на 3 группы:
1) отсутствие каких-либо изменений в области восстановленных менисков (20 %);
2) наличие гиперинтенсивного сигнала, не выходящего на суставную поверхность мениска (52 %);
3) наличие гиперинтенсивного сигнала, выходящего на суставную поверхность мениска (28 %).
Стоит отметить, что факт наличия гиперинтенсивного сигнала при отсутствии синовита, измененной формы мениска и иных МР-симптомов повреждений мениска («симптом двойной задней крестообразной связки», «симптом призрака» и др.) при отсутствии клинической картины не является критерием разрыва мениска. Это связано с невозможностью достоверной дифференциации разрыва мениска и наличия рубцовой ткани в зоне восстановившегося мениска. Согласно литературным данным, гиперэхогенный сигнал в зоне разрыва мениска может сохраняться до 10 лет с момента операции и не исчезать полностью при условии, что на контрольной артроскопии зона повреждения макроскопически не определяется [28]. В связи с этим в нашей работе в качестве критериев удовлетворительного МРТ-результата мы рассматривали отсутствие синовита, сохранность контуров восстановленного мениска, снижение интенсивности гиперэхогенного сигнала в динамике по сравнению с МРТ до операции.
По данным контрольных рентгенограмм, выполненных через 1 год с момента оперативного лечения, ни у одного ребенка мы не выявили рентгенологических признаков артроза и иных изменений.
У 11 детей выполнялась повторная артроскопия в связи с проведением реконструкции ПКС в отсроченном порядке. При этом у одного ребенка на повторной артроскопии отмечалась несостоятельность шва без клинических проявлений. У остальных 5 пациентов отмечались макроскопические признаки происходящего сращения мениска. На сроках 4 недели с момента шва мениска зона разрыва была покрыта тонкой соединительной тканью, при этом при пальпации щупом поврежденная часть мениска не смещалась. При повторной артроскопии на сроках более 8 недель визуально зона разрыва или не определялась, или выглядела аналогично описанной выше артроскопической картине.
Существуют убедительные доказательства того, что полная или частичная менискэктомия является пагубной процедурой у педиатрических пациентов, которая вызывает развитие преждевременного остеоартрита [1]. В своих наблюдениях В.Б. Богатов и др. отметили, что рентгенологические проявления остеоартрита у подростков более выражены, чем жалобы и клинические данные. Авторы считают, что резекция флотирующих фрагментов мениска целесообразна при высокой вероятности их ущемления между суставными поверхностями [29]. G. Lucas et al. проводили исследование, целью которого являлась оценка результатов артроскопического восстановления изолированных разрывов мениска у детей. Для этого проводилась пред- и послеоперационная оценка результатов артроскопического шва мениска по шкалам Тегнера и Лисхольма. Были выявлены значительные отличия результатов анкетирования по обеим шкалам (р = 0,0003) [1]. Клинически и по данным контрольных МРТ получены хорошие и отличные результаты у 70 % пациентов [1]. В исследовании A. Schmitt после шва мениска по методике «все внутри» отмечается полное восстановление функции коленного сустава как по результатам анкетирования (IKDC, KOOS), так и по данным МРТ в послеоперационном периоде у 17 из 19 оперированных детей. В двух случаях отмечалась несостоятельность шва. Также отмечался один случай ограничения сгибания в коленном суставе, которое полностью было купировано после курса физиотерапии [3]. P. Beaufils и N. Pujol сообщают, что для восстановления повреждений в задних отделах мениска используют методику «все внутри», а для передних отделов - «снаружи внутрь». Также авторы советуют сначала сшивать повреждения задних отделов мениска, а затем смещаться кпереди. Исключением являются повреждения по типу «ручки лейки». По мнению авторов, не рекомендуется применять методику «изнутри наружу» для восстановления заднего рога мениска, поскольку такая тактика сопряжена с риском возникновения неврологических осложнений, особенно в медиальном отделе [16]. Другой коллектив авторов (J. Chahla et al.) считает, что методика «изнутри наружу» наиболее применима для шва заднего рога и тела менисков, разрыва рампы мениска и восстановления разрывов по типу «ручки-лейки». При этом существует вероятность повреждения подколенной артерии и ее ветвей, повреждение подкожного нерва и общего малоберцового нерва, развитие сгибательной контрактуры и тромбоза глубоких вен [20]. По литературным данным, при повреждении заднего корня мениска возникающие изменения приводят к ускоренной дегенерации хряща, которая сопоставима с изменениями, наблюдаемыми после тотальной менискэкто-мии [26]. S. Pache, G. Moatshe и R.F. Laprade считают, что у молодых пациентов даже хронические и дегенеративные повреждения заднего корня мениска являются показанием для хирургического восстановления [6, 26]. В.Б. Богатов и др. в своем исследовании отметили, что давность травмы мениска не влияла на исход лечения. Авторы отмечают восстановление ткани мениска при повреждениях сроком более 4 месяцев [29]. В свою очередь, Mark E. Cinque и др. провели восстановление у 173 пациентов независимо от зоны разрыва (3 группы: красно-красная, красно-белая и бело-белая) и не выявили принципиальных различий в результатах сращения менисков у пациентов этих трех групп [30].
ВЫВОДЫ
У детей потенциал восстановления менисков после их реконструкции заметно выше, чем у взрослых, что позволяет не только восстанавливать повреждения в белой зоне, но и на больших сроках с момента травмы. Выбор применяемой техники шва мениска определяется локализацией разрыва с учетом возможных осложнений (повреждение подколенной артерии, большой подкожной вены, подкожного нерва и общего малоберцового нерва) и навыка хирурга. Использование комбинации методов позволяет проводить реконструкцию поврежденного мениска независимо от локализации разрыва и сложности повреждения.
Сформулированные нами показания к применению различных методик шва мениска у детей позволяют получить хорошие результаты лечения в ближайшем послеоперационном периоде. На данный момент отсутствуют долгосрочные исследования в педиатрической группе пациентов, оценивающие роль шва мениска в предотвращении развития преждевременного остеоартрита. Хороший клинический результат, отсутствие жалоб и возвращение к привычному объему и виду физической нагрузки следует расценивать как положительный краткосрочный результат лечения, который необходимо подвергать дальнейшему исследованию.
ЛИТЕРАТУРА
1. Isolated meniscal injuries in paediatric patients: outcomes after arthroscopic repair / G. Lucas, F. Accadbled, P. Violas, J. Sales de Gauzy, J. Knorr // Orthop. Traumatol. Surg. Res. 2015. Vol. 101, No 2. P. 173-177. DOI: 10.1016/j.otsr.2014.12.006.
2. Самбатов Б.Г. Внутрисуставные мягкотканые повреждения коленного сустава у детей и подростков. Артроскопическая верификация диагноза: дис..канд. мед. наук. М., 2010. 138 c.
3. Schmitt A., Batisse F., Bonnard C. Results with all-inside meniscal suture in pediatrics // Orthop. Traumatol. Surg. Res. 2015. Vol. 102, No 2. P. 207211. DOI: 10.1016/j.otsr.2015.12.018.
4. Incidence, Presentation and Treatment of Pediatric and Adolescent Meniscal Root Injuries / P.L. Wilson, C.W. Wyatt, J. Romero, M.J. Sabatino, H.B. Ellis // Orthop. J. Sports Med. 2018. Vol. 6, No 11. P. 2325967118803888. DOI: 10.1177/2325967118803888.
5. Operative treatment of isolated meniscus injuries in adolescent patients: A meta-analysis and review / G.M. Mosich, V. Lieu, E. Ebramzadeh, J.J. Beck // Sports Health. 2018. Vol. 10, No 4. P. 311-316. DOI: 10.1177/1941738118768201.
6. Meniscal Root Tears: Current Concepts Review / S. Pache, Z.S. Aman, M. Kennedy, G.Y. Nakama, G. Moatshe, C. Ziegler, R.F. LaPrade // Arch. Bone Jt. Surg. 2018. Vol. 6, No 4. P. 250-259.
7. Meniscal repair and regeneration: Current strategies and future perspectives / K. Shimomura, S. Hamamoto, D.A. Hart, H. Yoshikawa, N. Nakamura // J. Clin. Orthop. Trauma. 2018. Vol. 9, No 3. P. 247-253. DOI: 10.1016/j.jcot.2018.07.008.
8. Салихов Р.З., Чекунов М.А., Плаксейчук Ю.А. Шов мениска. Сравнение результатов артроскопических техник «Все внутри» и «Снаружи внутрь» // Практическая медицина. 2016. № 4(96). C. 143-145.
9. McDermott I.D., Amis A.A. The consequences of meniscectomy // J. Bone Joint Surg. Br. 2006. Vol. 88, No 12. P. 1549-1556. DOI: 10.1302/0301 -620X.88B12.18140.
10. Bellisari G., Samora W., Klingele K. Meniscus tears in children // Sports Med. Arthrosc. Rev. 2011. Vol. 19, No 1. P. 50-55. DOI: 10.1097/ JSA.0b013e318204d01a.
11. Meniscectomy in children: a long-term follow-up study / M. Manzione, P.D. Pizzutillo, A.B. Peoples, P.A. Schweizer // Am. J. Sports Med. 1983. Vol. 11, No 3. P. 111-115.
12. Павлова Д.Д., Петрова М.А., Сабурова К.А. Шов мениска коленного сустава у детей // Турнеровские чтения: сборник статей Ежегодной
научно-практическая конференции по актуальным вопросам травматологии и ортопедии детского возраста. СПб., 2019. C. 234-238.
13. Особенности гистоморфологического строения менисков коленного сустава у детей / Р.Ш. Садыков, В.Б. Богатов, А.М. Шорманов, А.М. Раджабов // Политравма. 2013. № 2. С. 67-72.
14. Отдаленные результаты сшивания менисков при артроскопической пластике передней крестообразной связки / А.В. Королев, М.С. Рязанцев, Н.Е. Магнитская, А.П. Афанасьев, Д.О. Ильин, А.В. Фролов // Травматология и ортопедия России. 2016. Т. 22, № 3. С. 44-53.
15. Определение тактики лечения повреждений менисков у детей на основе классификаций / Д.Д. Павлова, С.М. Шарков, М.А. Петрова, Е.М. Крайнова // Детская хирургия. 2020. Т. 24, № 3. С. 194-197.
16. Beaufils P., Pujol N. Meniscal repair: Technique // Orthop. Traumatol. Surg. Res. 2018. Vol. 104, No 1S. P. S137-S145. DOI: 10.1016/j.otsr.2017.04.016
17. Outside-in Repair Technique for a Complete Radial Tear of the Lateral Meniscus / S.R.H. Steiner, S.M. Feeley, R.J. Ruland, D.R. Diduch // Arthrosc. Tech. 2018. Vol. 7, No 3. P. e285-e288. doi.10.1016/j.eats.2017.09.006.
18. Inside-out repair of extensive meniscal tears using posteromedial and posterolateral neurovascular protective windows / I. Hetsroni, G. Mann, G. Marino, N. Ohana // Arthrosc. Tech. 2021. Vol. 10, No 1. P. e131-e138. DOI: 10.1016/j.eats.2020.09.019.
19. Inside-out bucket-handle meniscus repair with a single-handed self-advancing zone-specific meniscus repair device / G.M. Youn, A.M.R. Van Gogh, А.В. Mirvish, M.O. Chakrabarti, PJ. McGahan, J.L. Chen // Arthrosc. Tech. 2020. Vol. 9, No 1. Р. e117-e121. DOI: 10.1016/j.eats.2019.09.007.
20. Inside-Out Meniscal Repair: Medial and Lateral Approach / J. Chahla, R. Serra Cruz, T.R. Cram, С^. Dean, R.F. LaPrade // Arthrosc. Tech. 2016. Vol. 5, No 1. Р. e163-e168. DOI: 10.1016/j.eats.2015.10.017.
21. Sherman B., Harrah T., Schlechter J.A. Reluxation of the medial collateral ligament to facilitate pediatric meniscal surgery // Arthrosc. Tech. 2019. Vol. 8, No 11. P. e1345-e1351. DOI: 10.1016/j.eats.2019.07.010.
22. The outside-in, percutaneous release of the medial collateral ligament for knee arthroscopy / T.E. Moran, A. Demers, J.T. Awowale, B.C. Werner, M.D. Miller // Arthrosc. Tech. 2020. Vol. 9, No 3. Р. e393-e397. DOI: 10.1016/j.eats.2019.11.008.
23. Inside-Out Repair of Meniscal Ramp Lesions / N.N. DePhillipo, M.E. Cinque, N.I Kennedy, J. Chahla, A.G. Geeslin, G. Moatshe, L. Engebretsen, R.F. LaPrade // Arthrosc. Tech. 2017. Vol. 6, No 4. P. e1315-e1320. DOI: 10.1016/j.eats.2017.05.011.
24. Results of all-inside meniscal repair with the FasT-Fix meniscal repair system / E.S. Kotsovolos, M.E. Hantes, D.S. Mastrokalos, O. Lorbach, H. H. Paessler // Arthroscopy. 2006. Vol. 22, No 1. P. 3-9. DOI: 10.1016/j.arthro.2005.10.017.
25. Arthroscopic medial meniscal posterior root repair with transtibial luggage-tag and horizontal mattress sutures / D. Drynan, M. Betsch, W. Aljilani, D.B. Whelan // Arthrosc. Tech. 2021. Vol. 10, No 1. P. e21-e27. DOI: 10.1016/j.eats.2020.09.004.
26. Posterior meniscal root injuries / G. Moatshe, J. Chahla, E. Slete, L. Engebretsen, R.F. Laprade // Acta Orthop. 2016. Vol. 87, No 5. Р. 452-458. DOI: 10.1080/17453674.2016.1202945.
27. Type II Medial Meniscus Root Repair With Peripheral Release for Addressing Meniscal Extrusion / N.N. DePhillipo, M.I. Kennedy, J. Chahla, R.F. LaPrade // Arthrosc. Tech. 2019. Vol. 8, No 9. Р. e941-e946. DOI: 10.1016/j.eats.2019.05.001.
28. Magnetic Resonance Imaging is not suitable for interpretation of meniscal status ten years after arthroscopic repair / N. Pujol, N. Tardy, P. Boisrenoult, P. Beaufils // Int. Orthop. 2013. Vol. 37, No 12. P. 2371-2376. DOI: 10.1007/s00264-013-2039-6.
29. Богатов В.Б., Бахтеева Н.Х., Митрофанов В.А. Отдаленные результаты артроскопических вмешательств при травмах коленного сустава у детей // Травматология и ортопедия России. 2010. Т. 57, № 3. С. 55-60.
30. Clinical Outcomes of Inside-out Meniscal Repair According to Anatomic Zone of the Meniscal Tear / Cinque, N.N. DePhillipo, G. Moatshe, J. Chahla, M.I. Kennedy, G.J. Dornan, R.F. LaPrade // Orthop. J. Sports Med. 2019. Vol. 7, No 7. P. 2325967119860806. DOI: 10.1177/2325967119860806.
Сведения об авторах:
1. Павлова Дарья Дмитриевна, ГБУЗ «Морозовская ДГКБ ДЗМ», г. Москва, Россия, ORCID 0000-0002-2155-2694, eLibrary SPIN 9416-5961
2. Шарков Сергей Михайлович, д. м. н., ГБУЗ «Морозовская ДГКБ ДЗМ», г. Москва, Россия, ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), г. Москва, Россия, ORCID 0000-0001-8579-2227, eLibrary SPIN 4637-6392
3. Петров Михаил Анатольевич, к. м. н., ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, г. Москва, Россия, ORCID 0000-0003-4383-2707
Теги: мениск
234567 Начало активности (дата): 11.08.2021 15:31:00
234567 Кем создан (ID): 989
234567 Ключевые слова: мениск, дети, шов мениска, «изнутри наружу», «снаружи внутрь», «все внутри»
12354567899
Похожие статьи
МРТ и УЗИ-параллели в оценке внутрисуставных структур у больных с закрытыми повреждениями коленного суставаРентген на дому 8 495 22 555 6 8
Анализ отдаленных результатов оперативного лечения пациентов с переломами проксимального отдела большеберцовой кости аппаратом Илизарова
Проблема остеоартроза (ОА) коленного сустава у пациентов с избыточной массой тела и ожирением: вопросы этиологии и патогенеза (обзор литературы)
Повреждения задней крестообразной связки: биомеханика, основные направления диагностики, лечения и профилактики вторичного остеоартрита



