 25.11.2025
25.11.2025
Интерстициальные заболевания легких в клинической практике
Интерстициальные заболевания легких относятся к широко распространенным болезням с различными патогенетическими механизмами и клиническими проявлениями, нередко вызывающим диагностические и терапевтические затруднения у врачей общей практики и врачей-специалистов.
Интерстициальные заболевания легких (ИЗЛ) относятся к одной из сложных проблем для практикующих врачей в клинической медицине и пульмонологии.
Понятие ИЗЛ объединяет более 200 нозологий, характеризуемых воспалением и/или фиброзом паренхимы легких.
Распространенность их составляет 3-15% от всех заболеваний легких, что в 2-4 раза выше распространенности туберкулеза [1]. В последние годы отмечается четкая тенденция к росту заболеваемости и распространенности ИЗЛ.
Высоким остается уровень диагностических ошибок при ИЗЛ. Нередко имеет место запоздалая диагностика заболеваний, что препятствует раннему началу терапии ИЗЛ.
Что касается терапии, то здесь среди наиболее частых ошибочных тактик следует отметить частое затяжное и длительное применение антибактериальных препаратов, необоснованное использование системных глюкокортикостероидов (СГКС), позднее начало или полное неиспользование в лечебной схеме препаратов с антифибротическим действием. Ятрогения у пациентов с ИЗЛ, высокий уровень инвалидизации пациентов усугубляет прогнозы и исходы заболеваний.
Среди проблем, препятствующих ведению пациентов с ИЗЛ на уровне мировых стандартов - необходимость наличия и доступность современных диагностических методик, включающих компьютерную томографию высокого разрешения (КТВР), бодиплетизмографию с определением диффузионной способности легких (трансфер-фактора, DLCO), различных лабораторных тестов и методик морфологической верификации диагноза.
Крайне важным является наличие в арсенале врача всего спектра терапевтических возможностей, в том числе зарегистрированных и доступных для пациента современных препаратов с противофиброзным действием.
Течение различных ИЗЛ отличается вариабельностью, различным прогнозом и исходами. При ряде нозологических форм возможна спонтанная регрессия, ремиссия и/или стабилизация процесса, но нередко заболевание носит прогрессирующий характер, приводя к формированию необратимого легочного фиброза и хронической дыхательной недостаточности.
Определение
ИЗЛ - большая гетерогенная группа различных по этиологии и патогенезу заболеваний легких, общим для которых является рентгенологическая картина двустороннего поражения легких.
Для большинства ИЗЛ характерны одышка и кашель, в большинстве случаев развиваются рестриктивные нарушения и отмечается снижение диффузионной способности легких.
Терминологически следует упомянуть такие в целом синонимичные понятия, как «диссеминированные процессы легких», «диффузные паренхиматозные заболевания легких», «гранулематозные заболевания легких» и др. Наиболее употребимым в настоящее время термином оказался ИЗЛ.
В данном обзоре мы упустим рассмотрение ИЗЛ на фоне иммуновоспалительных ревматических заболеваний, так как этот вопрос достаточно подробно уже был нами изложен ранее [4].
Классификация ИЗЛ, предлагаемая экспертами Европейского респираторного общества, представлена на рисунке 1.
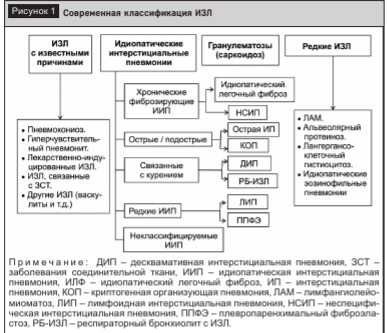
В историческом контексте следует упомянуть такие термины и понятия, как «диссеминированные процессы легких», «идиопатические фибрози- рующие альвеолиты», «диффузные паренхиматозные заболевания легких». В клинической практике и научной медицинской литературе их использование практически вышло из употребления. При этом не потерял своей актуальности термин «гранулематозные болезни», под которым подразумевается гетерогенная группа заболеваний различной этиологии, проявляющихся разнообразными клиническими синдромами и вариантами тканевых изменений, неоднородной чувствительностью к терапии и преобладанием общего доминирующего гистологического признака - наличия гранулем, которые определяют клинико-морфологическую сущность каждой болезни.
ИЗЛ условно по патогенетическому принципу можно разделить на следующие группы.
Заболевания с преимущественным воспалительным характером патологического процесса (НСИП, поражения легких при системных заболеваниях соединительной ткани (СЗСТ), при васкулитах).
Заболевания с преобладанием процессов фиброзирования в легочной ткани (идиопатический легочный фиброз).
Болезни накопления (амилоидоз, легочный альвеолярный протеиноз).
Опухолевые заболевания (лим- фангиолейомиоматоз).
В дополнение к перечисленному выделяют неклассифицируемые идиопатические интерстициальные пневмонии.
Примерно треть от всех случаев ИЗЛ составляют идиопатические интерстициальные пневмонии (ИИП). Важно понимать, что применение термина «пневмония» к этой группе ИЗЛ не всеми специалистами признается удачным, поскольку это не «острые инфекционные заболевания», как при пневмонии внебольничной, внутрибольничной (и других вариантах пневмоний, вызываемых респираторными патогенами).
Идиопатический легочный фиброз (ИЛФ) - специфическая форма хронической фиброзирующей интерстициальной пневмонии, характеризующаяся неизвестной причиной возникновения, отсутствием внелегочных проявлений, гистологической картиной обычной интерстициальной пневмонии (ОИП), а также рентгенологическим паттерном ОИП (широко известным под названием «сотовое легкое»).
ИЛФ относится к орфанным болезням и характеризуется неуклонно прогрессирующим течением. Вместе с тем ИЛФ является наиболее частой формой идиопатических интерстициальных пневмоний. Согласно данным современных регистров, на долю ИЛФ приходится приблизительно 17-37% в структуре всех ИЗЛ. Пятилетняя выживаемость при ИЛФ составляет менее 30%, что хуже, чем при многих злокачественных опухолях.
Среди факторов риска и возможных причин отмечают курение (особенно сильная ассоциация ИЛФ у пациентов с анамнезом курения более 20 пачколет), инфекционные факторы, ГЭРБ, поллютанты внешней среды (чаще заболевают лица, контактирующие с металлической, древесной, растительной и животной пылью, с птицами, работники сельского хозяйства, парикмахеры, каменотесы). Семейные формы составляют не более 5% от всех случаев ИЛФ.
Болезнь чаще встречается у пожилых мужчин.
Наиболее частые клинические проявления ИЛФ
Возраст дебюта заболевания - 60-80 лет (но встречаются и заболевания у пациентов с 40 лет).
Медленно прогрессирующая одышка, появляющаяся вначале при физической нагрузке, а затем - и в состоянии покоя.
Непродуктивный кашель.
Двусторонняя инспираторная крепитация при аускультации (считается высокоспецифичным симптомом при ИЛФ).
Пальцы кистей в форме «барабанных палочек».
Снижение массы тела.
Слабость, повышенная утомляемость.
Диагностика ИЛФ требует исключения других известных причин ИЗЛ, например, профессиональных и бытовых воздействий, заболеваний соединительной ткани (ЗСТ), лекарственной токсичности.
Факторы неблагоприятного прогноза при ИЛФ
Усиление одышки.
Снижение ФЖЕЛ >10% в течение 6-12 месяцев.
DLCO <40% от должной или снижение в динамике >15%.
Повышение Р(А-а) От >15 мм рт. ст.
Изменения в 6-минутном шаговом тесте: снижение SpO2 <88%, уменьшение пройденного расстояния, увеличение длительности восстановления ЧСС.
Среднее давление в легочной артерии (ДЛАср.) >25 мм рт. ст. в состоянии покоя.
Гиперчувствительный (гиперсенситивный) пневмонит (ГП)
Устаревшее и в настоящее время уже практически вышедшее из употребления название этого заболевания - экзогенный аллергический альвеолит. Представляет собой воспалительный процесс в легочной ткани, возникающий в результате развития сенсибилизации от неоднократной экспозиции органической пыли, вызываемой ингаляционным поступлением в организм человека аллергена.
В возникновении ГП основное значение имеют бактериальные, грибковые, белковые антигены животного происхождения, антигены растительного происхождения и медикаментозные аллергены. Основную роль в патогенезе ГП играют иммунокомплексные аллергические реакции, но при этом воспалительные реакции могут протекать и по цитотоксическому, и по замедленному типу.
Выделяют следующие варианты ГП:
острый (продолжительностью до 6 мес.);
хронический (продолжительностью более 6 мес.);
прогрессирующий фибротический вариант.
Рекомендуемая для использования в клинической практике классификация ГП представлена на рисунке 2.
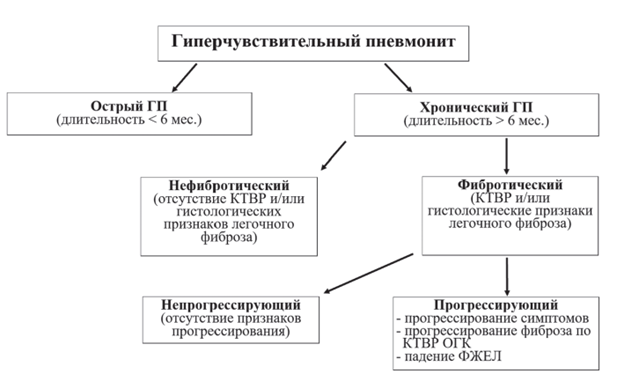
Не рекомендуется пользоваться термином «подострый ГП», поскольку это состояние не имеет четких диагностических критериев.
Для фибротического ГП при формулировке диагноза важно указывать наличие или отсутствие прогрессирования, поскольку от этого факта зависит лечебная тактика.
Прогрессирование определяется по скорости нарастания клинических симптомов, снижения легочной функции и усиления фиброзных изменений на КТ органов грудной полости в течение 1 года.
Основными симптомами ГП являются одышка при физической нагрузке и кашель. Реже встречаются жалобы на общую слабость, снижение веса, субфебрильную лихорадку (последние более характерны для острой формы ГП). Важен тщательный сбор анамнеза с целью установления внешних воздействий, которые могли бы быть этиологическими факторами заболевания. При аускультации легких у пациентов с ГП наиболее часто выслушиваются инспираторная крепитация и/или сухие «пищащие» инспираторные хрипы.
Всем пациентам с подозрением на ГП рекомендуется проведение КТ органов грудной полости для определения характера изменений в легочной ткани, подтверждения диагноза ГП и дифференциальной диагностики с другими ИЗЛ. Различные комбинации рентгенологических признаков формирует КТ картину (паттерн) ГП. В настоящее время принять выделять три основных КТ картины ГП - типичная, вероятная, неопределенная, которые различаются при нефибротиче- ском и фибротическом фенотипах.
Типичная картина нефибротического ГП включает такие изменения легочной паренхимы, как матовое стекло, мозаичная плотность легочной ткани, а также признаки патологических изменений со стороны мелких дыхательных путей (плохо очерченные центрилобулярные очаги, воздушные ловушки).
Типичная картина фибротического ГП включает характерные признаки ГП и признаки фиброза легочной ткани: ретикулярные изменения, нарушающие легочную архитектонику (нормальное расположение сосудов и видимых бронхов) и/или тракционные бронхо- эктазы; +/- сотовое легкое; хаотичное распределение фиброзных изменений (без отчетливого преобладания) или преобладание в средней легочной зоне (на уровне корней), характерна большая воздушность нижних легочных зонСаркоидоз - системное воспалительное заболевание неизвестной этиологии, характеризующееся образованием нека- зеифицирующихся гранулем, мультисистемным поражением различных органов и активацией Т-клеток в месте гранулематозного воспаления с высвобождением различных хемокинов и цитокинов.
Заболеваемость саркоидозом - 2,73,2 на 100 тыс. населения с тенденцией к росту (так, в системе вооруженных сил Беларуси, по результатам многолетнего мониторинга, она составила 39,6 на 100 тыс.).
Фиксируется также рост распространенности саркоидоза: 10,9-30,9 на 100 тыс. Появляются настораживающие данные об увеличении доли пациентов с прогрессированием и рецидивирующим течением заболевания, в результате чего происходит развитие фиброза легких. По данным А.А. Визеля, вероятность полного излечения саркоидоза в последние годы не превышает 50%. Саркоидоз встречается во всех странах мира, поражает людей любого возраста, расы и пола, однако чаще наблюдается у взрослых в возрасте 20-40 лет, у афроамериканцев и жителей стран Скандинавии. Среди причин леталь
ности - формирование дыхательной недостаточности с легочной гипертензией, внелегочные поражения (прежде всего - кардиосаркоидоз).
В основе классификации саркоидо- за лежат результаты рентгенографии легких, распространенность процесса, степень вовлечения различных органов, характер течения заболевания.
По данным лучевых методов исследования выделяют 4 стадии внутригрудного саркоидоза:
стадия 1 - увеличение внутригрудных лимфатических узлов (ВГЛУ), паренхима легких не изменена;
стадия 2 - увеличение ВГЛУ и патологические изменения паренхимы легких;
стадия 3 - патология легочной паренхимы без поражения ВГЛУ;
стадия 4 - фиброз легких как ведущий рентгенологический синдром.
По клинической форме выделяют сар- коидоз ВГЛУ, саркоидоз ВГЛУ и легких, саркоидоз легких, изолированные внелегочные поражения, генерализованный саркоидоз, остаточные изменения после перенесенного саркоидоза.
По течению патологического процесса делят на абортивное (спонтанная регрессия без лечения), острое, хроническое, рецидивирующее (рецидив), прогрессирующее.
По фазе заболевания выделяют саркоидоз впервые выявленный, активный, стабилизация, регрессия, обострение (в процессе лечения или в течение 1 года после окончания лечения).
Выявление саркоидоза нередко происходит при плановом флюорографическом исследовании, когда на рентгенограммах легких выявляются признаки ВГЛА и интерстициального поражения легочной ткани.
До 10% случаев впервые возникшего заболевания манифестирует острыми формами, среди которых преобладает синдром Лефгрена, реже встречается синдром Хеерфордта - Вальденстрема. Синдром Лефгрена - это вариант острого течения саркоидоза, проявляющийся внутригрудной лимфаденопатией, узловатой эритемой, суставным синдромом и лихорадкой. Данный фенотип заболевания, несмотря на бурные клинические проявления в дебюте, не требует морфологической верификации диагноза, характеризуется доброкачественным течением (случаи прогрессирования и рецидивов редки), не требует назначения системных кортикостероидов для терапии.
Синдром Хеерфордта - Вальден- стрема - вариант острого течения саркоидоза, проявляющийся увеитом, паротитом, лихорадкой и, в ряде случаев, сопровождающийся параличом лицевого нерва (паралич Белла).
При малосимптомном течении сар- коидоза часто отмечаются слабость и повышенная утомляемость пациента, кашель (обычно сухой и обусловлен увеличением ВГЛУ или раздражением саркоидными гранулемами нервных окончаний в стенках дыхательных путей), реже встречается лихорадка (характерна для острого течения, но возможен и длительный субфебрилитет).
Диагностика саркоидоза заключается в определении характерного клинико-рентгенологического симптомокомплекса, результатов лабораторных исследований, морфологической верификации диагноза и определении активности процесса. Диагноз верифицируется на основании данных гистологического исследования биоптатов пораженных органов.
Допускается выставить диагноз саркоидоз без морфологического подтверждения на основании сочетания клинических и рентгенологических синдромов. Врач-специалист (врач общей практики) при подозрении на саркоидоз направляет пациента на консультацию к врачу-фтизиатру или врачу-пульмонологу, по назначению которого проводятся необходимые диагностические исследования для уточнения диагноза [14].
Неспецифическая интерстициальная пневмония (НСИП) - это одна из разновидностей ИИП, характеризующаяся наличием симптома «матового стекла» на КТ, преобладанием изменений в субплевральных и базальных отделах легких, образованием участков консолидации и ретикулярными изменениями, редким формированием тракционных бронхоэктазов и отсутствием или незначительным распространением пневмофиброза.
Основные заболевания, протекающие с картиной НСИП: идиопатическая неспецифическая интерстициальная пневмония (ИНИП), гиперчувствительный пневмонит (острый вариант течения), лекарственные поражения легких, токсический альвеолит (поражение легких от вдыхания паров, дымов, газов), поражение легких при ЗСТ (ревматоидном артрите, дерматомиозите, системном склерозе, СКВ), пневмоцистная пневмония.
Чувствительность КТВР при НСИП - не более 60%, поэтому нередко при данной группе заболеваний требуется морфологическая верификация диагноза. Ведущим симптомом в клинической картине заболевания является одышка, но ее выраженность и интенсивность, как правило, выражены в меньшей степени, чем при ИЛФ с КТ-паттерном ОИП. Часто отмечаются симптомы интоксикации (повышение температуры тела, слабость). Для НСИП характерен положительный эффект от применения в терапии СГКС.
В последние годы в зарубежных пульмонологических публикациях для группы ИЗЛ с прогрессирующим течением все чаще используется термин «прогрессирующий легочный фиброз» [6], что является косвенным подтверждением факта исхода целого ряда заболеваний в паттерн ОИП. М.М. Иль- ковичем в 2023 году предложен термин «прогрессирующая фиброзирующая болезнь легких», критерии диагностики которой представлены ниже [11]:
инспираторная одышка различной степени выраженности;
прогрессирующее снижение диффузионной способности легких;
повышение давления в легочной артерии, определяемое при эхокардиографии;
изменения на КТ, выраженные в разной степени (зависят от стадии болезни, на которой проведено исследование): усиление легочного рисунка за счет интерстиция, как правило двустороннее;
ретикулярные изменения с обеих сторон, участки «матового стекла», а в далеко зашедших случаях - распространенные фиброзные изменения, тракционные бронхиоло-бронхоэктазы, формирование «сотового легкого».
Российскими и европейскими экспертами определены критерии отрицательной динамики ИЗЛ с прогрессирующим фиброзным фенотипом (оцениваются в течение предшествующих 1-2 лет):
ухудшение респираторных симптомов (нарастание одышки, снижение переносимости физической нагрузки и/ или объективных критериев качества жизни);
снижение ФЖЕЛ >5-10% по сравнению с предыдущим исследованием;
нарастание признаков фиброза при КТВР;
снижение теста 6-минутной ходьбы >50 м;
снижение диффузионной способности легких (DLCO) >10-15%.
Заключение
Ранняя диагностика нозологической формы ИЗЛ представляется одной из самых сложных задач современной клинической медицины и пульмонологии, позволяющей в большинстве случаев не только сократить количество ненужных исследований, но и назначить своевременную раннюю адекватную терапию заболевания, что обеспечит лучший прогноз для пациента.
ЛИТЕРАТУРА
Илькович М.М., Новикова Л.Н. // Терапевтический архив. - 2021. - №93(3). - С.333-336.
Кузубова Н.А., Титова О.Н., Склярова Д.Б. // Медицинский совет. - 2020. - №17. - С.99-106.
Шмелев Е.И. // Consilium Medicum. - 2018. - №3. - С.30-34.
Бова А.А., Нехайчик Т.А. // Медицинские новости. - 2024. - №1 (352). - С.11-17.
Rajan S.K., Cottin V., Dhar R., et al. // The European Respiratory Journal. - 2023. - Vol.61, N3. - P.2103187.
Liu G.Y, Budinger G.R.S., Dematte Ja.E. // British Medical Journal. - 2022. - e066354.
Idiopathic Pulmonary Fibrosis (an Update) and Progressive Pulmonary Fibrosis in Adults: An Official ATS/ ERS/JRS/ALAT Clinical Practice Guideline / G. Raghu, M. Remy-Jardin, L. Richeldi [et al.] // American Journal of Respiratory and Critical Care Medicine. - 2022. - Vol.205, N9. - e18-e47.
Лекарственная терапия идиопатического легочного фиброза в наблюдательных исследованиях и в реальной клинической практике / И.В. Лещенко, Н.М. Три- фанова, Н.А. Эсаулова, Т.В. Глушкова // Практическая пульмонология. - 2024. - №1. - С.16-20.
Шмелев Е.И., Щепихин Е.И., Адамовская Е.Н. // Практическая пульмонология. - 2024. - №1. - С.22-28.
Белевский А.С., Чикина С.Ю. // Практическая пульмонология. - 2020. - №1. - С.60-67.
Илькович М.М., Новикова Л.Н., Сперанская А.А., Двораковская И.В. // Терапевтический архив. - 2023. - №95(3). - С.255-259.
Возможности прогнозирования течения фиброзиру- ющих интерстициальных заболеваний легких на основе комплексного исследования кардиореспираторной системы / А.А. Обухова, А.Н. Куликов, Ю.Д. Рабик [и др.] // Регионарное кровообращение и микроциркуляция. - 2024. - Т.23, №1. - С.16-25.
Khor Y.H., Ryerson C.J. // Am J Respir Crit Care Med. - 2024. - Vol.209, N9. - P1060-1062.
Диагностика и лечение пациентов (взрослое население) с саркоидозом: постановление Министерства здравоохранения Республики Беларусь от 09.04.2025 г. №34.
Авторы:
Метельский С.М., Бова А.А., Нехайчик Т.А.
Военно-медицинский институт Белорусского государственного медицинского университета, Минск
Теги: интерстициальные заболевания легких
234567 Начало активности (дата): 25.11.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: интерстициальные заболевания легких, идиопатический легочный фиброз, интерстициальные пневмонии, гиперчувствительный пневмонит, саркоидоз, диагностика
12354567899
Похожие статьи
Антифибротическая терапия прогрессирующего фиброза легкихРентген на дому 8 495 22 555 6 8
Реактивный артрит
Влияние коморбидного статуса на лечение пациента с поздней стадией ревматоидного артрита (клиническое наблюдение)
Внебольничная пневмония у взрослых



