 07.04.2025
07.04.2025
Философия тактической медицина
Требуется разработка новых и совершенствование существующих форм и принципов оказания помощи на основе учета, анализа и переосмысления их положительных и отрицательных сторон
Введение
Отечественная военная медицина прошла свой самобытный путь развития, во многом отличный от зарубежного. Ее становление неотрывно связано с особенностями построения российского государства, постоянно втягиваемого в крупномасштабные войны и приграничные вооруженные конфликты. Несмотря на это, во все исторические периоды она продолжала неуклонно развиваться. Имена таких военных врачей как Н.И. Пирогов, С.П. Боткин, Н.В. Склифосовский, В.А. Оппель, Е.И. Смирнов, Н.Н. Бурденко, А.В. Вишневский - навсегда останутся в истории не только отечественной, но и мировой медицины.
Значимым этапом формирования основных подходов к оказанию медицинской помощи явился период Великой Отечественной войны, победу в которой удалось одержать в том числе и благодаря усилиям военных медиков, самоотверженный труд которых позволил вернуть в строй более 70 % раненых и 90% больных. Тогда впервые было показано, что максимальное приближение медицинской помощи к боевым порядкам способно существенно повысить её эффективность. Позднее это привело к формированию современного представления о «золотом часе», как о наиболее оптимальном времени оказания помощи [1].
Вместе с тем, ускоренная динамика развития технологического мышления привела к значимому пересмотру принятых ранее стратегий и принципов оказания помощи раненым и пострадавшим [2, 3]. Одной из новаций XXI века явилось, в частности, выделение в самостоятельное направление, так называемой, «тактической медицины». Считается, что этот термин был заимствован из военной медицины США, где в 1996 г. на основе анализа неудачного опыта боевых действий специальных сил (рейнджеров), была разработана новая концепция оказания первой и доврачебной помощи раненым - Tactical Combat Casualty Care (Тактическая помощь раненым в боевых условиях), или «тактическая медицина» [4]. Однако, в том же 1996 г. аналогичное понятие использовал в своей работе наш соотечественник В.А. Фиалко в отношении оказания догоспитальной медицинской помощи в «гражданском» здравоохранении, когда «... при наличии тройного дефицита: времени, клинической информации и ресурсов тактика приобретает первостепенное значение перед точной диагностикой...» (цит. по [5]). Широкое распространение в отечественной военной медицине этот термин получил несколько позже - с середины 10-х годов XXI века.
Исходя из общих представлений, согласно которым стратегия - это определение цели и способов ее достижения, а тактика - конкретные действия, которые следует предпринять, можно сделать вывод о том, что стратегия тактической медицины - сохранение жизни пострадавшего.
Соответственно, её тактика - комплекс медицинских и организационных (эвакуационных, информационных и др.) мероприятий, направленных на устранение угрожающих жизни состояний и поддержание жизненно важных функций пострадавших на догоспитальном этапе. При этом существенной её особенностью является необходимость осуществления мероприятий в месте ведения боевых действий или в непосредственной близости от них лицами, зачастую не имеющими специального медицинского образования. Таким образом, тактическая медицина - это действия в отношении раненого/пораженного, проводимые в течение «золотого часа», адаптированные к характеру ведения боевых действий.
Результаты исследования и их анализ
В современной концепции «тактической медицины» принято выделять и разграничивать по объёму и характеру помощи, оказываемой раненому, три зоны - «красную», «желтую» и «зеленую» [1, 6]. Также широко применяется терминология: «горячая», «теплая», «холодная» зоны [7]; «помощь под огнем противника», «тактическая полевая помощь», «тактическая эвакуационная помощь» [4] - все это синонимы одного и того же понятия.
В отношении времени начала оказания медицинской помощи представленные зоны можно обозначить как: «секунды - минуты» («красная»); «минуты - десятки минут» («желтая») и «часы» («зеленая»). Однако в наибольшей степени условность разграничения «цветового» диапазона проявляется в отношении оценки уровня опасности для раненого и оказывающего первую помощь: в реальной боевой обстановке «зеленая» зона может мгновенно оказаться «красной» и наоборот.
Больше всего вопросов возникает к оказанию помощи под огнем, т.е. при непосредственном соприкосновении с противником в «красной зоне», на которую приходится основная доля летальности среди военнослужащих. Проводя анализ полученных данных, оказалось, что в структуре безвозвратных санитарных потерь выделяют, так называемые, предотвратимые - гибель раненых во многом связана с развитием жизнеугрожающих последствий ранений и травм, которых можно было избежать при своевременном оказании им помощи. За период войны США в Ираке и Афганистане каждый четвертый (24,3 %) раненый скончался на поле боя от этих осложнений. Среди них выделяют наиболее потенциально опасные осложнения, такие как, во-первых, наружное кровотечение из поврежденных магистральных сосудов конечностей (до 2/3 погибших), во-вторых, напряженный пневмоторакс (около 30 %), в-третьих, нарушение проходимости дыхательных путей (5-6 %). В общем, доля этих критических состояний может достигать 98% в структуре летальности на поле боя [1, 7-15].
Говоря о зоне «непосредственного соприкосновения с противником», возникает вопрос, насколько эти грозные осложнения действительно возможно предотвратить? На наш взгляд, это зависит, как минимум, от трех основных факторов, которые принципиально можно обозначить следующим образом:
первый фактор - «медицинский» - характер полученного повреждения и его тяжесть. Ряд травм и ранений являются несовместимыми с жизнью (декапитация, разрушение и расчленение тела, массивное разрушение головного мозга и т.п). Кроме того, при некоторых повреждениях практически невозможно эффективно оказать самопомощь - потеря сознания при черепно-мозговой травме и остром массивном кровотечении, множественность ранений и т.д. В то же время, эффективность ряда мероприятий взаимопомощи, например, реанимационных мероприятий при остановке дыхания (асфиксии) и/или сердечной деятельности, также крайне ограничена по времени (менее чем 10-ю минутами).
Таким образом, становится очевидным, что «потенциальность» спасения жизни раненого определяется, в первую очередь, возможностью самого раненого (сохранение сознания), во-вторых - зависит от его морально-психологического состояния и, в-третьих - от его навыков оказания самопомощи;
второй фактор - «условия» - возможность оказания медицинской помощи и ее сроки. Они относятся и к ситуации оказания взаимопомощи, когда у оказывающего помощь не будет возможности её осуществить, например, из-за опасности огневого поражения противником, а также отсутствия необходимых навыков и средств. Оказанию первой помощи должны предшествовать оценка обстановки и определение факторов риска для жизни и здоровья (сначала собственного, затем - раненого), то есть обеспечение периметра безопасности, достичь которого в условиях продолжающегося боя удается далеко не всегда.
Оказание медицинской помощи не должно приводить к увеличению потерь личного состава - «хорошая медицина может стать плохой боевой тактикой» - в приоритете всегда остается выполнение боевой задачи. Раненый должен продолжать вести бой, если способен, и, по возможности, оказать помощь себе самостоятельно [10].
Сложная боевая обстановка может существенно ограничить в возможностях и объемах оказание взаимопомощи, когда вероятна отсрочка времени начала ее проведения. Исходя из этого, необходимые навыки оказания самопомощи в экстремальных условиях должен иметь каждый военнослужащий.
Кроме того, в данном случае не менее важным для возможности оказания помощи является фактор наличия требуемых эффективных средств для её оказания - необходимо иметь в своем оснащении как минимум «простейшую» медицинскую аптечку, содержащую средства для остановки наружного кровотечения, обезболивающие препараты и перевязочный материал. По-видимому, в данном случае, основным мероприятием будет являться наложение на повреждённую конечность кровоостанавливающего жгута или турникета, причем, первоначально он должен быть наложен как можно выше. По возможности здесь должно быть выполнено и введение обезболивающего средства.
Наконец, третий фактор - «эвакуация» - возможность доставки тяжелораненого на этап оказания медицинской помощи (преимущественно -квалифицированной/специализированной) в оптимальный период («золотого часа»).
В реальности, вариабельность времени эвакуации может быть чрезвычайно высока - от практически моментальной до многих часов и даже суток. Дополнительными обстоятельствами, во многом определяющими ее эффективность, оказываются поиск и обозначение местоположения раненого и пострадавшего, а также организация мероприятий (информирование и взаимодействие) по его перемещению в безопасную зону.
Естественно, что после транспортировки раненого в «безопасную зону» (укрытие) объем оказываемой ему помощи может существенно увеличиваться, создаются благоприятные условия для устранения допущенных ранее ошибок и контроля уже выполненных мероприятий. Возникает возможность более тщательного осмотра путём освобождения области ранения от одежды и экипировки (особенно, в аспекте пробития средств индивидуальной бронезащиты и наличия заброневой травмы при их непробитии).
Вне «красной зоны» основным мероприятием является контроль ранее наложенного жгута. «Если при осмотре выявляется, что ранение не сопровождается опасным кровотечением, и жгут не нужен, то он медленно снимается с конечности; если кровотечение не возобновилось - наложить тугую повязку» [16]. В некоторых ситуациях снятие или даже ослабление жгута противопоказано (даже при отсутствии продолжающегося кровотечения): при полной или частичной ампутации, размозжении конечности, синдроме длительного сдавления, при нежизнеспособности конечности, нахождении жгута более 3 часов. Кроме того, на данном этапе для окончательной остановки наружного кровотечения возможно применение местных гемостатических средств, особенно, если это касается повреждения сосуда в «смежных» зонах, где эффективная компрессия жгутом практически невозможна.
Крайне важным элементом помощи, осуществляемым вне зоны огневого контакта, остается проведение противошоковых мероприятий, восполнение кровопотери, нормализация функции внешнего дыхания, согревание раненого.
Последний пункт необходимо особо отметить, так как ему зачастую не уделяют должного внимания: переохлаждение - один из существенных негативных факторов, влияющих на перспективу состояния раненого, а озноб является, в том числе, проявлением централизации кровообращения на фоне шока, вне зависимости от температуры окружающей среды и погодных условий.
Влияние этих трех факторов на предотвращение развития потенциально опасных осложнений ранений и травм, по нашему мнению, является неоспоримым и требует не только усилий медицинской службы для снижения догоспитальной летальности, но и каждого, кто владеет навыками оказания помощи.
Существует множество алгоритмов оказания помощи на поле боя и в экстремальных ситуациях, в основном они используются специалистами медицинского профиля, имеющими соответствующее образование и опыт. Вместе с тем, если говорить об обязанности каждого военнослужащего (гражданина) оказывать первую помощь в таких обстоятельствах, то необходимо упростить алгоритмы ее оказания так, чтобы любой человек, даже не имеющий медицинского образования, мог эффективно их применить самостоятельно - попытки исполнить данную задачу, разработав понятный для понимания план действий, продолжаются и по сегодняшний день.
В настоящее время для оценки состояния пострадавшего и действий первой помощи в основе подготовки «тактической медицины» был адаптирован мнемонический алгоритм, получивший в повседневной жизни аббревиатуру «КУЛАК - БАРИН» (рис. 1 [6]).
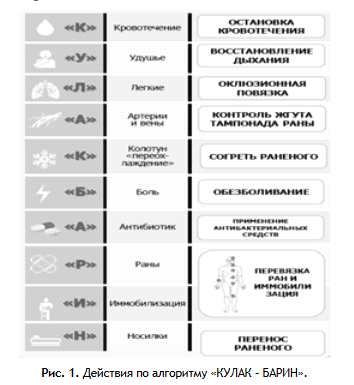
Первая часть акронима обозначает основные угрожающие жизни состояния, коррекция которых должна быть осуществлена незамедлительно, а вторая - мероприятия, направленные на профилактику осложнений: «К» - кровотечение, «У» - удушье, «Л» - легкие, «А» - артерии и вены, «К» - критическая гипотермия. Соответственно, «Б» - боль, «А» - антибиотики, «Р» - раны, «И» - иммобилизация, «Н» - носилки, т.е. транспортное положение и эвакуация.
Для предупреждения потенциально предотвратимых осложнений (ППО), ведущих к смерти, в алгоритме «КУЛАК - БАРИН» особо следует выделить мероприятия, направленные на остановку наружного кровотечения, восстановление проходимости дыхательных путей и устранение пневмоторакса, так как от времени оказания помощи при этих состояниях зависит возможность избежать гибели военнослужащего в красной зоне.
Остановка наружного кровотечения - единственно возможное действие, которое можно эффективно выполнить в рамках самопомощи под огнем противника. Порядок действий определен: сообщить о ранении, переместиться (по возможности) в наиболее безопасное место, наложить кровоостанавливающий жгут (турникет) у основания конечности «ВЫСОКО и ТУГО», так как в экстремальной ситуации зачастую невозможно точно определить уровень ранения и четко определить источник кровотечения. Эластичный жгут должен накладываться на одежду или мягкую подкладку, остановка достигается первым туром - последующие лишь обеспечивают поддержание достигнутого уровня сдавления.
Устранить асфиксию и пневмоторакс (особенно напряженный) в «красной зоне» самостоятельно оказывается весьма затруднительно по ряду причин - возможное отсутствие сознания, запрет снятия бронезащиты и т.д., поэтому выполнить необходимые действия, чтобы избежать потенциально предотвратимых осложнений получится, в лучшем случае, только в рамках взаимопомощи, а в худшем - после транспортировки в безопасную зону.
Порядок действий при устранении открытого пневмоторакса: обнажить грудь раненого, закрыть рану рукой, наложить герметичную повязку из пакета перевязочного индивидуального (ППИ), осмотреть все другие видимые участки груди, при обнаружении ран закрыть и их. Повернуть раненого на бок или посадить его с согнутыми в локтях и скрещенными на груди руками. Закрепить наложенные наклейки циркулярными турами бинта ППИ, придать раненому «полусидячее» положение и наблюдать за его состоянием. При нарастании признаков дыхательной недостаточности (трудно или невозможно дышать, частое дыхание, нарастают нарушения сознания, набухают вены шеи, синеет лицо), необходимо открыть одну из герметичных наклеек, выпустить воздух из грудной клетки, и сформировать из этой наклейки клапан, открыв нижний по отношению к положению раненого край (угол) повязки.
Устранение асфиксии в «красной зоне»: так же, как и в случае с пневмотороксом, - выполнять в рамках взаимопомощи. Раненому необходимо придать «устойчивое боковое положение»: колено и локоть упираются в землю, должно быть достаточно свободного пространства для дыхания и для вытекания жидкости или рвотных масс. При использовании воздуховода: раненый лежит на спине, голова запрокинута назад. Необходимо выдвинуть нижнюю челюсть вперед, очистить ротовую полость (по возможности) и ввести воздуховод выгнутой частью к языку, повернуть на 180°, продвинуть вперед.
Нерешенным остаётся вопрос о возможности устранения на догоспитальном этапе напряженного пневмоторакса, когда необходимо осуществить «разгерметизацию» плевральной полости путём выполнения торакоцентеза с помощью спе
циальных устройств (игл). Эффективность и безопасность выполнения данного мероприятия требует наличия у оказывающего помощь специальных навыков и вряд ли осуществимо немедицинским персоналом.
Необходимо также отметить, что медицинские и немедицинские средства, применяемые для предотвращения потенциально опасных осложнений ранений и травм, постоянно совершенствуются наряду с прогрессом науки и промышленности. Вместе с этим, необходимо чтобы критерии совершенствования имели вектор универсальности, общедоступности и простоты использования.
Обсуждение
Как показал анализ доступной литературы, в настоящее время отсутствует единство мнений специалистов по целому ряду вопросов, так или иначе относящихся к обозначенной теме, начиная от дефиниции понятия и терминологии, заканчивая конкретным содержанием оказываемой помощи на «поле боя».
Концептуальный вопрос: насколько правомочно употреблять термин «тактическая медицина», если изначально предполагается, что в большинстве случаев помощь будет оказываться людьми, не имеющими медицинского образования? А.П. Козолуп в своей работе подробно и логично рассмотрел эту проблематику и подчеркнул, что «термин должен иметь точное предметное содержание, недвусмысленную однозначную дефиницию (определение) и органично входить в систему терминов данной области деятельности» [5]. Не вдаваясь подробно в дискуссию, следует отметить, что перечень мероприятий помощи при ранениях, травмах и поражениях, оказываемый лицами, не имеющими медицинского образования, регламентирован действующим законодательством Российской Федерации [17, 18] и определен как особый вид помощи (отличный от медицинской) - «первая помощь». Однако, поскольку речь идет ни о финансовом, психологическом или других видах человеческого взаимодействия, а цель, средства и конкретные составляющие оказания этой помощи, так или иначе, во многом совпадают с философией медицины как таковой, термин «тактическая медицина» представляется вполне допустимым, подразумевающим под собой именно «тактику оказания первой помощи на поле боя». В более широком смысле, данный термин можно трактовать как оказание первой помощи не только в зоне боевых действий, но и в любой экстремальной ситуации: пожаре, землетрясении, наводнении, техногенной катастрофе, дорожно-транспортном происшествии, теракте, обстреле и т.п. Ее азы должен знать каждый, поскольку в таких условиях даже базовые умения и рациональные действия, проведенные по четкому алгоритму и доведенные до автоматизма, могут спасти жизнь и себе, и окружающим, ведь без всего этого следующий - то есть «госпитальный этап», при его ранней необходимости, может вовсе и не потребоваться.
На текущий момент нет четкого и однозначного понимания, до какой степени следует расширять объем «первой помощи» даже подготовленным личным составом в отношении купирования пневмоторакса, являющегося второй по частоте среди потенциально предотвратимых причин смерти. При открытом пневмотораксе меры оказания первой помощи достаточно просты с технической точки зрения, но возможны негативные сценарии, например, ранение внутренних органов отломками ребер при наложении и фиксации окклюзионной повязки. При напряженном же пневмотораксе, требующем выполнения торакоцентеза, вероятность технических ошибок многократно возрастает. В литературе содержится немало примеров неудач и последующего развития серьезных осложнений, вплоть до смертельных, при попытках дренирования иглой плевральной полости, причем опытными медицинскими специалистами [19-25].
Таким образом, вопрос выполнения мероприятий «тактической медицины», направленных на ликвидацию пневмоторакса (особенно напряженного), остается предметом дальнейших исследований. Однако, рациональной тактикой, на наш взгляд, способной положительно повлиять на частоту и тяжесть осложнений, связанных с ликвидацией пневмо- и гемоторакса, является осуществление доступа в V межреберном промежутке (безопасная зона) вместо «классических» зон (II и VII межреберья) [27-28].
До настоящего времени имеется немало спорных или, как минимум, дискуссионных вопросов, касающиеся тактики оказания первой помощи. Так, например, до сих пор не определены оптимальные силы, которые целесообразно выделять для оказания помощи раненому. Ряд авторов считает, что «возле раненого должно находиться не более трех человек одновременно» [28]. С одной стороны, объем и скорость мероприятий, проводимых несколькими «бойцами», будет выше, чем те же действия, осуществляемые в одиночку. С другой стороны, существенно возрастает риск поражения тех, кто занимается оказанием помощи, снижается боеспособность всего подразделения и, соответственно, вероятность выживания, а также выполнения поставленных задач.
Остается открытым вопрос: следует ли выделять в подразделении наиболее опытного в медицинском аспекте бойца для оказания помощи или каждый должен быть обучен в равной степени?
Принятая в других странах система оказания догоспитальной помощи раненым в бою и медицинской подготовки личного состава, основанная на тактическом зонировании, включает привлечение, так называемых, «боевых медиков», «боевых спасателей» и «парамедиков» с соответствующей подготовкой. Оказание первой помощи раненому производится в порядке само- и взаимопомощи (т.е. любым военнослужащим, прошедшим базовую подготовку) и включает в себя: остановку наружного кровотечения путём наложения турникета или давящей повязки; придание раненому стабильного бокового
положения. Кроме того, дополнительную подготовку по оказанию помощи раненым проходит, как минимум, один солдат в каждом отделении, получая квалификацию «боевого спасателя» (combat lifesaver). Помимо основных навыков оказания помощи они обучаются введению назофарингеальной трубки и выполнению декомпрессии грудной полости пункционной иглой при напряженном пневмотораксе под руководством «боевого медика» (combat medic). Последний появляется на уровне взвода и имеет квалификацию специалиста по оказанию неотложной помощи (emergency medical technician - EMT) уровня «В» (basic), прошедшего специальную 16-недельную подготовку (EMT-B). Также догоспитальную помощь раненым оказывают и более квалифицированные «парамедики», действующие в составе боевых подразделений [29].
Опыт Великой Отечественной и последующих войн показал, что наличие подготовленного звена санитаров и санинструкторов в подразделении, утраченное на сегодняшний день, имеет очень важное значение.
В связи с возросшей значимостью небольших по численности подразделений, использующих высокоточные и высокотехнологичные разработки и способных в отрыве от основных сил обеспечить себе полную автономность, необходима «медицинская подготовка» каждого бойца с оснащением стандартизованной «тактической» медицинской аптечкой. Также следует выделять врача или фельдшера - с расширенным набором медицинского имущества.
Следующей, не полностью решенной проблемой «тактической медицины», является определение объема помощи, оказываемой в каждой из «тактических зон». Логичным общим принципом следует признать увеличение объема мероприятий, от зоны - к зоне, с контролем и корректировкой ошибок оказания помощи на предыдущих этапах. Приказ Министра обороны РФ от 23.11.2016 № 760 «О порядке утверждения индивидуальных планов профессионального развития федеральных государственных гражданских служащих Министерства обороны Российской Федерации» определяет расширение мероприятий помощи, оказываемой раненому в последовательности, начиная с устранения тех состояний, которые могут привести к смерти раненого в течение нескольких минут, затем - в течение десятков минут или нескольких часов, а затем - тех, которые без оказания соответствующей помощи могут привести к серьезным нарушениям здоровья или тяжелым последствиям в отдаленном периоде [17].
Вместе с тем непонятно, как поступать в ситуации, когда поражены все бойцы подразделения (например, кассетным боеприпасом или ядерным оружием малой мощности), находящиеся в «красной зоне». Возникает ряд вопросов: «кто должен оказать им первую помощь и в каком объеме? Как и кем должна быть организована их эвакуация, если медицинские подразделения в этой области отсутствуют или их больше нет?» На наш взгляд, все эти аспекты должны быть обсуждены заранее - до возникновения таковой ситуации. Вероятно, кроме медицинской подготовки, также следует уделить внимание и вопросам выживания в максимально враждебных окружающих условиях при получении ранения, травмы и отсутствии эвакуации.
Практически все специалисты сходятся во мнении, что в «красной» зоне единственным эффективным средством (к которому и должен быть сведен объем помощи) является наложение жгута/турникета с целью остановки продолжающегося наружного кровотечения. Остальные виды помощи - даже обеспечение проходимости дыхательных путей и ликвидация напряженного/открытого пневмоторакса - следует отложить до перемещения раненого в относительно безопасную область.
Большинство специалистов рекомендуют накладывать в «красной» зоне жгут «высоко и туго», вне зависимости от интенсивности кровотечения [6], тогда как другие отмечают, что «жгут следует накладывать выше раны и максимально близко к ней (10-15 см от раны)» [16]. Кроме того, предполагается дифференцированный подход: «Наложение жгута применяется: - при сильном кровотечении из артерий конечности, при котором другие способы не эффективны; - при неэффективности давящей повязки, или для остановки профузного (массивного) кровотечения, или в сложных условиях (под огнем противника, в ночное время и т.д.); - при отрывах конечностей жгут сразу накладывается тотчас, выше места отрыва. Во всех остальных случаях применять данный способ не рекомендуется» [16].
Смежный вопрос: «сколько должно быть жгутов в индивидуальной аптечке каждого военнослужащего?» Следует отметить, что до сих пор не существует «стандартного» комплекта: в большинство аптечек входит, как правило, один жгут или реже - по одному жгуту и турникету (Приказ МЗ РФ от 28 октября 2020 года № 1165н «Об утверждении требований к комплектации лекарственными препаратами и медицинскими изделиями укладок и наборов для оказания скорой медицинской помощи» (в ред. Приказа Минздрава России от 13.04.2023 № 160н)) [31]. Представляется логичным, что их количество должно, как минимум, соответствовать количеству конечностей, то есть быть равным четырем. При этом следует учитывать, что в ряде случаев может возникнуть необходимость наложения дополнительного жгута, не снимая ранее наложенного. Полагают, что турникет-закрутка является наиболее предпочтительным, потому что его проще применить, пользуясь одной рукой [32]; причем это справедливо не только в отношении самопомощи, но и для взаимопомощи: так как позволяет остановить (или ослабить интенсивность) кровотечение из сосуда его прижатием одной рукой, а другой - зафиксировать турникет. Отдельно следует подчеркнуть, что не все наружные кровотечения могут быть надежно остановлены жгутом. Примером может быть повреждение сосудов области шеи или ягодичных артерий, артерий таза. При внутриполостных кровотечениях применение жгута бесполезно.
Что должна включать в себя индивидуальная аптечка и медицинская укладка?
С 2014 г. на снабжении сухопутных сил Армии США состоит вторая (улучшенная) модификация комплекта Individual First Aid Kit (IFAK) - Improved First Aid Kit 2 (или II). IFAK II содержит [33]:
2 кровоостанавливающих турникета САТ;
эластическую компрессионную повязку;
марлевый бинт;
хирургический пластырь;
назофарингеальную трубку;
герметизирующую повязку с клапаном;
глазной щиток;
стерильные перчатки;
компактный стропорез;
карточку раненого;
перманентный мини-маркер.
Что же касается медикаментов, то военнослужащие армии США снабжены изготовленной из фольги упаковкой таблеток Combat Wound Medication Pack (CWMP), в которой содержатся противовоспалительное средство «Тайленол» (парацетамол), обезболивающее средство «Мелоксикам» и антибиотик «Мок- сифлоксацин».
В настоящее время на снабжении в ВС РФ состоит несколько наборов (укладок) для оказания догоспитальной помощи [34, 35]:
Аптечка первой помощи индивидуальная (АППИ): предназначена для оказания первой помощи военнослужащим в порядке само- и взаимопомощи при жизнеугрожающих состояниях, возникших в результате ранений, травм (поражений).
Аптечка первой помощи групповая (АППГ): предназначена для оснащения боевых машин и военной техники на колесном и гусеничном ходу и оказания первой помощи в порядке само- и взаимопомощи экипажами (расчетами).
Аптечка первой помощи групповая (для младших медицинских специалистов): предназначена для оснащения санитара, старшего санитара, стрелка-санитара, водителя санитара, старшего водителя-санитара и санитарного инструктора.
Сумка первой помощи (СПП): предназначена для оснащения санитара, старшего санитара, стрелка-санитара, во- дителя-санитара, старшего водителя-санитара и санитарного инструктора.
Несомненно, в рамках концепции оказания первой помощи на «поле боя», наибольший интерес представляет именно АППИ, которой оснащается каждый военнослужащий при выполнении специальных задач в области обороны. В аптечке имеются свободные крепления для дополнительных вложений, их состав зависит от специфики выполняемых задач.
В настоящее время утвержден «Вариант № 7» аптечки, существенно отличающийся от первоначального и включающий в себя:
жгут резиновый кровоостанавливающий ленточного типа;
жгут - турникет кровоостанавливающий;
средство гемостатическое перевязочное стерильное (на основе хитозана) в виде Z-укладки;
стерильная компрессионно-бандажная повязка;
обезболивающее средство в шприц-тюбике в защитном футляре;
средство для обеззараживания воды «Аквабриз 2,5» - 10 шт.;
ножницы изогнутые тупоконечные для разрезания повязок;
перманентный маркер;
индивидуальный противохимический пакет ИПП-11;
памятка «Первая помощь».
Можно заметить, что в отличие от IFAK, состав АППИ не предполагает выполнения мероприятий «расширенной первой помощи», что вполне логично можно объяснить отсутствием у «кадрового бойца» необходимой подготовки.
Для этой цели разработана специализированная АППГ (для младших медицинских специалистов), в состав которой добавлен ряд изделий, предназначенных для борьбы с асфиксией и пневмотораксом (с помощью окклюзионного пластыря). Выполнение мероприятий по восстановлению проходимости верхних дыхательных путей (с помощью воздуховода), устранению открытого (с помощью окклюзионного пластыря) и напряженного (с помощью декомпрессионной иглы) пневмоторакса должны выполнятся военнослужащими (санитар, стрелок-санитар, водитель-санитар, санитарный инструктор), имеющими для этого необходимые знания и навыки. По замыслу руководства МО, данные специалисты будут проходить подготовку в созданном при Военно-медицинской академии имени С.М. Кирова «Центре тактической медицины ВС РФ», а также в его окружных филиалах.
С учётом опыта оказания помощи в условиях ведения реальных боевых действий, АППИ неоднократно дорабатывалась, как по чехлу, так и по своему наполнению. В настоящее время ведутся исследования по обоснованию введения в ее состав дополнительных компонентов в виде окклюзионного пластыря с клапаном, назофарингеальной трубки, ненаркотического обезболивающего средства в шприц-тюбике и ряда других изделий.
Ключевой проблемой и, одновременно, залогом успешного внедрения принципов «тактической медицины» является военно-медицинская (специальная - для медиков) подготовка личного состава, обучение ВСЕХ военнослужащих и сотрудников силовых структур приемам оказания первой помощи на поле боя. Эта подготовка должна включать, в обязательном порядке, отработку и доведение до автоматизма действий, причем сразу в нескольких аспектах: медицинском (наложение жгута, обеспечение проходимости дыхательных путей, сердечно-легочная реанимация и др.), эвакуационном (пути безопасного перемещения к раненому и с раненым - в укрытие), организационном (оповещение, оснащение, размещение аптечек и т.д.), а также психологическом. Весьма полезными будут такие формы подготовки, как «симуляционное» обучение в максимально приближенной к боевой обстановке, отработка действий командиров подразделений, организаторов оказания помощи («моделирование ситуаций, взаимодействие, распределение ролей) [9, 35].
Опыт показывает, что абсолютное большинство людей, не имеющих медицинского образования, не знает, где проходят магистральные сосуды, как дышат легкие, как реагируют зрачки на свет, как изменяется сердечная деятельность при травматическом шоке, о чём свидетельствует ликворея... Отсюда - неспособность оценить состояние пострадавшего и, значит, выбрать рациональную последовательность действий. Поэтому получение базовых прикладных знаний по анатомии и физиологии человека в рамках системы подготовки военнослужащих может способствовать повышению эффективности оказания первой помощи и снижению летальности от потенциально предотвратимых осложнений.
Еще один, редко обозначаемый аспект - психологическая подготовка к необходимости оказания помощи в максимально стрессовых экстремальных ситуациях. Хорошо известны случаи, когда от одного вида раны, крови и осознания страданий раненого он сам и окружающие его люди полностью теряли самообладание или падали в обморок. Следовательно, этой проблеме необходимо уделять самое серьезное внимание.
Во всем мире интенсивно развивается направление биофармакологии, особенно в военной сфере, разрабатываются и применяются фармакологические препараты, улучшающие показатели физической (запредельная выносливость, сила) и психической (повышающие когнитивное восприятие, притупляющие чувство страха, боли и т.п.) деятельности человека, позволяющие выходить за рамки физиологических возможностей. [37-39].
Заключение
Будущее любой страны во многом зависит от того, насколько государство уделяет внимание образованию и здоровью своих граждан.
Постоянно ведущиеся новые разработки в сфере информационных технологий и биоинженерии привели к появлению новых прорывных открытий, позволяющих ускорить процессы лечения (регенерации, восстановления, заживления), а также технологий, например, дистанционных и беспилотных, управляемых искусственным интеллектом, позволяющих максимально приблизить помощь к пораженному, что может значительно повлиять на индустрию здравоохранения.
Несмотря на это, в настоящее время жизненно необходима организация последовательного, преемственного и всеобъемлющего процесса образования, охватывающего широкий круг лиц, подготовленных и способных оказать первую помощь пострадавшему.
Существующий предмет «военно-медицинская подготовка», который входит в курс образовательных программ, необходимо интегрировать с его составной частью - «тактической медициной», устранив разногласия на тему первичности и большей или меньшей важности того или иного предмета.
Обязательным разделом интегрированной программы обучения необходимо выделить - психологическую подготовку, которая для достижения эффективного оказания помощи в экстремальной ситуации оказывается базовой.
Методология ее обучения должна включать максимально приближенную к реальности имитацию стрессовой обстановки, в которой и пострадавший, и оказывающий помощь смогли бы тренировать и воспитывать в себе морально-психологическую устойчивость, достигаемую систематическими целенаправленными тренировками.
Исходя из настоящих реалий, термин «тактическая медицина» неизбежно следует воспринимать как сложившуюся данность, устойчиво вошедшую в нашу повседневную жизнь, как предмет, сформировавшийся в самостоятельную дисциплину. Требуемые для этого шаги - разработка и принятие соответствующих нормативных и законодательных актов, закрепляющих однозначное определение смысла и содержания данного понятия, легализующих мероприятия оказания помощи на всех уровнях применения. В дальнейшем - формирование единой концепции, стандартов и подходов в образовании и здравоохранении.
Список литературы:
Крайнюков П.Е., Самохвалов И.М., Рева В.А. Тактическая медицина - новая концепция для войн «нового типа». Военно-медицинский журнал, 2021. Т 342. № 5. С. 4-17.
Писаренко Л.В., Гуменюк С.А., Потапов В.И. Особенности современных локальных войн и вооруженных конфликтов и про блемы оказания медицинской помощи населению в догоспитальном периоде. Медицина катастроф, 2022. № 4. С. 68-72.
Юсупов А.К., Лубяной В.И. Сущность и классификация войн и военных конфликтов: содержание и анализ проблемы в современных условиях.
Butler F.K.Jr., Hagmann J., Butler E.G. Tactical combat casualty care in special operations. Mil Med., 1996, Aug; № 161, рр. 3-16.
Козолуп А.П. К вопросу о термине «тактическая медицина». Военно-медицинский журнал, 2021. Т 342. № 2. С. 20-24.
Справочник тактической медицины. С-Пб: ВМедА им. С.М. Кирова, 2022. 36 с.
Мазуренко О.В., Рощин Г.Г. Волошин В.О. Тактическая медицина как основной элемент экстренной медицинской помощи при проведении антитеррористических операций. Медицина неотложных состояний, 2014, № 8 (63). С. 96-99.
Holcomb J.B., McMullin N.R., Pearse L., et al. Causes of Death in U.S. Special Operations Forces in the Global War on Terrorism: 2001-2004. Ann. Surg, 2007, v. 245, № 6, рр. 986-991. URL:10.1097/01. sla.0000259433.03754.98
Усов С.А., Шмидт Т.В. Основы тактической медицины: сущность и содержание предмета. Военно-правовые и гуманитарные науки Сибири, 2023. № 1 (15). С. 68-74.
В^к^тше L.H., Baer D.G., Eastridge B.J. et al. Military medical revolution: prehospital combat casualty саге. J. Trauma Acute Сак Surg., 2012, vol. 73, № 6 (Suppl. 5), рр. S372-S377.
Savage E., Forestier C., Withers N., Tien H., Pannell D. Tactical Combat Casualty Care in the Canadian Forces: lessons learned from the Afghan war. Can. J. Surg., 2011, vol. 54, Suppl. 6, рр. 118-123.
Самохвалов И.М., Гончаров А.В., Чирский В.С. [и др.] «Потенциально спасаемые» раненые - резерв снижения догоспитальной летальности при ранениях и травмах. Скорая медицинская помощь, 2019. Т.20. № 3. С.10-17.
Евич Ю.Ю. Тактическая медицина современной иррегулярной войны. Донецкая Народная Республика, 2016. 111 с.
Зайцев Д.В., Федоров К.С., Межин И.А., Катулин А.Н. Первая помощь (тактическая медицина) в условиях боевых действий. Учебно-методическое пособие. М., 2022. 114 с.
Самохвалов И.М., Шелепов А.М., Северин В.В. [и др.] Современные подходы к изучению санитарных и безвозвратных потерь хирургического профиля в военных конфликтах. Военно-медицинский журнал, 2016. Т. 337. № 5. С.10-16.
Лупенцов В.А., Каменская Е.В., Панов Н.И., Максимов Д.Н. Первая помощь при повреждении крупных кровеносных сосудов. - В сборнике: Совершенствование системы организации повседневной деятельности в соединениях, воинских частях и организациях Министерства обороны Российской Федерации. Проблемные вопросы и пути их решения. Материалы IV Всероссийской научно-практической конференции. Омск, 2023. С. 168-176.
Приказ Министра обороны Российской Федерации от 09.12.2022 № 760 «Об утверждении Перечня состояний, при которых оказывается первая помощь военнослужащим Вооруженных Сил Российской Федерации, войск национальной гвардии Российской Федерации, спасательных воинских формирований Министерства Российской Федерации по делам гражданской обороны, чрезвычайным ситуациям и ликвидации последствий стихийных бедствий, Службы внешней разведки Российской Федерации, органов федеральной службы безопасности, органов государственной охраны, органов военной прокуратуры, военных следственных органов Следственного комитета Российской Федерации, Главного управления специальных программ Президента Российской Федерации в условиях военного времени, ведения военных (боевых) действий, выполнения боевых (учебно-боевых), служебно-боевых (оперативно-служебных) задач в области обороны, а также правил ее оказания»
Кульнев С.В., Журавлев В.К., Таранов С.П., Елизарьев С.В., Рева В.А. Первая помощь военнослужащим в боевых условиях - организационно-правовой аспект. Известия Российской военно-медицинской академии, 2020. Т. 39. № 4. С. 3-10.
Lamont Т, Surkitt-Parr M., Scarpello J. et al. Insertion of chest drains: summary of a safety report from the National Patient Safety Agency BMJ, 2009, № 339, рр. b4923.
Helling T., Gyles N., Eisenstein C. Complications following blunt and penetrating injuries in 216 victims of chest trauma requiring tube thoracostomy. Journal of Trauma, 1989, № 10(29), рр. 1367-1370.
Millikan J., Moore E., Steiner E. et al. Complications of tube thoracostomy for acute trauma. Am J Surg, 1980, № 140, рр. 738-741.
Akoglu H., Akoglu E., Evman S. et al. Determination of the appropriate catheter length and place for needle thoracostomy by using computed tomography scans of pneumothorax patients. Injury, 2013, Sep; № 44 (9), рр. 1177-1182.
Chan L., Reilly K., Henderson C. et al. Complication rates of tube thoracostomy. Am J Emergency Med, 1997, № 4(15), рр. 368-370.
Etoch S., Bar-Natan M., Miller F. et al. Tube thoracostomy. Factors related to complications. Arch Surg., 1995, № 130, рр. 521-525.
Laan D., Vu T., Thiels C. et al. Chest wall thickness and decompression failure: A systematic review and meta-analysis comparing anatomic locations in needle thoracostomy. Injury, 2016, Apr; № 47 (4), рр. 797-804.
The Advanced Trauma Life Support. Student Course Manual. Tenth edition. American College of Surgeons, 2018. 474 p.
Салимов Д.Ш., Воробьев А.А., Веденин Ю.И., Крайнюков П.Е., Глушков И.В. Особенности дренирования плевральной полости при проникающих ранениях груди на этапах оказаниях медицинской помощи. Учебное пособие. Волгоград, 2022. 40 с.
Самохвалов И.М., Головко К.П., Чуприна А.П. [и др.] Проблема устранения открытого и напряженного пневмоторакса на передовых этапах медицинской эвакуации и пути ее решения. Военно-медицинский журнал, 2020. Т. 341. № 3. С. 23-32.
Лупенцов В.А., Куликовских И.Р., Шовкун М.А., Рахмонов Ф.К. Тактическая медицина: первая помощь, доврачебная помощь. - В сборнике: Совершенствование системы организации повседневной деятельности в соединениях, воинских частях и организациях Министерства обороны Российской Федерации. Проблемные вопросы и пути их решения. Материалы IV Всероссийской научно-практической конференции. Омск, 2023. С. 189-195.
Усов С.А., Шмидт Т.В. Эволюция оказания догоспитальной помощи раненым в бою за 20 лет 21-го века и обучение курсантов оказанию первой помощи при боевой травме. Военно-правовые и гуманитарные науки Сибири, 2022. № 2 (12). С. 129-137.
Приказ Министерства здравоохранения Российской Федерации от 28 октября 2020 года № 1165н «Об утверждении требований к комплектации лекарственными препаратами и медицинскими изделиями укладок и наборов для оказания скорой медицинской помощи» (в ред. Приказа Минздрава России от 13.04.2023 № 160н).
Походяев С.В., Красноштанов А.Е. Эшелонирование тактической аптечки. В сборнике: Совершенствование системы организации повседневной деятельности в соединениях, воинских частях и организациях Министерства обороны Российской Федерации. Проблемные вопросы и пути их решения. Материалы IV Всероссийской научно-практической конференции. Омск, 2023. С. 158-163.
IFAK Contents: What Soldiers Have in their Individual First Aid Kits.
Мирошниченко Ю.В., Самохвалов И.М., Ивченко Е.В. [и др.] Сравнительная характеристика отечественных и зарубежных средств оказания первой помощи на поле боя и в очаге чрезвычайной ситуации. Военно-медицинский журнал, 2016. Т. 337. № 9. С. 18-27.
Кузьмин С.А., Григорьева Л.К. Организация занятий по основам тактической медицины с гражданами оренбургской области, призванными на военную службу в рамках проведения частичной мобилизации. Медицина катастроф, 2022. № 4. С. 50-52.
Скорик Ю.В., Зарипова З.А. Тактико-специальная медицинская подготовка. Огнестрельные ранения. Часть 1. М. : Перо, 2022. 76 с.
Елизарьев С.В., Кадыров С.К., Кухталев В.В. Вопросы совершенствования подготовки военнослужащих по оказанию первой помощи на поле боя в современной войне. Известия Российской военномедицинской академии, 2020. Т. 39. № S4. С. 226-228.
Жданов А.Б., Серегин А.А., Андрющенко А.П. Особенности подготовки разведывательных подразделений к выживанию в горных условиях. - Направление развития горной подготовки и видов спорта, проводимых в горной местности. Сборник статей Межведомственной научно-практической конференции. Санкт-Петербург, 2022. С. 43-47.
Сведения об авторах:
Крайнюков Павел Евгеньевич - доктор медицинских наук, доктор военных наук, доцент, генерал-майор медицинской службы. Начальник ФКУ «Центральный военный клинический госпиталь им. П.В. Мандрыка» Министерства обороны Российской Федерации, 107014, Россия, Москва, Большая Оленья 8А; профессор кафедры госпитальной хирургии с курсом детской хирургии ФГБОУ ВО «Российский университет дружбы народов», 117198, Россия, Москва
Кокорин Виктор Викторович - кандидат медицинских наук, доцент, доцент кафедры грудной и сердечно-сосудистой хирургии с курсами рентгенэндоваскулярной хирургии, хирургической аритмологии и хирургических инфекций Института усовершенствования врачей ФГБУ «НМХЦ им. Н. И. Пирогова» Министерства здравоохранения Российской Федерации, 105203, г. Москва; старший ординатор хирургического отделения ФКУ «Центральный военный клинический госпиталь им. П.В. Мандрыка» Министерства обороны Российской Федерации, 107014, Россия, Москва, Большая Оленья 8А
Травин Николай Олегович - доктор медицинских наук, доцент, сердечно-сосудистый хирург. ФКУ «Центральный военный клинический госпиталь им. П.В. Мандрыка» Министерства обороны Российской Федерации, 107014, Россия, Москва, Большая Оленья 8А
Рыбкин Василий Вадимович - старший ординатор Центра анестезиологии и реанимации, интенсивной терапии ФГКУ «354 военный клинический госпиталь (военного округа) Центрального военного округа» Министерства обороны Российской Федерации, 620144, Россия, Екатеринбург, ул. Декабристов, 87
Теги: тактическая медицина
234567 Начало активности (дата): 07.04.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: первая помощь; поле боя; догоспитальная помощь; предотвратимые потери; военно-медицинская подготовка; тактическая медицина; военнослужащие
12354567899
Похожие статьи
Хирургическое лечение пациентов с тяжелыми формами идиопатического сколиоза(обзор литературы)Рентген на дому 8 495 22 555 6 8
Несращения переломов ладьевидной кости и методы лечения при SNAC-синдроме
Оптимальный метод латеральной удлиняющей остеотомии пяточной кости: томографическое исследование среди населения России
Повреждения тазового кольца



