 30.09.2024
30.09.2024
Коррекция нарушенного метаболизма костной ткани - составляющая комплексной терапии хронического посттравматического остеомиелита длинных костей
Генез костно-суставной инфекции не ограничивается локальным разрушением костной ткани. Влияние патогена на ремоделирование кости снижает эффективность общепринятых лечебных мероприятий
Введение
Несмотря на увеличение числа публикаций, посвященных особенностям патогенеза хронического посттравматического остеомиелита, результаты лечения остаются далекими от оптимальных.
В отличие от гнойновоспалительных заболеваний мягкотканых структур, генез костно-суставной инфекции не ограничивается разрушением (лизисом) костной ткани в зоне повреждения [1, 2]. Одновременно происходит нарушение ремоделирования в костной ткани всего сегмента, которое характеризуется превалированием резорбции над костеобразованием за счет повышенного синтеза лигандов RANK-L и их растворимой формы (sRANK-L) в сочетании со снижением продукции остеопротегерина [3]. Снижение интенсивности костеобразования происходит, как полагают некоторые исследователи, за счет усиления некроза и апоптоза остеобластов. Данный эффект продемонстрирован для поражений, вызываемых наиболее изученным патогеном - золотистым стафилококком [3-5], однако этот механизм не исключается и для других патогенов. Подобное нарушение метаболизма характеризуется определенными отклонениями маркеров ремоделирования. Так, ранее [1] было отмечено, что наряду с повышением маркеров резорбции (концевого телопептид коллагена I типа, P-Cross Laps и соотношения ДПИД/креатинин) у пациентов с хроническим посттравматическим остеомиелитом снижается уровень остеокальцина, являющегося маркером костеобразования. Эти отклонения связывают с изменениями и извращениями иммунного ответа за счет изменения баланса воспалительных интерлейкинов и иных цитокинов [3, 5-9].
Перечисленные факторы переводят проблему костно-суставной (ортопедической) инфекции в разряд патологий, требующих мультидисциплинарного подхода в лечении.
Цель исследования: демонстрация эффективности применения альфа- кальцидола, оссеин-гидроксиапатитного комплекса и бисфосфоната в комплексе с общепринятым протоколом лечения ложных суставов длинных костей на фоне хронического остеомиелита.
Клинический случай
Пациент, 28 лет, поступил в отделение с жалобами на боль и функционирующий свищ в области нижней трети правого бедра, нарушение опороспособности правой нижней конечности.
По данным анамнеза, травму получил в результате падения с высоты около 5 м в сентябре 2017 г., доставлен в стационар по месту жительства, где диагностирован открытый многооскольчатый внутрисуставной перелом дистального метаэпифиза левой бедренной кости со смещением отломков. После первичной хирургической обработки пациенту наложена система скелетного вытяжения за бугристость левой большеберцовой кости. Через 2 недели выполнено оперативное вмешательство: остеосинтез левой бедренной кости в аппарате Илизарова (спицевой компоновки) с фиксацией левой голени. В послеоперационном периоде отмечен прогрессирующий болевой синдром, отек в области дистального отдела левого бедра и коленного сустава с последующим развитием гнойно-воспалительного процесса с расхождением швов и формированием свищевого хода.
Проводились многократные этапные санирующие оперативные вмешательства. Через полтора месяца после остеосинтеза выполнен перемонтаж аппарата внешней фиксации.
Однако у пациента сохранялся выраженный болевой синдром, воспалительный процесс не был купирован. Консервативное лечение (антибактериальное, инфузионное) - без эффекта. Данные о результатах микробиологических исследований и получаемой антибактериальной терапии при госпитализации в нашу клинику пациентом не предоставлены.
Анамнез жизни: убедительных данных за наличие хронических заболеваний не выявлено.
Локальный статус при поступлении: передвигается при помощи средств дополнительной опоры (костыли), хромая на левую нижнюю конечность. Левое бедро и голень фиксированы в аппарате Илизарова, аппарат нестабилен.
Выраженный отек бедра и голени. Наблюдаются признаки воспаления кожи и подкожной клетчатки в местах выхода фиксирующих элементов. На передней поверхности дистального отдела бедра послеоперационный продольный рубец длиной 7 см, вокруг которого наблюдается гиперемия и гипертермия кожи. Движения в коленном суставе «качательные» в пределах 5°, движения в левом тазобедренном и голеностопном суставах - в полном объеме, безболезненные. Пальцы левой стопы теплые, движения и чувствительность в них сохранены.
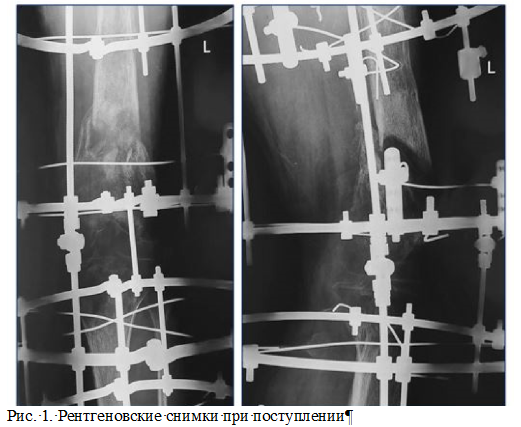
Диагноз при поступлении: ложный сустав дистального отдела левой бедренной кости, осложненный хроническим остеомиелитом, обострение. Состояние после чрескостного остеосинтеза левой бедренной кости и фиксации левой голени. Нестабильность фиксирующих элементов аппарата внешней фиксации (рис. 1).
Послеоперационный период протекал гладко. Укорочение левой нижней конечности на счет бедра составило 3 см.
Остеосинтез был осуществлен с соблюдением всех правил биомеханически обоснованной фиксации. Гибридная компоновка аппарата внешней фиксации применялась с целью снижения напряжения, так как в случае спи- цевой фиксации механическое напряжение в костной ткани в несколько раз выше, чем при использовании стержневой фиксации [10].
Стоит отметить, что из-за ограничения движений в левом коленном суставе дистальный отломок бедренной кости совместно с голенью обладал рычаговыми свойствами, и фиксация нижнего отломка только на одном уровне не позволяла обеспечить достаточной стабильности отломков в аппарате внешней фиксации. Кроме того, низкая плотность костной ткани в перспективе могла привести к нестабильности аппарата. В связи с вышеуказанным было принято решение о создании дополнительного модуля фиксации на левой голени.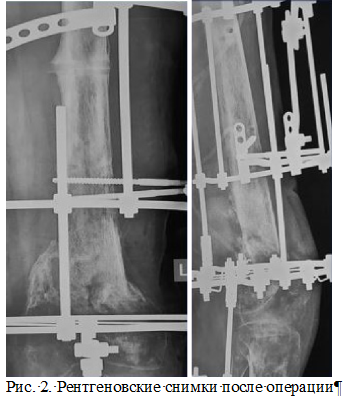 Рис. 2. Рентгеновские снимки после операции
Рис. 2. Рентгеновские снимки после операции
При микробиологическом исследовании интраоперационного материала выявлен рост Staphylococcus aureus с хорошей чувствительностью к антибиотикам за исключением Эритромицина и Клиндамицина. Пациенту назначен Ванкомицин 1,0 г х 2 внутривенно, 10 дней. Одновременно проводилась инфузионная, антикоагулянтная и симптоматическая терапия (этилметилгид- роксипиридина сукцинат 500 мг + NaCl 0,9 % 500 мл внутривенно капельно; аскорбиновая кислота 50 мг + NaCl 0,9 % 100 мл внутривенно капельно; ри- вароксабан 10 мг в день; Кетопрофен 2,0 мл х 2; омепразол 20 мг в сутки).
Через 6 месяцев, в мае 2019 г., повторная госпитализация. Выполнен демонтаж модуля аппарата наружной фиксации с голени. На контрольных рентгенограммах через 2 месяца после демонтажа модуля с левой голени (8 месяцев после остеосинтеза в нашем лечебном учреждении) выявлены признаки замедленной консолидации: отсутствие признаков костной мозоли на боковой проекции, склероз замыкательных пластинок (рис. 3). Также при проведении клинической пробы (расслабление узлов аппарата внешней фиксации в области консолидации ложного сустава) выявлена патологическая подвижность в нижней трети левого бедра, сопровождаемая болевым синдромом.
В этот период впервые (через 22 месяца после травмы и спустя 8 месяцев после операции в нашем лечебном учреждении) проведена оценка метаболического статуса (табл. 1) костной ткани (оценка в крови кальция общего, Са++, фосфора, щелочной фосфатазы, креатинина, паратиреоидного гормона, остеокальцина, P-Cross Laps, 25(OH)D3 и исследование кальция и фосфора суточной мочи, дезоксипиридинолина (ДПИД) в утренней порции мочи). Для исключения системного остеопороза выполнена двухэнергетическая рентгеновская абсорбциометрия DEXA (Денситометр Lunar) с оценкой показателя чувствительности (устойчивости) микробов к антимикробным веществам (МПК) в L1-L4 и шейках бедренных костей. Результаты представлены в табл. 2.
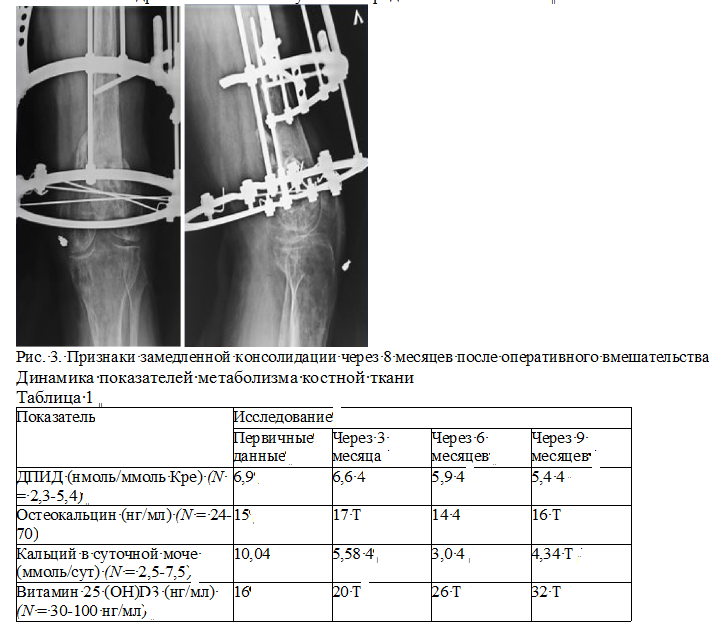
Как видно из табл. 1, у пациента имел место выраженный гиповитаминоз D-гормона (25(OH)D3 16 нг/мл; норма 30-100 нг/мл), повышена интенсивность резорбции (ДПИД утренней мочи 6,9 нмоль/ммоль Кре; норма 2,3-5,4).
Выявленное повышение уровня кальция суточной мочи (10,04 ммоль/сут; норма 2,5-7,5), также расценивалось как проявление усиления резорбции. Маркер костеобразования (остеокальцин) оказался сниженным (15 нг/мл; норма 24-70). Показатели гомеостаза кальция и фосфора сохранялись в пределах нормы. По результатам рентгеновской денситометрии системный остеопороз был исключен, но МПК проксимального отдела правого и левого бедра отличались: справа дефицит МПК был в пределах ошибки метода измерения, слева - превышал ошибку и достигал уровня -1,2 SD (0,954 г/см2). Это снижение минеральной плотности было расценено нами как следствие потери костной массы в сегменте из-за снижения нагрузки на эту конечность и влияния воспаления на метаболизм костной ткани всего сегмента: следствие нарушений ремоделирования кости с превалированием резорбции.
В октябре 2019 г. пациенту выполнена повторная операция: экономная резекция зоны ложного сустав левой бедренной кости. Перемонтаж аппарата внешней фиксации на левом бедре с модулем на голени (рис. 4).
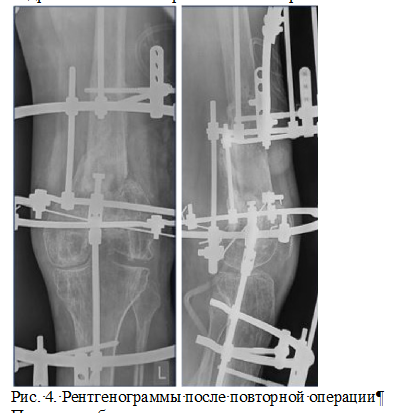
При микробиологическом исследовании интраоперационного материала выявлен Staphylococcus aureus с хорошей чувствительностью. Антибактериальная терапия Цефуроксим 750 мг х 3 внутримышечно 10 дней, также проводилась инфузионная, антикоагулянтная и симптоматическая терапия. В отличие от предыдущей госпитализации, одновременно была назначена терапия, направленная на коррекцию D-дефицита: Альфакальцидол - 0,75 мкг в сутки; оссеин-гидроксиапатитный комплекс - 1 таблетка 2 раза в день. В том числе, опираясь на полученные данные о наличии у пациента локального остеопороза, а также лабораторных признаков повышенной интенсивности резорбции костной ткани (ДПИД утренней мочи 6,9 нмоль/ммоль Кре; норма 2,3-5,4), согласно протоколу № 1 этического комитета Национального медицинского исследовательского центра травматологии и ортопедии имени Н. Н. Приорова от 03.03.2019, было принято решение о применении off-label терапии препаратом #Золендроновая кислота (**) - внутривенно, 5 мг/100 мл однократно. Исследование выполнено в соответствии с этическими стандартами Хельсинкской декларации Всемирной медицинской ассоциации с поправками Министерства здравоохранения РФ. У пациента получено информированное согласие на проведение исследования и публикацию данных без идентификации личности.
Динамика показателей метаболизма костной ткани, отражающих реакцию нарушенного метаболизма костной ткани, на проводимую терапию представлена в табл. 1. Показатели оценивались каждые 3 месяца.
При рентгенологическом обследовании через 9 месяцев после операции подтверждена консолидация псевдоартроза левой бедренной кости (рис. 5).
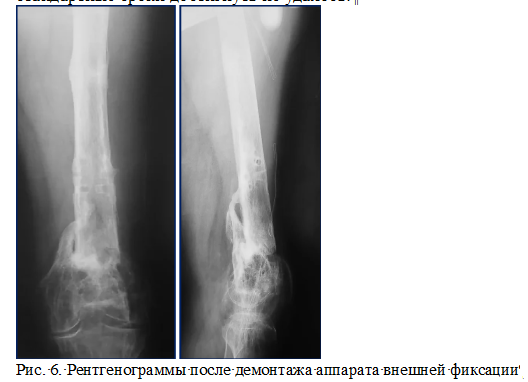
Выполнен демонтаж аппарата внешней фиксации с левого бедра и голени (рис. 6).
Обсуждение
Данное наблюдение демонстрирует, что принятая в большинстве профильных центров и отделений тактика лечения посттравматического остеомиелита, базирующаяся на хирургическом лечении и антибактериальной терапии, не может считаться достаточной, так как не учитывает проблему формирования метаболических нарушений костной ткани в условиях инфекционного процесса.
В наблюдаемом случае применение общепринятого протокола лечения, который не учитывает нарушения метаболических процессов в костной тканина фоне хронического остеомиелита [1, 2], оказалось неэффективным: консолидации ложного сустава в стандартные сроки достигнуть не удалось.
Причиной неудачи, как показала оценка метаболизма костной ткани, оказалось нарушение равновесия механизмов ремоделирования: резорбция превалировала над костеобразованием, маркеры которого были снижены относительно нормы. Так как у пациента была исключена сопутствующая патология и прием препаратов, способных оказывать влияние на метаболизм костной ткани, то выявленные отклонения маркеров ремоделирования были расценены как результат влияния хронического воспалительного процесса в левой бедренной кости. Возможный механизм нарушения метаболизма костной ткани на фоне хронического воспаления был предложен ранее [1, 11].
Снижение функции остеобластов и одновременная активация остеокластов приводят к сдвигу физиологичного равновесия костеобразования в сторону резорбции костной ткани, что снижает устойчивость костной ткани к лизису в условиях инфекционного процесса и скорость консолидации после его купирования, что и было продемонстрировано у наблюдаемого пациента.
Во время первого оперативного вмешательства в нашей клинике (в ноябре 2018 г.) использовалась спице-стержневая компоновка. Данный выбор был обусловлен свойствами перелома, который можно классифицировать как двухрычаговый, полифокальный, монополярный, расположенный в дистальном отделе бедренной кости [12]. Кроме того, исходя из возможности потери костной ткани из-за длительной иммобилизации конечности фиксирующие элементы захватывали и смежную область (голень). Тем не менее ни адекватность остеосинтеза, ни проведенная консервативная терапия, входящие в понятие «стандартной терапии», не способствовали консолидации.
Нарушение ремоделирования костной ткани, прежде всего за счет усиления резорбции, стало причиной неудовлетворительного результата. Проявлением нарушения метаболизма костной ткани (рис. 7) было повышение соотношения ДПИД/креатинин, уровня P-cross-laps.
Как следует из вышесказанного, при назначении антирезорбтивного препарата в комбинации с активным метаболитом D-гормона и оссеингидроксиапатинного комплекса после 9 месяцев терапии отмечено снижение резорбции (ДПИД мочи) и экскреции кальция с мочой. Переход интенсивности резорбции на физиологический уровень сопровождался и изменением минеральной плотности (повышением) в области проксимального отдела бедренной кости и нормализацией процесса формирования костной мозоли: полное сращение перелома.
Единственный показатель, нормализации которого не удалось достичь, - это остеокальцин, через 9 месяцев терапии он оставался сниженным, правда надо отметить, что это снижение не увеличилось по сравнению с исходными значениями, хотя назначение бисфосфонатов [13], ожидаемо снижая интенсивность резорбции, снижает с интервалом в 2-3 месяца и костеобразование. Не исключаем, что отсутствие дальнейшего снижения интенсивности костеобразования как реакции на антирезорбтивный препарат связано с тем, что золендроновая кислота использовалась в комбинации с альфакальцидолом. Есть данные, что D-гормон ускоряет синтез коллагена I типа и белков костного матрикса, например остеокальцина и остеопонтина [14]. Он также ингибирует 1а-гидроксилазу и активирует 24-гидроксилазу, что способствует образованию 24,25(OH)2D (диоксивит) - этот минорный активный метаболит витамина D имеет важное значение для заживления микропереломов и формирования микроскопических костных мозолей, повышая тем самым прочность костей [15] и, возможно, образование полноценной мозоли. Следовательно, D-гормон может оказывать положительное влияние на большинство процессов, негативно изменяемых при использовании бисфосфонатов.
Таким образом, последовательное применение у одного пациента «стандартной» терапии (подразумевающей хирургическую санацию очага, биомеханически обоснованный остеосинтез пораженного сегмента и антибактериальную терапию) и методики, включающей в себя, помимо «стандартного» лечения, медикаментозную коррекцию нарушений баланса механизмов ремоделирования костной ткани) выявило преимущество последней.
Заключение
Лечение ложных суставов длинных костей, осложненных хроническим остеомиелитом, с использованием общепринятых методик не во всех случаях обеспечивает положительный результат, даже у пациентов молодого возраста без тяжелых сопутствующих заболеваний.
Нарушения метаболических процессов в костной ткани у этой категории пациентов характеризуется повышением активности процессов резорбции, что приводит к снижению качества кости и ее регенерации.
Назначение терапии, направленной на коррекцию метаболических нарушений как дополнение к общепринятым методам лечения способствует достижению благоприятного результата.
Список литературы
Цискарашвили А. В., Родионова С. С., Миронов С. П. [и др.]. Метаболические нарушения костной ткани у пациентов с переломами длинных костей, осложненных хроническим остеомиелитом // Гений ортопедии. 2019. Т. 25, № 2. С.149-155. doi:10.18019/1028-4427-20
Миронов С. П., Цискарашвили А. В., Горбатюк Д. С. Хронический посттравматический остеомиелит как проблема современной травматологии и ортопедии (обзор литературы) // Гении ортопедии. 2019. Т. 25, № 4. С. 610-621.
Thwaites G. E., Gant V. Are bloodstream leukocytes Trojan Horses for the metastasis of Staphylococcus aureus? // Nat. Rev. Microbiol. 2011. Vol. 9 (3). P. 215-222. doi:10.1038/nrmicro2508
Claro T., Widaa A., O’Seaghdha M., Miajlovic H., Foster T. J., O'Brien F. J., Kerrigan S. W. Staphylococcus aureus protein A binds to osteoblasts and triggers signals that weaken bone in osteomyelitis // PLoS One. 2011. Vol. 6 (4). P. e18748
Mbalaviele G., Deborah V. Novack, Georg Schett, Steven L. Inflammatory osteolysis: a conspiracy against bone // The Journal of Clinical Investigation. 2017. Vol. 127 (6). P. 2030-2039. doi:10.1172/JCI93356
Ruscitti P., Cipriani P., Carubbi F., Liakouli V. [et al.]. The Role of IL-1 in the Bone Loss during Rheumatic Diseases // Mediators of Inflammation. 2015. Vol. 2015. P. 782382. doi:10.1155/2015/782382
Lukens J. R., Gross J. M., Calabrese C., Iwakura Y. [et al.]. Critical role for inflam- masome-independent IL-1B production in osteomyelitis // Proc. Natl. Acad. Sci. U.S.A. 2014. Vol. 111 (3). P. 1066-1071. doi:10.1073/pnas.1318688111
Цискарашвили А. В., Дудченко А. В. Анализ основных элементов фиксации аппарата для внешнего остеосинтеза // Российский журнал биомеханики. 2019. Т. 23, № 3. С. 423-434. doi:10.15593/RZhBiomeh/2019.3.09
Tsiskarashvili A., Zagorodny N., Rodionova S., Gorbatyuk D. Metabolic Disorders in Patients with Chronic Osteomyelitis: Etiology and Pathogenesis // Clinical Implementation of Bone Regeneration and Maintenance. 2020. June 5th, IntechOpen.
Шумский А. А., Родионова С. С. Снижение интенсивности костеобразования на фоне длительного приема бифосфонатов // Остеопороз и остеопатии. 2016. Т. 19, № 2. С. 85.
Lau K. H. W., Baylink D. J. Treatment of 1,25(OH)2D3 (D hormone) deficiency/ resistance with D-hormone and analogs // Osteologie/Osteology. 2001. Vol. 10 (1). P. 28-39.
Yamato H., Okazaki R., Ishii T., Ogata E. [et al.]. Effect of 24R, 25-dihydroxyvitamin D3 on the formation and function of osteoclastic cells // Calcif Tissue Int. 1993. Vol. 52 (3). P. 255-60. doi: 10.1007/BF00298729
Tsiskarashvili A.V., Rodionova S.S., Mironov S.P. [et al.]. Metabolicheskie narusheni- ya kostnoy tkani u patsientov s perelomami dlinnykh kostei, oslozhnennykh khronich- eskim osteomielitom. Geniy ortopedii = Orthopedic genius. 2019;25(2):149-155. (In Russ.). doi:10.18019/1028-4427-20
Mironov S.P., Tsiskarashvili A.V., Gorbatyuk D.S. Chronic post-traumatic osteomyelitis as a problem of modern traumatology and orthopedics (a review of literature). Genii ortopedii = Orthopedic genius. 2019;25(4):610-621. (In Russ.).
Thwaites G.E., Gant V. Are bloodstream leukocytes Trojan Horses for the metastasis of Staphylococcus aureus? Nat. Rev. Microbiol. 2011;9(3):215-222. doi:10.1038/nrmicro2508
Claro T., Widaa A., O’Seaghdha M., Miajlovic H., Foster T.J., O'Brien F.J., Kerrigan S.W. Staphylococcus aureus protein A binds to osteoblasts and triggers signals that weak-en bone in osteomyelitis. PLoS One. 2011;6(4):e18748
Kader A., Simm R., Gerstel U., Morr M., Romling U. Hierarchical involvement of various GGDEF domain proteins in rdar morphotype development of Salmonella enterica serovar Typhimurium. Molecular microbiology. 2006;60(3):602-616.
Ruscitti P., Cipriani P., Carubbi F., Liakouli V. [et al.]. The Role of IL-1 in the Bone Loss during Rheumatic Diseases Mediators of Inflammation. 2015;2015:782382. doi:10.1155/2015/782382
Lukens J.R., Gross J.M., Calabrese C., Iwakura Y. [et al.]. Critical role for inflam- masome-independent IL-1B production in osteomyelitis. Proc. Natl. Acad. Sci. U.S.A. 2014;111(3):1066-1071. doi: 10.1073/pnas.1318688111
Tsiskarashvili A.V., Dudchenko A.V. Analysis of the main elements of fixation of the device for external osteosynthesis. Rossiyskiy zhurnal biomekhaniki = Russian journal of biomechanics. 2019;23(3):423-434. (In Russ.). doi:10.15593/RZhBiomeh/2019.3.09
Tsiskarashvili A., Zagorodny N., Rodionova S., Gorbatyuk D. Metabolic Disorders in Patients with Chronic Osteomyelitis: Etiology and Pathogenesis. Clinical Implementation of Bone Regeneration and Maintenance. 2020. June 5th, IntechOpen.
Shumskiy A.A., Rodionova S.S. Decrease in the intensity of bone formation against the background of long-term use of bisphosphonates. Osteoporoz i osteopatii = Osteoporosis and osteopathy. 2016;19(2):85. (In Russ.)
Lau K.H.W., Baylink D.J. Treatment of 1,25(OH)2D3 (D hor-mone)deficiency/ resistance with D-hormone and analogs. Osteologie/Osteology. 2001;10(1):28-39.
Yamato H., Okazaki R., Ishii T., Ogata E. [et al.]. Effect of 24R, 25-dihydroxyvitamin D3 on the formation and function of osteoclastic cells. Calcif Tissue Int. 1993;52(3):255-60. doi: 10.1007/BF00298729
Информация об авторах
Арчил Важаевич Цискарашвили - кандидат медицинских наук, заведующий отделением последствий травм опорно-двигательной системы и костно-суставной инфекции № 5, Национальный медицинский исследовательский центр травматологии и ортопедии имени Н. Н. Приорова
Александр Юрьевич Тараскин - аспирант, Национальный медицинский исследовательский центр травматологии и ортопедии имени Н. Н. Приорова
Дмитрий Сергеевич Горбатюк травматолог-ортопед, Национальный медицинский исследовательский центр травматологии и ортопедии имени Н. Н. Приорова
Светлана Семеновна Родионова - доктор медицинских наук, профессор, руководитель научно-клинического центра остеопороза, Национальный медицинский исследовательский центр травматологии и ортопедии имени Н. Н. Приорова
Теги: чрескостный остеосинтез
234567 Начало активности (дата): 30.09.2024 18:25:00
234567 Кем создан (ID): 989
234567 Ключевые слова: метаболические нарушения костной ткани, чрескостный остеосинтез, хронический посттравматический остеомиелит
12354567899
Похожие статьи
Повышение эффективности хирургического восстановления больших костных дефектов при посттравматическом остеомиелите конечностейРентген на дому 8 495 22 555 6 8
Частота, факторы, риска, особенности диафизарных несращений длинных костей нижних конечностей
Моносегментарная стабилизация переломов проксимального отдела бедра у пациентов с боевой травмой
Операционная политравма-стартовая позиция для удлинения конечночтей и регуляция роста



