 29.07.2024
29.07.2024
Сравнительный анализ пятилетних результатов применения различных методик лечения разрывов передней крестообразной связки
Первичное восстановление передней крестообразной связки (ПКС) при ее отрывах от бедренной кости с сохранением синовиальной оболочки является показанием для двух конкурирующих методов.
ВВЕДЕНИЕ
Пластика передней крестообразной связки (ПКС) коленного сустава является «золотым стандартом» хирургического лечения переднемедиальной нестабильности, как острой, так и хронической. Результаты данной операции не всегда удовлетворяют пациентов, так как только 50-65 % спортсменов-любите- лей возвращаются к своему уровню физической активности до травмы, а общий процент клинических неудач составляет до 10 % [1-3]. В литературе появляется все больше свидетельств, подтверждающих эффективность ранней первичной пластики ПКС при острых разрывах [4-7]. Ранее опубликованные статьи о первичном восстановлении ПКС при ее разрывах, в частности отрывах от бедренной кости с сохранением синовиальной оболочки и без разволокнения, дают очень разнородные результаты, поэтому показания к первичному восстановлению передней крестообразной связки еще четко не определены [8-12].
Динамическая интралигаментарная стабилизация (ДИС) представляет собой метод, основанный на первичном сшивании ПКС с усилением силы контакта в месте шва полиэтиленовой нитью, фиксированной к бедренной кости с помощью пуговицы и пружинного устройства в проксимальном отделе большеберцовой кости [13, 14]. Данная конструкция защищает линию шва во время заживления и дает возможность приложения циклических сил при ранней реабилитации, результаты использования этой конструкции были многообещающие, особенно при проксимально расположенном разрыве (в пределах проксимальной трети ПКС) [5, 15]. Ранние результаты данных методик изучены и представлены в ряде публикаций [16-18].
Цель работы — оценить пятилетние результаты ДИС в сравнении с ранней пластикой ПКС коленного сустава.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проведено на базе Оренбургского областного клинического центра хирургии и травматологии (ООКЦХТ) с 2018 по 2023 г.
Критерии включения: возраст от 18 лет, свежие травмы (не более 14 дн.), полные разрывы ПКС, высокий уровень двигательной активности до травмы, по шкале Тегнера не ниже 5 (1-9).
Критерии невключения: острые или хронические инфекции, локальные или общие заболевания мышц, повреждения коллатеральных связок и нервов, остеоартроз коленного сустава любой стадии, остеопороз, переломы костей коленного сустава и их последствия. Профессиональных спортсменов в исследование не включали. При нежелании продолжить исследование или неявке на контрольный осмотр пациента исключали из исследования.
Пациентам, поступающим на лечение с острой закрытой травмой коленного сустава, выполняли рентгенологическое исследование, при котором исключали патологию костной ткани. Затем в сроки до 10 дн. выполняли МРТ-исследование и при выявлении полного повреждения ПКС предлагали участвовать в исследовании, заключавшемся в раннем артроскопическом восстановлении передней крестообразной связки и санации других повреждений сустава. Пациентам объясняли суть исследования, информировали о том, что окончательное решение будет принято при артроскопической диагностике повреждений: при отсутствии противопоказаний будет выполнена ДИС, при ее невозможности будет выполнена пластика ПКС сухожильными аутотрансплантатами из подколенных мышц, поврежденные мениски будут либо восстановлены швами, либо резецированы.
Все пациенты подписали информированное согласие, исследование утверждено локальной экспертной комиссией (протокол ЛЭК от 20.01.2018 № 6).
Всего отобрано и включено в исследование 77 пациентов, из них 5 (6,5 %) пациентов исключено. Статистическому анализу подвергнуты данные 72 пациентов (47 мужчин и 25 женщин), средний возраст — (30,9 ± 8,5) года (от 18 до 45 лет). Левый коленный сустав поврежден у 25 пациентов, правый — у 47 (соотношение левый/правый — 1:1,9). Давность травмы в обеих группах составила от 3 до 21 сут. (10,6 ± 5,0). По механизму травмы были бытовые (падение) — 26 пациентов (36,1 %), спортивные — 46 пациентов, все спортсмены-любители (63,9 %,): горные лыжи — 16 (22,2 %), футбол — 13 (18,2 %), хоккей — 6 (8,3 %), легкая атлетика — 6 (8,3 %), баскетбол — 5 (6,9 %).
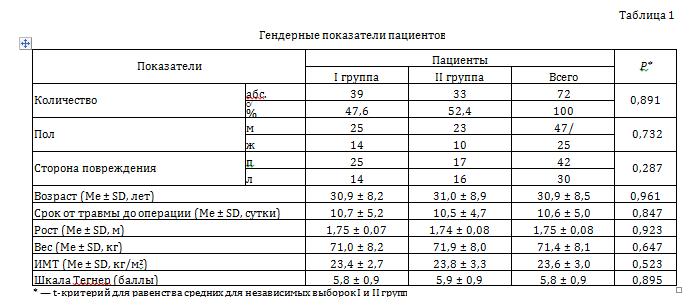
Средний рост —(175,7 ± 8,0) см, средний вес — (71,4 ± 8,1) кг, средний индекс массы тела (ИМТ) — (23,6 ± 3,0) кг/м2, уровень активности по шкале Тегнера до травмы не ниже 5 (1-9), среднее значение — (5,8 ± 0,9), при сравнении средних величин между группами исследования статистически значимой разницы не выявлено (табл. 1).
Типичную артроскопию коленного сустава выполняли под спинальной анестезий с применением жгута через два типичных порта, осматривали культи ПКС. При осмотре ПКС и выявлении повреждения типа A или B по классификации А. Ateschrang [16] проводили динамическую интралигаментарную стабилизацию (ДИС) с фиксатором Ligamys® (Mathys Ltd. Bettlach Switzerland) по типичной технике [17]. При повреждении типа C по классификации А. Ateschrang выполняли все необходимые диагностические внутрисуставные манипуляции, удаляли культи ПКС. При повреждении менисков (57 случаев из 72; внутренний — 39 случаев, наружный — 18) в «красной зоне» осуществляли шов мениска (23 случая), в остальных случаях (34 из 57) резецировали оторванную часть. Далее из отдельного разреза длиной 4 см в проекции сухожилий приводящих мышц выделяли, забирали и формировали трансплантат из двух сухожилий, сложенных вдвое (4-пучковый аутотрансплантат). Техника пластики ПКС была типичной с формированием бедренного канала через антромедиальный доступ, фиксация бедренного конца биодеградируемыми винтами Milagro Advance (DePuy) 6-10 * 23 мм, большеберцовая фиксация винтами Milagro Advance (DePuy) 6-10 * 30 мм [18]. Послеоперационная реабилитация в обеих группах не отличались.
В исследовании применяли визуально-аналоговую шкалу боли (ВАШ, 10-балльную), нумерологическую 10-балльную шкалу удовлетворенности пациентов (НШУ пациента: 1 — полная неудовлетворенность и 10 — полная удовлетворенность), шкалы Тегнера (Tegner) и Лисгольма (Lysholm), тесты проводили через 6 и 12 мес. после операции. Тест переднего выдвижного ящика (ПВЯ) оценивали с помощью артрометра КТ-1000 (MEDmetric, Сан-Диего, Калифорния, США) при сгибании коленного сустава на 30° ежегодно в течение 5 лет. Результат считали отрицательным при переднем смещении не более 5 мм и отрицательном тесте Лахмана в сравнении с неповрежденным коленом. Измерения выполняли троекратно, среднее значение высчитывали и результат заносили в базу данных. Рецидив передней нестабильности коленного сустава считали при повторной травме на основании клинического обследования (при ПВЯ в переднезаднем направлении более 5 мм) и положительном тесте Лахмана, МРТ и результатам последующего оперативного артроскопического лечения, при отсутствии травмы — при ежегодном обследовании (ПВЯ более 5 мм и положительном тесте Лахмана).
Для проверки статистической значимости полученных данных использовали двусторонний t-критерий Стьюдента для двух независимых выборок, на основании которого находили p-значение в программе IBM SPSS Statistics 22. Кривую Каплана - Мейера использовали для определения частоты неудач лечения (рецидив переднемедиальной нестабильности коленного сустава) при восстановлении одиночных (ДИС) и пластики ПКС при множественных разрывах. Различия между обеими группами проверены с использованием логрангового (Log Rank (Mantel - Cox)) теста. Апостериорный анализ мощности с учетом приведенных ниже размеров выборки и разницы показателей в группах, наблюдаемых при а = 0,05, составил 0,96. При p > 0,05 различия считали статистически незначимыми.
РЕЗУЛЬТАТЫ
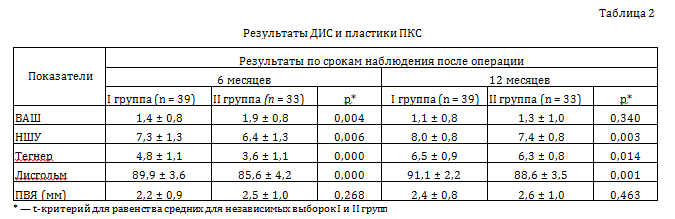
Болевой синдром после операции у пациентов обеих групп в первые дни был достаточно выраженным, что обусловило необходимость мультимодальной аналгезии, но к сроку в 6 мес. регрессировал и был у пациентов I группы меньше, чем у пациентов II группы (I группа — (1,4 ± 0,8), II группа — (1,9 ± 0,8), p = 0,004). К 12 мес. и далее средний балл по шкале ВАШ находился на одинаковом уровне, статистической разницы не выявлено: (1,1 ± 0,8) и (1,3 ± 1,0), p = 0,340.
Удовлетворенность пациентов операцией (НШУ) в срок 6 мес. после операции в I группе составила (7,3 ± 1,3) балла, значительно превысив показатель II группы (6,4 ± 1,3) при p = 0,006, при этом 8 (20,5 %) пациентов оценили свое состояние в максимальные 10 баллов, что не отмечено в контрольной группе. В дальнейшем к 12 мес. удовлетворенность результатом операции по средним величинам достигала в I группе (8,0 ± 0,8) балла, во II — (7,4 ± 0,8) при p = 0,003.
Данный показатель перекликается с тестом уровня активности Тегнера, который в 6 мес. статистически значимо снижался по сравнению с предоперационным в обеих группах, но между группами имела место статистически значимая разница на 25 % (р < 0,001), к 12 мес. после операции показатели данного теста снова возвращались к уровню до травмы и даже выше, разница между группами была минимальная, но статистически значимая: I группа — (6,5 ± 0,9 балла), II группа — (6,3 ± 0,8) при р = 0,014.
Результаты по шкале Лисгольма в 6 мес. после операции в обеих группах находились на уровне немного ниже 90 баллов (I группа — (89,9 ± 3,6) балла, II группа — (85,6 ± 4,2), р < 0,001), к сроку 12 мес. после операции выходили на более высокий уровень, при этом в группе ДИС — (91,1 ± 2,2) балла, при пластике ПКС — (88,6 ± 3,5), при статистически значимой разнице между группами р = 0,001 (табл. 2).
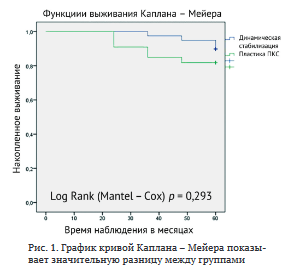
Тест ПВЯ составлял не более 2-3 мм на всех сроках динамического наблюдения в обеих группах, повторных травм у пациентов в течение 12 мес. после операции не было. При контрольных осмотрах и динамическом наблюдении в течение пяти лет (один раз в каждые 12 мес. на протяжении 60 мес.) рецидивы переднемедиальной нестабильности коленного сустава выявлены у 10 пациентов (13,9 %), при этом у четырех пациентов их I группе, что составило 10,3 % от всех пациентов I группы. Факт повторной травмы пациенты отрицали. Во II группе шесть пациентов имели рецидив переднемедиальной нестабильности (18,2 %), но у них в четырех случаях имела место повторная травма (12,1 % от всей группы), и в двух случаях (6,1 %) причину рецидива установить не удалось (рис. 1).
ОБСУЖДЕНИЕ
Долгое время тактика отсроченной пластики ПКС была доминирующей, однако недавно интерес к первичному шву ПКС возобновился, что требует обсуждения и, возможно, пересмотра показаний к хирургическим вмешательствам по поводу свежих разрывов передней крестообразной связки, особенно проксимальных [8, 9, 15].
Однако для обоснования показаний для первичного восстановления ПКС необходимо, чтобы результаты были сопоставимыми с «золотым стандартом» — пластикой ПКС. В сравнительном проспективном рандомизированном исследовании B. Schliemann et al. [11] показали, что пациенты с ДИС после операции раньше восстанавливали активность и достигали более высокого уровня в течение первого послеоперационного года. По функциональным оценкам (шкалы IKDC и Лисгольма) средние значения существенно не отличались между пластикой ПКС и ДИС [11]. В данном исследовании частота рецидивов нестабильности в течение 2,5 лет после DIS составила 17,7 %, это несколько выше по сравнению с другими исследованиями.
S. Kohl et al. обнаружили частоту повторного разрыва в 6 % и сохранение нестабильности у 4 % из 50 пациентов в течение двух лет наблюдения [5]. P. Henle et al. сообщили о частоте рецидивов разрыва 2,9 % и остаточной нестабильности 1,1 % [4]. В другом исследовании P. Henle et al. сообщили о повторных операциях по восстановлению ПКС в 11 % из 96 случаев, при сроках наблюдения не менее двух лет [14]. M. Meister et al. сообщили о частоте рецидивов 15 % в течение одного года [12]. M. Osti et al. упомянули, что общий процент рецидивов составляет 17,5 % [19]. Из результатов настоящего исследования очевидно, что общий процент неудач в 17,7 % довольно высок по сравнению с пластикой ПКС, при которой, по данным метаанализа, частота рецидивов составляет от 3 до 7 % случаев [20].
Однако следует подчеркнуть, что многие исследования, посвященные пластике ПКС, бессимптомное течение остаточной нестабильности колена трактуют как неудачу, отождествляя ее с рецидивом или разрывом [8, 20, 21, 22].
Причиной этого является нестабильность сустава, поэтому соответствующая частота рецидивов выше.
Исследование исходов применения ДИС показывает, что результат лечения проксимальных разрывов передней крестообразной связки при неповрежденной синовиальной оболочке может быть, по крайней мере, таким же хорошим, как при пластике ПКС. А удаление разорванной крестообразной связки с неповрежденной синовиальной оболочкой и замена ее трансплантатом может быть ненужным и слишком агрессивным подходом. Предпосылка к хорошему результату может быть связана с сохранением кровоснабжения паутинистыми перилигаментозными капиллярами в синовиальной оболочке, которые, как известно, обеспечивают основной вклад в кровоснабжение ПКС [23].
Мы понимаем, что размер выборки и количество неудач в нашем исследовании довольно малы, чтобы обеспечить узкие доверительные интервалы. Однако размер когорты приемлем для решения основного вопроса исследования, при котором достигнута достаточная мощность. Также следует подчеркнуть, что всем пациентам в группе проведена ДИС по интраоперационному решению, которое исключает мнение пациента при принятии окончательного решения о методе операции.
Несмотря на эти ограничения, представленные результаты показывают, что первичное восстановление проксимальных разрывов ПКС с сохранением целостности синовиальной оболочки может быть включено в алгоритм принятия решений для пациентов данной группы. Однако отбор пациентов имеет решающее значение. Предыдущие исследования показали более высокий риск рецидивов у молодых пациентов — профессиональных спортсменов, а также у пациентов с разрывом передней крестообразной связки в середине тела [4, 15, 22, 24]. Мы считаем, что особенно важно сохранить кровоснабжение синовиальной оболочки и целостность проксимально оторванной от бедренной кости передней крестообразной связки, которые могут обеспечить ее восстановление и противостоять рецидивам.
ЗАКЛЮЧЕНИЕ
Динамическая интралигаментарная стабилизация в сравнении с ранней пластикой ПКС показывает более быстрое восстановление уровня физической активности в ближайшем периоде после операции, а в отдаленном — меньшее количество рецидивов нестабильности коленного сустава.
Гончаров Е.Н., Коваль О.А., Дубров В.Э. и др. Среднесрочные результаты одномоментного восстановления передней крестообразной и антеролатеральной связок коленного сустава у спортсменов. Травматология и ортопедия России. 2020;26(1):62-71. doi: 10.21823/2311-2905-2020-26-1-62-71
Лычагин А.В., Алиев Р.И., Богатов В.Б. и др. Применение сухожилия длинной малоберцовой мышцы при пластике передней крестообразной связки: биомеханические свойства трансплантата, корреляционные взаимосвязи. Российский журнал биомеханики. 2020:24(4):505-512. doi: 10.15593/RZhBiomeh/2020.4.08
Rousseau R, Labruyere C, Kajetanek C, et al. Complications After Anterior Cruciate Ligament Reconstruction and Their Relation to the Type of Graft: A Prospective Study of 958 Cases. Am J Sports Med. 2019;47(11):2543-2549. doi: 10.1177/0363546519867913
Henle P, Roder C, Perler G, et al. Dynamic Intraligamentary Stabilization (DIS) for treatment of acute anterior cruciate ligament ruptures: case series experience of the first three years. BMCMusculoskelet Disord. 2015;16:27. doi: 10.1186/ s12891-015-0484-7
Kohl S, Evangelopoulos DS, Schar MO, et al. Dynamic intraligamentary stabilisation: initial experience with treatment of acute ACL ruptures. Bone Joint J. 2016;98-B(6):793-8. doi: 10.1302/0301-620X.98B6.35040
van der List JP, DiFelice GS. Preservation of the Anterior Cruciate Ligament: A Treatment Algorithm Based on Tear Location and Tissue Quality. Am J Orthop (Belle Mead NJ). 2016;45(7):E393-E405.
van der List JP, DiFelice GS. Role of tear location on outcomes of open primary repair of the anterior cruciate ligament: A systematic review of historical studies. Knee. 2017;24(5):898-908. doi: 10.1016/j.knee.2017.05.009
Ateschrang A, Ahmad SS, Stockle U, et al. Recovery of ACL function after dynamic intraligamentary stabilization is resultant to restoration of ACL integrity and scar tissue formation. Knee Surg Sports Traumatol Arthrosc. 2018;26(2):589- 595. doi: 10.1007/s00167-017-4656-x
DiFelice GS, van der List JP. Regarding "Acute proximal anterior cruciate ligament tears: outcomes after arthroscopic suture anchor repair versus anatomic single-bundle reconstruction". Arthroscopy. 2017 Apr;33(4):693-694. doi: 10.1016/j.arthro.2017.01.028
Henle P, Bieri KS, Brand M, et al. Patient and surgical characteristics that affect revision risk in dynamic intraligamentary stabilization of the anterior cruciate ligament. Knee Surg Sports Traumatol Arthrosc. 2018;26(4):1182-1189. doi: 10.1007/ s00167-017-4574-y
Schliemann B, Glasbrenner J, Rosenbaum D, et al. Changes in gait pattern and early functional results after ACL repair are comparable to those of ACL reconstruction. Knee Surg Sports Traumatol Arthrosc. 2018;26(2):374-380. doi: 10.1007/ s00167-017-4618-3
Meister M, Koch J, Amsler F, et al. ACL suturing using dynamic intraligamentary stabilisation showing good clinical outcome but a high reoperation rate: a retrospective independent study. Knee Surg Sports Traumatol Arthrosc. 2018;26(2):655-659. doi: 10.1007/s00167-017-4726-0
Eggli S, Kohlhof H, Zumstein M, et al. Dynamic intraligamentary stabilization: novel technique for preserving the ruptured ACL. Knee Surg Sports Traumatol Arthrosc. 2015;23(4):1215-1221. doi: 10.1007/s00167-014-2949-x
Henle P, Roder C, Perler G, et al. Dynamic Intraligamentary Stabilization (DIS) for treatment of acute anterior cruciate ligament ruptures: case series experience of the first three years. BMC Musculoskelet Disord. 2015;16:27. doi: 10.1186/ s12891-015-0484-7
Krismer AM, Gousopoulos L, Kohl S, et al. Factors influencing the success of anterior cruciate ligament repair with dynamic intraligamentary stabilisation. Knee Surg Sports Traumatol Arthrosc. 2017;25(12):3923-3928. doi: 10.1007/ s00167-017-4445-6
Ateschrang A, Schreiner AJ, Ahmad SS, et al. Improved results of ACL primary repair in one-part tears with intact synovial coverage. Knee Surg Sports Traumatol Arthrosc. 2019;27(1):37-43. doi: 10.1007/s00167-018-5199-5
Пупынин Д.Ю., Лычагин А.В., Грицюк А.А. Результаты применения динамической внутрисвязочной стабилизации при разрыве передней крестообразной связки. Кафедра травматологии и ортопедии. 2022;(4):45-51. doi: 10.17238/2226-2016-2022-4-45-51
Пупынин Д.Ю., Лычагин А.В., Грицюк А.А. Ранняя пластика передней крестообразной связки: организационные и клинические аспекты лечения в отдельном регионе. Кафедра травматологии и ортопедии. 2023;(2):41-46. doi: 10.17238/2226-2016-2023-2-41-46
Osti M, El Attal R, Doskar W, et al. High complication rate following dynamic intraligamentary stabilization for primary repair of the anterior cruciate ligament. Knee Surg Sports Traumatol Arthrosc. 2019;27(1):29-36. doi: 10.1007/s00167- 018-5067-3
Gabler CM, Jacobs CA, Howard JS, et al. Comparison of Graft Failure Rate Between Autografts Placed via an Anatomic Anterior Cruciate Ligament Reconstruction Technique: A Systematic Review, Meta-analysis, and Meta-regression. Am J
Sports Med. 2016;44(4):1069-79. doi: 10.1177/0363546515584043
Evangelopoulos DS, Kohl S, Schwienbacher S, et al. Collagen application reduces complication rates of mid-substance ACL tears treated with dynamic intraligamentary stabilization. Knee Surg Sports Traumatol Arthrosc. 2017;25(8):2414- 2419. doi: 10.1007/s00167-015-3838-7
Kaeding CC, Pedroza AD, Reinke EK, et al. Risk Factors and Predictors of Subsequent ACL Injury in Either Knee After ACL Reconstruction: Prospective Analysis of 2488 Primary ACL Reconstructions From the MOON Cohort. Am J Sports Med. 2015;43(7):1583-1590. doi: 10.1177/0363546515578836
Toy BJ, Yeasting RA, Morse DE, McCann P. Arterial supply to the human anterior cruciate ligament. J Athl Train. 1995;30(2):149-152.
Schlumberger M, Schuster P, Schulz M, Immendorfer M, Mayer P, Bartholoma J, Richter J. Traumatic graft rupture after primary and revision anterior cruciate ligament reconstruction: retrospective analysis of incidence and risk factors in 2915 cases. Knee SurgSports Traumatol Arthrosc. 2017;25(5):1535-1541. doi: 10.1007/s00167-015-3699-0
Информация об авторах:
Дмитрий Юрьевич Пупынин — главный врач
Алексей Владимирович Лычагин — доктор медицинских наук, профессор, заведующий кафедрой
Андрей Анатольевич Грицюк — доктор медицинских наук, профессор, профессор кафедры
Теги: разрывы передней крестообразной связки
234567 Начало активности (дата): 29.07.2024 19:39:00
234567 Кем создан (ID): 989
234567 Ключевые слова: разрывы передней крестообразной связки, динамическая интралигаментарная стабилизация, отдаленные результаты пластики ПКС
12354567899
Похожие статьи
Нестабильность коленного сустава до и после реконструкции передней крестообразной связки по данным анкетированияРентген на дому 8 495 22 555 6 8
Сравнение различных методик определения «костного возраста» по рентгенограммам кисти у пациентов с активными зонами роста с антеромедиальной нестабильностью коленного сустава
Структура операции ревизионном пластики передней крестообразном связки: анализ 257 наблюдении
Влияние заднего наклона большеберцовой кости на риск рецидива после реконструкции передней крестообразной связки



