 21.07.2024
21.07.2024
Хирургическое лечение пациентов с повышенным индексом массы тела при травме проксимального отдела бедренной кости
На фоне ожирения происходит видимое «омоложение» основной возрастной категории пациентов, страдающих заболеваниями, в том числе подверженных повреждениям скелета
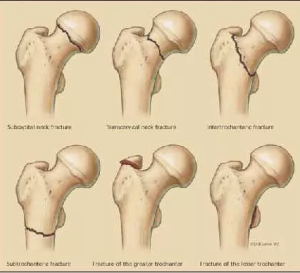
Переломы проксимального отдела составляют половину всех повреждений бедренной кости и 3-4 % среди всех травм скелета [1-3]. Подобные переломы характерны для людей пожилого возраста, особенно при комбинированном остеопорозе, даже при низкоэнергетических травмах [4].
Специально спланированные популяционные исследования показали высокую частоту переломов проксимального отдела бедренной кости у пациентов в возрасте 50 лет и старше: 176 случаев на 100 тыс.населения у мужчин и 279 случаев на 100 тыс. населения у женщин [5, 6]. Переломы проксимального отдела бедренной кости с большой вероятностью приводят к нарушению опорной функции, снижению качества жизни, а в тяжелых случаях — к развитию осложнений, угрожающих жизни пациента [7].
Начало XXI века отмечено бурным ростом как числа людей старшего возраста, так и страдающих избыточным весом, причем эта тенденция характерна в первую очередь для высокоразвитых стран [8]. Избыточный вес имеют в мире 1,5 млрд человек и, отмечая многочисленные проблемы, связанные с ожирением, следует обратить внимание на четкую взаимосвязь между весоростовыми нарушениями и патологией опорно-двигательной системы [9, 10].
На фоне ожирения происходит видимое «омоложение» основной возрастной категории пациентов, страдающих заболеваниями, в том числе подверженных повреждениям скелета. Избыточная масса тела снижает возможности консервативного лечения и часто приводит относительно молодых пациентов к необратимости радикальных хирургических вмешательств [11, 12].
Хирургическое лечение пациентов при внесуставных переломах проксимального отдела бедра считается методом выбора. Наиболее часто для остеосинтеза используют внутренние фиксаторы, включая динамический бедренный винт, блокируемый интрамедуллярный остеосинтез стержнями типа Гамма. Принято, что при относительно стабильных переломах проксимального отдела бедренной кости можно рассматривать различные варианты фиксации [13, 14], а при нестабильных предпочтение отдается интрамедуллярной фиксации из-за ее лучших биомеханических характеристик и широкого рассеивания напряжения в кости [15]. Пожилые пациенты, как правило, страдают тяжелым остеопорозом и склонны к неэффективности остеосинтеза при использовании устройств внутренней фиксации [16, 17], что приводит к необходимости повторного вмешательства. Возникающие сложности увеличивают физическую, психологическую и финансовую нагрузку на пациента, поэтому все больше хирургов-ортопедов первично используют эндопротезирование для лечения внесуставных переломов проксимального отдела бедра у пожилых людей [18].
Эндопротезирование тазобедренного сустава на сегодня является более устоявшейся хирургической процедурой при переломах проксимального отдела бедра, позволяющей пострадавшим раньше встать на ноги и приступить к реабилитации, по сравнению с вариантами остеосинтеза, что дополнительно снижает риск развития различных послеоперационных осложнений [19-22]. Замена сустава дает возможность пациенту активно передвигаться, устраняет болевой синдром и сокращает продолжительность пребывания в медицинской организации [23-25]. Эндопротезирование может быть использовано как метод восстановительного хирургического лечения, когда варианты внутренней фиксации не привели к нужным результатам. По данным ряда исследований, доля пациентов с ожирением среди перенесших эндопротезирование тазобедренного сустава составляет 36-70 %, причем этот показатель в последние годы неуклонно растет [8].
Ожирение 3-4 степени является относительным противопоказанием к хирургическому лечению пациентов с патологией крупных суставов, а ожирение 1-2 степени рассматривают как отягчающий фактор в связи с высокой механической нагрузкой на имплантат. Однако количество исследований, посвященных данной проблеме незначительно из-за недостаточной обоснованности выбора метода лечения: остеосинтез или эндопротезирование, особенно у пострадавших с сопутствующей патологией и на фоне ожирения [26, 27].
Цель исследования — оценить клинико-функциональные исходы и качество жизни пациентов с повышенным индексом массы тела при внесуставных переломах проксимального отдела бедренной кости типов 31А1 2 3 по классификации АО/ASIF при изменении тактики хирургического лечения.
ДИЗАЙН, МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В исследовании проведен проспективный анализ результатов лечения 181 пострадавшего с внесуставными переломами проксимального отдела бедренной кости. Набор пациентов был сплошной (согласно критериям).
Критерии включения пациентов в исследование:
наличие закрытого рентгенологически подтвержденного внесуставного перелома проксимального отдела бедренной кости. Тип перелома 31А4 2 3 по классификации АО-ASIF;
риск ASA—I-III;
оперативное лечение пострадавшего с травмой проксимального отдела бедренной кости с использованием метода блокируемого интрамедуллярного остеосинтеза или эндопротезирования тазобедренного сустава.
Критерии исключения: пострадавшие моложе 60 лет; внутрисуставный перелом бедра; риск по ASA > III.
Период наблюдения пациентов включал стационарный этап (время нахождения в клинике после травмы), а в дальнейшем — амбулаторный этап лечения, который анализировался по данным контрольных осмотров на сроке три, шесть месяцев и год после вмешательства, что соответствовало периоду полноценной реабилитации пациента.
Исследование было одобрено Локальным этическим комитетом при ФГБОУ ВО Казанский ГМУ Минздрава России.
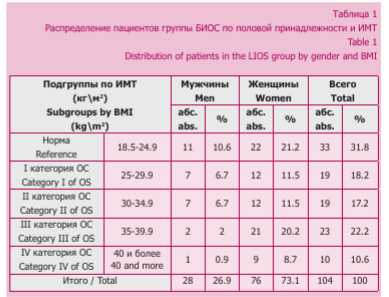
В нашем исследовании наблюдали 104 пациента (далее — группа БИОС) с внесуставными переломами проксимального отдела бедренной кости, которым был проведен остеосинтез блокируемыми интрамедуллярными штифтами, и 77 пациентов с подобными же переломами, прошедших лечение методом эндопротезирования тазобедренного сустава (далее — группа ЭТБС).
Для определения физических кондиций пациентов мы изначально рассчитали индивидуальный индекс массы тела (ИМТ). Классификация пациентов проведена в соответствии с критериями Всемирной организации здравоохранения, которая выделяет пять категорий в зависимости от весоростовых характеристик: ИМТ = масса тела/ рост2 (кг/м2):
нормальный вес — 18,5-24,9 кг/м2,
избыточный вес — 25-29,9 кг/м2,
ожирение I типа — 30-34,9 кг/м2,
ожирение II типа — 35-39,9 кг/м2,
ожирение III типа (морбидное ожирение) — больше или равно 40 кг/м2.
Характеристика пациентов групп исследования
Пострадавшие от 60 до 93 лет (средний возраст составил 77,67 ± 17,77 года) были разделены на две группы в зависимости от способа хирургического лечения. В группу БИОС (интрамедуллярный остеосинтез блокируемыми штифтами) включено всего 104 наблюдения, из которых было 28 мужчин (26,9 %) и 76 женщин (73,1 %).
Внутри группы были сформированы две подгруппы: основная, куда был включен 71 пострадавший (68,3 %) с повышенным ИМТ (от 25 до 46,2 кг/м2), и подгруппа сравнения — из 33 пациентов (31,7 %) с нормальным весом (ИМТ от 18,5 до 24,99 кг/м2). Средний возраст наблюдаемых в основной подгруппе составил 78,6 ± 7,63 года, а в подгруппе сравнения — 75,72 ± 7,81 года.
Внутри основной подгруппы, группы БИОС были сформированы четыре категории ОС (остеосинтеза), куда вошли пациенты согласно градации ИМТ (табл. 1).
Группа ЭТБС состояла из 77 пострадавших, среди которых было 11 мужчин (14,3 %) и 66 женщин (85,7 %). Средний возраст пациентов составил 82,69 ± 5,10 года.
Внутри группы ЭТБС были сформированы две подгруппы: в основную включены 50 пациентов (64,9 %) с повышенным ИМТ, в подгруппу сравнения — 27 пациентов (35,1 %) с нормальным весом (ИМТ от 18,5 до 24,99 кг/м2).
Средний возраст наблюдаемых в основной группе составил 83,2 ±
Предоперационные характеристики исследуемых групп, такие как возраст, пол, время от травмы до операции и сторона повреждения пациента, представлены в таблице 3.
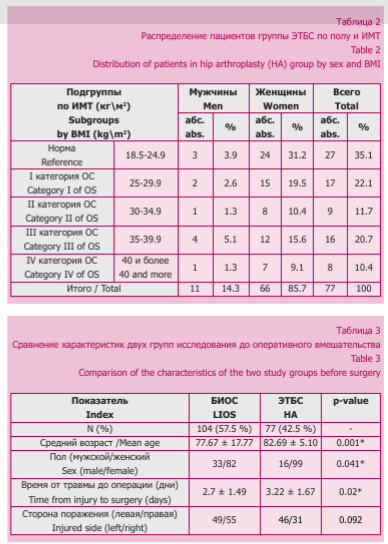
Данные статистического сравнения показывают, что операцию выполняли пациентам практически равной возрастной категории. Достоверность статистического различия составила р = 0,02. ИМТ в группе БИОС (n = 104) составил ± 7,3, а в группе ЭТБС (n = 77) — 29,5 ± 7,4, показатель незначимый. Относительная разница в возрасте объясняется отбором более возрастных пострадавших (как одного из ряда критериев) на артропластику.
В группе БИОС средний срок оказания хирургической помощи составил 2,7 ± 1,49 суток от момента поступления. В группе ЭТБС средний срок первичного вмешательства — 3,22 ± 1,67 суток от момента поступления.
Сроки ожидания оперативного вмешательства в этой группе были достоверно выше, чем в группе БИОС. Дело в том, что существующее положение в клинике обуславливает проведение операции эндопротезирования в дневное время специализированной бригадой, в то время как остеосинтез бедренной кости вполне может быть выполнен бригадой травматологов во время дежурства.
Оценка жизненно важных показателей пострадавших и их коррекция до приемлемых величин проводились в отделении интенсивной терапии, куда в обязательном порядке поступали все пожилые пациенты с рассматриваемой травмой.
Сопутствующие заболевания при поступлении присутствовали практически у каждого из пострадавших. Они были разнообразны, хотя чаще встречались сердечно-сосудистые заболевания по подгруппам в группе БИОС (72-78,8 %) и группе ЭТБС (70-91 %). К таковым мы в первую очередь отнесли ишемическую болезнь сердца и гипертоническую болезнь.
Практически в каждой категории сопутствующих хронических заболеваний превалировали пациенты из подгрупп с повышенным ИМТ и ожирением, однако, сопоставляя показатели в группах, существенных различий в коморбидном фоне мы не выявили.
Оценка состояния пострадавших при внесуставных переломах проксимального отдела бедренной кости В приемном отделении клиники проводили стандартный опрос пациента с выяснением жалоб, деталей и механизма полученной травмы, анамнеза жизни и наличия сопутствующего коморбидного фона, оценку риска по ASA. Выполняли фронтальную и аксиальную рентгенографию поврежденного бедра с захватом тазобедренного сустава. В 119 случаях использовано КТ + 3D-реконструкция проксимального отдела бедренной кости. Следует отметить, что в клинике принято за правило выполнение РКТ всем пациентам с внутрисуставными переломами крупных суставов.
Пострадавшим при поступлении в клинику накладывали систему скелетного вытяжения на пораженной нижней конечности на фоне обезболивания либо деротационный сапожок.
После уточнения диагноза пострадавшего переводили в палату интенсивной терапии, согласно принятому в клинике регламенту.
Пациенту проводили лабораторные исследования крови (гематологический и биохимический анализы крови, оценивали содержание электролитов, а также оценивали свертывающую систему крови). Оценивали общий анализ мочи. Дополнительными методами исследования явились рентгенография органов грудной клетки, ЭКГ, УЗИ сердца, сосудов нижних конечностей. Допплерографию с цветным картированием нижних конечностей выполнили пациентам до вмешательства и на этапах исследования.
При наличии хронических заболеваний пострадавшего консультировали профильные специалисты, а также анестезиолог для оценки степени риска по шкале Американского общества анестезиологов (ASA). Следует подчеркнуть, что пациенты с внесуставными переломами проксимального отдела бедренной кости поступали в отделение интенсивной терапии при показателях, характеризующих риск по ASA от I до V, однако проводимая подготовка позволила приступать к операции при показателях степени риска не выше III.
В качестве интраоперационного обезболивания в подавляющем большинстве случаев использовали нейроаксиальную блокаду. Подготовка пациента к оперативному лечению при внесуставных переломах проксимального отдела бедренной кости проводилась в пределах от 6 часов до двух суток при планировании остеосинтеза и до 4 суток при первичной артропластике.
Прицельно изучали интраоперационную кровопотерю и продолжительность оперативного пособия. В постоперационном периоде оценивали объем скрытой и общей (совокупной) кровопотери, а также динамику показателей красной крови у каждого из пострадавших. Общий анализ крови проводили на следующий и на третий день после операции.
Соответствующие исследования показали, что уровень гемоглобина у пациентов с внесуставными переломами проксимального отдела бедренной кости после проведения остеосинтеза или артропла- стики, как правило, оставался на приемлемом уровне через три дня после операции, что дублировало известные публикации по теме
Smith G.H. et a1. (201l). Для расчета скрытой кровопотери мы использовали метод гемоглобинового баланса. В случаях необходимости восполняли объем циркулирующей крови путем трансфузий элементов крови.
Для оценки болевого синдрома использована визуальная аналоговая шкала боли (VAS/ВАШ, см) при поступлении, после оперативного вмешательства ежедневно до выписки из стационара и на контрольных осмотрах.
Для оценки функции тазобедренного сустава обеих групп на сроке 6 и 12 месяцев после операции использовали шкалу Харриса (HHS) (1969) на основе оценки четырех основных критериев: боли, функции, деформации и амплитуды движений.
Качество жизни пациентов изучалось согласно результатам опросника SF-36 адаптированной для использования в РФ компьютерной версии программы. Этапами сравнения показателей явились период выписки пострадавшего из стационара после оперативного лечения, 6 месяцев и год после выписки как периоды завершения ранней и полноценной реабилитации пациента.
Осложнения в виде тромбоза глубоких вен нижних конечностей, замедленного сращения переломов, нестабильности элементов эндопротеза и интрамедуллярного остеосинтеза, пролежней и других осложнений, возникавших в этих двух группах исследования, сравнивали на этапах наблюдения.
Хирургическое лечение 181 пострадавшего с внесуставными переломами проксимального отдела бедренной кости (по классификации AO/ASIF — 31А4 2 3) проведено двумя основными методиками:
блокируемый интрамедуллярный остеосинтез бедренной кости — 104 случая;
эндопротезирование тазобедренного сустава — 77 случаев тотальной замены сустава цементируемыми имплантатами.
Технология остеосинтеза не зависела от ИМТ пациента и была однотипной. Ситуация с выбором варианта эндопротезирования зависела от весовых характеристик пострадавшего.
Основными критериями выбора метода хирургического лечения явились:
- общее состояние пациента при поступлении в клинику;
- вид перелома и состояние костной ткани вертельной области бедренной кости;
- возраст и физическая активность пострадавшего до травмы;
- анализ сопутствующей патологии, в т.ч. наличие коксартроза на стороне повреждения;
- весоростовые характеристики пациента.
В ходе предоперационной подготовки пациента начинали мероприятия, связанные с профилактикой застойных осложнений: активизацию и обработку кожи пациента с целью предотвращения развития пролежней, дыхательную гимнастику. Тромбопрофилактика заключалась в сочетанном использовании прямых и непрямых методов, в частности эластичного трикотажа, прямых антикоагулянтов (инъекционных и пероральных), а также метода нейростимуляции мышц нижних конечностей. Профилактику инфекционных осложнений начинали при поступлении пострадавшего в палату интенсивной терапии и заканчивали непосредственно перед операцией (за 30-60 минут) цефалоспоринами I-II поколения.
Итоговое решение о возможности проведения вмешательства и выбор варианта обезболивания принимали в содружестве с анестезиологом.
Показаниями к проведению блокируемого интрамедуллярного остеосинтеза в нашем исследовании явились случаи внесуставных переломов проксимального отдела бедренной кости (тип 31А^з) у пациентов с возраста 60 лет в случаях нормальных весоростовых характеристик (ИМТ до 24,9 кг/м2) и превышающих норму в пределах ИМТ 25-40 кг/м2, при отсутствии явлений остеопороза и с возможностью передвижения как по дому, так и за его пределами, то есть функционально активных. В ряде случаев провести блокируемый интрамедуллярный остеосинтез было крайне затруднительно, поскольку установке внешней направляющей системы мешали объемные мягкие ткани бедра.
Первичное тотальное эндопротезирование мы выполняли пострадавшим старше 65 лет в случаях сочетания внесуставных переломов проксимального отдела бедренной кости с коксартрозом (II-IV стадий) поврежденной конечности, при наличии остеопороза, что определялось по сравнительной толщине кортикального слоя на рентгенограммах проксимального отдела бедренной кости, и пациентам с весом более 100 кг.
При равных с остеосинтезом возможностях восстановления функции эндопротезирование обладает существенным достоинством — снижает риски послеоперационных застойных осложнений. Преимущество эндопротезирования тазобедренного сустава состоит в том, что появляется возможность ранней активизации и ходьбы для пациента с первых дней после операции при полной нагрузке на травмированную конечность.
Необходимость максимально ранней и полноценной реабилитации — одна из важнейших составляющих излечивания пострадавших с высоким ИМТ при внесуставных переломах проксимального отдела бедренной кости. В ходе выполнения ЭТБС при подготовке ложа для установки тазового компонента мы использовали авторский Ограничитель мягких тканей (Патент РФ № 185782, опубл. 27.07.2018 г.) [28], позволяющий облегчить работу хирургической бригады. Преимущество данного инструмента заключается в максимальной ретракции большого объема мягких тканей за счет наличия дугообразной рамки с минимальной их трав- матизацией, без участия ассистента (рис.).
С целью оптимизации профилактики послеоперационного болевого синдрома мы применили авторский «Способ профилактики болевого синдрома после вмешательства на тазобедренном суставе» (Патент РФ на изобретение № 2702759, опубл. 11.10.2019 г.) [29] в рамках комплексного мультимодального послеоперационного обезболивания.
Задачей нашей разработки является профилактика послеоперационных осложнений при вмешательстве на тазобедренном суставе, снижение дозировки обезболивающих опиоидных препаратов, имеющих токсическое воздействие на организм пожилых пациентов. Непосредственно после операции производили однократные инъекции смеси растворов глюкокортикостероида длительного действия (Триамцинолон по 20 мг) и анестетика (Лидокаин 2%-ный — 2,0) в проекцию обоих крестцово-подвздошных сочленений. Глюкокортикостероиды (ГКС) являются адаптивными гормонами, повышающими устойчивость организма к стрессу.
Далее пациента переводили в отделение, где он стандартно находился на постельном режиме до утра следующего дня с последующей вертикализацией и началом реабилитационных мероприятий. Пациенту назначалась антикоагулянтная профилактика и системная обезболивающая терапия в сочетании НПВП (Ацеклофенак по 100 мг два раза в сутки) и миорелаксанта (Мидокалм по 150 мг три раз в сутки) при необходимости купирования болевого синдрома.

Полученные показатели были проанализированы с помощью таблиц, графиков и описательной статистики. Результаты были сохранены в специальной базе данных с использованием Microsoft Excel 2019 для Windows®. Для двумерного анализа непрерывные переменные были описаны с помощью средних стандартных отклонений. Бинарные переменные сравнивались с процентами в перекрестных таблицах. Различия между четырьмя группами ИМТ анализировались с помощью теста Краскела-Уоллеса для непрерывных переменных (возраст, время операции и т.д.) и теста хи-квадрат для дихотомических переменных. Уровень значимости определялся как p < 0,05.
Статистические расчеты проводились с помощью программы SPSS Statistics.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Оценка показателей стационарного этапа лечения пациентов с внесуставными переломами проксимального отдела бедренной кости в каждой из подгрупп группы БИОС дала следующие результаты. По данным анализа и статистической обработки все сравниваемые параметры на стационарном этапе лечения: возраст пациентов, сроки до проведения вмешательства, кой- ко-день, длительность операции, интраоперационная кровопотеря — статистически значимых различий не имели.
Анализ показателей стационарного этапа лечения пострадавших группы БИОС в зависимости от ИМТ также значимых различий между категориями ОС не выявил (табл. 4).
По данным анализа и статистической обработки показателей стационарного этапа лечения пострадавших с внесуставными переломами проксимального отдела бедренной кости методом эндопротезирования: возраст пациентов, сроки проведения ЭТБС, общий койко-день, длительности операции, интраоперационная кровопотеря — значимо статистически в сравниваемых подгруппах не отличались (табл. 5).
В основной подгруппе (превышение ИМТ) группы ЭТБС сравнение показателей стационарного этапа лечения значимых различий не выявило. Возраст пациентов, срок проведения эндопротезирования тазобедренного сустава, койко-день, длительность операции, интраоперационная кровопотеря значимо не отличались ни в одной из категорий ЭП.
По данным независимого выборочного критерия Краскела-Уолле- са через 6 месяцев после операции не было статистически значимой разницы между клинико-функциональными показателями пациентов с нормальным ИМТ групп БИОС и ЭТБС. Рассматривая сравнения между результатами остеосинтеза и артропластики по поводу внесуставных переломов проксимального отдела бедренной кости следует подчеркнуть, что в категориях обеих групп пациенты с ИМТ (25-30), II (30-35) и III (35-40) (р < 0,01) достоверной разницы не имели. При этом результаты ЭТБС в категории с ИМТ IV (> 40) были достоверно выше, чем показатели после интрамедуллярного остеосинтеза (р < 0,01).
Важным аспектом проведенного хирургического лечения является оценка психоэмоционального статуса пациента в ходе реабилитационного процесса, которая в этом случае проводится в двухмерном измерении: сравнивается состояние пациента на этапах лечения и между исследуемыми группами. Сравнительная характеристика осуществлялась по ряду параметров опросника SF-36: функциональные возможности, физические аспекты, боль, общее состояние здоровья, жизнеспособность, социальные аспекты, эмоциональные аспекты, психическое здоровье и общее состояние.
У пациентов с повышенным ИМТ (49,77) после эндопротезирования тазобедренного сустава показатели качества жизни в отношении нивелирования болевого синдрома при выписке из стационара выше, чем при нормальных весоростовых характеристиках (45,95) по SF-36. К окончанию реабилитационного периода эти показатели в подгруппах выравниваются (88,01 к 87,56), что характерно для практически полного отсутствия боли к окончанию периода наблюдения.
Физические аспекты и функциональные возможности по SF-36, а также эмоциональные аспекты после операции показали однородность прироста в обеих группах наблюдения.
Наиболее существенные сдвиги у пациентов отмечены через 12 месяцев после артропластики по критериям «SF-36 Общий», «SF-36 Общее состояние здоровье», «SF-36 Жизнеспособность» и «SF-36 Эмоциональные аспекты», что подчеркивает качественное преимущество артропластики в плане психоэмоционального эффекта лечения пострадавших при внесуставных переломах проксимального отдела бедренной кости.
При анализе периода наблюдения за пациентами исследования в группе БИОС мы выявили 9 осложнений, что составило 8,64 % из 104 наблюдений. Если проанализировать осложнения в выборке по подгруппам исследования, то видно, что имеется 4 случая (3,84 %) среди пациентов с нормальным ИМТ. В категориях ОС пациентов с ИМТ до 40 и выше имело место три осложнения (2,88 % случаев). При морбидном ожирении (IV категории ОС) осложнения были в двух случаях, что составило 1,92 % от общего количества наблюдений в 104 пациента, при статистической значимости р > 0,05.
В категориях ЭП пациентов с повышенным ИМТ I и III категории на 77 пациентов имело место три осложнения (1,3 % и 2,6 % случаев соответственно). При морбидном ожирении (IV категории ЭП) из 8 операций в двух случаях были осложнения, что составило 2,6 % при статистической значимости р > 0,05.
Таким образом, анализ показал, что лечение пострадавших с нарушениями весоростовых характеристик при внесуставных переломах проксимального отдела бедренной кости — достаточно сложная задача для травматологов.
Традиционные методы остеосинтеза не всегда осуществимы и оказывают должный эффект у столь сложной категории пациентов, что определяет актуальность исследований в этой области. Пожилой возраст, практически во всех случаях присутствующий ко- морбидный фон в виде остеопороза, сердечно-сосудистых заболеваний, анемии и т.п. диктуют индивидуальный подбор тактики хирургического лечения.
ОБСУЖДЕНИЕ
Исходя из полученных данных, в результате наблюдения за пациентами групп исследования можно с уверенностью подтвердить правильность разработанной тактики лечения пациентов при внесуставных переломах проксимального отдела бедренной кости на фоне нарушений весоростовых характеристик. Несомненным приоритетом является использование блокируемого интрамедуллярного остеосинтеза бедренной кости при переломах, относящихся по классификации AO/ASIF к типам 31А123. Клинико-функциональные результаты и качество жизни пациентов с ИМТ до 40 кг/м2 практически равнозначны, что подчеркивает эффективность метода.
Вместе с тем, несмотря на все преимущества блокируемого интрамедуллярного остеосинтеза, остаются проблемные вопросы оперативного лечения пациентов с морбидным ожирением, а точнее пациентов с весом более 100 кг и при наличии остеопороза. В первую очередь проблемы возникают при установке интрамедуллярных штифтов, что обусловлено сложностью ориентации и затруднениями с установкой наружной системы направителей из-за большого объема мягких тканей в области бедра. Возможность полноценной нагрузки на оперированную конечность ограничивается течением репаративного процесса в области перелома, что, как правило, снижает шансы пациента на раннюю реабилитацию [30, 31]. Сопутствующие дегенеративные заболевания в тазобедренном суставе на стороне повреждения, часто встречающиеся у пожилых пострадавших, не купируются при использовании остеосинтеза, что также ограничивает сферу применения блокируемого интрамедуллярного остеосинтеза.
Относительная сложность проведения блокируемого интрамедуллярного штифтования, затруднение в активизации и реабилитации пострадавших с ожирением, риски ранней нагрузки на травмированную конечность ведут к поискам альтернативных методов хирургического лечения вертельных переломов бедренной кости. Использование преимуществ эндопротезирования тазобедренного сустава — достойный внимания вариант хирургического лечения для достижения благоприятного исхода, да и в целом для сохранения жизни этой сложной группе пострадавших.
В этой связи особое внимание обращает на себя более активное использование вариантов артропластики травмированной бедренной кости, поскольку метод позволяет полноценно и достаточно быстро восстановить привычный образ жизни пострадавшего. Несомненно, выигрышным является параллельное решение вопроса с дегенеративными процессами в тазобедренном суставе, восстановление опорности травмированного сегмента уже на второй день после вмешательства. Выбор метода определяется возрастными, анатомическими и функциональными характеристиками пациента, но, вместе с тем, наличие у пациента веса тела более 100 кг диктует замену как бедренного, так и тазового компонентов.
Применение цементируемой конструкции эндопротеза именно по названным показаниям обусловлено необходимостью раннего начала полной нагрузки на оперированную конечность. Понятно, что при этом не исключается токсическое влияние самого костного цемента на организм пожилого пациента, но получаемые преимущества при его использовании превышают возникающие риски [32, 33].
Исследование показало несомненные преимущества авторской разработки ограничителя мягких тканей при эндопротезировании тазобедренного сустава, что позволило обосновать его серийное производство.
ВЫВОДЫ
В результате анализа стационарного этапа лечения отмечена тенденция к возрастающей (на 14,8 %) продолжительности времени от травмы непосредственно до оперативного вмешательства, более длительному проведению остеосинтеза (на 5,1 %) и соответствующей интраоперационной кровопотере (на 4 %), а также больший срок пребывания в стационаре (на 10,4 %) пациентов с повышенным ИМТ (в пределах 25-40 кг/м2) при приоритетном применении блокируемого интрамедуллярного остеосинтеза в сравнении с таковыми показателями у пострадавших с нормальными весоростовыми характеристиками.
Проспективная оценка результатов лечения пациентов с внесуставными переломами проксимального отдела бедренной кости типа 31А123 по классификации АО/ ASIF показала, что артропластика как альтернативный метод лечения обеспечивает раннюю полноценную нагрузку на травмированную конечность и реабилитацию пострадавших с высоким индексом массы тела. Клинико-функциональные показатели по шкале Харрис достигли через год после эндопротезирования тазобедренного сустава 86,54 баллов, а повышение качества жизни — до 90,26 баллов по шкале SF-36.
Сопутствующее морбидное ожирение можно отнести к относительным противопоказаниям проведения неотложного блокируемого интрамедуллярного остеосинтеза у пациентов при внесуставных переломах проксимального отдела бедренной кости, поскольку средние клинико-функциональные результаты по шкале Харрис через год после операции не превысили 76,1 ± 1,66 баллов (удовлетворительный результат). Эффективность артропластики у этой группы пациентов выше на 5,2 %, при этом продолжительность самого оперативного вмешательства и количество осложнений на стационарном этапе лечения оказались практически равнозначны.
ЛИТЕРАТУРА
Bogopolskaya AS, Vorontsova TN. Analysis of treatment outcomes in patients with fractures of the proximal femur. In: Topical issues of traumatology and orthopedics: materials of the conference of young scientists of the North-Western Federal
District. St. Petersburg: Russian Research Institute of Traumatology and Orthopedics n.a. R.R. Vreden, 2017. 17-19 p. Russian (Богопольская А.С., Воронцова Т.Н. 5. Анализ исходов лечения пациентов с переломами проксимального отдела бедренной кости //Актуальные вопросы травматологии и ортопедии: материалы конференции молодых ученых Северо-Западного федерального округа. Санкт-Петербург: Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена, 2017. С. 17-19.)
Cui H, Chen K, Lv S, Yuan C, Wang Y. An analysis of perioperative hidden blood loss in femoral intertrochanteric fractures: bone density is an important influencing factor. BMC Musculoskelet Disord. 2021; 6.22(1): 6. doi: 10.1186/s12891-020-03922-x
Yoon YC, Kim J, Cho JW, Cho WT, Kim HJ, Oh JK. Simple guidelines for evaluating intraoperative alignment after the reduction of intertrochanteric fractures. Asian JSurg. 2021; 44(1): 66-71. doi: 10.1016/j. 7.
asjsur.2020.10.010Lazarev AF, Solod EI, Antonov AA, Vychuzhanin DV. Surgical treatment of chronic fractures of the proximal femur. Physician. 2020; 31(12):65-69. Russian (Лазарев А.Ф., Солод Э.И., Антонов А.А., Вычужанин Д.В. Оперативное лечение застарелых переломов проксимального отдела бедренной кости //Врач. 2020. Т. 31, № 12. С. 65-69.)
Fine AM, Vaza AYu, Gnetetsky SF, et al. Available ways to increase the regenerative potential of plastic material in emergency traumatology. Part 1. Use of autologous platelet-rich plasma. Transplantology. 2022; 14(1): 79-97. Russian (Файн
А.М., Ваза А.Ю., Гнетецкий С.Ф. и др. Доступные способы повышения регенераторного потенциала пластического материала в неотложной травматологии. Часть 1. Использование аутологичной богатой тромбоцитами плазмы крови //Трансплантология. 2022. Т. 14, № 1. С. 79-97.) doi: 10.23873/2074-0506-2022-14-1-79-97
Sun D, Wang C, Chen Y, Liu X, Zhao P, Zhang H, et al. A meta-analysis comparing intramedullary with extramedullary fixations for unstable femoral intertrochanteric fractures. Medicine (Baltimore). 2019; 98(37): e17010. Reshetnikov AN, Korshunova GA, Goryakin MV, Reshetnikov NP. Results of rehabilitation of patients with false joints of the femoral neck after total hip arthroplasty. In: Selected issues of hip surgery: the collection. St. Petersburg, 2016. P. 43-48. Russian (Решетников А.Н., Коршунова Г.А., Горякин М.В., Решетников Н.П. Результаты реабилитации больных с ложными суставами шейки бедренной кости после тотального эндопротезирования тазобедренного сустава //Избранные вопросы хирургии тазобедренного сустава: сборник. Санкт-Петербург, 2016. С. 43-48.)
Lychagin AV, Gritsyuk AA, Kavalersky GM, Liu I. Non-infectious complications of primary hip arthroplasty in patients with obesity. Department of traumatology and orthopedics. 2019; (2): 42-47. Russian (Лычагин А.В., Грицюк А.А., Кавалерский Г.М., Лю И. Неинфекционные осложнения первичного эндопротезирования тазобедренного сустава у пациентов с ожирением //Кафедра травматологии и ортопедии. 2019. № 2. С. 42-47.)
Razina AO, Achkasov EE, Runenko SD. Obesity: a modern view on the problem. Obesity and Metabolism. 2016; (1): 3-8. Russian (Разина А.О., Ачкасов Е.Е., Руненко С.Д. Ожирение: современный взгляд на проблему //Ожирение и метаболизм. 2016. № 1. С. 3-8.)
Lychagin AF, Gritsyuk AA, Cherenkov PA, Liu Y, Kavalersky GM. The effectiveness of conservative treatment of obesity and the impact on the incidence of complications in hip arthroplasty. Department ofTrau- matology and Orthopedics. 2021; (4): 24-30. Russian (Лычагин А.Ф., Грицюк А.А., Черенков П.А., Лю И, Кавалерский Г.М. Эффективность консервативного лечения ожирения и влияние на частоту осложнений при эндопротезировании тазобедренного сустава //Кафедра травматологии и ортопедии. 2021. № 4. С. 24-30.)
Veitsman IA, Kuzmina AD, Andrienko AV, Belov MA. Obesity: promising pathogenetic directions for the treatment of obesity (literature review). Modern science: actual problems of theory and practice. Series : Natural and Technical Sciences. 2020; (01): 168-171. Russian (Вейц- ман И.А. Кузьмина А.Д., Андриенко А.В., Белов М.А. Ожирение: перспективные патогенетические направления лечения ожирения (обзор литературы) //Современная наука: актуальные проблемы теории и практики. Серия: Естественные и Технические Науки. 2020. № 01. С. 168-171.)
Hragyan GA, Zagorodniy NV, Kagramanov SV, Aleksanyan OA. Results of total hip arthroplasty in young people. Medical Bulletin of the Ministry of Internal Affairs.2020; (1): 31-35. Russian (Чрагян Г.А., Загородний Н.В., Каграманов С.В., Алексанян О.А. Результаты тотального эндопротезирования тазобедренного сустава у лиц молодого возраста //Медицинский вестник МВД. 2020. № 1. С. 31-35.)
Lazarev AF, Solod EI, Antonov AA., Vychuzhanin DV. Surgical treatment of chronic fractures of the proximal femur. Physician. 2020; 31(12): 65-69. Russian (Лазарев А.Ф., Солод Э.И., Антонов А.А., Вычужанин Д.В. Оперативное лечение застарелых переломов проксимального отдела бедренной кости //Врач. 2020. Т. 31, № 12. С. 65-69.)
Kim JW, Shon HC, Song SH, Lee YK, Koo KH, Ha YC. Reoperation rate, mortality and ambulatory ability after internal fixation versus hemiarthroplasty for unstable intertrochanteric fractures in elderly patients: a study on Korean Hip Fracture
Registry. Arch Orthop Trauma Surg. 2020; 140(11): 1611-1618. doi: 10.1007/s00402-020-03345-2
Dubrov VE, Zagorodniy NV, Kolesnik AI. Hip arthroplasty in coxarthrosis. Moscow: GEOTAR Media, 2022. 240 p. Russian (Дубров В.Э. Заго- родний Н.., Колесник А.И. Эндопротезирование тазобедренного сустава при коксартрозе. Москва: ГЭОТАР Медиа, 2022. 240 с.)
Fine AM, Yarygin NV, Gnetetsky SF, Vaza AYu, Titov RS, Bogoly- ubsky YuA, et al. Peculiarities of surgical tactics in the treatment of fractures of the proximal femur in gerontological patients. Practical Medicine. 2022; 20(4): 117-122. Russian (Файн А.М., Ярыгин Н.В., Гнетецкий С.Ф., Ваза А.Ю., Титов Р.С., Боголюбский Ю.А., и
др.Особенности хирургической тактики в лечении переломах проксимального отдела бедренной кости у геронтологических пациентов //Практическая медицина. 2022. Т. 20, № 4. С. 117-122.)Zhang Q, Zeng Y, Shu X. Effectiveness of different surgical methods for the treatment of intertrochanteric fractures of the femur in the elderly and their biomechanical study. Medical Biomechanics. 2020; 35(05): 602-607.
Kotelnikov GP, Bezrukov AE, Nagota AG. New in the surgical treatment of trochanteric fractures in elderly and senile patients. Priorov Bulletin of Traumatology and Orthopedics. 2011; (4): 13-17. Russian (Котельников Г.П., Безруков А.Е.,
Нагота А.Г. Новое в хирургическом лечении переломах вертельной области у лиц пожилого и старческого возраста //Вестник травматологии и ортопедии им. Н.Н. Приорова. 2011. № 4. С. 13-17.)
Piven IM, Berdyugin KA. Classifications of periprosthetic fractures of the femur (literature review). Modern problems of science and education. 2016; (2): 73-73. Russian (Пивень И.М., Бердюгин К.А. Классификации перипротезных переломах бедренной кости (обзор литературы) //Современные проблемы науки и образования. 2016. № 2. С. 73-73.)
Polevoy EV, Zagorodniy NV, Kagramanov SV, Chragyan GA, Aleksanyan OA. Intraoperative periprosthetic fractures of the femur during hip arthroplasty. Review of classifications and methods of treatment. Priorov Bulletin of Traumatology and
Orthopedics. 2019; (2): 67-72. Russian (Полевой Е. В., Загородний Н. В., Каграманов С. В., Чрагян Г. А., Алексанян О. А. Интраоперационные перипротезные переломы бедренной кости при эндопротезировании тазобедренного сустава. Обзор классификаций и методов лечения // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2019. № 2. С. 67-72.)
Bozhkova SA, Tikhilov RM, Andriyashkin VV, Akhtyamov IF, Belov MV, Dianov SV, et al. Prevention, diagnosis and treatment of thromboembolic complications in traumatology and orthopedics: guidelines. Traumatology and Orthopedics of Russia. 2022; (3): 136-166. Russian (Божкова С.А., Тихилов Р.М., Андрияшкин В.В., Ахтямов И.Ф., Белов М.В., Дианов С.В. и др. Профилактика, диагностика и лечение тромбоэмболических осложнений в травматологии и ортопедии: методические рекомендации //Травматология и ортопедия России. 2022. № 3. С. 136-166.)
Ustyantsev DD, Milyukov AYu, Agadzhanyan VV, Gilev YaKh, Vlasov SV. Evaluation of clinical application of a prognostic model of risk of complications for effective surgical treatment of patients with proximal femur fractures. Polytrauma. 2019; (1):11-22. Russian (Устьянцев Д.Д., Милюков А.Ю., Агаджанян В.В., Гилев Я.Х., Власов С.В. Оценка клинического применения прогностической модели риска развития осложнений для эффективного хирургического лечения пациентов с переломами проксимального отдела бедренной кости //Политравма.2019. № 1. С. 11-22.)
Karmyshbekov MA, Dzhumabekov SA. Periprosthetic fractures of the proximal femur: modern concepts. Bulletin of Science and Practice. 2021; 7(11): 184-188. Russian (Кармышбеков М.А., Джумабе- ков С.А. Перипротезные переломы проксимального отдела бедренной кости: современные концепции //Бюллетень науки и практики. 2021. Т. 7, № 11. С. 184-188.)
Milyukov AYu, Ustyantsev DD, Milyukov YuA. Innovative predictor assessment of treatment outcomes of patients with unstable hip joint injuries. Traumatology, Orthopaedics and Military Medicine (Donetsk). 2018; (1): 31-35. Russian (Милюков А.Ю., Устьянцев Д.Д., Милюков Ю.А. Инновационная предикторная оценка исходов лечения пациентов с нестабильными повреждениями тазобедренного сустава //Травматология, ортопедия и военная медицина (Донецк). 2018. № 1. С. 31-35.)
Zhi W, Zhi KL, Ke L, et al. Cost-effectiveness analysis on PFNA versus FHR for unstable intertrochanteric fractures in the elderly. Orthopedic Journal of China. 2019.
Lapin DV, Parshikov MV, Guryev VV, Yarygin NV. Risk factors and causes of complications in hip arthroplasty (literature review). Department of Traumatology and Orthopedics. 2022; 1(47): 66-75. Russian (Лапин Д.В. Паршиков М.В., Гурьев
В.В., Ярыгин Н.В. Факторы риска и причины осложнений при эндопротезировании тазобедренного сустава (обзор литературы) //Кафедра травматологии и ортопедии. 2022. № 1(47). С. 66-75.)
Chugaev DV, Kornilov NN., Sorokin EP, et al. Evaluation of the effect of obesity on perioperative blood loss in total knee arthroplasty. In: Modern Achievements in Traumatology and Orthopedics: a collection of scientific articles. St. Petersburg: Russian Research Institute of Traumatology and Orthopedics named after R.R. Vreden, 2018. P. 280-284. Russian (Чугаев Д.В., Корнилов Н.Н., Сорокин Е.П. и др. Оценка влияния ожирения на периоперационную кровопотерю при тотальном эндопротезировании коленного сустава //Современные достижения травматологии и ортопедии: сборник научных статей. Санкт-Петербург: Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вреде- на, 2018. С. 280-284.)
Akhtyamov IF, Ziatdinov BG, Shigaev ES, et al. Patent No. 2551959 C2 Russian Federation, IPC A61N 1/32. Method for the prevention of deep vein thrombosis of the lower extremities during hip arthroplasty: No. 2013132692/14: Appl. on July 15, 2013: publ. on June 10, 2015. Russian (Ахтямов И.Ф., Зиатдинов Б.Г., Шигаев Е.С. и др. Патент № 2551959 C2 Российская Федерация, МПК A61N 1/32. Способ профилактики тромбоза глубоких вен нижних конечностей при проведении эндопротезирования тазобедренного сустава: № 2013132692/14: заявл. 15.07.2013: опубл. 10.06.2015)
Akhtyamov IF, M Helo DM, Khan KhCh, Gilmutdinov ISh. Utility model patent No. 185782 U1 Russian Federation, IPC A61B 17/56. Paraarticular tissue limiter : No. 2018127764 : Appl. on July 27, 2018: publ. on December 18, 2018; applicant -
Kazan State Medical University of the Ministry of Health of the Russian Federation. Russian (Ахтямов И.Ф., М. Хело Д.М., Хань Х.Ч., Гильмутдинов И.Ш. Патент на полезную модель № 185782 U1 Российская Федерация, МПК A61B 17/56. Ограничитель параартикулярных тканей: № 2018127764 : заявл. 27.07.2018 : опубл. 18.12.2018; заявитель
Федеральное государственное бюджетное образовательное учреждение высшего образования Казанский государственный медицинский университет Министерства здравоохранения Российской Федерации.)Akhtyamov IF, Ardashev SA, Khan KhCh, Sidoruk EI. Patent No. 2702759 C1 Russian Federation, IPC A61P 23/00, A61M 19/00. Method for the prevention of postoperative pain syndrome: No. 2018139124: Appl. On June 11, 2018: publ. on October 11, 2019. Applicant - State Autonomous Institution of Health «Republican Clinical Hospital of the Ministry of Health of the Republic of Tatarstan». Russian (Ахтямов И.Ф., Ардашев С.А., Хань Х.Ч., Сидо- рук Е.И. Патент № 2702759 C1 Российская Федерация, МПК A61P 23/00, A61M 19/00. Способ профилактики послеоперационного болевого синдрома: № 2018139124: заявл. 06.11.2018: опубл. 11.10.2019. заявитель Государственное автономное учреждение здравоохранения Республиканская клиническая больница Министерства здравоохранения Республики Татарстан.)
Milyukov AYu, Ustyantsev DD, Gilev YaKh, Mazeev DV. Prognostic significance of comorbid status in the development of complications in the surgical treatment of patients with injuries of the proximal femur. Polytrauma. 2017; (2): 6-15. Russian (Милюков А.Ю., Устьян- цев Д.Д., Гилев Я.Х., Мазеев Д.В. Прогностическая значимость ко- морбидного статуса в развитии осложнений при хирургическом лечении пациентов с травмами проксимального отдела бедренной кости //Политравма. 2017. № 2. С. 6-15.)
Akhtyamov IF, Safin RR. Han HZ. Issues of anesthetic management of patients with fractures of the proximal femur site. Polytrauma. 2018; (2): 93-99. Russian (Ахтямов И.Ф., Сафин Р.Р. Хань Х.Ч. Вопросы анестезиологического обеспечения пациентов с переломами проксимального отдела бедренной кости //Политравма. 2018. № 2. С. 93-99.)
Ardashev SA, Khan' HCh, Akhtyamov IF. Prevention of postoperative pain syndrome in patients with pathology of the hip joint against the background of obesity. Bulletin of the Medical Institute «REAVIZ». Rehab, Physician and Health. 2022;(5):37-42. Russian (Ардашев С.А., Хань Х.Ч., Ахтямов И.Ф. Профилактика послеоперационного болевого синдрома у пациентов с патологией тазобедренного сустава на фоне ожирения //Вестник медицинского института «РЕАВИЗ». Реабилитация, Врач и Здоровье. 2022. № 5. С. 37-42.) doi: 10.20340/vmi-rvz.2022.5.CLIN.3
Сведения об авторах:
Хань Х.Ч., врач отделения ортопедии, Народная больница провинции Шаньси, г. Тайюань, Китай. ORCID: 0000-0001-6459-5742
Ахтямов И.Ф., д.м.н., профессор, заведующий кафедрой травматологии, ортопедии и хирургии экстремальных состояний, ФГБОУ ВО Казанский ГМУ Минздрава России; главный научный сотрудник, ГАУЗ Республиканская клиническая больница МЗ РТ, г. Казань, Россия.
Теги: перелом проксимального отдела бедренной кости
234567 Начало активности (дата): 21.07.2024 15:23:00
234567 Кем создан (ID): 989
234567 Ключевые слова: перелом проксимального отдела бедренной кости; остеосинтез; эндопротезирование тазобедренного сустава; интрамедуллярная фиксация; ожирение
12354567899
Похожие статьи
Частота, факторы, риска, особенности диафизарных несращений длинных костей нижних конечностейРентген на дому 8 495 22 555 6 8
Ревизионный остеосинтез и конверсионное эндопротезирование тазобедренного сустав при полифокальном несращении шейки и диафиза бедренной кости
Моносегментарная стабилизация переломов проксимального отдела бедра у пациентов с боевой травмой
Протонная магнитно-резонансная спектроскопия как альтернативный количественный метод оценки прочности костей



