 24.05.2024
24.05.2024
Особенности диагностики и лечения перелома позвоночника при болезни Бехтерева . Клинический случай
Длительное течение аутоиммунного воспалительного процесса при болезни Бехтерева сопровождается обызвествлением связок позвоночного столба, поражением рёбернопозвоночных и дугоотросчатых суставов, их анкилозированием, что в конечном итоге приводит к снижению опороспособности позвоночника, в результате чего даже незначительная травма может привести к перелому.
ОБОСНОВАНИЕ
Проблема лечения болезни Бехтерева и связанных с ней осложнений сохраняет свою актуальность. Хроническое течение аутоиммунного воспалительного процесса сопровождается ригидным обызвествлением и окостенением связок позвоночного столба, поражением капсул рёберно-позвоночных и истинных суставов позвоночника с формированием патологического субстрата в структурных элементах позвоночно-двигательного сегмента. При прогрессировании процесса сниженная опороспособность позвоночника обусловливает восприимчивость даже к незначительному травматическому воздействию, которое может явиться причиной перелома [1-3]. Нередко повреждение позвоночника длительное время остаётся недиагностированным. Особенности течения переломов позвоночника при анкилозиру- ющем спондилоартрите связаны с отсутствием в анамнезе значимой травмы, наличием исходной деформации и структурных изменений позвоночного столба. По данным ряда публикаций, посвящённых исследованию патологии, частота выявления «бессимптомных» переломов позвоночника у больных с болезнью Бехтерева составляет от 5 до 15% [4, 5].
Трудности диагностики и, как следствие, несвоевременное распознавание травмы приводят к формированию ложного сустава в зоне перелома, что является причиной постоянного болевого синдрома.
Сформированный костный конгломерат на протяжении нескольких позвоночно-двигательных сегментов либо всего позвоночного столба также затрудняет оценку рентгенологической картины травмы позвоночника при болезни Бехтерева.
В литературе обозначен ряд факторов, которые способствуют возникновению перелома на фоне анкилозирующего спондилоартрита. Из них основными причинами являются нарушение биомеханической функции позвоночника на фоне снижения минеральной плотности костной ткани [6]. У пациентов с травмой позвоночника на фоне болезни Бехтерева преобладают нестабильные переломы тел и суставных отростков позвонков. Линия перелома чаще пересекает межпозвонковый диск и переходит на задние структуры позвоночного канала, что приводит к нестабильности позвоночно-двигательного сегмента с высоким риском повреждения спинного мозга, а на рентгенограммах выявляются первичные и вторичные смещения отломков.
Всё вышеизложенное должно учитываться при выборе метода лечения, целью которого являются стабилизация и формирование спондилодеза [7].
КЛИНИЧЕСКИЙ ПРИМЕР
О пациенте
Пациент К., 1969 года рождения, госпитализирован в нейрохирургическое отделение ФГБНУ «Иркутский научный центр хирургии и травматологии» 29.11.2021 с жалобами на постоянные выраженные боли, иррадиирующие в крестцово-подвздошные сочленения, паховую область, а также дискомфорт в грудопоясничном и поясничном отделах позвоночника. Боли распространялись по задненаружной поверхности бёдер с обеих сторон; периодически возникали чувство «онемения» по задней поверхности бедра и голени слева, ограничение активных движений в поясничном отделе позвоночника.
Из анамнеза установлено, что травма получена 07.10.2021 в результате падения на спину с высоты 2 метров. Со слов пациента, сразу возникли резкие боли в области нижнегрудного отдела позвоночника с распространением в крестцовоподвздошную область и нижние конечности. Обратился в травмпункт по месту жительства. На обзорных рентгенограммах позвоночника (прямая и боковая проекции) травматических изменений не выявлено; отмечены усиление грудного кифоза, а также характерные для болезни Бехтерева изменения. Локально в области нижнегрудного отдела позвоночника определяется болезненность с умеренно выраженным отёком паравертебральных мягких тканей.
Пациенту рекомендовано наблюдение травматолога, фиксация грудопоясничного отдела ортопедическим корсетом. В течение 3 недель пациент получал консервативную терапию, которая включала ограничительный режим, приём обезболивающих и противовоспалительных средств, физиопроцедуры. Со слов пациента, в вертикальном положении отмечал усиление боли в позвоночнике с иррадиацией в крестцовую область и нижние конечности. Фиксация поясничного отдела ортопедическим корсетом несколько уменьшала интенсивность боли в спине, однако полностью ее не купировала. Несмотря на проводимую терапию, продолжали беспокоить боли в нижнегрудном и поясничном отделах позвоночника, присоединились слабость и онемение в дистальных отделах левого бедра. Пациент заметил деформацию в поясничном отделе позвоночника, появилось ощущение усталости и ноющей боли в пояснице. Обратился в поликлинику ФГБНУ «Иркутский научный центр хирургии и травматологии», назначено исследование методом мультиспиральной компьютерной томографии (МСКТ) грудопоясничного отдела позвоночника, по результатам которого 29.11.2021 пациент госпитализирован в клинику.
Физикальная диагностика
Положение вынужденное — лежит с приподнятой верхней частью туловища. Грудопоясничный отдел позвоночника фиксирован ортопедическим корсетом. Повороты и наклоны после снятия корсета вызывают простреливающие боли в поясничном отделе позвоночника с иррадиацией в область таза, крестцово-подвздошных сочленений, далее в нижние конечности, больше слева.
Локальный статус. Визуально при осмотре грудопоясничного отдела позвоночника имеется вы- стояние остистых отростков ThXII, LI позвонков с формированием кифотической деформации. Пальпация и перкуссия болезненны, боль распространяется по боковой поверхности грудной клетки вдоль позвоночника книзу. Интенсивность болевого синдрома усиливается также при перемене положения тела и осевых нагрузках. Объём движений в поясничном отделе резко ограничен и болезнен, поясничный лордоз сглажен. Пальпаторно определяется напряжение паравертебральных мышц. Сухожильные рефлексы с верхних и нижних конечностей живые, симметричные, тонус мышц сохранён, тазовые функции не нарушены.
Лабораторная и инструментальная диагностика
Общий анализ крови: эритроциты 4,4х1012 г/л; гемоглобин 133 г/л; лейкоциты 6,8х109/л; нейтрофилы палочкоядерные 2, сегментоядерные 50; эозинофилы 1, базофилы 1, моноциты 6, лимфоциты 40, СОЭ 23 мм/ч.
Биохимический анализ крови: глюкоза 4,9 ммоль/л, общий белок 76,0 г/л, билирубин общий 9,2 мкмоль/л, прямой билирубин 3,9 мкмоль/л, непрямой билирубин 5 мкмоль/л, аланинаминотранс- фераза 22,8, аспартатаминотрансфераза 19,9, С-реактивный белок (СРБ) 6,4 мг/л. Анализ крови на HLA B27 положительный.
Общий анализ мочи: цвет светло-жёлтый, удельный вес 1023, билирубин — нет, сахар — отрицательный, эпителий 0-1 в поле зрения, лейкоциты 1-2 в поле зрения.
Степень активности заболевания определялась с помощью индекса ASDAS (Ankylosing Spondylitis Disease Activity Score): СРБ составил 1,8, что соответствует умеренной активности.
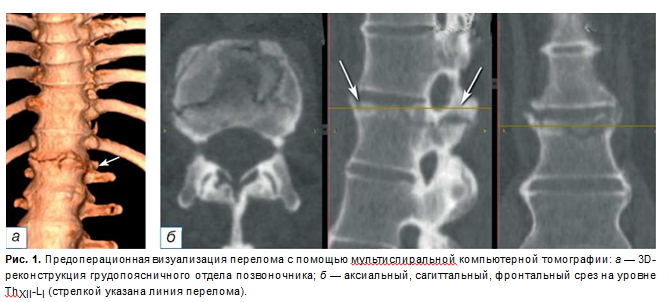
МСКТ-исследование грудопоясничного отдела позвоночника в положении пациента на спине. На томограммах позвонки имеют прямоугольную форму, обусловленную резорбцией углов; выявляется остеит передних углов тел позвонков; имеются вертикальные синдесмофиты наружных волокон фиброзного кольца, признаки диффузной остеопении. Выявлены разрыв передней продольной связки на уровне ThXII-L, позвонков, краевой перелом верхней замыкательной пластинки LI позвонка с продолжением линии перелома на суставные отростки ThXII-LI позвонков с формированием локальной деформации позвоночника на уровне перелома. Рентгенологически установлена нестабильность позвоночно-двигательного сегмента ThXII-LI (перелом трёх колонн) с формированием локальной деформации позвоночника на уровне перелома (рис. 1).
Ввиду нестабильного характера повреждения позвоночника, наличия стойкого вертеброгенно- го болевого синдрома, высокой вероятности развития неврологических нарушений, нарастания посттравматической деформации позвоночника пациенту рекомендовано декомпрессивно-стабилизирующее вмешательство на уровне ThXII-LI.
Предварительный диагноз
Закрытая неосложнённая травма грудопоясничного отдела позвоночника. Нестабильный компрессионный перелом тела ThXII, LI позвонков I степени с повреждением заднего опорного комплекса на фоне анкилозирующего спондилоартрита (болезнь Бехтерева). Кифотическая деформация грудопоясничного отдела позвоночника I степени. Синдром вертеброгенной люмбоишиалгии с двух сторон. Выраженный стойкий болевой и мышечно-тонический синдромы.
Сопутствующие заболевания. Гипертоническая болезнь II стадии. Контролируемая артериальная гипертензия. Факторы риска: мужской пол; возраст; отягощённая наследственность. Абдоминальное ожирение (объём талии более 95 см). Гипертрофия миокарда левого желудочка. Риск 3 (высокий). Целевое артериальное давление <130-139/<70-79 мм рт.ст. Хроническая сердечная недостаточность с фракцией выброса (67%) I степени.
Функциональный класс I. МКБ-10: I10 Алиментарно-конституциональное ожирение I степени (индекс массы тела 30,3 кг/м2). МКБ-10: Е66.0 Ожирение, обусловленное избыточным поступлением энергетических ресурсов.
Оперативное вмешательство
02.12.2021 проведено оперативное лечение: реконструкция позвоночного канала на уровне перелома ThXM-L| позвонков из заднего доступа; резекция оссифицированной жёлтой связки на уровне ThXII-LI с декомпрессией спинномозговых корешков в латеральных отделах позвоночного канала; коррекция деформации позвоночника и стабилизация грудопоясничного отдела позвоночника на уровне ThXII-LI-LII с использованием системы транспедикулярной фиксации позвоночника.
Особое внимание было уделено положению пациента на операционном столе, за счёт изменения настроек стола под контролем электронно-оптического п реобразователя достигнута частичная коррекция топографо-анатомических соотношений повреждённых сегментов позвоночника.
Интерламинарно в промежутке ThXII-LI с двух сторон проведён доступ в позвоночный канал. В задних отделах позвоночного столба определяется повреждение над- и межостистой связок, пальпаторно — патологическая подвижность на уровне ThXII-LI позвонков. С применением микрохирургической техники, оптического увеличения хб,5 произведена декомпрессия дурального мешка и спинномозговых корешков на уровне LI. Резецирована мешок на всём протяжении не имеет признаков сдавления жёлтой связкой, суставными фасетками; передаётся ликворная пульсация. Паравертебральные мышцы скелетированы с параллельных сторон до оснований поперечных отростков ThXII, LI, LII позвонков. С помощью костного шила в стандартных точках произведена подготовка каналов для введения транспедикулярных винтов в тела ThXII, LI, LII позвонков. Установлены моноаксиальные транспедикулярные винты в тело ThXII (2 винта, размеры винтов 6,5х45) и полиаксиальные транспедикулярные винты в тела LI, LII (4 винта, размеры винтов 6,5х50) под контролем электронно-оптического преобразователя.
Головки транспедикулярных винтов отрегулированы в соответствии с изгибом позвоночника. Продольные штанги смоделированы сообразно физиологическому кифозу позвоночника. Произведено крепление продольных штанг к винтам заглушками-фиксаторами. Объём интраоперационной кровопотери составил 100,0 мл. Рана послойно ушита наглухо. Узловые швы на кожу. Асептическая наклейка.
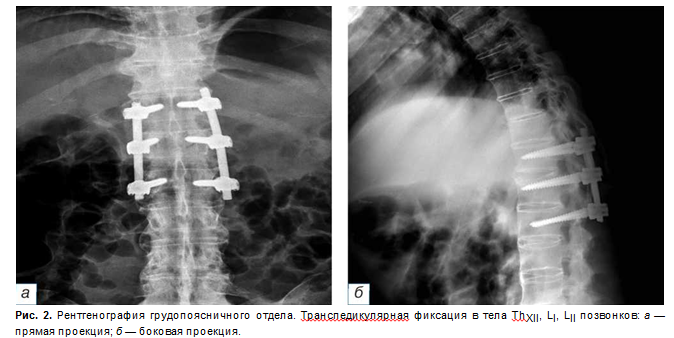
На контрольных рентгенограммах состояние металлоконструкции удовлетворительное (рис. 2).
Динамика и исходы
Послеоперационный период протекал благополучно. Болевой вертеброгенный синдром и клинико-неврологические расстройства регрессировали в течение 2 суток после оперативного лечения.
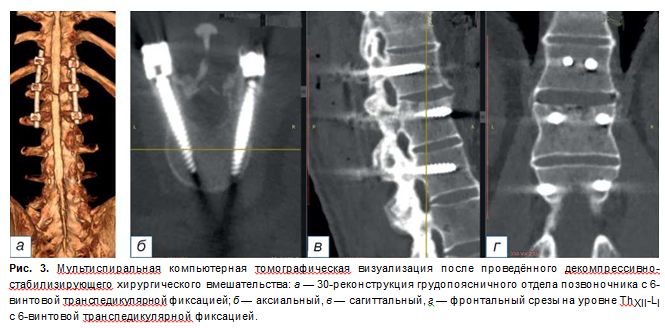
Пациент активизирован на третьи сутки, грудопоясничный отдел позвоночника фиксирован ортопедическим корсетом. Внешняя иммобилизация осуществлялась в течение 4 месяцев. Трудоспособность восстановлена полностью. На контрольном осмотре спустя 6 месяцев после выписки пациент жалоб не предъявляет, работает по основной специальности, в социальной сфере реабилитирован. При МСКТ грудопоясничного отдела позвоночника определяется состоявшийся спондилодез на уровне ThXII-L,; стабильность опорных транспедикулярных винтовых элементов металлоконструкции удовлетворительная (рис. 3).
ОБСУЖДЕНИЕ
Анкилозирующий спондилоартроз — хроническое системное заболевание суставов и позвоночника — проявляется серонегативным полиартрозом, избыточным образованием костной ткани и окостенением связочного аппарата. Изменения связок характеризуются их уплотнением и окостенением, что закономерно сопровождается хроническим болевым синдромом, ограничением подвижности и ригидностью позвоночного столба. Травма, падение с высоты проявляются болью и рефлекторным напряжением мышц и связочного аппарата, малоподвижностью повреждённого позвоночно-двигательного сегмента. Другими словами, у пациентов с болезнью Бехтерева с фактом травмы позвоночника закономерно наличие длительного болевого синдрома, а такие его характеристики, как интенсивность, окраска и иррадиация боли, не имеют специфической диагностической ценности. В этой связи возрастают требования к инструментальной диагностике.
На стандартных спондилограммах не всегда удаётся выявить перелом в связи с особенностями исходной патологии и изменением структуры позвоночника. В таких случаях раннее использование МСКТ и МРТ позволяет идентифицировать картину травматических изменений, проявляющихся разрывом оссифицированной передней продольной связки, переломом замыкательных пластинок, корней дуг и суставных отростков позвонков.
Лучевая диагностика травмы позвоночника у пациентов с болезнью Бехтерева должна основываться на принципах «не от простого к сложному», а на раннем использовании хоть и дорогостоящих, но наиболее информативных технологий. Травматические изменения позвоночника с повреждением опорных структур приводят к нестабильности позвоночно-двигательных сегментов и высокому риску отсроченного повреждения нервных корешков и спинного мозга.
Оперативное лечение переломов позвоночника у пациентов с болезнью Бехтерева индивидуальноориентированно и зависит как от общего состояния (возраст, тяжесть заболевания, коморбидные состояния), так и уровня и структуры поражения (шейный, грудной или поясничный отдел, одиночный или множественные переломы), стабильности позвоночно-двигательного сегмента, наличия смещения костных отломков и сдавления спинного мозга. Хирургическая стабилизация включает передний, задний или комбинированный спондилодез, при необходимости с применением ламинэктомии и различных методик остеотомии для коррекции деформации.
ЗАКЛЮЧЕНИЕ
Переломы позвоночника у пациентов, страдающих анкилозирующим спондилоартритом, нередко распознаются поздно в связи с отсутствием в анамнезе значимой травмы, наличия структурных изменений связочного аппарата и костной ткани. Использование современных методов лучевой диагностики (МСКТ, МРТ) позволяет разрешить диагностические сложности и определить тактику хирургического лечения. Представленные результаты лечения пациента с анкилозирующим спон- дилоартритом и нестабильным переломом ThXII-L, свидетельствуют о высокой эффективности хирургического лечения и инструментальной фиксации позвоночно-двигательных сегментов.
ЛИТЕРАТУРА
2. Lukasiewicz AM, Bohl DD, Varthi AG, еt al. Spinal fracture in patients with ankylosing spondylitis: Cohort definition, distribution of injuries, and hospital outcomes. Spine. 2016;41(3):191-196. doi: 10.1097/BRS.0000000000001190
3. Katsimpari C, Koutsoviti S, Mpalanika A, et al. Spontaneous chalk-stick fracture in ankylosing spondylitis: A case report. J Rheumatol. 2022;33(3):346-348. doi: 10.31138/mjr.33.3.346
4. Chung WH, Ng WL, Chiu CK, et al. Minimally invasive versus conventional open surgery for fixation of spinal fracture in ankylosed spine. Malays Orthop J. 2020;14(3):22-31. doi: 10.5704/M0J.2011.005
5. Rustagi T, Drazin D, Oner C, et al. Fractures in spinal ankylosing disorders: A narrative review of disease and injury types, treatment techniques, and outcomes. Orthop Trauma. 2017;31(Suppl. 4):S57-S74.
7. Liu H, Zhou Q, Zhang J, et al. Kyphoplasty for thoracic and lumbar fractures with an intravertebral vacuum phenomenon in ankylosing spondylitis patients. Front Surg. 2022;9:962723. doi: 10.3389/fsurg.2022.962723
ОБ АВТОРАХ
Автор, ответственный за переписку:
Потапов Виталий Энгельсович, к.м.н.;
Соавторы:
Горбунов Анатолий Владимирович, м.н.с.;
Ларионов Сергей Николаевич, д.м.н., профессор;
Животенко Александр Петрович, н.с.;
Скляренко Оксана Васильевна, к.м.н.;
Теги: перелом позвонка
234567 Начало активности (дата): 24.05.2024 15:01:00
234567 Кем создан (ID): 989
234567 Ключевые слова: анкилозирующий спондилоартрит; диагностика; клинические проявления; перелом позвонка
12354567899
Похожие статьи
Проблемы оперированного позвоночника. Лечение несостоятельности транспедикулярной фиксации и патологии смежного уровня:клинический случайРентген на дому 8 495 22 555 6 8
Использование промежуточной транспедикулярной фиксации при оскольчатых переломах позвонков переходного груднопоясничничного отдела
Механизмы развития патологии опорно-двигательного аппарата после перенесённой инфекции COVID-19
Экстракорпоральная ударно-волновая терапия тендопериостеопатии связки надколенника



