 17.05.2024
17.05.2024
Редкое осложнение после эндоскопического невролиза седалищного нерва: клинический случай
Эндоскопический невролиз седалищного нерва зарекомендовал себя как малотравматичный и эффективный метод лечения глубокого ягодичного болевого синдрома и нейропатии седалищного нерва
ОБОСНОВАНИЕ
Нейропатия седалищного нерва в структуре нейропатий нижней конечности занимает второе место, уступая только нейропатии малоберцового нерва. Причиной развития нейропатии чаще всего является низкоэнергетическая (падение в быту на ягодицы) или высокоэнергетическая (дорожнотранспортное происшествие, падение с высоты) травма, которая сопровождается переломами таза и бедренной кости [1]. К сожалению, повреждение нерва иногда происходит во время ортопедических операций, таких как остеосинтез таза и бедренной кости, операции эндопротезирования тазобедренного сустава [2].
Консервативное лечение нейропатии седалищного нерва является методом выбора при сохранении анатомической целостности нерва [3], однако при его неэффективности прибегают к оператив-ному вмешательству — невролизу и ревизии седалищного нерва, который, как правило, выполняется открытым способом. Открытый доступ к седалищному нерву в области подгрушевидного отверстия является достаточно травматичным, что обусловлено значительным кожным разрезом и отсечением большой ягодичной мышцы от большого вертела. Такая операция сопровождается объёмной кровопотерей, риском инфекционных осложнений, в том числе требует длительного и сложного реабилитационного периода, использования костылей при ходьбе в течение определённого времени после операции [4, 5].
Развитие миниинвазивных технологий невролиза периферического нерва всё прочнее входит в клиническую практику. Опубликован ряд работ по эндоскопическому невролизу седалищного нерва [6-9]. Особенностью артроскопической и эндоскопической техник является использование водной оптически прозрачной среды, которая нагнетается в суставное или межфасциальное пространство под давлением с помощью артропомпы для создания полости, в которой непосредственно проводится хирургическая операция.
В нашей публикации описан редкий клинический случай осложнения после эндоскопического невролиза седалищного нерва в водной среде — повреждение париетального листка брюшины, попадание физиологического раствора в брюшную полость и отёк забрюшинного пространства. Анализ причин позволит хирургам в дальнейшем избегать данного осложнения, что сделает методику эндоскопического невролиза более безопасной и эффективной.
КЛИНИЧЕСКИЙ ПРИМЕР
О пациенте
Пациентка А., 70 лет, получила бытовую травму в результате падения на область ягодиц. После травмы появился болевой синдром в правой ягодичной области в проекции подгрушевидного отверстия, который со временем стал усиливаться. Пациентка проходила неоднократные курсы консервативного противовоспалительного лечения, физиотерапии, лечебной физкультуры без улучшения клинической картины. Выполнялись противовоспалительные блокады в область выхода седалищного нерва в подгрушевидном отверстии из полости малого таза; инъекции ботулотоксина в грушевидную мышцу. Значимого эффекта от лечения не отмечено. Со временем стали появляться парестезии в области голени. Обратилась за помощью в ГБУЗ «Городская клиническая больница имени В.М. Буянова» Департамента здравоохранения города Москвы, осмотрена врачами травмато- логом-ортопедом и нейрохирургом.
Физикальная и инструментальная диагностика
Передвигается самостоятельно, без дополнительной опоры. Кожные покровы в области правого тазобедренного сустава не изменены. Отмечается мышечная гипотрофия в области правого тазобедренного сустава и ягодицы.
Амплитуда движений в правом тазобедренном суставе полная. Пальпаторно имеется болезненность в области подгрушевидного отверстия справа. Тест на грушевидную мышцу положительный.
Выраженность болевого синдрома по визуальной аналоговой шкале (ВАШ) 10 см; степень двигательных нарушений по шкале Британского медицинского совета (British Medical Research Council, BMRC) 4 балла; степень чувствительных нарушений по шкале Н. Seddon 3 балла; функциональная активность нижней конечности по шкале LEFS (Lower Extremity Functional Scale) 48 баллов.
По данным магнитно-резонансной томографии (МРТ) значимой патологии правого тазобедренного сустава не выявлено; обнаружены признаки тендинита объединённого сухожилия седалищного бугра. По данным ультразвукового исследования (УЗИ) — рубцово-спаечный процесс в области подгрушевидного отверстия справа с включением в рубцовые ткани седалищного нерва без нарушения его анатомической целостности; по данным стимуляционной электронейромиографии (ЭНМГ) — снижение амплитуды М-ответа по волокнам правого малоберцового и большеберцового нервов.
Диагноз и лечение
После проведения консилиума в составе врачей травматолога-ортопеда и нейрохирурга выставлен диагноз: «Посттравматическая нейропатия седалищного нерва справа, глубокий ягодичный болевой синдром».
Консилиумом принято решение о выполнении эндоскопического невролиза и ревизии седалищного нерва в области подгрушевидного отверстия.
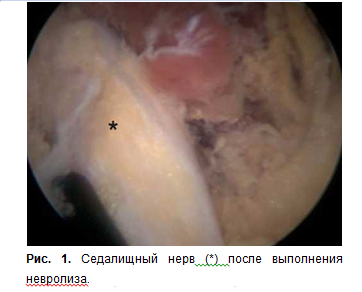
Пациентка госпитализирована в стационар для проведения хирургического вмешательства. Прооперирована в положении на животе под общим наркозом по опубликованной ранее эндоскопической методике [6, 10]. Операция выполнена эндоскопически с нагнетанием физиологического раствора с помощью артроскопической помпы. Выполнена эндоскопическая диссекция тканей в области подгрушевидного отверстия, визуализирован седалищный нерв, окружённый рубцово-спаечной тканью. Выполнены рассечение рубцово-спаечных тканей и невролиз седалищного нерва (рис. 1).

Общее время операции составило 80 мин. Интраоперационный расход физиологического раствора — 20 л, хотя средний расход на эту операцию, по нашему опыту, составлял 5-10 л. Большая часть физиологического раствора выделялась во время вмешательства через эндоскопические порты, другая часть инфильтрировала подкожно-жировую клетчатку и мягкие ткани.
По завершении операции выполнен поворот пациентки на спину, отмечены значимое увеличение живота в объёме, тимпанический звук при перкуссии. После восстановления уровня сознания пациентка была экстубирована; предъявила жалобы на тянущие боли в области живота, позывы к мочеиспусканию, затруднение дыхания, в связи с чем направлена в отделение реанимации и интенсивной терапии (ОРИТ) для послеоперационного наблюдения и дообследования.
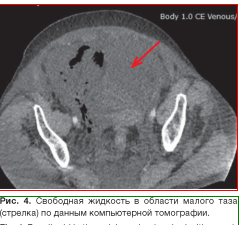
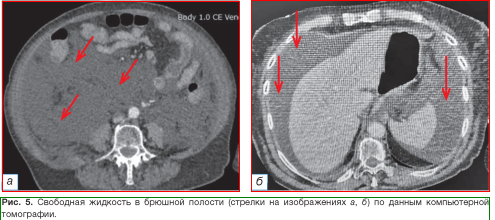
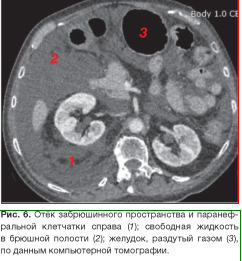
По данным УЗИ органов брюшной полости выявлено наличие свободной жидкости. Компьютерная томография (КТ) органов брюшной полости показала наличие свободной жидкости в брюшной полости, отёк забрюшин- ного пространства и паранефральной клетчатки справа (рис. 4-6).
Учитывая наличие свободной жидкости в брюшной полости, пациентка экстренно подана в операционную для выполнения лечебно-диагностической лапароскопии. Лапароскопия показала наличие свободной прозрачной жидкости (физиологический раствор) в брюшной полости в объёме 400 мл, участок повреждения париетальной брюшины в области малого таза справа; повреждений органов брюшной полости не выявлено. Выполнена эвакуация свободной жидкости из брюшной полости, установлен дренаж.
В послеоперационном периоде пациентка находилась в отделении ОРИТ, ей проводилась обезболивающая, антикоагулянтная, симптоматическая, инфузионная терапия. В первые сутки после операции темп диуреза составлял 50 мл/1 кг массы тела в час. По данным контрольного УЗИ органов брюшной полости на следующий день после операции свободная жидкость отсутствовала, по дренажу из брюшной полости отделяемое практически отсутствовало, в связи с чем дренаж был удалён.
Учитывая пребывание пациентки в ОРИТ и тяжесть состояния, было принято решение воздержаться от проведения электростимуляции, электрод для нейростимуляции удалён.
После двух суток пребывания в ОРИТ при стабилизации состояния и восстановлении самостоятельного дыхания пациентка была переведена в отделение травматологии и ортопедии для дальнейшего наблюдения, лечения и активизации. Женщина активизирована, ей продолжена обезболивающая и антикоагулянтная терапия. На 10-е сутки после операции пациентка выписана из стационара на амбулаторное лечение. Послеоперационные раны зажили первичным натяжением и были сняты в день выписки.
Контрольные осмотры проводились через 1, 3 и 6 месяцев после операции. Пациентка отмечала сохранение болевого синдрома в области правого подгрушевидного отверстия, а также неврологические расстройства. По результатам итогового контрольного осмотра (6 месяцев после операции)
- функциональная активность нижней конечности по шкале LEFS оценена в 52 балла. Пациентка передвигалась самостоятельно без дополнительной опоры. Болевой синдром по шкале ВАШ составил 8 см; степень двигательных нарушений по шкале BMRC — 4 балла; степень чувствительных нарушений по шкале Seddon — 3 балла. Констатирована неэффективность проведённого хирургического вмешательства.
- функциональная активность нижней конечности по шкале LEFS оценена в 52 балла. Пациентка передвигалась самостоятельно без дополнительной опоры. Болевой синдром по шкале ВАШ составил 8 см; степень двигательных нарушений по шкале BMRC — 4 балла; степень чувствительных нарушений по шкале Seddon — 3 балла. Констатирована неэффективность проведённого хирургического вмешательства.
От рекомендованной операции по имплантации системы нейростимуляции пациентка отказалась, вместо неё в другом лечебно-профилактическом учреждении выполнена импульсная радиочастотная абляция корешка L5 справа с хорошим клиническим результатом.
В настоящее время проводится реабилитация, пациентка находится под наблюдением для оценки дальнейшей динамики.
ОБСУЖДЕНИЕ
В зарубежной литературе имеется ряд работ, в которых описаны осложнения после эндоскопического невролиза седалищного нерва. J. Kay с соавт. [11] опубликовали в 2017 году метаанализ (28 работ; 481 пациент) по декомпрессии седалищного нерва как открытым, так и эндоскопическим способом. При открытой декомпрессии значимые осложнения (глубокая инфекция) наблюдались в 1% случаев, незначимые (онемение и парестезии, гиперестезии, поверхностная раневая инфекция, усиление болевого синдрома) — в 8%.
При эндоскопической декомпрессии значимых осложнений не было, незначимые (усиление болевого синдрома) отмечены у 1% прооперированных больных. В публикации B. Aguilera-Bohorquez с соавт. [12] сообщается об избыточном образовании рубцовой ткани в области седалищного нерва после эндоскопической операции у 4 (10%) пациентов из 41, что потребовало выполнения ревизии. S. Metikala с соавт. [13] опубликовали в 2022 году системный обзор, в котором проанализировали результаты эндоскопического невролиза седалищного нерва у 144 пациентов: за исключением одного случая (в котором пришлось выполнить интраоперационную конверсию в открытый доступ для удаления шванномы седалищного нерва), у всех пациентов получены хорошие и отличные результаты. Среди осложнений указан только один случай (менее 1%) усиления болевого синдрома после операции, что потребовало выполнения открытого ревизионного вмешательства.
Таким образом, основными осложнениями арт- роскопического невролиза седалищного нерва, по данным литературы, являются раневая инфекция, грубое рубцевание с повторной компрессией нерва и углублением неврологических расстройств. Сообщений о повреждениях париетального листка брюшины и попадании физиологического раствора в брюшную полость не обнаружено. В отечественной литературе также отсутствуют сведения по осложнениям после эндоскопического невролиза седалищного нерва, поэтому наше сообщение является первым.
Повреждение париетального листка брюшины, по нашему мнению, произошло за счёт избыточного давления физиологического раствора в забрюшинном пространстве, что было вызвано, очевидно, высоким давлением в артроскопической помпе, длительностью выполнения операции, выполнением невролиза в непосредственной близости от брюшины.
По данным собственного клинического наблюдения нами сформулированы следующие хирургические правила, позволяющие снизить риск повреждения париетальной брюшины и развития отёка забрюшинного пространства при невролизе седалищного нерва на среде физиологического раствора:
Использовать интраоперационную контролируемую гипотензию у пациента.
Давление в артроскопической помпе по возможности должно быть минимальным.
Длительность операции не должна превышать 1 ч.
Следует внимательно следить за расходом физиологического раствора, примерно соизмерять с вытекшим количеством через эндоскопические порты. Расход раствора на операцию не должен превышать 10 л.
Не следует выполнять диссекцию и невролиз седалищного нерва значительно проксимальнее подгрушевидного отверстия, так как это сопряжено с риском повреждения париетальной брюшины.
ЗАКЛЮЧЕНИЕ
Методика эндоскопического невролиза седалищного нерва в водной среде является эффективной и малотравматичной, однако сопряжена с риском развития осложнений. Мы впервые описали редкий случай возможности повреждения париетального листка брюшины, попадания физиологического раствора в брюшную полость, отёка забрюшинного пространства.
С целью снижения риска развития подобного осложнения необходимо выполнять ряд хирургических условий: не выполнять невролиз значительно проксимальнее подгрушевидного отверстия; во время операции использовать контролируемую гипотензию и минимальное давление в артроскопи- ческой помпе; время операции не должно превышать 60 мин; интраоперационно следует учитывать расход физиологического раствора.
1. Yuen EC, So YT. Sciatic neuropathy. Neurol Clin. 1999;17(3): 617-631, viii. doi: 10.1016/s0733-8619(05)70155-9
2. De Fine M, Romagnoli M, Zaffagnini S, Pignatti G. Sciatic nerve palsy following total hip replacement: Are patients personal characteristics more important than limb lengthening? A systematic review. Biomed Res Int. 2017;2017:8361071.
3. Francis DA, Christopher AT, Beasley BD. Conservative treatment of peripheral neuropathy and neuropathic pain. Clin Podiatr Med Surg. 2006;23(3):509-530. doi: 10.1016/j.cpm.2006.04.004
4. Ham DH, Chung WC, Jung DU. Effectiveness of endoscopic sciatic nerve decompression for the treatment of deep gluteal syndrome. Hip Pelvis. 2018;30(1):29-36. doi: 10.5371/hp.2018.30.1.29
5. Coulomb R, Khelifi A, Bertrand M, et al. Does endoscopic piriformis tenotomy provide safe and complete tendon release? A cadaver study. Orthop Traumatol Surg Res. 2018;104(8): 1193-1197. doi: 10.1016/j.otsr.2018.02.018
6. Беляк Е.А., Пасхин Д.Л., Лазко Ф.Л., и др. Эндоскопический невролиз седалищного нерва // Хирургия. Журнал им. Н.И. Пирогова. 2021. № 11. С. 66-75. [Belyak EA, Paskhin DL, Lazko FL, et al. Endoscopic sciatic nerve decompression. Khirurgiia (Mosk). 2021 ;(11):66—75. (In Russ).] doi: 10.17116/hirurgia202111166
7. Carro LP, Hernando MF, Cerezal L, et al. Deep gluteal space problems: piriformis syndrome, ischiofemoral impingement and sciatic nerve release. Muscles Ligaments Tendons J. 2016; 6(3):384-396. doi: 10.11138/mltj/2016.6.3.384
8. Jackson TJ. Endoscopic sciatic nerve decompression in the prone position-an ischial-based approach. Arthrosc Tech. 2016; 5(3):e637-642. doi: 10.1016/j.eats.2016.02.020
9. Park MS, Jeong SY, Yoon SJ. Endoscopic sciatic nerve decompression after fracture or reconstructive surgery of the acetabulum in comparison with endoscopic treatments in idiopathic deep gluteal syndrome. Clin J Sport Med. 2019; 29(3):203-208. doi: 10.1097/JSM.0000000000000504
10. Патент РФ на изобретение № 2778600 C1 / 22.12.2021. Беляк Е.А., Пасхин Д.Л., Лазко Ф.Л., и др. Способ эндоскопического невролиза седалищного нерва. [Patent RUS № 2778600 C1 / 22.12.2021. Belyak EA, Paskhin DL, Lazko FL, et al. Method of endoscopic sciatic nerve neurolysis. (In Russ).]
11. Kay J, de Sa D, Morrison L, et al. Surgical management of deep gluteal syndrome causing sciatic nerve entrapment: A systematic review. Arthroscopy. 2017;33(12):2263-2278 e1. doi: 10.1016/j.arthro.2017.06.041
12. Aguilera-Bohorquez B, Cardozo O, Brugiatti M, et al. Endoscopic treatment of sciatic nerve entrapment in deep gluteal syndrome: Clinical results. Rev Esp Cir Ortop Traumatol (Engl Ed). 2018;62(5):322-327. English, Spanish.
ОБ АВТОРАХ
Автор, ответственный за переписку:
Беляк Евгений Александрович, к.м.н.; адрес: Россия, 117198, Москва, ул. Миклухо-Маклая, д. 6;
Соавторы:
Пасхин Дмитрий Львович;
Лазко Федор Леонидович, д.м.н.;
Призов Алексей Петрович, к.м.н.;
Асратян Саркис Альбертович, к.м.н.;
Загородний Николай Васильевич, д.м.н., чл.-корр. РАН;
Теги: седалищный нерв
234567 Начало активности (дата): 17.05.2024 18:08:00
234567 Кем создан (ID): 989
234567 Ключевые слова: седалищный нерв; эндоскопическая декомпрессия; нейропатия; глубокий ягодичный болевой синдром; невролиз; осложнение.
12354567899
Похожие статьи
12.05.2024 19:03:37Рентген на дому 8 495 22 555 6 8
Эндопротезирование тазобедренного сустава у пациентов с посттравматическими дефектами и деформациями вертлужной впадины
Структурная реорганизация диафиза III плюсневой кости после аутогенной пластики большеберцовой порции седалищного нерва
Постоперационная боль в раннем позднем периоде при оперативном вмешательстве на шейном и пояснично-крестцовом отделе позвоночника



