 15.09.2023
15.09.2023
Современные представления о болезни Блаунта (обзор литературы)
Болезнь Блаунта - сложная патология опорно-двигательного аппарата у детей
ВВЕДЕНИЕ
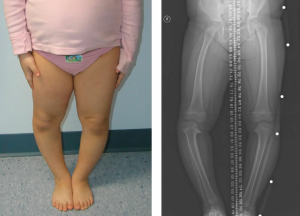
Болезнь Блаунта - асимметричное нарушение роста и развития проксимального медиального отдела ростковой зоны большеберцовой кости и эпифиза, приводящее к трехмерной деформации нижних конечностей [1, 2]. Заболевание характеризуется прогрессирующей варусной (О-образной) деформацией области коленных суставов у ребенка (рис. 1). В отдельных случаях наблюдается вальгусная (Х-образная) деформация [1, 3].
Первые признаки болезни могут выявляться в период, когда ребенок только начинает ходить [5]. На ранних стадиях у пациентов диагностируются рентгенологические изменения проксимального отдела большеберцовой кости. Влияние вторичных изменений бедренной кости на формирование варусной деформации не столь значительное и усиливается у детей старшего возраста при формах с поздним началом заболевания [6]. Латеральная часть большеберцовой и малоберцовая кость развиваются нормально. При болезни Блаунта может встречаться сопутствующая вальгусная деформация голеностопного сустава в сочетании с ротацией костей голени [7].
Рис. 1. Внешний вид (а) и рентгенограмма нижних конечностей (б) пациентки с двухсторонней болезнью Блаунта, возраст 3 года 1 месяц [4]
Деформация области коленных суставов может затрагивать одну или обе конечности [8]. Двустороннее вовлечение встречается примерно в 50 % случаев [9]. У пациентов с односторонним поражением наблюдается относительное укорочение конечности и нарушение походки. В ряде случаев определяется нестабильность связочного аппарата коленного сустава и компенсаторная вальгусная деформация дистального отдела бедренной кости [7].
Тяжесть заболевания характеризуется различными вариациями, от нарушения структуры суставного хряща до деформации колена, преждевременного артрита и несоответствия длины конечностей [7]. В отсутствие своевременного лечения и в случае прогрессирования деформации нормальное функционирование компонентов коленного сустава нарушается [7, 10, 11]. Прогноз болезни Блаунта в этих случаях часто тяжелый, особенно в детской (инфантильной) форме вследствие развития преждевременного медиального проксимального эпифизиодеза большеберцовой кости в возрасте от 6 до 8 лет [7]. Необратимый асимметричный эпифизиодез делает консервативное лечение неэффективным. Происходит постепенная прогрессирующая деформация колена, развиваются ранние дегенеративно-дистрофические изменения коленного сустава, в отдельных случаях до такой степени, что передвижение становится невозможным [7]. Основным фактором риска прогрессирования заболевания является избыточный вес пациента [12]. Пациенты с болезнью Блаунта нуждаются в хирургической коррекции с последующей длительной реабилитацией, нередки случаи рецидивов деформации. Этиологический фактор болезни Блаунта неизвестен. В современной отечественной научной литературе представлено небольшое количество работ, посвященных проблеме изучения болезни Блаунта.
Цель работы - провести обзор зарубежной и отечественной литературы, посвященной вопросам классификации, диагностики, этиологии и лечения болезни Блаунта.
МАТЕРИАЛЫ И МЕТОДЫ
В базах данных электронных информационных ресурсов PubMed, Scopus, eLibrary проведен поиск научной литературы по следующим ключевым словам: «болезнь Блаунта», «болезнь Эрлахера-Блаунта-Биезиня», «варус- ная деформация нижних конечностей», «этиология и лечение болезни Блаунта». В анализ включены статьи, написанные на русском, английском и французском языках. Глубина поиска составила 20 лет - с 2002 по 2022 год - с включением в анализ работ по исследованию основных параметров и общей характеристики болезни Блаунта в историческом аспекте, начиная с 1922 года - с момента выделения болезни как отдельной нозологической единицы. Из полученных статей для анализа было отобрано 80 полнотекстовых рукописей. Выбор определялся фундаментальностью работ по исследованию методов диагностики, этиологии и лечения болезни Блаунта. Подобранные статьи соответствуют II-III уровню доказательности результатов научных исследований.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Распространенность и классификация
Болезнь Блаунта занимает второе место после рахита среди деформаций нижних конечностей у детей [13]. Распространенность болезни Блаунта варьирует, имеющиеся данные свидетельствуют о значительных географических различиях в частоте встречаемости и прогнозе заболевания. В США распространенность у маленьких детей составляет менее 1 % [14]. В странах Карибского бассейна распространенность патологии с ранним началом оценивается в 1 случай на 1200 живорождений. Типичным пациентом с болезнью Блаунта для данной местности является афро-карибский ребенок или чернокожий африканец в возрасте до 3-х лет с избыточным весом и ранним началом ходьбы (до 10 месяцев) [15]. В других этнических группах сочетание болезни Блаунта с ожирением встречается реже [15, 16, 17].
Значительные различия наблюдаются и в половой принадлежности болезни Блаунта. Многоцентровое исследование, проведенное в 2003 году в Японии, показало, что заболевание чаще наблюдается у девочек [18]. В других исследованиях приводятся противоположные данные: у мальчиков болезнь Блаунта встречается чаще, чем у девочек [9, 19].
Первое клиническое и рентгенографическое описание пациента с варусным искривлением коленного сустава было опубликовано в 1922 году в немецкой литературе Эрлахером (P. Erlacher) [20]. В 1937 году Блаунт (W.P. Blount) впервые представил подробные гистологические и рентгенографические описания 13 оригинальных случаев болезни Блаунта и ввел термин "деформирующий остеохондроз большеберцовой кости” [9]. В отечественной литературе заболевание впервые было описано А.П. Биезинь и получило название «субэпифизарная остеохондропатия большеберцовой кости» [21]. На протяжении нескольких десятков лет наиболее используемым термином для определения данной патологии являлась болезнь/синдром Эр- лахера-Блаунта-Биезиня, в современной литературе все чаще используется термин болезнь Блаунта. Код болезни Блаунта в международной классификации болезней МКБ-10 - Q68.4 «Врожденное искривление большеберцовой и малоберцовой костей».
В последующие годы было выделено три формы заболевания в зависимости от возраста, в котором манифестирует деформация: инфантильная (детская) (1-3 года), ювенильная (4-10 лет) и подростковая (11 лет и старше) [4, 22]. В вопросе классификации болезни Блаунта не существует единого мнения. Ряд авторов объединяют ювенильную и подростковую формы в отдельную группу с поздним началом [17], другие считают нецелесообразным выделять ювенильную форму и относят ее к поздно выявленной инфантильной, не диагностированной ранее [23, 24]. С учетом различных стратегий лечения и клинико-рентгенологических характеристик, выделение двух основных форм - инфантильной и подростковой - является наиболее целесообразным [4, 7].
Проведенный мета-анализ демографических данных пациентов с болезнью Блаунта показал, что между ранней и поздней формами заболевания существуют различия, основанные на асимметрии, расовой и половой принадлежности. Ранняя форма болезни характеризуется тяжелой деформацией большеберцовой кости, двухсторонним вовлечением и чаще встречается у женщин [25, 26]. Пациенты с поздним началом заболевания имеют одностороннюю патологию, включающую дополнительные деформации бедра [27]. Поздняя форма наиболее часто диагностируется у чернокожих мужчин, латиноамериканцев и скандинавов, чем у других групп населения и национальностей [17, 26].
В 1964 году A. Langenskiold и E.B. Riska разработали рентгенографическую классификацию болезни Блаунта, опирающуюся на исследование шведских пациентов [19]. Классификация основана на каскаде различных степеней эпифизарной депрессии и мета- физарной фрагментации проксимального медиального эпифиза большеберцовой кости [19, 22, 28, 29]. Система, предложенная A. Langenskiold, описывает шесть прогрессирующих рентгенографических стадий детского типа болезни Блаунта, которые широко используются в качестве факторов, определяющих прогноз заболевания [30]. Ранние стадии (I-III) обладают высоким потенциалом для спонтанного разрешения и полного восстановления, в то время как последние стадии (IV-VI) характеризуются большим потенциалом для прогрессирования деформации и коррелируют с обширным хирургическим вмешательством и риском рецидива после предполагаемой корригирующей операции [31-35]. Классификация подтверждена многими рентгенографическими исследованиями, проведенными при болезни Блаунта между 1952 и 1963 годами [19, 22, 28, 29]. Несмотря на имеющиеся погрешности (различия в данных измерений как между наблюдателями, так и внутри самих измерений, появление рецидивов на II и III стадии), система A. Langenskiold по-прежнему используется многими хирургами-ортопедами [31, 36].
В последующие десятилетия для улучшения клинико-рентгенологической корреляции классификация A. Langenskiold была упрощена [15, 37], а на практике часто используется классификация FDF (Fort-de-France), основанная на МРТ-сканировании [38]. Для решения проблемы рецидивов заболевания разработана новая модифицированная 3-ступенчатая (типы A, B и C) система классификации инфантильной болезни Блаунта, основанная на морфологии метафизарного/эпифизарного наклона большеберцовой кости [39]. Предложенная система классификации лучше коррелирует с результатами лечения, чем традиционная классификация A. Langenskiold и обладает надежной системой прогнозирования рецидивов по установленным показателям [40].
Методы исследования и дифференциальная диагностика
Деформация нижних конечностей у детей является довольно частым проявлением. Особенностью постановки диагноза болезни Блаунта является трудность дифференциальной диагностики данного заболевания от других состояний, таких как рахит, гемимелия большеберцовой кости, дисплазия костей и физиологическое искривление нижних конечностей у детей раннего возраста [41]. Варусная деформация коленных суставов (genu varum) является нормальным физиологическим процессом у ребенка младше 2 лет [42]. Физиологическая деформация проксимального медиального метафиза большеберцовой кости может сопровождаться рентгенологическим признаком в виде легкого медиального метафизарного клюва (MMB), трудно отличимого от болезни Блаунта [1]. Основываясь только на одной рентгенограмме при первом посещении ортопеда провести различие между физиологической деформацией и болезнью Блаунта очень сложно. В то же время неверно проведенная дифференциальная диагностика между физиологическим искривлением и ранним началом болезни Блаунта может привести к необратимым последствиям, включая несоответствие длины конечностей, прогрессирующую деформацию с нарушением походки и преждевременный артрит коленного сустава [42]. В ретроспективном исследовании показано, что из 69 детей в возрасте 2-4 лет с О-образной деформацией нижних конечностей невыясненной этиологии болезнь Блаунта была диагностирована лишь у 20 детей. У остальных 49 детей отмечалась самокоррекция физиологического искривления [12]. Раннее и точное различие между этими двумя состояниями имеет большое значение для проведения своевременного лечения при болезни Блаунта. В случае физиологического искривления какое- либо лечение чаще всего не требуется [1].
Стандартным методом верификации болезни Блаунта является рентгенография. Для ранней диагностики заболевания проводится переднезадняя скрининговая рентгенография нижних конечностей, а также выполняются стандартные переднезадняя и боковая рентгенограммы коленного сустава. Для ранней стадии болезни характерно смещение медиального метафиза большеберцовой кости, расширение и неправильность контура медиального метафиза, образующего выпуклость, похожую на клюв, задержка медиального окостенения эпифиза, ответственного за увеличение наклона эпифиза кости, и боковой подвывих большеберцовой кости [7].
Потенциальным рентгенографическим параметром для дифференциальной диагностики исследуемого заболевания от физиологической кривизны нижних конечностей является значение угла медиального метафизарного клюва (рис. 2). При болезни Блаунта на переднезадней (AP) рентгенограмме коленного сустава угол медиального метафизарного клюва составляет 122 градуса и более (в сторону уменьшения), что соответствует II стадии классификации по A. Langenskiold [1] (рис. 3). Таким образом, окончательный диагноз болезни Блаунта основан на констатации прогрессирующего искривления коленных суставов с наличием характерных рентгенологических изменений проксимального медиального отдела большеберцовой кости [1].
Рис. 3. Угол медиального метафизарного клюва (MMB) (x) образован двумя линиями: линия 1 проведена параллельно медиальной коре проксимального отдела большеберцовой кости, линия 2 проведена от точки пересечения первой линии с проксимальным метафизом большеберцовой кости до самой дистальной точки медиального метафизарного клюва [1]
Проведение рентгенографии при болезни Блаунта является неоспоримым и самым распространенным методом исследования. Однако в отдельных случаях у пациентов с рассматриваемой патологией начинающиеся изменения проксимальной ростковой зоны большеберцовой кости не визуализируются на обычных рентгенограммах. В связи с этим на начальных стадиях болезни наиболее целесообразным является проведение компьютерной томографии области (КТ) коленных суставов. КТ позволяет выявить ранние признаки заболевания и осуществить раннюю дифференциальную диагностику. Кроме того, компьютерная томография достоверно оценивает состояние пролиферативного слоя ростковой зоны и в связи с этим целесообразна для диагностики преждевременного синостозирова- ния проксимальной ростковой зоны большеберцовой кости, а также установления полной ликвидации очага дисплазии после устранения деформации [43].
При запущенных или отсроченных формах болезни Блаунта, наблюдаемых у детей старше четырех лет, информативным является проведение магнитно-резонансной томографии (МРТ). МРТ позволяет оценить сухожильно-связочный аппарат, мениски, состояние хряща и сосудистую систему (при необходимости) основных компонентов сустава [44]. МРТ эффективно выявляет изменения хряща, в частности суставной поверхности большеберцовой кости в эпифизе, получая более точные данные, чем измерения, сделанные на рентгенограмме [17, 45, 46].
С помощью МРТ у пациентов с диагнозом «болезнь Блаунта» исследована структура мениска и суставной поверхности пораженного коленного сустава. Показано, что при данном заболевании наблюдается увеличенная высота и ширина медиального мениска, увеличенная толщина хондроэпифиза проксимального медиального отдела большеберцовой кости и более высокая частота аномальных сигналов в заднем роге медиального мениска.
Авторы сделали предположение, что представленные структурные изменения призваны компенсировать уменьшение высоты окостеневшей части медиальной проксимальной части большеберцовой кости [35]. Гистологические исследования показали, что у детей с болезнью Блаунта наблюдается нарушение энхондрального окостенения в медиальной части зоны роста проксимального отдела большеберцовой кости, характеризующееся дезорганизацией костных балок и хрящевых структур, замедлением процессов замещения хрящевой ткани костью [47]. В тяжелых случаях происходит нарушение нормальной столбчатой структуры зоны роста, замещение хряща и кости между эпифизом и метафизом волокнистой тканью [9, 22]. У детей, подростков и юношей с болезнью Блаунта наблюдается также варусная деформация дистального отдела бедренной кости [48].
Этиология и патогенез болезни Блаунта
С момента появления первой публикации о пациентах с варусным искривлением коленного сустава были выдвинуты различные гипотезы об этиологическом факторе болезни Блаунта. Однако, несмотря на столетнюю историю изучения данного заболевания, не существует единого мнения о причинах его происхождения [47]. Этиология болезни Блаунта неизвестна [10]. Относительно природы данной патологии предложено множество гипотез. Большинство исследований осуществляется в нескольких основных направлениях. В первой группе в качестве этиологического фактора рассматривается повышенное механическое давление на ростовую пластинку вследствие ожирения, раннего возраста ходьбы, во второй группе ключевую роль играет расовая принадлежность. Основная часть работ сосредоточена только на одной гипотезе возникновения болезни. Все исследования характеризуются низким уровнем доказательности. Поскольку болезнь Блаунта в Северной и Южной Америке и Карибском бассейне поражает в основном чернокожих детей с ожирением [7], открытым остается вопрос о связи данных заболеваний. Нет единого мнения относительно роли ожирения в формировании деформации коленных суставов. Однако большинство исследователей устанавливают прямую связь между данными состояниями и определяют болезнь Блаунта как нарушение развития, связанное с детским ожирением [12, 35, 49, 50]. Ассоциации болезни Блаунта с чернокожей этнической принадлежностью и ожирением в других частях света менее очевидны, и прогноз часто менее серьезен [7].
В Западной Африке в республике Гана выполнено исследование возможной семейной предрасположенности у пациентов с болезнью Блаунта. Результаты проведенного секвенирования не выявили генетической предрасположенности к данному заболеванию [51]. Несмотря на полученные данные, большинство исследователей склонны считать, что болезнь Блаунта имеет многофакторное происхождение и связана с механической перегрузкой у генетически восприимчивых индивидуумов. К предрасполагающим факторам заболевания относят генетическую и расовую предрасположенность, ожирение, высокий рост, раннюю ходьбу, афроамериканское происхождение или комбинацию вышеперечисленных факторов [7, 10, 47]. В ранней и поздней форме подтверждена также связь патологии с дефицитом витамина D [52, 53]. Таким образом, можно сделать заключение, что болезнь Блаунта является результатом многофакторной комбинации генетических, гуморальных, биомеханических факторов и факторов развития [10, 47]. Необходимы дальнейшие исследования, особенно генетической предрасположенности, чтобы лучше понять ключевой фактор болезни [47].
Патофизиологические механизмы заболевания неясны [7]. Наиболее распространенная биомеханическая гипотеза объясняет развитие болезни Блаунта чрезмерной механической нагрузкой в сочетании со специфическими факторами генетической восприимчивости. При физиологической деформации избыточный вес у ребенка увеличивает нагрузку на кости и суставы, в частности на заднемедиальную часть колена, и происходит постепенное подавление роста в медиальной области большеберцовой кости, замедление окостенения и разрушение стабилизирующих систем связок. Вследствие ограниченного потенциала роста и более слабой трехмерной структуры большеберцовой кости сжимающие силы оказывают набольшее влияние именно на большеберцовую кость, а не на бедренную [54]. Однако биомеханическая гипотеза не может объяснить тяжелые случаи болезни Блаунта с ранним началом у детей, не страдающих ожирением.
Лечение болезни Блаунта
Развитие болезни Блаунта может происходить в разных направлениях. В одних случаях заболевание поддается консервативному лечению и не требует хирургического вмешательства. В других случаях, при неуклонно прогрессирующем патологическом процессе, оперативное лечение неизбежно, и необходимо определить наиболее эффективные его варианты [10].
Отличительной особенностью болезни Блаунта является то, что заболевание при раннем начале может проходить спонтанно. Даже у детей афро-карибского происхождения имеет место спонтанная регрессия. В ретроспективном исследовании, проведенном на острове Реюньон, показано, что в одной трети случаев инфантильная форма I стадии болезни Блаунта корригируется спонтанно [37]. Подобные результаты получены в японском исследовании: наблюдалось спонтанное корригирование деформации 22 из 46 конечностей у детей с данной патологией [32]. Таким образом, важными являются ранняя диагностика и лечение данного заболевания, поскольку на ранней стадии процесс его развития является обратимым [2].
Консенсус относительно оптимального подхода к лечению болезни Блаунта отсутствует [55]. Вариант лечения зависит от тяжести деформации в соответствие с классификацией A. Langenskiold и основывается, главным образом, на результатах рентгенографии. Консервативное лечение применяется в большинстве случаев инфантильного типа на стадии I или II, тогда как хирургическое вмешательство проводится на III или IV стадиях заболевания [18].
Раннее лечение детской болезни Блаунта включает в себя фиксацию, хотя этот метод на I или II стадиях является спорным методом лечения, который имеет различные результаты [3, 32, 56, 57]. Для фиксации обычно используется ортез (KAFO). Ортопедическое лечение может быть полезно, если оно продолжается в течение одного года и начато до трех лет у детей, не страдающих ожирением [3]. Хирургическое лечение рекомендуется, если коррекция с помощью ортезов не происходит [58]. В случае прогрессирования деформации обычно используются различные хирургические вмешательства. Целью хирургического лечения является восстановление конгруэнтности поверхностей сустава, восстановление нормального положения конечности, выравнивание длины конечности и предотвращение рецидива. Статистика показывает, что у пациентов с прогрессирующей формой заболевания с ранним началом хирургическая коррекция в возрасте до 4 лет в 80 % случаев приводит к полному выздоровлению [15-17].
Историческим стандартом хирургического лечения болезни Блаунта является корригирующая остеотомия проксимального отдела большеберцовой кости (рис. 4) для исправления угловой деформации и выравнивания суставной поверхности [35, 59-61]
Рис. 4. Первая стадия болезни Блаунта с ранним началом у ребенка в возрасте 3,5 лет (классификация FDF). Двусторонние вальгус- ные и деротационные остеотомии: а - внешний вид нижних конечностей до лечения; б - рентгенограмма; в - внешний вид нижних конечностей через 1 год после операции [7]
Операции корригирующей остеотомии обеспечивают высокую точность коррекции, позволяют одномоментно устранить все компоненты деформации и разгрузить медиальную часть эпифиза [39, 62, 63]. Однако чрезмерная коррекция при остеотомии в отдельных случаях может приводить к стойкой вальгусной деформации или даже к ее увеличению. Отрицательными моментами подобных операций является травматичность и различные осложнения, такие как замедленная консолидация, сосудистые нарушения, компартмент-син- дром, парез малоберцового нерва, а также инфекционные осложнения и рецидивы деформации [39, 62, 63]. Корригирующая остеотомия, выполняемая на 3-й стадии по A. Langenskiold у детей старше 3 лет, сопровождается высокой частотой рецидивов. Рецидивирующая деформация может возникать независимо от первоначально успешной операции [17, 64-66]. Частота рецидива варусной деформации при болезни Блаунта находится в диапазоне 30-100 % и может быть снижена при выполнении начальной операции в раннем возрасте [65]. Прогностическими признаками для оценки рецидива деформации являются возраст пациента и стадия развития патологии [67]. Проведенные исследования показывают, что для снижения процента рецидивов оперативное лечение следует проводить в возрасте до четырех лет у пациентов с прогрессирующими клиническими и рентгенологическими признаками болезни Блаунта на I или II стадии по A. Langenskiold [64, 68, 69]. При этом самым важным прогностическим фактором является увеличение стадии заболевания [59, 62].
В последние годы разработан новый
подход к лечению детской болезни Блаунта с управляемой модуляцией роста -
временный гемиэпифизиодез [70, 71] (рис. 5). Данный метод получает все большее
распространение и является жизнеспособным вариантом лечения заболевания на
стадии 1 и 2 в силу относительной безопасности и малоинвазивности [72-74].
Направленный рост может быть выполнен либо с помощью натяжного бандажа, либо
с помощью винтов, предназначенных для временной остановки нормального роста в латеральной части большеберцовой кости и обеспечения
преимущественного роста в медиальной части. Скорость угловой коррекции
составляет 100 %, необходимость в корректирующей остеотомии зачастую
отсутствует.
Рис 5. Рентгенограмма нижних конечностей ребенка с инфантильной формой болезни Блаунта через 10 месяцев после двухстороннего латерального гемиэпифизиодеза [8]
Однако частота повторных деформаций при данном варианте лечения составляет 33 %. В этих случаях деформация поддается успешному лечению путем корригирующей остеотомии либо повторно вышеописанным методом [55]. Таким образом, несмотря на значительное распространение временного гемиэпифизиодеза, рядом исследований показано значительное количество неудовлетворительных результатов в случае использования рассматриваемого подхода оперативного лечения при болезни Блаунта [75-77].
Отдельной хирургической проблемой является поздно выявленная или рецидивирующая инфантильная форма болезни Блаунта (ИББ) [78]. ИББ встречается относительно редко и характеризуется нестабильностью коленного сустава. В подобных случаях одним из методов выравнивания нижних конечностей является проведение остеотомии с медиальным подъемом в сочетании с латеральным проксимальным эпифизиодезом большеберцовой кости и остеотомией с метафизарной перестройкой большеберцовой кости (рис. 6). Недостаточное исправление вальгуса при ИББ связано с остаточной нестабильностью коленных суставов и ожирением.
Рис. 6. Рентгенограммы нижних конечностей девочки с двухсторонней поздней инфантильной болезнью Блаунта в положении стоя (АР): а - до лечения (в возрасте 8-и лет); б - через 2 года после хирургической коррекции (в возрасте 10-ти лет) [78]
Таким образом, на сегодняшний день не существует универсального метода лечения инфантильных форм болезни Блаунта. Лечение этой сложной патологии должно быть адаптировано к каждому отдельному случаю. Залогом благополучного хирургического лечения является ранний возраст пациента (от 3 до 7 лет, с наилучшими результатами в возрасте до 4 лет), ранние стадии заболевания (до появления признаков синостоза) и полное восстановление оси конечности c формированием легкой гиперкоррекции [23, 63, 79]. В то же время, у пациентов, подвергавшихся лечению данного заболевания в детстве, во взрослом возрасте наблюдается наличие остаточных аномалий коленного сустава, на фоне чего может развиться преждевременный остеоартрит (артроз) [7].
Лечение болезни Блаунта у подростков и молодых людей является сложным. Коррекция деформации проксимального отдела большеберцовой кости при болезни Блаунта у данной категории пациентов может быть достигнута использованием аппарата внешней фиксации Илизарова или Тейлора (Spatial Frame, TSF) с низким риском осложнений со стороны мягких тканей [80].
Отсутствие своевременного лечения заболевания во взрослом возрасте может привести к прогрессирующей варусной деформации с сопутствующими деформациями дистального отдела бедренной кости и/или большеберцовой кости, неравномерности длины нижних конечностей и значительной деформации суставов [10]. Некорригированная болезнь Блаунта у взрослых пациентов встречается редко [7].
ЗАКЛЮЧЕНИЕ
Анализ современной литературы показал, что вековая история изучения болезни Блаунта как отдельной нозологической единицы не смогла решить проблему развития этой сложной патологии опорно-двигательного аппарата у детей и подростков. Спустя столетие после первого клинического и рентгенологического описания пациентов с нарушением роста и развития проксимального медиального отдела большеберцовой кости и эпифиза, приводящим к трехмерной деформации нижних конечностей, этиология и патогенетические механизмы патологического процесса остаются не выясненными. За последние годы успехи достигнуты в диагностике и хирургическом лечении данной категории пациентов. Статистика свидетельствует, что у детей с прогрессирующей формой и ранним началом заболевания, хирургическая коррекция в возрасте до 4-х лет приводит к полному выздоровлению в 80 % случаев. Большинством исследований показано: болезнь Блаунта является результатом многофакторной комбинации генетических, гуморальных, биомеханических факторов и факторов развития, среди которых генетическая предрасположенность играет значительную роль. Для понимания ключевого фактора заболевания необходимо дальнейшее изучение наследственной природы данной патологии.
СПИСОК ИСТОЧНИКОВ
1. Medial metaphyseal beak angle as a predictor for Langenskiold Stage II of Blount's disease / J. Wongcharoenwatana, K. Kaewpornsawan,
C. Chotigavanichaya, P. Eamsobhana, T. Laoharojanaphand, P. Musikachart, T. Ariyawatkul // Orthop. Surg. 2020. Vol. 12, No 6. Р. 1703-1709. DOI: 10.1111/os.12760.
2. Vasiliadis A.V., Maris A., Gadikoppula S. Tibia vara or Blount’s disease: Why an early diagnosis and treatment are important? // Clin. Pract. 2020. Vol. 10, No 1. P. 1222. DOI: 10.4081/cp.2020.1222.
3. Sabharwal S., Sabharwal S. Treatment of infantile Blount disease: An update // J. Pediatr. Orthop. 2017. Vol. 37, No Suppl. 2. P. S26-S31. DOI: 10.1097/BPO.0000000000001027.
4. Лечение пациентов с ранними стадиями
инфантильной формы болезни Блаунта / В.А. Виленский, О.А. Фомылина, С.И.
Трофимова, Е.А. Захарьян, А.А. Поздеев // Современные проблемы науки и образования.
2020. № 2.
5. Murthy D.T.S., De
Leucio A. Blount Disease //
Treasure Island (FL): StatPearls Publishing LLC.
2022.
6. Comprehensive treatment of late-onset tibia vara / J.E. Gordon, F.P. Heidenreich, C.J. Carpenter, J. Kelly-Hahn, P.L. Schoenecker // J. Bone Joint Surg. Am. 2005. Vol. 87, No 7. R 1561-1570. DOI: 10.2106/JBJS.02276.
7. Janoyer M. Blount disease // Orthop. Traumatol. Surg. Res. 2019. Vol. 105, No 1S. P. S111-S121. DOI: 10.1016/j.otsr.2018.01.009.
8. Robbins C.A. Deformity reconstruction surgery for Blount’s disease // Children (Basel). 2021. Vol. 8, No 7. R 566. DOI: 10.3390/children8070566.
9. Blount W.P. Osteochondrosis deformans tibiae // J. Bone Joint Surg. 1937. Vol. 19, No 1. R 1-29.
10. Birch J.G. Blount disease // J. Am. Acad. Orthop. Surg. 2013. Vol. 21, No 7. P. 408-418. DOI: 10.5435/JAAOS-21-07-408.
11. Total knee arthroplasty in patients with Blount disease or Blount-like deformity / R.M. Natoli, C.M. Nypaver, A.P. Schiff, W.J. Hopkinson, H.W. Rees // J. Arthroplasty. 2016. Vol. 31, No 1. P. 124-127. DOI: 10.1016/j.arth.2015.07.014.
12. Scott A.C., Kelly C.H., Sullivan E. Body mass index as a prognostic factor in development of infantile Blount disease // J. Pediatr. Orthop. 2007. Vol. 27, No 8. P. 921-925. DOI: 10.1097/BPO.0b013e3181558cd4.
13. Бабин Е.А. Болезнь Эрлахера-Блаунта (клиника, диагностика, лечение): спец. 14.00.35 «Детская хирургия» : дис... кандидата мед. наук. М., 2008.
14. Smith C.F. Tibia vara (Blount’s disease) // J. Bone Joint Surg. Am. 1982. Vol. 64, No 4. P. 630-632.
15. Catonne Y. La maladie de Blount // Paris: Cahiers d’Enseignement de la Societe Fran^aise d’Orthopedie et Traumatologie. P. 147-163.
16. Herring J. Disorders of the leg // Tachdjian's Pediatric Orthopaedics, 3rd Ed. Philadelphia: W.B. Saunders Company. 2002. Vol. 2, Chapter 21.
17. Sabharwal S. Blount disease // J. Bone Joint Surg. Am. 2009. Vol. 91, No 7. P. 1758-1776. DOI: 10.2106/JBJS.H.01348.
18. Inaba Y., Saito T., Takamura K. Multicenter study of Blount disease in Japan by the Japanese Pediatric Orthopaedic Association // J. Orthop. Sci. 2014. Vol. 19, No 1. P. 132-140. DOI: 10.1007/s00776-013-0489-8.
19. Langenskiold A., Riska E.B. Tibia vara (Osteochondrosis deformans tibiae): a survey of seventy-one cases // J. Bone Joint Surg. Am. 1964. Vol. 46. P. 1405-1420.
20. Erlacher
P. Deformierende prozesse der epiphysengegend bei kindern // Arch. Orthop. Unfallchir. 1922. Vol. 20. P. 81-96.
21. Биезинь А.П. Детская хирургия. М.: Медицина, 1964. 334 с.
22. Thompson G.H., Carter J.R. Late-onset tibia vara (Blount’s disease). Current concepts // Clin. Orthop. Relat. Res. 1990. No 255. P. 24-35.
23. Филатов С.В. Субэпифизарная остеохондропатия большеберцовой кости у детей (клинико-рентгенологическое исследование) : дис. канд. мед. наук. Л., 1972.
24. Herring J.A. Tachdjian's Pediatric Orthopaedics: From the Texas Scottish Rite Hospital for Children. E-Book. Elsevier Health Sciences. 2020.
25. Sabharwal S., Lee J. Jr., Zhao C. Multiplanar deformity analysis of untreated Blount disease // J. Pediatr. Orthop. 2007. Vol. 27, No 3. P. 260-265. DOI: 10.1097/BPO.0b013e31803433c3.
26. Rivero
S.M., Zhao C., Sabharwal S. Are patient demographics different for early-onset
and late-onset Blount disease? Results based on metaanalysis // J. Pediatr. Orthop. B. 2015. Vol. 24, No 6. P. 515-520.
27. Incidence of distal femoral and distal tibial deformities in infantile and adolescent Blount disease / T.G. Myers, M.K. Fishman, J.J. McCarthy,
R. S. Davidson, J. Gaughan // J. Pediatr. Orthop. 2005. Vol. 25, No 2. P. 215-218. DOI: 10.1097/01.bpo.0000149858.04659.d8.
28. Langenskiold A. Tibia vara: osteochondrosis deformans tibiae. Blount’s disease // Clin. Orthop. Relat. Res. 1981. No 158. P. 77-82.
29. Langenskiold A. Tibia vara. A critical review // Clin. Orthop. Relat. Res. 1989. No 246. P. 195-207.
30. Du Plessis J., Firth G.B., Robertson A. Assessment of the reliability and reproducibility of the Langenskiold classification in Blount’s disease // J. Pediatr. Orthop. B. 2020. Vol. 29, No 4. P. 311-316. DOI: 10.1097/BPB.0000000000000692.
31. Stricker S.J., Edwards P.M., Tidwell M.A. Langenskiold classification of tibia vara: an assessment of interobserver variability // J. Pediatr. Orthop. 1994. Vol. 14, No 2. P. 152-155. DOI: 10.1097/01241398-199403000-00004.
32. Natural history of infantile tibia vara / Y. Shinohara, M. Kamegaya, K. Kuniyoshi, H. Moriya // J. Bone Joint Surg. Br. 2002. Vol. 84, No 2. P. 263268. DOI: 10.1302/0301-620x.84b2.11821.
33. Erkus S., Turgut A., Kalenderer O. Langenskiold classification for Blount disease: is it reliable? // Indian J. Orthop. 2019. Vol. 53, No 5. P. 662-664. DOI: 10.4103/ortho.IJOrtho_679_18.
34. Khanfour A.A. Does Langenskiold staging have a good prognostic value in late onset tibia vara? // J. Orthop. Surg. Res. 2012. Vol. 7. P. 23. DOI: 10.1186/1749-799X-7-23.
35. Sabharwal S. Blount disease: an update // Orthop. Clin. North Am. 2015. Vol. 46, No 1. P. 37-47. DOI: 10.1016/j.ocl.2014.09.002.
36. Bradway J.K., Klassen R.A., Peterson H.A. Blount disease: a review of the English literature // J. Pediatr. Orthop. 1987. Vol. 7, No 4. P. 472-480.
37. Laville J.M., Wiart Y., Salmeron F. Can Blount's disease heal spontaneously? // Orthop. Traumatol. Surg. Res. 2010. Vol. 96, No 5. P. 531-535. DOI: 10.1016/j.otsr.2010.03.015.
38. Infantile Blount's disease treated by hemiplateau elevation and epiphyseal distraction using a specific external fixator: preliminary report / M. Janoyer, H. Jabbari, J.L. Rouvillain, J. Sommier, G. Py, Y. Catonne, J.F. Colombani // J. Pediatr. Orthop. B. 2007. Vol. 16, No 4. P. 273-280. DOI: 10.1097/01. bpb.0000210591.35652.84.
39. Recurrence
after surgical intervention for infantile tibia vara: assessment of a new
modified classification / L.E. LaMont, A.L. McIntosh, C.H. Jo, J.G. Birch, C.E.
Johnston // J. Pediatr. Orthop. 2019. Vol. 39, No 2. P. 65-70.
40. Prognostic reliability of a new classification system for Blount's disease / A.H. Jardaly, M. Conklin, S.F. Strom, K.C. Wall, S. Gilbert // Cureus. 2020. Vol. 12, No 5. P. e8353. DOI: 10.7759/cureus.8353.
41. Brooks W.C., Gross R.H. Genu varum in children: diagnosis and treatment // J. Am. Acad. Orthop. Surg. 1995. Vol. 3, No 6. P. 326-335. DOI: 10.5435/00124635-199511000-00003.
42. Blount's disease: The importance of early diagnosis and early treatment / I. Delniotis, B. Leidinger, A. Kyriakou, N. Galanis // Clin. Case Rep. 2019. Vol. 7, No 7. P. 1454-1455. DOI: 10.1002/ccr3.2214.
43. Дьячкова Г.В., Человечкова А.А., Корабельников М.А. Возможности КТ области коленных суставов в диагностике и оценке результатов лечения болезни Эрлахера-Блаунта // Гений ортопедии. 2004. № 2. С. 26-29.
44. Gill K.G., Nemeth B.A., Davis K.W. Magnetic resonance imaging of the pediatric knee // Magn. Reson. Imaging Clin. N. Am. 2014. Vol. 22, No 4. P. 743-63. DOI: 10.1016/j.mric.2014.07.010.
45. Intra-articular
morphology of the knee joint in children with Blount disease: a case-control
study using MRI / S. Sabharwal, C. Wenokor, A. Mehta, C. Zhao // J. Bone Joint Surg.
Am. 2012. Vol. 94, No 10. P. 883-890.
46. MRI
evaluation of the knee in children with infantile Blount disease: tibial and
extra-tibial findings / V. Ho-Fung, C. Jaimes, J. Delgado, R.S. Davidson, D. Jaramillo // Pediatr. Radiol.
2013. Vol. 43, No 10. P. 1316-1326.
47. Insight
into the possible aetiologies of Blount's disease: a systematic review of the
literature / R.R. Banwarie, F. Hollman, N. Meijs, J.J. Arts, P. Vroemen, P.
Moh, H.M. Staal // J. Pediatr. Orthop. B. 2020. Vol. 29, No 4. P. 323-336.
48. The
femoral deformity in Blount’s disease: a comparative study of infantile, juvenile
and adolescent Blount’s disease / G.B. Firth, A. Ngcakani, Y. Ramguthy, A. Izu,
A. Robertson // J. Pediatr. Orthop. B. 2020. Vol. 29, No 4. P. 317-322.
49. Jardaly A., McGwin G. Jr., Gilbert S.R. Blount disease and obstructive sleep apnea: an under-recognized association? // J. Pediatr. Orthop. 2020. Vol. 40, No 10. P. 604-607. DOI: 10.1097/BPO.0000000000001591.
50. Co-occurrence
of Blount's disease and Legg-Calve-Perthes disease: is obesity a factor? / A.H. Jardaly, J.W. Hicks, J.S. Doyle, M.J. Conklin, S. R. Gilbert // J. Pediatr. Orthop. B. 2022.
Vol. 31, No 2. P. e180-e184.
51. Blount disease and familial inheritance in Ghana, area cross-sectional study / N. Jansen, F. Hollman, F. Bovendeert, P. Moh, A. Stegmann, H.M. Staal // BMJ Paediatr. Open. 2021. Vol. 5, No 1. P. e001052. DOI: 10.1136/bmjpo-2021-001052.
52. Guven A, Hancili S, Kuru Li. Obesity and increasing rate of infantile Blount disease // Clin. Pediatr. (Phila). 2014. Vol. 53, No 6. P. 539-543. DOI: 10.1177/0009922813518424.
53. Vitamin
D status in Blount disease / L. Lisenda, D. Simmons, G.B. Firth, Y. Ramguthy,
T. Kebashni, A.J. Robertson // J. Pediatr. Orthop. 2016. Vol. 36, No 5. P.
59-62.
54. Mechanical
behavior of the lamb growth plate in response to asymmetrical loading: a model
for Blount disease / J.P. Grover, R. Vanderby, E. M. Leiferman, N.J. Wilsman, K.J. Noonan //
J. Pediatr. Orthop. 2007. Vol. 27, No 5. P. 485-492.
55. Guided growth for the treatment of infantile Blount's disease: is it a viable option? / B.G. Griswold, K.A. Shaw, H. Houston, S. Bertrand, D.B. Cearley // J. Orthop. 2020. Vol. 20. P. 41-45. DOI: 10.1016/j.jor.2020.01.007.
56. Richards B.S., Katz D.E., Sims J.B. Effectiveness of brace treatment in early infantile Blount's disease // J. Pediatr. Orthop. 1998. Vol. 18, No 3.57. Management
of infantile Blount's disease with molded orthoses: a new perspective / M.C. de Miranda Luzo, N.B. Montenegro, B.S. Massa, L.R. de Angeli, F.G.
Cordeiro, R. Guarniero //
Acta Ortop. Bras. 2016. Vol. 24, No 2. P. 85-89.
58. Zionts L.E., Shean C.J. Brace treatment of early infantile tibia vara // J. Pediatr. Orthop. 1998. Vol. 18, No 1. P. 102-109.
59. Ferriter P., Shapiro F. Infantile tibia vara: factors affecting outcome following proximal tibial osteotomy // J. Pediatr. Orthop. 1987. Vol. 7, No 1. P. 1-7.
60. McCarthy J.J., Ranade A., Davidson R.S. Pediatric deformity correction using a multiaxial correction fixator // Clin. Orthop. Relat. Res. 2008. Vol. 466, No 12. P. 3011-3017. DOI: 10.1007/s11999-008-0491-1.
61. Alsancak S., Guner S., Kinik H. Orthotic variations in the management of infantile tibia vara and the results of treatment // Prosthet. Orthot. Int. 2013. Vol. 37, No 5. P. 375-383. DOI: 10.1177/0309364612471369.
62. Eamsobhana P., Kaewpornsawan K., Yusuwan K. Do we need to do overcorrection in Blount’s disease? // Int. Orthop. 2014. Vol. 38, No 8. P. 16611664. DOI: 10.1007/s00264-014-2365-3.
63. Тенилин Н.А., Богосьян А.Б., Каратаева Д.С. 40-летний опыт применения корригирующих остеотомий при лечении болезни Блаунта // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2012. № 3. С. 3-8.
64. Recurrence of varus deformity after proximal tibial osteotomy in Blount disease: long-term follow-up / C. Chotigavanichaya, G. Salinas, T. Green, C.F. Moseley, N. Otsuka // J. Pediatr. Orthop. 2002. Vol. 22, No 5. P. 638-641.
65. Gonzalez-Herranz P. Recurrence of varus deformity after proximal tibial osteotomy in Blount disease: long-term follow-up // J. Pediatr. Orthop. 2005. Vol. 25, No 1. P. 130. DOI: 10.1097/00004694-200501000-00028.
66. Outcome analysis of surgery for Blount disease / J.K. Jones, L. Gill, M. John, M. Goddard, I.R. Hambleton // J. Pediatr. Orthop. 2009. Vol. 29, No 7. P. 730-735. DOI: 10.1097/BPO.0b013e3181b768d9.
67. Blount’s disease: a retrospective review and recommendations for treatment / P.L. Schoenecker, W.C. Meade, R.L. Pierron, J.J. Sheridan, A. M. Capelli // J. Pediatr. Orthop. 1985. Vol. 5, No 2. P. 181-186.
68. Serrated
W/M osteotomy. Results using a new technique for the correction of infantile
tibia vara / S. Hayek, E. Segev, E. Ezra, F. Lokiec, S. Wientroub // J. Bone Joint Surg. Br. 2000. Vol. 82, No 7. P. 1026-1029.
69. Magnetic resonance imaging of the growth plate in late-onset tibia vara / M. Synder, J. Vera, H.T. Harcke, J.R. Bowen // Int. Orthop. 2003. Vol. 27, No 4. P. 217-222. DOI: 10.1007/s00264-003-0467-4.
70. The
efficacy of guided growth as an initial strategy for Blount disease treatment / B. Danino, R. Rodl, J.E. Herzenberg, L. Shabtai, F. Grill, U. Narayanan,
R. Gigi, E. Segev, S. Wientroub // J. Child. Orthop. 2020. Vol. 14, No 4. P.
312-317.
71. Khanfour A.A. Blount's disease - an up-to-date insight with contemporary treatment guidelines deduced from critical analysis of a large 146 surgical case series // J. Pediatr. Orthop. B. 2021. Vol. 30, No 3. P. 239-249. DOI: 10.1097/BPB.0000000000000769.
72. Scott A.C. Treatment of infantile Blount disease with lateral tension band plating // J. Pediatr. Orthop. 2012. Vol. 32, No 1. P. 29-34. DOI: 10.1097/ BPO.0b013e31823db034.
73. Коррекция деформаций нижних конечностей у детей с помощью метода управляемого роста / В.М. Кенис, И.Ю. Клычкова, Е.В. Мельченко, С.В. Иванов, А.В. Сапоговский // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2013. № 4. С. 50-55.
74. Heflin J.A., Ford S., Stevens P. Guided growth for tibia vara (Blount’s disease) // Medicine (Baltimore). 2016. Vol. 95, No 41. P. e4951. DOI: 10.1097/ MD.0000000000004951.
75. Adolescent Blount disease in obese children treated by eight-plate hemiepiphysiodesis / M. Oto, G. Yilmaz, J.R. Bowen, M. Thacker, R. Kruse // Eklem. Hastalik. Cerrahisi. 2012. Vol. 23, No 1. P. 20-24.
76. Treatment failures and complications in patients with Blount disease treated with temporary hemiepiphysiodesis: a critical systematic literature review / R.D. Burghardt, J.E. Herzenberg, A. Strahl, P. Bernius, M.A. Kazim // J. Pediatr. Orthop. B. 2018. Vol. 27, No 6. P. 522-529. DOI: 10.1097/ BPB.0000000000000523.
77. Fan B., Zhao C., Sabharwal S. Risk factors for failure of temporary hemiepiphysiodesis in Blount disease: a systematic review // J. Pediatr. Orthop. B. 2020. Vol. 29, No 1. P. 65-72. DOI: 10.1097/BPB.0000000000000603.
78. Mare P.H., Thompson D.M., Marais L.C. The medial elevation osteotomy for late-presenting and recurrent infantile Blount disease // J. Pediatr. Orthop. 2021. Vol. 41, No 2. P. 67-76. DOI: 10.1097/BPO.0000000000001722.
79. Blount W.P. Tibia vara, osteochondrosis deformans tibiae // Curr. Pract. Orthop. Surg. 1966. Vol. 3. P.141-156.
80. Gradual correction of proximal tibia deformity for Blount disease in adolescent and young adults / A. Saw, Z.H. Phang, M.K. Alrasheed, R. Gunalan, M.Z. Albaker, R. Shanmugam // J. Orthop. Surg. (Hong Kong). 2019. Vol. 27, No 3. 2309499019873987. DOI: 10.1177/2309499019873987.
Информация об авторах:
1. Елена Леонидовна Строкова - кандидат биологических наук
2. Наталья Юрьевна Пахомова - кандидат медицинских наук, доцент
3. Андрей Александрович Корыткин - кандидат медицинских наук
4. Вадим Витальевич Кожевников - кандидат медицинских наук
5. Аркадий Федорович Гусев - кандидат медицинских наук
6. Алла Михайловна Зайдман - доктор медицинских наук, профессор, Заслуженный деятель науки
Теги: болезнь Блаунта
234567 Начало активности (дата): 15.09.2023 15:02:00
234567 Кем создан (ID): 989
234567 Ключевые слова: болезнь Блаунта, болезнь Эрлахера-Блаунта-Биезиня, варусная деформация нижних конечностей, этиология и лечение болезни Блаунта
12354567899
Похожие статьи
Интрамедуллярный эластичный остеосинтез при диафизарных переломах у детей (часть 2)Рентген на дому 8 495 22 555 6 8
Анатомо-функциональный подход к лечению больных с врожденной варусной деформацией голеней
Коленный сустав в костно-суставной системе детей
Врач



