 03.12.2021
03.12.2021
Экстракорпоральная ударно-волновая терапия тендопериостеопатии связки надколенника
Метод занимает промежуточное положение между консервативным лечением, которое в ряде случаев оказывается безуспешным, и оперативным вмешательством
Экстракорпоральная ударно-волновая терапия (ЭУВТ) — это метод лечения заболеваний и повреждений опорно-двигательного аппарата с помощью регулируемых ударных волн, которые фокусируются в определенном участке тела, оказывая точно направленное терапевтическое воздействие и не повреждая ткани организма.
Метод занимает промежуточное положение между консервативным лечением, которое в ряде случаев оказывается безуспешным, и оперативным вмешательством.
С начала 90-х годов в Германии, Швейцарии и Франции, а затем и ряде других европейских стран для лечения хронических дегенеративно-дистрофических заболеваний с воспалительным компонентом начали применять ЭУВТ. Этот метод, ранее с успехом использовавшийся в урологической практике для литотрипсии, нашел применение в травматологии и ортопедии. Основан он на преобразовании электромагнитных колебаний в звуковые волны с фокусировкой их акустической линзой. Современные аппараты позволяют оказывать терапевтическое воздействие на 9 уровнях при плотности энергетического потока 0,03 — 0,5 мДж/мм, давлении от 147 до 586 бар и частоте от 60 до 240 импульсов в минуту. Наиболее эффективной является фокусировка ударных волн диаметром 12 мм, когда глубина проникновения в мягкие ткани составляет 60 мм.
Исторически в Европе сложилась ситуация, когда больные с камнями в почках были вылечены, и аппараты ЭУВТ начали применять в сложных областях медицины.
Первоначально данный метод применяли для лечения псевдоартрозов и замедленно консолидирующихся переломов, причем наличие накостных и интромедуллярных фиксаторов не являлось противопоказанием для ЭУВТ. С 1991 года стали появляться первые сообщения о позитивном эффекте ЭУВТ при лечении хронического оссифицирующего тендинита сухожилий наружной ротаторной манжеты плеча (Dachmen G. et al., Haist J. et al.). В дальнейшем круг показаний для применения этого метода постепенно расширялся. В сентябре 1 995 года в Берлине было создано Германское общество ударно-волновой терапии. С тех пор состоялось несколько симпозиумов, посвященных теоретическим и клиническим аспектам применения ЭУВТ в травматологии и ортопедии. В настоящее время в Европе накоплен опыт лечения более 6 млн. пациентов. Механизм влияния ЭУВТ на мягкотканые структуры окончательно не выяснен, однако ученые предложили несколько теоретических концепций для объяснения анальгезирующего эффекта после ее проведения. Одни авторы полагают, что сопровождающая проведение ЭУВТ локальная гиперемия интенсифицирует распад медиаторов воспаления и индуцирует регенераторные процессы. По мнению других, прохождение звуковых волн приводит к разрушению нервных окончаний. Наряду с этим звуковые волны могут побуждать нейрорецепторы индуцировать высокочастотные импульсы, препятствующие передаче болевой информации из зоны патологии. Возможно, что образующиеся при ЭУВТ вещества (вследствие эффекта кавитации), действуя на нервные окончания, нарушают их функцию. В нашей стране метод ЭУВТ начал применяться в 1997 году в Медицинском центре МЦУДП и в клинике спортивной и балетной травмы ЦИТО.
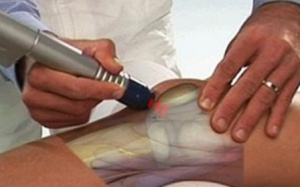
В настоящее время высокие технологии в медицинской промышленности шагнули так далеко вперед, что в аппарате последнего поколения, STORZ MINILIT SL1, который применяется в клинике «НМС», наведение на патологический очаг осуществляется при помощи ультрасонографического датчика.
Обобщенные сведения о патологическом очаге проецируются на экране УЗ аппарата с минимальной ошибкой наведения. Это позволяет получить максимально полную информацию о характере и локализации патологического процесса, что крайне важно для точной фокусировки, необходимой для ударно-волнового воздействия в патологическом очаге. В нашем аппарате акустическая линза совмещена с ультразвуковым датчиком, поэтому наблюдается наиболее выраженный аналыезирующий эффект и сокращается количество процедур. Курс лечения включает от 1 до 5 сеансов, выполняющихся 1 раз в неделю.
Основные задачи:
• снятие болевого синдрома;
• стимуляция и восстановление дегенеративно-дистрофических процессов;
• ликвидация кальциевых отложений (восстановление подвижности пораженного участка опорно-двигательного аппарата).
Стандартные показания:
• пяточные шпоры;
• «колено прыгуна»;
• «кальцифицирующий тендинит/бурсит плеча, энтезопатии сухожилий вращающей манжеты, плечелопаточный периартрит;
• трохантерит;
• латеральная и медиальная эпикондилопатия;
• АРС-синдром;
• ахиллодения, ахиллобурсит.
Преимущества метода:
• амбулаторное лечение;
• неинвазивная терапия;
• отсутствие побочных явлений и рисков, связанных с операцией;
• лечение производится без анестезии, в течение короткого времени с быстрым достижением долговременного терапевтического эффекта.
Ударно-волновую терапию нельзя рассматривать в качестве альтернативного метода для лечения всех без исключения пациентов. Необходимо провести предварительные исследования, например сделать рентгеновские снимки больного сустава или части тела, выполнить анализ, определяющий свертываемость крови. Применение метода ударно-волновой терапии на основании знаний и опыта, имеющихся на сегодняшний день, противопоказано при проведении лечения: онкологических больных, пациентов с нарушением свертываемости крови, с синдромом macumar, пациентов с инфекцией в зоне, подлежащей лечению, беременных пациенток, пациентов с водителями ритма сердца.
Кроме того, ударно-волновая терапия не применяется в следующих зонах: эпифизарных зонах у подростков, в области ребер, тел позвонка и костей черепа, больших сосудов (опасность тромбозов), нервных стволов, кишечника и легочной ткани.
Подводя предварительные итоги, можно сделать заключение о высокой эффективности ЭУВТ при хронических дегенеративно-дистрофических заболеваниях опорно-двигательного аппарата. Этот метод, обладающий очевидными преимуществами перед другими видами консервативного лечения, позволяет во многих случаях избежать оперативного вмешательства. Несомненно, широкое внедрение его в клиническую практику имеет важное социальноэкономическое значение.
Лечение выполняется лежа на столе. Исключительная гибкость, уникальный диапазон перемещений и легкость регулировки терапевтической руки MINILITH SL 1 гарантируют удобное соединение пациента и терапевтического источника, а также стабильные параметры лечения во всех случаях. Благодаря особой точной подстройке, целевая область может быть обработана шаг за шагом в течение лечения
Механизм воздействия ударной волны.
При экстракорпоральной ударно-волновой терапии, ударные волны генерируются вне тела электромагнитным источником звуковых волн. Регулируемые ударные звуковые волны легко проходят мягкие ткани и, отражаясь от более плотной кости, осуществляет «глубинный микромассаж».
Разбиваются мембраны воспаленных клеток из которых выходят биологически активные ферменты, изменяется химичесое окружение клеток, снимая асептическое воспаление, улучшая кровоснабжение мест прикреплений капсульно-связочного и сухожильного аппарата к кости.
Было собрано достаточно доказательств того, что в области, которую подвергли терапии ударных волн, увеличивается кровообращение после завершение лечения, что, в конечном счете, ведет к улучшенному обмену веществ в тех областях, которые по природе своей плохо снабжаются кровью. Есть предпосылки для предположений о том, что повторные сеансы лечения увеличат эффективность данного вида терапии, что могло бы быть явным признаком вторичных эффектов, как это описано в соответствии с теорией reflex control.
Пациенты, которые подверглись терапии ударных волн, описывают лечение как неприятное или даже болезненное, добавляя, однако, что ощущение боли уменьшается после приблизительно 200 ударных волн приложенных к одной точке тела.
КЛИНИЧЕСКИЙ МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ.
Клинические исследования включают наблюдение за 183 больными с болевым синдромом при тендопериостопатии связки надколенника, находившихся на лечении в нашей клинике. 70 из них лечились по нашей методике, 113 пациентов лечились общепринятым методом с применением физиотерапии. С этой группой пациентов проводилось сравнение результатов лечения.
При исследовании использованы клинические методы; рентгенография; ультрасонография, МРТ.
Характеристика пациентов.
Работа основана на анализе результатов лечения и клинического обследования 183 пациентов (70 пациентов - контрольная группа, которые получали курсовое лечение методом ударно-волновой терапии на аппаратах STORZ MEDICAL (MODULITH SLK и MINILIT SL 1) и 113(основная группа) - стандартными методами: физиотерапия, медикаментозная терапия с тендопериостопатией связки надколенника. В анализ ближайших и отдаленных результатов включены больные, находившиеся на лечении в период с 2002 по 2007 гг.
Больные проходили амбулаторное лечение на базе клиники ОАО "Медицина" и клиники «НМС».
Возраст больных колебался в диапазоне от 21 до 54 лет, в среднем 34,2. Распределение пациентов по возрасту к моменту начала лечения представлено в таблице №1.
Таблица №1. Распределение пациентов по возрастному составу. Контрольная группа.
Диаграмма №1. Распределение пациентов по возрастному составу в %.
Контрольная группа.
Таблица № 2. Распределение пациентов по возрастному составу. Основная группа.
Диаграмма № 2. Распределение пациентов по возрастному составу в %. Основная группа.
Таким образом, согласно приведенным данным обе группы пациентов были активного возраста, сравнимы по возрасту, преобладали лица 21-40 лет, 80% в контрольной группе и 70% в основной группе, т.е. группы сопоставимы.
Таблица №3 Распределение пациентов по роду занятий. Контрольная группа.
Диаграмма №3. Распределение пациентов по роду занятий в %. Контрольная группа.
Таблица №4 Распределение пациентов по роду занятий. Основная группа.
Большинство составили пациенты с высокой физической активностью. Обе группы сопоставимы по роду занятий.
Таким образом, видно, что это профессии, связанные с большой нагрузкой на нижние конечности, что говорит о влиянии чрезмерных физических нагрузок, статико-динамических нагрузок на частоту выявления этой патологии у представителей разных профессий.
Большинство пациентов в контрольной группе составляли мужчины 57 (81,4%), а женщины -13 (18,6%)
Диаграмма №5. Соотношение мужчин и женщин. Контрольная группа.
Диаграмма №6.
Соотношение мужчин и женщин. Основная группа.
Следовательно, можно сделать вывод, что в группе больных тендопериостопатия связки надколенника чаще встречается у мужчин трудоспособного возраста (21-45 лет), выполняющих работу в положении стоя или занятых спортом и физическим трудом. Обе группы сопоставимы по полу. Большинство пациентов обращались за медицинской помощью в связи с наличием выраженного болевого синдрома и при отсутствии эффекта от ранее применяемого лечения.
На момент первичного осмотра все пациенты предъявляли жалобы на боли в области места прикрепления связки к нижнему полюсу (НП) надколенника (164 чел. - 89,6%), у места прикрепления к большеберцовой кости (БК) (8 чел. - 4,3%), а также сочетание обеих локализаций (ОЛ) (11 чел. - 6,0%) при нагрузке различной интенсивности от слабо выраженных болей до нестерпимых.
Диаграмма №7.
Распределение пациентов в зависимости от локализации болей. Все пациенты.
В контрольной группе предъявляли жалобы на боли в области места прикрепления связки к нижнему полюсу надколенника (61 чел. - 87,1%), у места прикрепления к большеберцовой кости (3 чел. - 4,3%), а также сочетание обеих локализаций (6 чел. -8,6%).
Диаграмма №8. Распределение пациентов в зависимости от локализации болей. Контрольная группа.
В основной группе предъявляли жалобы на боли в области места прикрепления связки к нижнему полюсу надколенника (103 чел. - 91,2%), у места прикрепления к большеберцовой кости (5 чел. - 4,4%), а также сочетание обеих локализаций (5 чел. -4,4%).
Диаграмма №9. Распределение пациентов в зависимости от локализации болей. Основная группа
Как видно из приведенных диаграмм, обе группы пациентов сформированы примерно из одинакового процентного количества однотипной патологии и, поэтому, сравнимы .
В ряде случаев (14 чел.) пациенты были вынуждены пользоваться при ходьбе дополнительной опорой - тростью. Характерными являлись так называемые «стартовые» боли, которые возникали утром, сразу же после подъема (57 чел.) или при вставании после длительного нахождения в положении сидя, в дальнейшем, по мере возрастания двигательной активности, после длительной физической нагрузки (68 чел.) боли уменьшались, а у некоторых пациентов (15 чел.) исчезали вовсе.
Продолжительность заболевания составляла от 1,5 месяцев до 2 лет.
Многие (154 пациентов - 84,2%) получали различные виды лечения от местной медикаментозной терапии до физиотерапии, которые по каким-либо причинам давали лишь кратковременный эффект или оказывались вовсе не эффективным.
Количество пациентов получавших другие виды лечения до ЭУВТ представлены в таблице N5.
Таблица №5. Ранее проводимое лечение.
Необходимо отметить, что тендопериостопатия связки надколенника у 47 пациентов (56,6 %) сочеталась как с внутрисуставной, так и с внесуставной патологией коленного сустава: деформирующий остеоартроз коленного сустава, повреждение менисков (свежее и застарелое), патологией передней крестообразной связки, а также поражение манжеты коленного сустава (энтезопатия сухожилий, связок, мышц). Имеет значение и состояния после операций на коленном суставе.
Таблица №»6. Сочетание ТСН с другими заболеваниями.
Данное сочетание сопутствующих заболеваний с ТСН мы связываем с нарушением биомеханики сустава из-за внутрисуставной и внесуставной патологии.
Ударная волна.
Ударная волна представляет собой механическую волну, способную распространяться в какой-либо среде: твердое тело, газ или жидкость. Ударные волны, используемые в Литотрипторах STORZ MEDICAL (MODULITH SLK и MINILIT SL 1), генерируются в воде и подводятся к пациенту. Контактной средой служит ультразвуковой гель. Ударная волна является звуковой волной.
Методы исследования.
С целью изучения состояния связки надколенника и, в частности, мест прикрепления у нижнего полюса надколенника и к бугристости большеберцовой кости, а так же для проведения сравнительного анализа результатов проведенного лечения проводились клиническое, инструментальное обследование.
Обследование включало:
1. Анамнез заболевания - возраст, давность заболевания, характер болей, обращаемость за медицинской помощью, периодичность обострений, сопутствующие заболевания, профессиональная принадлежность, условия работы.
2. Данные физикального исследования (осмотр и пальпация области связки).
3. Инструментальные методы исследовании (рентгенологическое исследование и ультразвуковое исследование, МРТ).
Оценка болевого синдрома проводилась:
1. по шкале В.АШ. (визуальная аналоговая шкала - от 0 до 100 баллов);
2. степень выраженности симптома «быстрого разгибания коленного сустава под нагрузкой» оценивали по вербальной шкале (0-4 баллов) - оценка результатов лечения пациентом и врачом;
3. объективная оценка результата лечения проводилась методом ЭУВТ - по режимам воздействия (сила ударной волны - чем легче переносимость ударной волны, тем меньше выражено воспаление).
Анамнез заболевания
Абсолютно все обследуемые пациенты предъявляли жалобы на боли в месте прикрепления связки, при статической нагрузке и движениях заметно усиливающиеся. Многие отмечали, что боли по утрам настолько сильны, что невозможно наступить на пораженную конечность. Большинство больных (75%) при обострении процесса зачастую пользовались различными приспособлениями - трость, костыли, тутор и т.д..
Болевой синдром при тендопериостопатии связки надколенника являлся наиболее характерным и ярким признаком. Боли локализовались в области нижнего полюса надколенника и у бугристости большеберцовой кости, усиливаясь при нагрузке - ходьбе или стоянии, а так же после длительного покоя. При этом характерны так называемые «стартовые боли», когда по утрам боль настолько сильна, что пациент не в состоянии начать ходьбу.
У 158 (62 пациентов контрольной группы и 96 пациента в основной группе) из 183 наблюдаемых нами пациентов имелся болевой синдром, характеризуемый от среднего до выраженного. У 55 (24 пациентов контрольной группы и 31 пациент в основной группе) боли носили постоянный характер, «стартовые» боли наблюдались у 57 (25 пациентов контрольной группы и 22 пациентов в основной группе).
Более половины (64 %) обследуемых смогли точно назвать время начала заболевания -появление болей после чрезмерной физической нагрузки или травмы, переохлаждения нижних конечностей.
Данные физикального исследования
Основным клиническим признаком ТСН была боль: локальная болезненность при пальпации места прикрепления связки к костям (надколенник и большеберцовая кость), ограничение объема движений из -за болезненности в этих же зонах. Клиническая картина имеет волнообразное течение с периодами обострений и ремиссий. Наиболее яркая симптоматика была характерна для самых ранних этапов развития процесса, когда все клинические признаки выражены наиболее отчетливо и продолжались длительное время (до 8 недель). В дальнейшем интенсивность и продолжительность обострения постепенно уменьшается, а период ремиссий удлиняется.
При тендопериостопатии связки надколенника в момент обострения воспалительного процесса в области коленного сустава при пальпации, возможно, заметить гиперемию, припухлость, а то и отечность всего сустава, эти симптомы при обследовании пациентов обнаружить удалось в 41 случаях (22,4%), но однако они были не резко выражены и могли быть признаком обострения гонартроза.
Наличие поражения связки надколенника определяли согласно:
1) выявлению боли в области связки надколенника у 147 пациентов (80,3%): 59 (84,3%) пациентов из контрольной группы и 88 (77,9%) пациентов из основной группы при быстром вставании из положения глубокого приседания. Этот симптом мы обозначили как «симптом быстрого разгибания коленного сустава под нагрузкой». Его появление у большинства пациентов (147 чел. -80,3%) мы объяснили тем, что в момент вставания из положения глубокого приседания возникает резкое натяжение связки надколенника, что вызывает боль при условии поражения этой связки. Этот симптом можно считать патогномоничным.
1 - связка надколенника; 2 - сухожилие 4-х главой мышцы.
2) ощущению боли при пальпации соответствующих ее участков. Боли на уровне нижнего полюса надколенника выявляли, как правило, при пальпации заднего отдела верхушки надколенника, в зоне прикрепления чаще поражаемых задних пучков связки.
В положении исследуемого лежа на спине или сидя с выпрямленными ногами при расслаблении четырехглавой мышцы надколенник смещается в дистальном направлении, что сопровождается расслаблением связки надколенника. При прижатии к бедренной кости верхнего края надколенника (приподнимается в вентральном направлении нижний полюс надколенника). При надавливании на связку надколенника в направлении кзади и проксимально давление передается на задний участок прикрепления связки. В случае его поражения исследуемый испытывает боль. Этот простой и щадящий прием позволяет получить ценную информацию для диагностики, дифференциальной диагностики и уточнения локализации очага дегенеративно-дистрофического поражения. Определяемая таким образом болезненность в задней части проксимального прикрепления связки надколенника представляет пока единственный постоянный симптом для всех форм и периодов течения болезни.
Что касается места прикрепления к бугристости большеберцовой кости, то патологический процесс локализуется обычно по латеральному или медиальному краю гребня большеберцовой кости, чаще всего в ее средней пли нижней трети, и начинается с незначительных болевых ощущений после нагрузок. Боли постепенно усиливаются и начинают беспокоить при обычной ходьбе и даже в покое. На ранней стадии процесса в области гребня большеберцовой кости появляется острая боль, особенно выраженная при пальпации. Кожные покровы остаются неизмененными. Объективные данные осмотра представляются крайне бедными, иногда определяется лишь легкая припухлость но ходу гребня большеберцовой кости.
Пальпация области связки надколенника у всех пациентов (183 чел. - 100%) выявила локальную болезненность. Точкой наибольшей болезненности чаще являлся нижний полюс надколенника, реже - бугристость большеберцовой кости - 12%.
Инструментальные методы исследовании
Рентгенологический метод обследования.Рентгеновские снимки коленного сустава в обязательном порядке выполнялись всем пациентам. Подавляющее большинство больных обращались к нам, уже имея на руках рентгенограммы, выполненные в других учреждениях. В этих случаях дополнительных рентген-снимков делать не приходилось.
Рентгенологически в острой стадии тендопериостопатии надколенника патологических изменений в области связки практически не определяется. В хронической стадии выявляется склероз кортикального слоя патологически измененного полюса надколенника, а в далеко зашедших случаях - неровности или остеофиты на нижнем или верхнем полюсе надколенника, что свидетельствует о длительности патологического процесса на почве хронического нарушения местного кровообращения и расстройства метаболизма тканей, т. е. развиваются уже явления деформирующего артроза в бедренно-надколенниковом суставе (пателло-феморальный артроз).
Рентгенограмма.
Деформирующий артроз коленного сустава, пателло-феморальный артроз. Пациентка К., 50 лет. Выявляется склероз кортикального слоя патологически измененного полюса надколенника.
При сопоставлении клинических и рентгенологических данных выявляется определенная закономерность. Так, при выраженной клинической симптоматике, болевой синдром обусловлен асептическим воспалением в местах развития дистрофического процесса, и рентгенологическая картина может быть нормальной. В дальнейшем, когда происходит обызвествление связки, более четко проявляются и рентгенологические признаки в виде дополнительных участков обызвествления у края кости.
Деформирующий артроз коленного сустава, пателло-феморальный артроз. Пациентка Б., 47 лет. Выявляется обызвествление связки, более четко дополнительные участки обызвествления у полюсов надколенника.
Плотность этих участков небольшая и их выявление требует целенаправленного поиска. Контуры кости становятся нечеткими, форма и размеры участков обызвествлений могут быть самыми разнообразными, но локализация этих участков обызвествления всегда топографически соответствует местам прикрепления к кости сухожилий или связок и совпадает с их направлением.
На этапе, когда обызвествлённый участок связки начинает замещаться костью, на снимке появляются участки оссификации, определяемые по образующейся костной
структуре. Обычно на этой стадии снижается выраженность клинической симптоматики. В то же время на снимках четко видны значительные по объему и распространенности участки оссификации, имеющие, неровные контуры и различную форму в виде шипов, крючков и т.д., а также усиление контуров связки, увеличение рентгенологической плотности.
Сонографический метод обследования.
В современной лучевой диагностике ультрасонографии отводится ведущая роль, причем сфера ее применения постоянно расширяется. Если 15-20 лет назад ультразвуковая диагностика имела распространение лишь в классическом поясе - акушерство и гинекология, урология, органы брюшной полости, то в последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука.
Одно из таких направлений развития ультрасонографии - применение ее в травматологии и ортопедии, в частности, для обследования коленных суставов.
Исследование проводилось линейными или конвексными датчиками частотой от 5 до 10 МГц.
В начале исследования больной находится в положении лежа на боку, нога сгибается в колене до 50-60°.
1 - нижний край надколенника; 2 - большеберцовая кость; 3 - жировые тела; 4 -собственная связка надколенника; 5 - глубокая бурса надколенника.
При данном положении ультразвукового датчика можно одновременно оценить состояние обоих мест прикрепления связки надколенника и саму связку на ее протяжении.
Ультрасонограмма.
Тендинит связки надколенника. Пациент Б., 25 лет. Выявляется усиление контуров связки надколенника на всем протяжении.
Ультрасонограмма.
Тендинит связки обоих надколенников. Пациентка К., 56 лет. Выявляется усиление контуров связки надколенника на всем протяжении.
Магнитно-резонансно-томографический метод обследования (МРТ).
Принцип магнитно-резонансной томографии заключается в получении изображения тканей и органов тела в виде серии срезов при помощи электро-магнитных волн. Это самый информативный и совершенно безопасный метод исследования. На магнитно-резонансных томограммах могут быть выявлены даже незначительные зоны с отсутствием кровотока причем в самых ранних стадиях развития заболевания.
Однако этот метод до сих пор является достаточно дорогостоящим по сравнению с УЗ-исследованием и рентгенографией, поэтому в нашей работе использовался более демократичный , но не менее информативный метод УЗИ.
Этот метод был применен у 15 пациентов, дублировал УЗ-исследование, получены те же результаты. В дальнейшем мы пользовались только УЗ-исследованием.
Пример:
Магнитно-резонансная томограмма коленного сустава. Сагитальный срез. Тендинит связки надколенника. Пациентка Б., 47 лет. Выявляется увеличение толщины связки надколенника на всем протяжении. Изменение структуры в области большеберцовой бугристости.
Оценка болевого синдрома
Интенсивность боли при пальпации оценивали по визуальной аналоговой шкале (ВАШ - от 0 до 100 баллов).Большую часть составили пациенты с средней и сильной болью (36-75 баллов). При обследовании, до начала лечения процентное соотношение составило соответственно 85,7 % - в контрольной группе и 77% - в основной группе. Пациенты, оценившие боль как «очень сильная» (76-100 баллов) составили соответственно 2,9% - в контрольной группе и 0,8% - в основной группе. Таким образом можно сказать, что эти группы пациентов сопоставимы по выраженности болевого синдрома до начала лечения.
Степень выраженности симптома «быстрого разгибания коленного сустава под нагрузкой» оценивали по вербальной шкале (0-4 баллов) в сравнении со здоровой ногой:
0 - признак отсутствует;
1 - признак выражен умеренно;
2 - признак средней интенсивности;
3 - признак выражен;
4 - признак резко выражен.
Большую часть составили пациенты с выраженностью признака (симптома «быстрого разгибания коленного сустава под нагрузкой») средней интенсивностью и выраженным признаком (23 баллов). При обследовании, до начала лечения процентное соотношение составило соответственно 84,8 % - в контрольной группе и 81,8% - в основной группе.
Пациенты, оценившие симптом как умеренно выраженный (1 балл) составили соответственно 6,8% - в контрольной группе и 8% - в основной группе. Таким образом можно сказать, что эти группы пациентов сопоставимы.
Объективная оценка проводилась методом ЭУВТ - по режимам воздействия (сила ударной волны -чем легче переносимость ударной волны, тем меньше выражено воспаление) - по достижении болевого порога (за основу взяты цифры соответствующие аппарату STORZ MEDICAL MINILITH SL1):
Исходя из данных, полученных после первой процедуры ЭУВТ можно сделать заключение, что количество пациентов с сильным воспалением было большинство, так как уровень 0,1-0,4 незначительный по силе удара (по нашим данным, непораженная связка надколенника безболезненно выдерживает 15-20 уровень; данные получены от волонтера Ч., 28 лет). Данные по группе сравнения не приведены, так как указанной группе метод ЭУВТ не применялся.
Техника проведения ЭУВТ.
Литотрипторы STORZ MEDICAL (MODULITH SLK и MINILIT SL 1) были установлены в отдельном помещении общей площадью 15 кв. м..Пациент укладывался на мобильном манипуляционном столе в положении на спине, нога чуть согнута.
После этого пальпаторно определялась точка наибольшей болезненности и маркировалась, затем маркировка совмещалась с центром терапевтической головки. При помощи ультразвуковой визуализации определялось место прикрепления собственной связки надколенника к надколеннику или бугристости большеберцовой кости. На терапевтическую головку и ультразвуковой датчик предварительно наносился контактный гель.
Для проведения ударно-волновой терапии использовали вначале низкий энергетический уровень при частоте 80-120 ударов в минуту. В зависимости от наступления анальгетического эффекта и остроты болевых ощущений у пациента (достижение порога болевой чувствительности), по мере его привыкания, можно было скорее или медленнее переходить с первого энергетического уровня на более высокий уровень энергии. При проведении манипуляции постоянно осуществлялся контроль локализации в режиме реального времени с помощью УЗ-датчика. В среднем длительность самого сеанса составила 15-20 минут, 3-5 минут занимало точное наведение. Сразу же после окончания сеанса все пациенты могли самостоятельно передвигаться без неприятных болевых ощущений в области коленного сустава.
Согласно изученным материалам и документации, сопровождающим литотриптор STORZ MEDICAL (MODULITH SLK и MINILIT SL 1), доступной литературе, рекомендаций о количестве сеансов по уровню энергетического воздействия на область связки надколенника найдено не было, однако руководствуясь данными об уровне энергии, количестве импульсов предложенными фирмой-производителем по воздействию на область ахиллова и пяточного сухожилий, а также диссертационной работой Глотовой Т.М. «экстракорпоральная ударноволновая терапия в лечении болевого синдрома при остеофитах пяточной кости» нами были определены оптимальные параметры воздействия: для проведения ударно-волновой терапии болевого синдрома при ТСН являются 0,1-1,0-ый уровни энергии при частоте импульса 120 ударов в минуту. За один сеанс количество ударно-волновых импульсов составляло 2000.
Среднее количество сеансов необходимых для достижения клинического выздоровления составляло от 2 до 5. Было установлено, что оптимальное количество процедур находиться в пределах от 2 до 5 (в среднем занимает от 1 до 5 недель) - период от 5 до 10 дней между процедурами. На количественное соотношение и технику проведения процедуры оказывает корректирующее влияние степень выраженности процесса и сопутствующие заболевания (деформирующий артроз коленного сустава - гонартроз, внесуставные патологии).
В остром периоде необходимо 1-3 сеанса, начиная с менее мощных уровней - с 0,1 по 0,4 и заканчивая 0,8-1,0 уровнями при последующих процедурах. При хроническом течении процесса - 2-5 сеансов, первая процедура может начинаться с 0,4-0,6 энергетического уровня и заканчиваться 0,4 уровнем. При последующих процедурах уровень ударной волны может начинаться от 0,4-0,6 и заканчиваться 1,0-м уровнем. Поэтому, для предварительного прогноза количества процедур необходимо выполнить стандартное обследование, которое включает в себя рентген и УЗ-исследование.
Градация стадий воспалительного процесса определялась энергетическим уровнем, необходимым для достижения болевого порога (биологический ответ)
- 0,1 -0,4 уровень -сильное воспаление (острый процесс), 0,6-0,8 уровень - процесс в подострой стадии или если пациент находиться в процессе лечения - улучшение клинической картины, 0,8-1,0 -хронический процесс, подострая стадия или если пациент находиться в процессе лечения -улучшение клинической картины. Стоит отметить, что максимальный эффект достигается при наиболее переносимом режиме. Реактивные изменения в суставе (синовиит, гипертермия) после проведения процедуры выявлены не были.
В процессе и после лечения при проведении лечения экстракорпоральным ударноволновым методом выработаны следующие рекомендации: в процессе лечения рекомендуется снизить спортивные и бытовые нагрузки, после лечения ограничения отсутствуют, необходимо постепенное нарастание нагрузки.
Нетрудоспособность, в процессе и после лечения при проведении лечения экстракорпоральным ударно-волновым методом, не выявлена.
Наличие оссификата не ставит дополнительную цель «разбить» таковой, а только стойко и надолго убрать клинические проявления заболевания, нормализовать субъективные биомеханические показатели для конкретного пациента.
Оценка эффективности метода
По окончании купирования болевого синдрома при ТСН методом экстракорпоральной ударноволновой терапии проводили оценку эффективности применяемой методики в следующие сроки -через 7 дней, 3 недели, 12 недель и 24 недели соответственно.Для субъективной оценки воспользовались методом контрольного осмотра, сонографического исследования. При этом больные должны были на момент осмотра представить свои ощущения на предмет выявления наличия болей по окончании лечения.
Группа пациентов, пролеченных методом ЭУВТ (70 человек).
Осмотр области собственной связки надколенника показал отсутствие или уменьшение отека и болезненности при пальпации. В некоторых случаях сохранялась умеренная локальная болезненность при пальпации.
Анализ ближайших и отдаленных результатов проводился в следующие контрольные сроки -ближайшие: на 7 день с момента окончания лечения и на 5 неделе. Отдаленные: на 12-ой и 24-ой неделе соответственно.
Для краткости, мы остановимся на результатах к 24 неделе.
К 24 неделе положение было следующим: болей не отмечали 67 пациентов, 2 -отметил значительное снижение болевого синдрома, а 1 - не отмечал никаких улучшений. За период наблюдения не было отмечено ни одного рецидива, все пациенты продолжали вести обычный образ жизни.
Таблица №. 7
Оценка эффективности лечения методом ЭУВТ больных с болевым синдромом при тендопериостопатии связки надколенника.
Количество хороших и удовлетворительных результатов составило в итоге 98,6% при отсутствии каких-либо осложнений и побочных эффектов.
Таблица № 8
Интенсивность боли по визуальной аналоговой шкале (ВАШ - от 0 до 100) через 24 недели.
Таблица № 9
Выраженность симптома «быстрого разгибания коленного сустава под нагрузкой» по вербальной шкале через 24 недель.
ВЫВОДЫ
1. Формирование тендопериостопатии собственной связки надколенника характеризуется сочетанием дегенеративных и пролиферативных процессов в месте прикрепления связки к надколеннику и бугристости большеберцовой кости, происходящих на фоне расстройств микроциркуляции.
2. Для купирования болевого синдрома при ТСН целесообразно применять ЭУВТ (2-5 сеансов) с использованием максимально переносимых пациентом уровней.
3. ЭУВТ показана при острых и хронических болях, вызванных ТСН; количество и интенсивность процедур зависят от выраженности патологического процесса и определяются на основании данных предварительного обследования (УЗИ, рентгенография, клиническое обследование), а также реакции пациента на момент проведения первой процедуры ЭУВТ.
4. Применение ЭУВТ по разработанной методике позволило добиться стойкого купирования болей при ТСН в 98,6% наблюдений.
5. Являясь неинвазивным методом лечения, легко переносимым пациентами и не вызывающий нежелательных побочных эффектов, ЭУВТ может считаться методом выбора при лечении ТСН.
Теги: надколенник
234567 Начало активности (дата): 03.12.2021 23:20:00
234567 Кем создан (ID): 989
234567 Ключевые слова: ударно-волновая терапия, надколенник, пациенты, восспалительный процесс, коленный сустав
12354567899
Похожие статьи
Лечение хронических болей и триггерных зон в ортопедии и неврологии методом ударно-волновой терапии аппаратом DORNIER ARIESРентген на дому 8 495 22 555 6 8
Применение ударно-волновой терапии при различных заболеваниях опорно-двигательного аппарата
Шаблоны протоколов описания исследований по специальности "Ренгенография” магнитно-резонансная томография
Результаты применения новых методик межберцового синостозирования у больных с обширными гетерогенными дефектами большеберцовой кости (обзор диссертационных материалов сотрудников ФГУ «РНЦ «ВТО» им. акад. Г.А. Илизарова Росмедтехнологий»)



