 26.12.2020
26.12.2020
Эндоскопическое лечение синдрома патологической медиопателлярной складки коленного сустава
Повреждения коленного сустава (КС), по данным многих авторов, которые нуждаются в оперативном лечении, составляют от 5 до 7 % от всех травм опорно- двигательного аппарата
ВВЕДЕНИЕ
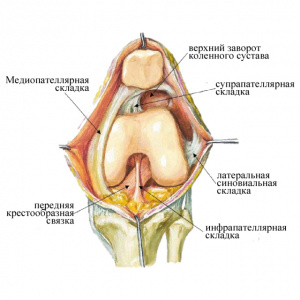
Патологическая медиопателлярная складка (ПМПС) -рудимент, остаток синовиальной оболочки, филогенетически развивается у каждого человека. Она нужна лишь во время эмбрионального развития, а после рождения постепенно нивелируется. В некоторых случаях этот процесс носит незавершенный характер, и в коленном суставе сохраняется остаток одной из перегородок, носящий название медиопателлярной складки (МПС).
Повреждения коленного сустава (КС), по данным многих авторов, которые нуждаются в оперативном лечении, составляют от 5 до 7 % от всех травм опорнодвигательного аппарата.
Помимо костно-травматических изменений в КС особого внимания заслуживают повреждения капсульно-связочного аппарата [1-3].
Вследствие воспалительного процесса и утолщения МПС возникают проблемы в КС. Среди заболеваний не меньшую роль играет также патология синовиальных складок КС.
Последние классифицируются в зависимости от расположения в соответствующих анатомических отделах коленного сустава: супрапателлярная, медиопателлярная, инфрапателлярная и латеропателлярная [4-6].
ПМПС составляет до 31 % от всех патологических состояний КС. В 100 % случаев ПМПС сочетается с повреждением гиалинового хряща, а в 28,3 % - с изменением жирового тела Гоффа [5-7].
На сегодняшний день эндоскопия является основным и наиболее эффективным методом диагностики и лечения патологии каченного КС, в частности, при наличии патологических складок КС [5-8].
Целью настоящего исследования является анализ результатов артроскопического лечения пациентов с ПМПС КС.МАТЕРИАЛЫ МЕТОДЫ
Фундаментом исследования явились 230 пациентов с диагнозом ПМПС КС, которые получили лечение в отделении спортивной травмы РСНПМЦТиО за период 2014-2017 гг. Из них 127 (55,2 %) мужчин и 103 (44,8 %) женщины. Средний возраст больных составил 40 ± 2,2 года.
Диагноз выставлялся на основании данных клинического и инструментального обследования.
Необходимо отметить, что ПМПС у всех 230 пациентов сочеталась с другими патологиями КС. Распределение больных по нозологиям представлено следующим образом: у 110 (47,8 %) пациентов ПМПС диагностирована в сочетании с повреждением гиалинового хряща, у 75 (32,6 %) - с гипертрофией жирового тела Гоффа, у 45 (19,6 %) - с синовитом КС.
В 53 (23 %) случаях ПМПС сочеталась с дегенеративными изменениями медиального края надколенника.
Хроническая травматизация КС встречалась у большинства пациентов (п = 144), остальные 86 поступали с острой травмой.
Для диагностики ПМПС использованы критерии, описанные R.M. Sherman и R.W. Jackson: 1) анамнестические данные и клинические признаки; 2) неэффективность консервативной терапии; 3) при диагностической артроскопии определяется картина аваскулярной перестройки краёв ПМПС, которые контактируют с медиальным мыщелком бедренной кости во время сгибательно-разгибательных движений, других каких-либо патологических изменений нами обнаружено не было.
Из неинвазивных инструментальных методов были использованы УЗИ, рентгенологический и МРТ-диагностика. На рентгенограммах КС (первичный этап обследования) определялся неспецифический признак гипертрофированной связки. УЗИ, по нашим данным, ввиду сложной визуализации данным методом, имело низкую чувствительность при диагностике ПМПС.
МРТ, как наиболее информативная методика, использована у подавляющего большинства, 208 пациентов (90,4 %). Для визуализации МПС с помощью МРТ наиболее информативными считают Т2- или протонновзвешенные изображения в сагиттальной и аксиальной плоскостях с использованием режима жироподавления или без него. МПС имеет низкий МР-сигнал и без труда распознается в типичном месте на фоне небольшого количества внутрисуставной жидкости. С другой стороны, следует всегда обращать внимание не только на размер складки и ее расположение относительно медиального мыщелка, но также на состояние суставного хряща в медиальной фасетке надколенника, мыщелке бедра и на жалобы пациента. Крупный размер МПС может затруднить осмотр медиальных отделов сустава при артроскопии [9].
После объективного осмотра, тщательного сбора анамнеза, изучения данных инструментальной диагностики и неэффективности консервативной терапии, с целью постановки окончательного диагноза применялась артроскопия по стандартной методике на оборудовании фирмы Karl Storz.
Все исследуемые пациенты были подвержены хирургическому лечению по разработанной в нашем центре методике - артроскопическая резекция ПМПС с шейвированием и коагуляцией. Операции выполнялись под спинальной и общей внутривенной анестезией. Были использованы переднелатеральные и переднемедиальные доступы. Артроскоп вводился в КС через передне-латеральный доступ, при этом передне-медиальный доступ служил для введения артроскопических инструментов (щупа, различных кусачек, артроскопических ножниц, шейвера, коагулятора или других необходимых инструментов). Иссечение ПМПС производилось полностью и тщательно до неизмененных тканей, с той целью, чтобы не оставить в полости КС отдельных частей патологической складки. При этом ход вмешательства контролировался видеомонитором, и производилась постоянная видеозапись.
Динамическое клиническое обследование с оценкой функции КС, анализом стабильности и наличия симптомов (боль, отечность колена, чувство неустойчивости при физической нагрузке) непосредственно после травмы и до операции, а также в отдаленные сроки проводилось у каждого пациента.
Состояние КС и результаты после артроскопиче-ского лечения оценивали по международной шкале Tegner Lysholm Knee Scoring Scale в балльном эквиваленте по следующим параметрам: хромота, использование дополнительной опоры при ходьбе, наличие блоков в суставе, неустойчивость, боль и отечность при физической нагрузке. Также оценивалась возможность подъема по лестнице и сидение на корточках. Далее проведена статистическая обработка результатов оценки оперированного КС по шкале Lysholm Tegner Knee Scoring Scale.
РЕЗУЛЬТАТЫ
У 52 (22,6 %) пациентов ранний послеоперационный период протекал гладко, отмечалось снижение и исчезновение болевого синдрома в КС. Средние сроки лечения в стационаре составили 12 — 2 суток.
Среди ранних (до 6 недель) послеоперационных осложнений отмечены рецидивирующие синовиты в 37 (16 %) случаях, ограничения движений в КС - в 64 (27,8 %) случаях, боль в КС - в 114 (49,6 %), гипотрофия мышц конечности - в 132 (57,4 %), появление крепитации в суставе при движении - в 34 (14,8 %) случаях. Сочетание 2-х и более вышеуказанных осложнений встречалось у 65 (28,3 %) пациентов.
В случаях осложненного раннего послеоперационного периода были проведены внутрисуставные инъекции противовоспалительных средств.
Полное восстановление функции КС наблюдалось у всех больных в сроках наблюдения от 4 до 6 месяцев после операции. Неудовлетворительных результатов в отдаленном периоде (до 4-х лет) не зафиксировано. Осложнений не было.
Отдаленные результаты хирургического артроско-пического лечения ПМПС КС нами были проанализированы на основании жалоб, клинических данных и данных объективного осмотра, МР-диагностики и по шкале Lysholm Tegner Knee Scoring Scale.
При анализе данных, полученных с применением шкалы Lysholm Tegner Knee Scoring Scale, статистически отмечалась тенденция к увеличению средних значений баллов после операции до 90 ± 5, без тенденции к ухудшению (р < 0,05).
Клинический пример. Пациентка Г., 1990 г.р. Диагноз: патологическая ПМПС КС. Жалобы на ноющие боли, ограничение движений и преходящее блокирование левого КС. При МРТ - обследовании КС отмечено утолщение в области медиального отдела сустава в виде тяжа. Другой патологии не выявлено. Пальпаторно боли отмечаются по передне-медиальной стороне левого КС, симптом Байкова положительный, Холдинг-тест положительный, Лахман-тест и симптомы переднего и заднего выдвижного ящика и боковых связок отрицательные.
Посте операции пациентка выписана через 3 дня. После проведения артроскопии при данной патологии ведущее место в комплексе средств функциональной терапии занимала лечебная гимнастика КС. Целью ЛФК являлась защита КС от перенапряжения, улучшение регенерация мягких тканей, возврат амплитуды сгибания и разгибания в суставе и восстановление силы мышц. В целом пациентка отмечает улучшение качества жизни.
ОБСУЖДЕНИЕ
Бесспорно, на сегодняшний день артроскопия является достоверным методом диагностики и лечения не только ПМПС, но и других патологий КС. Методика позволяет изучить внутрисуставную структуру в физиологических условиях.
Общепризнанными преимуществами артроскопии являются сокращение процесса послеоперационного восстановления и увеличение шансов успеха проведения операции.
Также степень повреждения внутри- и околосуставных тканей намного ниже по сравнению с открытой операцией, а послеоперационные рубцы менее заметны, благодаря незначительной величине надрезов. Это обстоятельство особенно удобно для профессиональных спортсменов, которые часто сталкиваются с повреждениями КС и при этом должны быстро восстанавливаться.
Из литературы известно несколько методик и вариантов артроскопической хирургии ПМПС. В своем проспективном исследовании Vijay D. Shetty и соавт. у 48 пациентов с установленным диагнозом ПМПС КС и применением артроскопической резекции МПС добились хороших и отличных результатов в 39 (81,25 %) случаях, а диагностическая точность артроскопии при данной патологии составила 91,7 % [3].
Исследования, проведенные Р. Jemelik и соавт. на основе результатов 1408 артроскопий, показали, что в 34% случаев лечение ПМПС артроскопической резекцией приводит к полному исчезновению болевого синдрома (оценка по шкале VAS (Visual Analogue pain Scale) составила 0 баллов), а возврат к прежней спортивной активности наблюдался у 65,8 % пациентов [9].
Технические аспекты методики артроскопической хирургии ПМПС КС, используемой в нашей клинике, предполагают применение стандартного доступа с резекцией, шейвированием и коагуляцией МПС. При этом этап шейвирования предусматривает удаление МПС, включая участки измененной ткани синовиальной оболочки, а коагуляция обеспечивает минимизацию рецидива заболевания.
ВЫВОДЫ
Лечебно-диагностическая программа должна включать раннее выявление ПМПС КС и начало консервативной терапии с применением современных инструментальных методов визуализации (УЗИ, МРТ), при неэффективности которой проводится диагностическая артроскопия.
Хирургическое лечение пациентов с ПМПС предложенной артроскопической методикой позволяет в оптимальные сроки восстановить функцию КС, вернуть пациентов к привычной деятельности и улучшить качество их жизни. Стойкие отдаленные положительные результаты наблюдаются у 100 % пролеченных больных.
ЛИТЕРАТУРА
1. Андреева Т.М., Огрызко Е.В., Попова МП. Травматизм, ортопедическая заболеваемость, состояние травматолого-ортопедической помощи населению России : справочник/М-во здравоохранения и соц. развития; ФГУ ЦИТО им. Н.Н. Приорова. М., 2007. С. 2-4.
2. Schindler O.S. Knee. Synovial plicae of the knee // Current Orthopaedics. 2004. Vol. 18. P. 210-219.
3. Clinical diagnosis of medial plica syndrome of the knee: a prospective study / V.D. Shetty, S.L. Vowler, S. Krishnamurthv, A.E. Halliday/7 J. Knee Surg. 2007. Vol. 20, No 4. P. 277-280.
4. Dupont J.Y. Synovial plicae of the knee. Controversies and review// Clin. Sports Med. 1997. Vol. 16, No 1. P. 87-122.
5. Medial synovial plica / A. Blok, W. Weiss, T. Dolata, M. Szczepaniec Ц Oitop. Traumatol. Rehabil. 2005. Vol. 7, No 4. P. 397-400.
6. Histological changes in the symptomatic mediopatellar plica / C. Farkas, Z. Hargitai, L. Gaspar, A. Kuki, Z. Csematony, K. Szepesi // Knee. 2004. Vol 11, No 2. P. 103-108. DOI: 10.1016/S0968-0160(02)00143-6.
7. Dupont J.Y. Synovial plicae of the knee. Controversies and review// Clin. Sports Med. 1997. Vol. 16, No 1. P. 87-122.
8. lemelik P., Strover A.E., Evans G. Results of resection of medial patellar plica through a supero-lateral portal as a main arthroscopic procedure // Acta Chir. Orthop. Traumatol. Cech. 2008. Vol. 75, No 5. P. 369-374.
9. Витько H.K., Филистеев П.А., Морозов С.П. Клиническое значение и МР-диагностика синовиальных складок коленного сустава (обзор литературы)//Медицинская визуализация. 2013. №4. С. 103-110.
Сведения об авторах:
1. Ирисметов Муроджон Эргашевич, д. м. н., Республиканский специализированный на\-чно-практический медицинский центр травматологии и ортопедии, г. Ташкент, Республика Узбекистан
2. Таджиназаров Муродбек Баходирович, Республиканский специализированный на\-чно-практический медицинский центр травматологии и ортопедии, г. Ташкент, Республика Узбекистан
3. Холинов Алишер Мухаммадович, Республиканский специализированный научно-практический медицинский центр травматологии и ортопедии, г. Ташкент, Республика Узбекистан
4. Шамшиметов Дилшод Файзахматович, Республиканский специализированный научно-практический медицинский центр травматологии и ортопедии, г. Ташкент, Респ.-блика Узбекистан
5. Усмонов Фаррух Махамаджонович, Ресб.ликанский специализированный на\-чно-практический медицинский центр травматологии и ортопедии, г. Ташкент, Респ.-блика Узбекистан
Теги: коленный сустав
234567 Начало активности (дата): 26.12.2020 21:06:00
234567 Кем создан (ID): 989
234567 Ключевые слова: коленный сустав, патологическая медиопателлярная складка, артроскопия
12354567899
Похожие статьи
Оценка клинико-функционального статуса больных с имплантатом тазобедренного суставаФункциональное состояние пациента с повышенным индексом массы тела на ранних сроках реабилитации после тотального эндопротезированияколенного сустава (предварительное сообщение)
Рентген на дому 8 495 22 555 6 8
Планирование размеров компонентов эндопротезов тазобедренных суставов с помощью программы PACS
Комментарии к рекомендациям EULAR/EFORT по лечению пациентов старше 50 лет с низкоэнергетическими переломами и профилактике у них повторных переломов



