 31.10.2020
31.10.2020
Анатомо-клиническое обоснование малоинвазивной техники установки дополнительной медиальной пластины при накостном остеосинтезе у пациентов с переломами дистального отдела бедренной кости
При остеосинтезе оскольчатых переломов дистального отдела бедренной кости использование общепринятой методики малоинвазивного накостного остеосинтеза латерально установленной пластиной в ряде случаев не обеспечивает достаточной стабильности фиксации костных отломков ввиду отсутствия остаточной медиальной опоры.
ВВЕДЕНИЕ
Переломы дистального отдела бедренной кости (ДОБК) встречаются достаточно редко, но всегда рассматриваются как тяжелая травма. Их частота составляет около 0,4 % от всех переломов костей конечностей. При этом чаще всего пострадавшими являются молодые мужчины в возрасте около 30 лет и пожилые женщины в возрасте старше 65 лет.
Наиболее распространенными вариантами получения обсуждаемых переломов являются высокоэнергетические травмы в результате дорожно-транспортных происшествий или спортивных занятий в молодом возрасте и низкоэнергетические травмы при падениях с высоты собственно роста у пожилых пациентов с остеопорозом [1, 2].
Среди всех переломов бедренной кости частота переломов ДОБК составляет от 4 до 6 % [3]. При этом вследствие особенностей анатомии бедра и коленного сустава лечение пострадавших с такой травмой является сложной задачей, а частота неудовлетворительных исходов лечения может достигать 44 % [4]. Среди осложнений лечения в 6 % случаев отмечаются несращения перелома, в 3,3 % случаев – несостоятельность фиксации костных отломков, а доля инфекционных осложнений достигает 2,7 %. При этом в 16,8 % случаев требуется выполнение повторных хирургических вмешательств [5].
На современном этапе развития травматологии для накостного остеосинтеза у пациентов с ДОБК наиболее часто применяются анатомически предызогнутые пластины с угловой стабильностью винтов. Общепринятой методикой их установки является малоинвазивная хирургическая техника, согласно которой имплантат проводят эпипериостально и фиксируют винтами к бедренной кости из двух небольших хирургических доступов по латеральной поверхности бедра [6, 7]. Однако в случаях сложных многооскольчатых переломов ДОБК отмечается утрата медиальной стабильности в зоне повреждения бедренной кости, и одна латерально расположенная пластина не обеспечивает достаточной стабильности при фиксации костных отломков. Поэтому для создания медиальной опоры при рассматриваемых переломах были предложены различные варианты их дополнительной медиальной фиксации [7, 8, 9]
В частности, на основании проведенных нами ранее биомеханических экспериментов на пластиковых моделях бедренной кости была показана сравнительно большая устойчивость к циклическим нагрузкам системы кость-имплантат, которая включала в себя две пластины, расположенные по латеральной и медиальной сторонам модели перелома бедренной кости, по сравнению с одной латеральной пластиной [9].
Однако имплантация медиальной пластины в дополнение к латеральной с использованием традиционной хирургической техники делает операцию накостного остеосинтеза весьма травматичной, что может приводить к развитию послеоперационных осложнений, особенно при высокоэнергетических повреждениях. Потому при двусторонней накостной фиксации обсуждаемых переломов целесообразно устанавливать медиальную пластину также посредством малоинвазивной техники. Однако техническая возможность выполнения такой операции и, в частности – безопасность выполнения медиальных хирургических мини-доступов изучены недостаточно, что ограничивает возможности использования такой методики в хирургической практике.
МАТЕРИАЛЫ И МЕТОДЫ
Наше исследование было одобрено Локальным этическим комитетом при ФГБУ «РНИИТО им. Р.Р. Вредена» и включало топографо-анатомическую часть, выполненную на базе кафедры оперативной хирургии с топографической анатомией Военно-медицинской академии им. С.М. Кирова, а также клиническую составляющую, проведенную на базе травматологических отделений СПб ГБУЗ «Александровская больница» и ГБУЗ ЛО «Всеволожская МКБ».
Прикладное топографо-анатомическое исследование было выполнено на 16 нижних конечностях 9 нефиксированных трупов (5 мужских и 4 женских) людей, умерших в возрасте от 54 до 72 лет, не имевших повреждений и деформаций в области бедер. Основной целью этой части работы была отработка на нефиксированном анатомическом материале хирургической техники малоинвазивного накостного остеосинтеза с установкой медиальной пластины в нижней половине бедренной кости из двух мини-доступов и оценка ее безопасности в отношении повреждения крупных сосудов и нервов бедра. Следует также отметить, что техника этой оригинальной операции была положена в основу предложенного нами способа малоинвазивного остеосинтеза двумя пластинами при многооскольчатых переломах дистального отдела бедренной кости, на который был получен патент РФ на изобретение No2665158 [10].
В ходе проведенных топографо-анатомических экспериментов предварительно моделировали прямую реконструктивную пластину длиной 197 мм по пластиковой модели соразмерной правой или левой бедренной кости. Затем на коже бедра анатомического объекта намечали необходимые анатомические ориентиры следующим образом. Вначале проводили прямую линию, соединяющую верхнюю переднюю подвздошную ость с серединой лонного сочленения. Далее от середины этой линии проводили прямую линию к приводящему бугорку медиального мыщелка бедренной кости. Указанная линия соответствовала проекции бедренной артерии на кожу бедра.
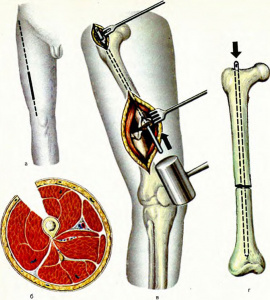
Затем намечали на коже линии предполагаемых кожных разрезов для хирургических доступов на медиальной и переднемедиальной поверхностях бедра. Дистальный кожный разрез длиной 4 см намечали от уровня нижнего края медиального надмыщелка бедренной кости вверх и параллельно проекционной линии бедренной артерии на 2 см кпереди от нее. Линию проксимального медиального кожного разреза длиной 5 см проводили также на 2 см кпереди от проекционной линии бедренной артерии и параллельно ей на уровне верхнего конца пластины, которую прикладывали к оперируемому бедру (рис. 1).
Далее на уровне проксимального конца введеннойпластины на переднемедиальной поверхности бедра по ранее намеченной линии осуществляли проксимальный медиальный разрез кожи длиной 5 см. Вскрывали собственную фасцию бедра, визуализировали промежуток между прямой и медиальной широкой мышцами бедра. Затем, рассекая и разводя мягкие ткани в этом промежутке, походили между медиальной широкой и промежуточной широкой мышцами бедра, обнажали бедренную кость и визуализировали проксимальный конец введенной пластины. Далее через указанный доступ под заднюю поверхность бедренной кости вводили металлический ретрактор с целью профилактики повреждения крупных кровеносных сосудов бедра при проведении фиксирующих пластину винтов. Затем производили фиксацию медиальной пластины винтами с угловой стабильностью диаметром 3,5 мм, вводя по два винта проксимально и дистально (рис. 2).
Следующим этапом выполняли прецизионное препарирование (рис. 3), выясняя взаимоотношения пластины, имплантированной по описанному выше малоинвазивному способу, с рядом важных анатомических образований и производя определенные измерения посредством циркуля и линейки. В частности, измеряли минимальные (кратчайшие) расстояния от установленной пластины до бедренной артерии, одноименной вены и подкожного нерва (n. saphenus), а также до мест отхождения некоторых ветвей бедренной артерии и до большеберцовой коллатеральной связки коленного сустава. Кроме того, определяли посредством измерений локализацию указанных образований по отношению к приводящему бугорку на медиальном надмыщелке бедренной кости. В дальнейшем, на основании полученных данных, рассчитывали средние значения измеренных расстояний и соответствующие средние квадратичные отклонения.
В ходе проведенных операций остеосинтеза была практически апробирована предварительно отработанная на анатомическом материале техника малоинвазивной установки медиальной пластины в нижней половине бедра, а также изучены и проанализированы риски повреждения важных анатомических структур (кровеносных сосудов и нервов). Кроме того, были учтены имевшиеся осложнения и исходы оперативного лечения в сроки до 12 месяцев после проведенных операций. Функциональную оценку результатов лечения проводили с использованием шкал KSS (по D.B.Kettelkamp et al., 1972) [11] и Lysholm (по Y.Tegner, J.Lysholm, 1985) [12]. По шкале KSS отличными считали результаты в диапазоне 83–103 баллов, хорошими – 70–82, удовлетворительными – 60–69, неудовлетворительными – менее 60 баллов. Аналогичные диапазоны по шкале Lysholm составляли 91–100 баллов – отличные результаты, 84–90 – хорошие, 65–83 – удовлетворительные, менее 65 – неудовлетворительные.
Результаты топографо-анатомических исследований и полученные клинические данные сравнивали между собой, а также с данными публикаций других авторов. Все количественные данные были подвергнуты статистической обработке для определения средних значений и соответствующих средних квадратичных отклонений в программе Excel 2016 (Microsoft, USA).
РЕЗУЛЬТАТЫ
В отношении проведенных экспериментов на анатомическом материале прежде всего следует отметить, что ни на одном из 16 изученных препаратов нижних конечностей в ходе препарирования не были зафиксированы повреждения важных анатомических структур или непосредственный контакт пластины с ними. Напротив, было определено, что пластина, установленная в нижней половине бедра из двух ми.Вопросы травматологиини-доступов по предложенному малоинвазивному способу, всегда находилась на безопасном расстоянии от изученных анатомических структур, локализующихся на медиальной поверхности бедра в нижней его трети. При этом минимальные расстояния от пластины до бедренной артерии и вены составили соответственно 16 и 17 мм, а крупные ветви этих сосудов к мышцам передней группы бедра всегда находились поверхностнее и кзади от пластины, установленной эпипериостально и располагавшейся непосредственно вдоль надкостницы бедренной кости. От нисходящей коленной и медиальной верхней коленной артерий установленная пластина также находилась достаточно далеко – минимум 24 и 23 мм соответственно. Минимальные измеренные расстояния до подкожного нерва (n. saphenus) и до большеберцовой коллатеральной связки коленного сустава оказались также безопасными и составили соответственно 19 и 11 мм. В целом, результаты проведенных измерений представлены в таблице 1. На основании оценки этих результатов был сделан вывод о возможности безопасной установки медиальной пластины в нижней половине бедра по предложенному способу при условии соблюдения разработанной техники операции.
Из 15 больных, которым были выполнены операции по предложенному способу, 7 получили перелом дистального отдела бедренной кости в результате низкоэнергетической травмы. Им в период до операции остеосинтеза проводилось лечение скелетным вытяжением. У 8 пациентов перелом был получен в результате высокоэнергетических повреждений. Им при поступлении выполнялась иммобилизация в аппарате внешней фиксации. У двоих из этих пациентов переломы были открытыми типов II и IIIA по классификации Gustillo-Anderson. В 4-х случаях обсуждаемые переломы были компонентом политравмы. Лечение этих пациентов проводили по протоколу контроля повреждений.
Операции остеосинтеза по предложенному нами способу были выполнены в сроки от 4-х до 17 дней с момента травмы. Сроки наблюдения варьировали от 6 до 12 месяцев с момента операции, но всегда превышали сроки сращения переломов. Клинические и рентгенологические признаки сращения переломов были отмечены через 6 месяцев – у 11 из 15 больных (73,3 %), через 9 месяцев– у 12 из 14 больных (85,7 %), а через 1 год – у всех 11 больных (100 %). Объем движений в коленном суставе, измеренный в градусах от полного разгибания (0°), составил в среднем на сроке 6 месяцев – 80 ± 5,9° (30–120°), на сроке 9 месяцев – 88 ± 5,3° (35–125°), а на сроке 12 месяцев – 96±4,8° (40–125°).
Функциональные результаты лечения по использованным балльным оценочным шкалам KSS и Lysholm представлены в таблицах 2 и 3.
В ходе выполненных в клинике 15 операций не было отмечено специфических осложнений, связанных с использованием предложенного способа, а также повреждений крупных сосудов и нервов бедра, что подтверждает безопасность методики и правильность сделанных ранее топографо-анатомических обоснований. Из послеоперационных осложненийбыл зафиксирован один случай(6,7%) несращения в срок через 6 месяцев после операции, потребовавший отсроченной костной аутопластики метадиафизарнойзоны без реостеосинтеза, и один случай(6,7%) ранней глубокойинфекции у пациента с первично открытым (Gustillo-Anderson IIIA) многооскольчатым переломом типа 33-С3, потребовавший удаления металлоконструкции и перехода на аппарат внешней фиксации. Кроме того, у двоих наших пациентов (13,4%) была констатирована нестабильность бокового связочного аппарата коленного сустава, потребовавшая использования полужесткого фиксатора. Случаев нестабильности фиксации, миграции или переломов имплантатов у наших пациентов не было.
В качестве иллюстрации успешного клинического применения предложенного способа малоинвазивного накостного остеосинтеза приводим следующий клинический пример.
Пациент Б., 23 лет, водитель легкового автомобиля, получил травму в результате ДТП. Доставлен в стационар через один час после травмы. Диагностирован многооскольчатый метафизарный перелом дистального отдела правой бедренной кости 33-С3 по классификации АО с утратой медиальной стабильности, перелом крыши вертлужной впадины с вывихом бедра справа, разрыв лонного сочленения. С учетом механизма повреждения обследование и лечение проводились в соответствии с протоколом политравмы. Однако далее в описании этого клинического случая мы остановимся только на лечении перелома бедренной кости.
При поступлении выполнена временная фиксация перелома аппаратом внешней фиксации (рис.4,а,б). На пятнадцатые сутки после травмы была проведена операция окончательной фиксации перелома правой бедренной кости. Из двух латеральных мини-доступов в области латерального мыщелка и на границе верхней и средней третей диафиза бедренной кости длиной 5см каждый выполнен остеосинтез с установкой дистальной бедренной пластины в режиме мостовидной фиксации перелома. Для повышения стабильности фиксации установлена медиальная реконструктивная пластина из двух медиальных мини-доступов по описанной выше методике с фиксацией двумя винтами 3,5 мм с угловой стабильностью проксимально и дистально.
В результате операции были восстановлены ось идлина сегмента, устранены ротационные смещения, достигнута стабильная фиксация костных отломков (рис.4, в, г).
Иммобилизацию после операции не применяли. Раны зажили первичным натяжением. В послеоперационном периоде пациент занимался лечебной физкультурой, ходил на костылях без опоры на правую нижнюю конечность. Осевая нагрузка на эту конечность была разрешена через 3 месяца после операции.
Через 6 месяцев отмечено клиническое и рентгенологическое сращение перелома (рис.4,д,е). Пациент ходит с полной нагрузкой на правую нижнюю конечность, болевой синдром отсутствует. Через один год после операции отмечено формирование костной мозоли с ее ремоделированием (рис.4,ж,з). Функция коленного сустава на этом сроке: полное активное разгибание, активное сгибание до 80° при отсутствии явлений нестабильности связочного аппарата (рис.4,и,к). Функциональный результат через год после операции оценен по шкалам Lyscholm (84 балла) и KSS (85 баллов) и признан хорошим.
ОБСУЖДЕНИЕ
Проблема качества остеосинтеза при переломах с отсутствием медиальной стабильности не является исключительной для дистального отдела бедренной кости и характерна для всех эксцентрично нагружаемых сегментов конечностей. Теоретически одним из наиболее простых вариантов решения этой проблемы мог бы стать переход от накостного к интрамедуллярному остеосинтезу, что значительно уменьшает расстояние от оси фиксатора до анатомической оси конечности и, соответственно, снижает нагрузку на имплантат. Вчастности, так решается проблема медиальной стабильности при межвертельных переломах бедренной кости с переломом малого вертела. В подобных случаях интрамедуллярный фиксатор гамма-конфигурации обеспечивает большую стабильность в сравнении с накостными фиксаторами [13].
Сходная ситуация имеет место при переломах проксимального отдела плечевой кости [14]. Однако обеспечение медиальной стабильности при переломах костей верхней конечности менее актуально вследствие отсутствия воздействия на них осевой нагрузки при стоянии и ходьбе. Особенностью дистального отдела бедренной кости является относительно небольшое количество мягких тканей, окружающих коленный сустав. При этом функциональная значимость коленного сустава достаточно велика, а нарушение его функций в значительной степени влияет на качество жизни. Именно поэтому при переломах дистального отдела бедренной кости считаются необходимыми тщательная реконструкция анатомии суставной поверхности и восстановление оси бедренной кости.
В то же время, нельзя не учитывать биологические аспекты остеосинтеза, так как большинство оскольчатых переломов обсуждаемой области носит высокоэнергетический характер. Так, наиболее простое решение проблемы отсутствия медиальной стабильности– остеосинтез двумя пластинами – при применении традиционных хирургических доступов в области дистального бедра может приводить к чрезмерной хирургической травме и вызвать осложнения, связанные с мягкими тканями и сращением переломов.
Интрамедуллярный остеосинтез при многооскольчатых переломах дистального отдела бедренной кости часто невыполним технически или требует осуществления расширенного хирургического доступа для репозиции суставного компонента перелома, что значительно снижает биологическую ценность этого метода. Теоретически при подобных переломах было бы возможным выполнение остеосинтеза одной медиальной пластиной, но тогда она должна была бы иметь достаточную длину и достигать верхней трети бедренной кости. В этом случае проксимальная ее фиксация являлась бы технически сложной и могла бы привести к повреждению магистральных сосудов бедра.
С учетом сказанного, представляется логичным подход, при котором медиальная стабильность в нижней трети диафиза поврежденной бедренной кости достигается путем остеосинтеза двумя пластинами, а травматичность операции снижается за счет малоинвазивной техники их имплантации. При этом отсутствует необходимость применения излишне длинной медиальной пластины. Это позволяет фиксировать ее проксимальный конец на уровне средней трети бедра, а соответствующий хирургический мини-доступ выполнять через межмышечные промежутки между брюшками прямой и медиальной широкой, а глубже – между промежуточной широкой и медиальной широкой мышцами бедра, в которых отсутствуют крупные кровеносные сосуды. Следует также отметить, что в ранее выполненных экспериментальных исследованиях нами было показано, что подобный остеосинтез значительно повышает устойчивость системы «имплантаты – кость» к циклической осевой нагрузке [9].
Представленная работа демонстрирует техническую возможность выполнения предлагаемой операции и ее безопасность в отношении повреждения клинически значимых сосудов и нервов бедра. Полученные данные позволяют сделать вывод о том, что при эпипериостальной имплантации предварительно отмоделированной пластины на медиальную поверхность бедренной кости предложенным способом значимые анатомические образования дистального отдела бедра не могут быть повреждены в связи с прохождением их на достаточном отдалении от устанавливаемой пластины и от места выполнения хирургических доступов по медиальной поверхности бедра. Например, минимальное расстояние от пластины до бедренных артерии и вены варьирует от 16 до 33 мм, а сами указанные сосуды находится вне зон малоинвазивных хирургических доступов, что практически исключает их повреждение во время операции.
В ходе проведенного исследования было также установлено, что ветви бедренной артерии к латеральной широкой мышце бедра отходят кзади от фиксированной на кости пластины и располагаются более поверхностно, а значит – не могут быть повреждены при эпипериостальном ее проведении, так же как и при выполнении двух описанных выше хирургических доступов. Топографо-анатомическими исследования-ми было также подтверждено, что промежутки между прямой и медиальной широкой мышцами бедра, а так же между медиальной и промежуточной широкими мышцами, через которые осуществляется проксимальный медиальный доступ к бедренной кости, не содержат крупных сосудов и являются безопасными с точки зрения риска их повреждения.
Следует также особо отметить, что практическая осуществимость и безопасность предложенного способа малоинвазивного остеосинтеза двумя пластинами при переломах дистального отдела бедренной кости с утратой медиальной стабильности были полностью подтверждены в ходе его клинической апробации у 15 профильных пациентов. Это позволяет, на наш взгляд, рекомендовать его для более широкой клинической апробации.
ЗАКЛЮЧЕНИЕ
Таким образом, проведенное анатомо-клиническое исследование позволяет, на наш взгляд, сделать вывод о том, что предложенный способ малоинвазивного остеосинтеза двумя пластинами при переломах дистального отдела бедренной кости (ДОБК) практически осуществим, а его технически верное выполнение безопасно, так как не приводит к повреждению значимых анатомических образований бедра. Это демонстрирует перспективность предложенной методики лечения пациентов с медиально нестабильными переломами ДОБК, а также возможность ее более широкой клинической апробации. Однако точные показания к использованию нового способа остеосинтеза должны быть окончательно определены после накопления достаточного клинического материала, а также изучения его эффективности и безопасности в сравнении с другими возможными вариантами остеосинтеза.
ЛИТЕРАТУРА
1.Distal femur fractures. Surgical techniques and a review of the literature / M. Ehlinger, G. Ducrot, P. Adam, F. Bonnomet // Orthop. Traumatol. Surg. Res. 2013. Vol. 99, No 3. P. 353-360.
2.The epidemiology of fractures of the distal femur / O. Martinet, J. Cordey, Y. Harder, A. Maier, M. Bühler, G.E. Barraud // Injury. 2000. Vol. 31, NoSuppl. 3. P. C62-C63.
3.Kolmert L., Wulff K. Epidemiology and treatment of distal femoral fractures in adults // Acta Orthop. Scand. 1982. Vol. 53, No 6. Р. 957-962.
5.Operative treatment of acute distal femur fractures: systematic review of 2 comparative studies and 45 case series (1989 to 2005) / M. Zlowodzki, M. Bhandari, D.J. Marek, P.A. Cole, P.J. Kregor // J. Orthop. Trauma. 2006. Vol. 20, No 5. P. 366-371.
6Crist B.D., Della Rocca G.J., Murtha Y.M. Treatment of acute distal femur fractures // Orthopedics. 2008. Vol. 31, No 7. Р. 681-690.
7.Rüedi T.P., Buckley R., Moran C.G. AO Principles of Fracture Management. Stuttgart: Thieme. 2007. 1106 p.
8.Comminuted supracondylar femoral fractures: a biomechanical analysis comparing the stability of medial versus lateral plating in axial loading / N.Briffa, R. Karthickeyan, J. Jacob, A. Khaleel // Strategies Trauma Limb Reconstr. 2016. Vol. 11, No 3. Р. 187-191.
9.Экспериментальное и теоретическое обоснование двухколонной теории остеосинтеза при переломах дистального отдела бедренной кости/ И.Г. Беленький, Г.Д. Сергеев, Б.А. Майоров, С.Г. Семенов, А.В. Бенин // Травматология и ортопедия России. 2017. Т. 23, No 3. С. 86–94.
10.Способ малоинвазивного остеосинтеза при многооскольчатых переломах дистального отдела бедренной кости : пат. 2665158 Рос. Федерация : МПК A61B 17/58 / Беленький И.Г., Семенов С.Г., Кочиш А.Ю., Сергеев Г.Д., Майоров Б.А., Бенин А.В ; патентообладатель ФГБУ РНИИТО им. Р.Р. Вредена. No 2017129417 ; заявл. 17.08.2017 ; опубл. 28.08.2018, Бюл. No 25.
11.Kettelkamp D.B., Chao E.Y. A method for quantitative analysis of medial and lateral compression forces at the knee during standing // Clin. Orthop. Relat. Res. 1972. Vol. 83. P. 202-213.
12.Tegner Y., Lysholm J. Rating systems in the evaluation of knee ligament injuries // Clin. Orthop. Relat. Res. 1985. No 198. P. 43-49.
13.The effect of fracture pattern stability on implant loading in OTA type 31-A2 proximal femur fractures / M. Marmor, K. Liddle, M. Pekmezci, J.Buckley, A. Matityahu // J. Orthop. Trauma. 2013.
Vol. 27, No 12. P. 683-689.
14.Does medial support decrease major complications of unstable proximal humerus fractures treated with locking plate? / W.B. Jung, E.S. Moon, S.K.Kim, D. Kovacevic, M.S. Kim // BMC Musculoskelet. Disord. 2013.Vol. 14. P. 102.
Сведения об авторах:
1.Кочиш Александр Юрьевич, д. м. н., профессор, ФГБУ "НМИЦ ТО им. Р.Р. Вредена " Минздрава России, г. Санкт-Петербург, Россия, Военно-медицинская академия имени С.М. Кирова, г. Санкт-Петербург, Россия,
2.Беленький Игорь Григорьевич, д. м. н., ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России, г. Санкт-Петербург, Россия,
3.Сергеев Геннадий Дмитриевич, ФГБУ "НМИЦ ТО им. Р.Р. Вредена " Минздрава России, г. Санкт-Петербург, Россия
4.Майоров Борис Александрович, к. м. н., ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России, г. Санкт-Петербург, Россия, ГБУЗ ЛО Всеволожская МКБ, г. Всеволожск, Россия
А.Ю. Кочиш, И.Г. Беленький, Г.Д. Сергеев, Б.А. Майоров
1Федеральное государственное бюджетное учреждение«Национальный медицинский исследовательский центр травматологии и ортопедии имени Р.Р. Вредена» Министерства здравоохранения Российской Федерации, г. Санкт-Петербург, Россия
2Федеральное государственное бюджетное военное образовательное учреждение высшего образования«Военно-медицинская академия имени С.М. Кирова» Министерства обороны Российской Федерации, г. Санкт-Петербург, Россия
3Федеральное государственное бюджетное образовательное учреждение высшего образования«Первый Санкт-Петербургский государственный медицинский университет имени акад. И.П. Павлова»Министерства здравоохранения Российской Федерации, г. Санкт-Петербург, Россия
4Государственное бюджетное учреждение здравоохранения Ленинградской области«Всеволожская межрайонная клиническая больница», г. Всеволожск, Россия
Теги: бедренная кость
234567 Начало активности (дата): 31.10.2020 21:00:00
234567 Кем создан (ID): 989
234567 Ключевые слова: перелом дистального отдела бедренной кости, накостный остеосинтез, малоинвазивный остеосинтез пластинами
12354567899
Похожие статьи
Отдаленные результаты хирургического лечения пациентов с переломами вертлужной впадиныРентген на дому 8 495 22 555 6 8
Поглощение рентгеновского излучения полимерами конструкционного назначения, рассматриваемыми в качестве материалов для изготовления основных компонентов аппарата Илизарова
Берцовое синостозирование при лечении псевдоартроза большеберцовой кости, сопровождающегося деформацией голени
Устройство для остеосинтеза переломов локтевого отростка



