О спонтанном пневмотораксе
 27.04.2017
27.04.2017
О спонтанном пневмотораксе
О спонтанном пневмотораксеДля цитирования: Ясногородский О.О., Качикин А.С., Винарская В.А., Талдыкин И.М., Кернер Д.В. О спонтанном пневмотораксе // РМЖ. 2014. №30. С. 2122
Пневмотораксом называется скопление воздуха между висцеральным и париетальным листками плевры, которое превращает потенциальное плевральное пространство в реальное [1]. Единой классификации пневмоторакса не существует. По этиологии можно выделить:
1. Спонтанный пневмоторакс: первичный и вторичный.
2. Травматический.
3. Ятрогенный.
4. Катамениальный (менструальный).
Некоторые авторы относят ятрогенный пневмоторакс к травматическому, а травматический и катамениальный – ко вторичному. Первичным называют пневмоторакс, при котором в анамнезе отсутствуют указания на наличие каких-либо заболеваний, осложняющихся пневмотораксом. Причем у молодых людей соответствующего хабитуса при видеоторакоскопии в 76–100% случаев выявляется буллезная болезнь [1].
По стороне поражения пневмоторакс подразделяют на одно- и двусторонний.
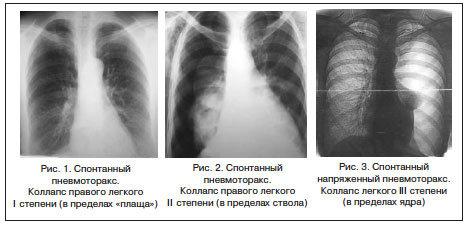
По степени коллапса легкого: Ι степени (в пределах плаща легкого), ΙΙ степени (в пределах ствола) и ΙΙΙ степени (в пределах ядра легкого) (рис. 1–3 [Лукомский Г.И. Неспецифические эмпиемы плевры. М.: Медицина. 1976. 287 с.]).
Клинически пневмоторакс проявляется:
– внезапными болями в грудной клетке;
– остро возникающей одышкой;
– сухим непродуктивным кашлем.
Очевидно, что при травматическом пневмотораксе добавляется клиника собственно травмы, что облегчает диагностику, так же как и наличие в предшествующем появлению жалоб периоде таких лечебных и диагностических манипуляций, как катетеризация подключичной вены, проведение искусственной вентиляции легких и т. д. При катамениальном пневмотораксе сбор анамнеза позволяет выявить связь пневмоторакса у женщины с менструальным циклом.
При внешнем осмотре и физикальном обследовании могут выявляться уменьшение экскурсии грудной клетки на больной стороне, увеличение ее объема, перкуторный звук с коробочным оттенком, ослабление голосового дрожания, резкое ослабление или полное отсутствие дыхательных шумов на больной стороне. Могут наблюдаться тахикардия, гипотония, признаки гипоксемии [1].
Следует отметить, что тяжесть состояния пациента при спонтанном пневмотораксе определяется не только степенью коллапса легкого и степенью смещения органов средостения в здоровую сторону, но и первопричиной развития вторичного спонтанного пневмоторакса.
Это могут быть:
– патология дыхательных путей;
– инфекционные заболевания;
– интерстициальные заболевания;
– заболевания соединительной ткани;
– злокачественные новообразования;
– семейный спонтанный пневмоторакс;
– грудной эндометриоз [1].
У пациентов с хронической обструктивной болезнью легких (ХОБЛ) тяжесть течения пневмоторакса определяется не столько коллапсом легкого, сколько хроническим воспалительным процессом и эмфиземой легких. Даже небольшой коллапс легкого у этой группы пациентов приводит к значительному ухудшению состояния, что значимо при определении лечебной тактики [3].
У пациентов со спонтанным пневмотораксом течение чаще благоприятное, с развитием быстрой адаптации к этому состоянию [4, 5]. В связи с этим нельзя не отметить, что в значительном количестве случаев такие пациенты непозволительно долгое время лечатся амбулаторно от «межреберной невралгии», «миозита», «заболеваний сердца» и т. д. Необходимо как можно раньше выполнить рентгенографию грудной клетки и поставить правильный диагноз [6].
Рентгенография грудной клетки была и остается ведущим методом диагностики пневмоторакса. В настоящее время выполнение компьютерной томографии грудной клетки высокоинформативно, что позволяет выявить или заподозрить причину развития осложнения и определить тактику лечения. С 1979 г. начинает все более активно использоваться торакоскопия – как в диагностических целях, так и в лечебных [6, 7]. Дифференциальная диагностика при пневмотораксе проводится с кистозной трансформацией легкого, крупнобуллезной эмфиземой легкого, диафрагмальной грыжей [1].
Тактика лечения при спонтанном пневмотораксе претерпела значительные изменения за последние 30 лет. В конце 1980-х гг. коллективы авторов писали: «До последнего времени как в отечественной, так и в зарубежной литературе отмечалось, что в этиологии спонтанного пневмоторакса господствующую роль играет туберкулез легких, чем и объяснялась пассивная тактика лечения» [8–10]. В настоящее время все больше работ посвящены максимально активной хирургической тактике при спонтанном пневмотораксе [11, 12]. Выбор лечебной тактики в настоящее время зависит и от таких новых показателей, как возможность прогнозирования рецидива, например с использованием формулы, предложенной коллективом авторов во главе с проф. П.К. Яблонским (рассматривается тип патологии, выявленный при диагностической торакоскопии, пол, возраст пациента, индекс массы тела, стаж курения, рентгенологические признаки пневмоторакса при поступлении) [13].
В литературе представлены разнообразные методики лечения пневмоторакса:
– выжидательная тактика;
– плевральные пункции (единичная и повторные);
– трансторакальное микродренирование;
– дренирование по Бюлау;
– дренирование с активной аспирацией;
– дренирование с использованием плевродеза;
– видеоассистированная торакальная хирургия;
– торакотомия.
В основе аспирации при спонтанном пневмотораксе лежит прочно утвердившееся в торакальной хирургии положение о том, что раннее удаление воздуха из плевральной полости и полное расправление легкого являются наиболее эффективным средством устранения острых кардиопульмональных расстройств и надежной мерой профилактики возможных плевропульмональных осложнений.
Показания как к дренированию плевральной полости при пневмотораксе, так и к оперативному лечению весьма разнообразны. Среди показаний к дренированию рассматривают:
– отсутствие эффекта от пункции (однократной или множественных);
– рецидивный спонтанный пневмоторакс;
– пневмогемоторакс.
Следует учитывать, что, по данным литературы, частота рецидива после пункционного лечения пневмоторакса составляет от 20 до 50% [14–18]. Это естественно, учитывая вышеназванную частоту выявления булл при торакоскопии у пациентов с так называемым первичным спонтанным пневмотораксом.
Наиболее известными показаниями к оперативному лечению можно считать:
– рецидивирующий пневмоторакс;
– сохраняющийся сброс воздуха более 7 дней;
– активную аспирацию без тенденции к реэкспансии легкого;
– перенесенный пневмоторакс с противоположной стороны;
– двусторонний пневмоторакс;
– наличие профессионального риска;
– проживание в отдаленных местах, где нет возможности оказания срочной медицинской помощи;
– гигантскую буллу;
– сопутствующий гемоторакс;
– первый эпизод пневмоторакса у пациента с одним легким;
– желание пациента.
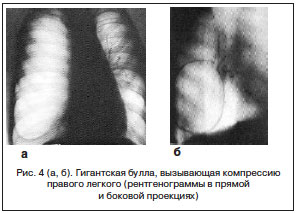
A. Wakabayashi в 1993 г. определил следующие показания: рецидивирующий в течение 6 мес. спонтанный пневмоторакс; невозможность устранения пневмоторакса постоянной активной аспирацией через плевральный дренаж; буллезная эмфизема легких с наличием гигантских булл, вызывающих компрессию легочной ткани с нарушением дыхательной функции легких (рис. 4) [19].
Еще в 1979 г. торакоскопия использовалась для коагуляции булл, плевролегочного дефекта, мест надрыва висцеральной плевры, а также пережигания спаек, расправления легкого под контролем торакоскопа. В 1989 г. торакоскопия рекомендовалась всем пациентам со спонтанным неспецифическим пневмотораксом, а в качестве операции выбора была предложена экономная резекция буллезного участка легочной ткани с применением сшивающих аппаратов УТЛ-70 и УТЛ-100 с дополнительной плевризацией линии шва. В настоящее время все более широко используется атипичная резекция буллезно-измененных участков легкого с плеврэктомией, плевродезом (лекарственным, термическим, механическим). При открытом доступе частота рецидива составляет 2%, при видеоторакоскопии – 3–4% [14].
У пациентов с ХОБЛ тактика лечения предполагает экстренное дренирование плевральной полости; при отсутствии противопоказаний – оперативное лечение; при невозможности оперативного лечения – длительное дренирование плевральной полости, дополненное проведением плевродеза. Каждый новый эпизод пневмоторакса у таких пациентов увеличивает летальность в 4 раза [3].
Ранее рассматривавшиеся [20] противопоказания к хирургическому лечению, такие как малый объем пневмоторакса, пожилой возраст пациента, первое проявление болезни, успешность лечения другими методами, отсутствие буллезной обусловленности, как видно, уже неактуальны.
Литература
1. Прищепо М.И., Мазурин В.С., Ахметов М.М. Синдром пневмоторакса. М., 2012.
2. Henry M., Arnold T., Harvey J. BTS guidelines for the management of spontaneous pneumothorax// Thorax. 2003. Vol. 58 (Suppl. 2). P. 39–52.
3. Пичуров А.А., Оржешковский О.В., Николаев Г.В., Двораковская И.В., Петрунькин А.М., Яблонский П.К. Особенности лечебной тактики у больных с ХОБЛ // Вестник хирургии им. Грекова. 2010. № 6. Т. 169.
4. Долина О.А., Смоляр В.А., Кукушкин Н.В. и др. Некоторые негазообменные функции легких при неспецифическом спонтанном пневмотораксе // Грудная хирургия. 1982. № 3. С. 55–57.
5. Натрошвили Г.С. Вопросы патофизиологии и лечения спонтанного неспецифического пневмоторакса: Дис. …канд. мед. наук. Ростов-на-Дону, 1976.
6. Бабичев С.И., Брюнин В.Г., Плаксин Л.Н. Современные аспекты диагностики и лечения спонтанного неспецифического пневмоторакса: Мат-лы науч.-практ. конф. «Неотложные состояния». М., 1989.
7. Эйзингер В.К. Торакоскопия в диагностике и лечении спонтанного пневмоторакса. М., 1991.
8. Вишневский А.А., Волков Г.М., Николаидзе Г.Д. Лечение спонтанного пневмоторакса при буллезной эмфиземе легких // Хирургия. 1988. № 10.
9. Каландадзе З.Ф., Берианидзе Л.В. Эпидемиология, диагностика, клиника и лечение туберкулеза. Тбилиси, 1980.
10. Ferguson L.S., Imrie S.V., Hatchinson S. // Brit. J. Surg. 1981. Vol. 68. № 3. P. 214–216.
11. Мищенков В.В. Лечебная тактика при спонтанном пневмотораксе// Вестник Смоленской медицинской академии. 2001. № 1.
12. Шулутко А.М., Ясногородский О.О., Качикин А.С., Талдыкин М.В., Талдыкин И.М., Гандыбина Е.Г., Винарская В.А., Катанэ Ю.А. Изменение тактики лечения нетравматического пневмоторакса на основе применения малоинвазивных операций и термических инструментов.
13. Яблонский П.К., Атюков М.А., Пищик В.Г., Буляница А.П. Выбор лечебной тактики и возможности прогнозирования рецидива у больных с первым эпизодом спонтанного пневмоторакса // Медицина XXI век. 2005. № 1. С. 38–44.
14. Бисенков Л.Н. Торакальная хирургия. Руководство для врачей // СПб.: ЭЛБИ, 2004.
15. Clark T.A. // Amer.J.Surg. 1972. Vol. 124. P. 1149–1154.
16. Riordan S. // Brit.med.J. 1984. Vol. 289. № 1. P. 79–81.
17. Sharpe L.K. // Chest. 1980. Vol. 78. № 3. P. 264–272.
18. Singh S.V. // Scand.J.thorac.cardiovasc.Surg. 1982. Vol. 16. № 1. P. 75–80.
19. Wakabayashi A. // Ann.thorac.surg. 1993. Vol. 56. № 3. P. 708–712.
20. Crisci R., Coloni G.F. // Eur.J.cardiothorac.Surg. 1996. Vol. 10. № 7. P. 556–560 // Ф.Г. Назыров, Э.С., Исламбеков, Д.А. Исмаилов, Г.Л. Пахомов. Хирургическое лечение больных неспецифическим спонтанным пневмотораксом. Анналы хирургии. 2000. № 2.



