 19.02.2026
19.02.2026
Возможности топографических методов в диагностике нейкроцистицеркоза: обзор
Нейроцистицеркоз является одним из распространенных гельминтозов ЦНС, частота встречаемости которого растет из года в год
Введение.
Нейроцистицеркоз (НЦЦ) — один из самых распространенных гельминтозов ЦНС в развивающихся странах, вызываемый инцистированной личинкой ленточного червя Taenia solium [1]. Он может поражать любой орган, но наиболее распространенными являются очаги поражения центральной нервной системы (субарахноидальное пространство, желудочки и спинной мозг), глаз и мышцы [2]. Не следует путать НЦЦ с другим заболеванием, вызываемым T. solium,— тениозом. Эта патология возникает при заражении взрослым паразитом.
Цистицеркоз широко распространен в большинстве развивающихся стран в результате плохого социально-экономического развития и домашнего свиноводства. Однако в настоящее время заражение чаще наблюдается в развитых странах в связи с ростом миграционных потоков и развитием туризма [3]. В настоящее время НЦЦ представляет собой наиболее распространенное паразитарное заболевание ЦНС, которое является наиболее частой причиной приобретенной эпилепсии и серьезной проблемой общественного здравоохранения во всем мире [4].
Цель- проанализировать данные отечественной и зарубежной литературы, посвященные диагностике нейроцистицеркоза, а также продемонстрировать наиболее типичные признаки поражения центральной нервной системы при цистицеркозе по данным компьютерной и магнитно-резонансной томографии.
НЦЦ поражает мужчин и женщин в равной степени и проявляется преимущественно у молодых взрослых, с пиком встречаемости между 25 и 35 годами. Однако инфекция не всегда приводит к заболеванию, иммунологические анализы выявляют положительный результат на цистицеркоз человека у 8–12% людей в некоторых эндемичных регионах, что указывает на наличие антител против паразита [5]. Прогресс в диагностических возможностях стал возможным с появлением неинвазивных методов визуализации, таких как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), что значительно изменило прогноз данного заболевания. Ранее клиницистам были известны только самые тяжелые случаи, но достижения в области лучевой диагностики позволили диагностировать ранее не выявленные более легкие случаи. НЦЦ все чаще случайно обнаруживается у бессимптомных пациентов, а в эндемичных условиях более 50% случаев НЦЦ впервые диагностируются при аутопсии [6].
Материалы и методы.
Поиск литературы осуществлялся на русском и английском языках в открытых информационных базах PubMed, Scopus, по ключевым словам: нейроцистицеркоз, цистицеркоз, диагностика, КТ, МРТ.
Выборка источников ограничилась декабрем 2022 г. включительно. По критериям запроса в окончательный анализ было включено 17 публикаций.
Этиология и патогенез.
Как уже было сказано, заболевание вызывается личиночной стадией Taenia solium (свиной цепень), который принадлежит к типу Плоские черви, классу Ленточные черви, одной из крупнейших групп паразитических ленточных червей, насчитывающей около 5000 видов [6]. Яйца (онкосферы) свиного цепня очень устойчивы во внешней среде и выносят высыхание в течение 10 месяцев, сохраняются в воде до 4 месяцев, а под снегом — 8–9 месяцев [7].
Цистицеркоз возникает при попадании в кишечник яиц гельминта напрямую от зараженного человека (через грязные руки), в этих случаях патологию вызывает личиночная стадия гельминта, а человек является промежуточным хозяином (при этом в организме человека паразитирует половозрелый гельминт, а человек является окончательным хозяином). При этом в желудочно-кишечном тракте белковоподобная оболочка яиц растворяется, личинки мигрируют через стенку кишечника и оседают в мягких тканях и ЦНС. Отдельные личинки (цистицерки) имплантируются в мозг и его оболочки, вызывая симптомы инфекции ЦНС.
T. solium может вызывать заболевание с помощью любого из трех основных механизмов: присутствие самого паразита (т.е. масс-эффект, обструкция), последующая воспалительная реакция (т.е. отек) и остаточные рубцы (т.е. фиброз, гранулемы и кальцификации) [8]. Сочетание этих факторов делает НЦЦ высоко плеоморфным заболеванием при оценке изображений, образуя часть обширной дифференциальной диагностики в странах, где это заболевание является эндемичным, к которым относятся Латинская Америка, Африка, Юго-Восточная Азия, Индия, Китай и Непал [9].
Критерии диагностики.
Точная диагностика НЦЦ является достаточно трудной задачей. Доступные медицине методы в эндемичных для данного заболевания регионах зачастую имеют ограниченное применение. В связи с этим были предложены диагностические критерии (табл. 1), позволяющие объединить аспекты клинических проявлений и анамнеза, нейро-визуализацию и иммунологические данные [10].

В последующем данные критерии были пересмотрены и базировались на двух принципах: для постановки диагноза необходимы методы визуализации (табл. 2), а все остальные данные являются косвенными доказательствами, подтверждающими диагноз [11].

Классификация.
НЦЦ классифицирован по локализации, стадии заболевания, а также по степени активности. На основании клинической картины, результатов анализа цереброспинальной жидкости (ЦСЖ) и визуализации НЦЦ классифицируют на активную и неактивную формы [8]. К активным формам относятся арахноидиты с обструкцией желудочков или без, а также васкулиты с инфарктом или без него. Локализация паразитарной кисты является ключевым фактором, который определяет клиническую картину [9]. По локализации выделяют:
1) паренхиматозный НЦЦ;
2) субарахноидальный/цистернальный НЦЦ;
3) внутрижелудочковый НЦЦ;
4) НЦЦ спинного мозга;
5) цистицеркоз глаз.
В дополнение к основным формам НЦЦ описаны неклассифицируемые случаи с развитием скелетномышечной псевдоатрофии и субдуральной гематомы. У многих пациентов отмечаются смешанные варианты НЦЦ, а тип и тяжесть поражения связаны с активностью паразита и иммунным ответом организма хозяина. У больных со смешанными формами НЦЦ возможны различные комбинации симптомов и синдромов [8].
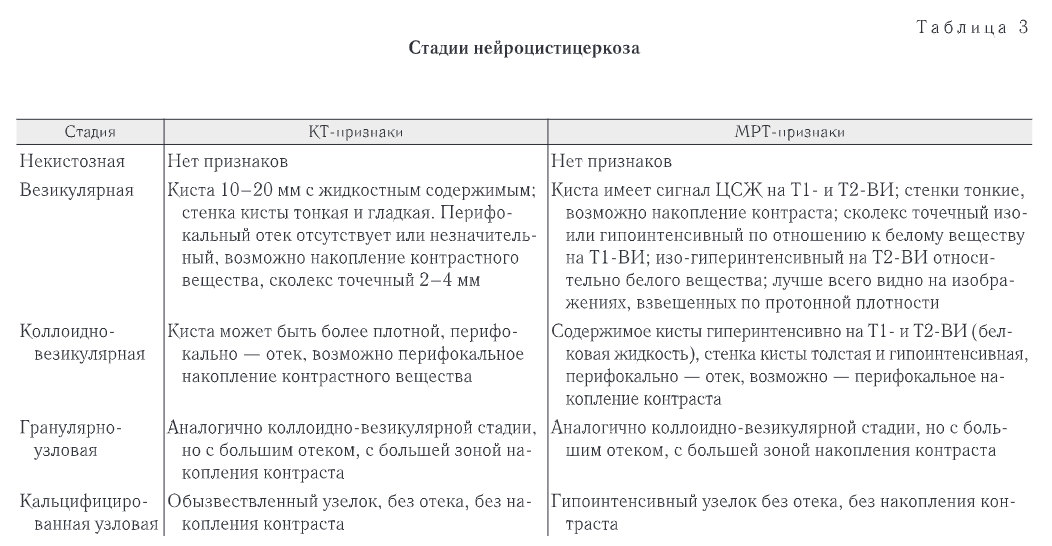
На основании рентгенологических данных НЦЦ делится на пять стадий (табл. 3): некистозная, везикулярная, коллоидно-везикулярная, гранулярноузловая и кальцифицированный узловой [8].
1. Некистозная стадия (активная) НЦЦ протекает бессимптомно при отрицательных результатах визуализации. Рядом авторов не включается в данную классификацию [10].
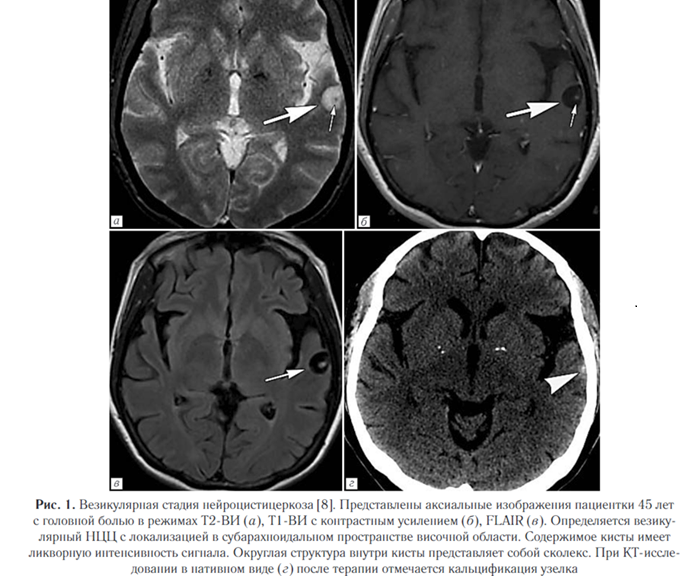
2. Везикулярная стадия (активная). Визуализи - руется полностью выросшая киста или скопление кист (по типу «грозди винограда») в базальных ганглиях, мозжечке, стволе мозга, цистернах или желудочковой системе, в паренхиме полушарий и в субарахноидальных пространствах. Сколекс встречается почти в 50% случаев. НЦЦ по типу «грозди винограда» наблюдается обычно вокруг рострального ствола мозга или сильвиевой щели, обычно лишен сколекса. Отек практически отсутствует (рис. 1).
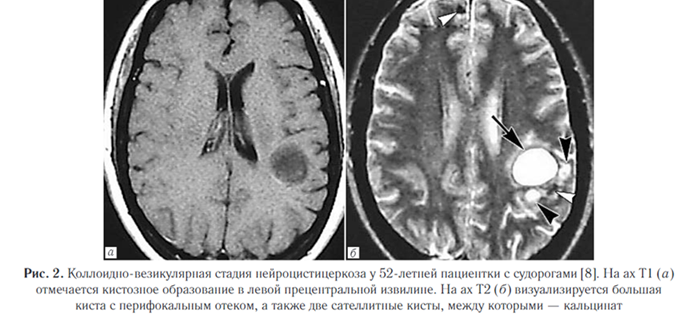
3. Коллоидно-везикулярная стадия (активная). Личинка начинает дегенерировать. По мере распада сколекса отмечается воспалительная реакция вокруг кисты и глиотическая реакция, в итоге приводящая к фиброзной капсуле. Диффузный энцефалит может возникнуть у детей или после приема антигельминтных средств (рис. 2).
4. Гранулярно-узловая стадия (активная). Киста втягивается и образует гранулематозный узелок, который впоследствии кальцинируется. Перицистический глиоз различной степени тяжести является наиболее распространенной патологической находкой.
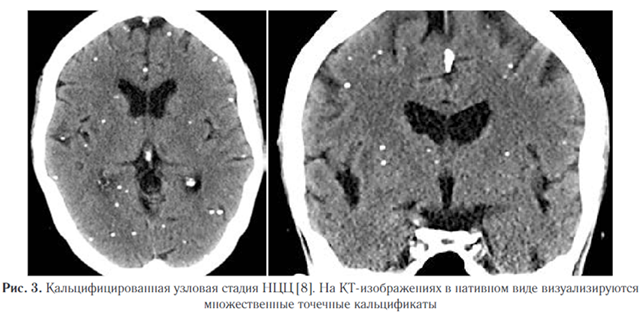
5. Кальцифицированная узловая стадия (неактивная) чаще всего проявляется в виде гранулематозного поражения, которое инволютировалось и полностью кальцинировалось (рис. 3). Нейровизуализация является очень важным методом диагностики НЦЦ в связи с тем, что позволяет визуализировать цистицерки, оценить их распространенность и локализацию в ЦНС [2]. КТ обладает высокой чувствительностью и специфичностью при большинстве форм НЦЦ и превосходит МР-визуализацию в выявлении кальцинированных гранулем. Однако внутрижелудочковые кисты могут быть трудно идентифицированы с помощью КТ из-за аналогичной плотности ликвора и жидкости кисты.
Основным преимуществом МР-визуализации перед КТ является ее более высокое контрастное разрешение, что обеспечивает лучшую дифференциацию патологии (табл. 4) [8].

Субарахноидальный/цистернальный нейроцистицеркоз.
Субарахноидально-цистернальный НЦЦ поражает субарахноидальные пространства и прилегающие мозговые оболочки, которые представляют собой наиболее распространенную локализацию паразитов (рис. 4).
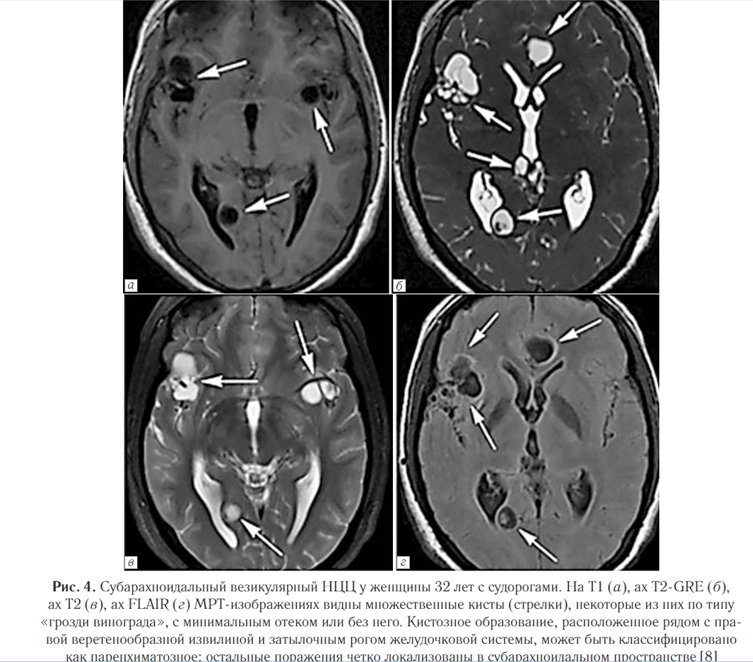
Проявляется в виде объемных поражений, которые могут стать причиной гидроцефалии (состояние может быть вторичным по отношению к базилярному арахноидиту).
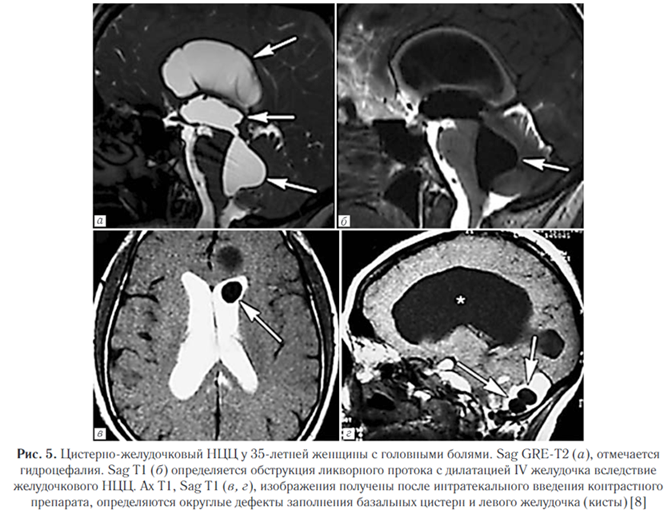
Кисты также могут вызывать отек прилегающего вещества мозга с глиозом и васкулитом [8]. Внутрижелудочковый нейроцистицеркоз. Составляет от 0,7% до 33% всех случаев НЦЦ, часто сочетается с субарахноидальным.
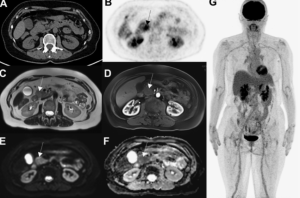
Наиболее часто изменения выявляются в IV желудочке (50%), в боковых желудочках (35%), реже в III желудочке (10%) и в водопроводе (5%). При этом изолированный желудочковый НЦЦ (т.е. без вовлечения субарахноидального пространства) отмечается в трети случаев. Свободно плавающие в желудочках цисты вызывают синдром Brunsa, это состояние характеризуется интермиттирующей обструкцией желудочкового отверстия, приводящей к периодическим головным болям, головокружениям, преходящей атаксии и редко к синкопальным состояниям; интермиттирующая обструкция IV желудочка кистами с формированием арахноидита может имитировать феохромоцитому. Интравентрикулярные кисты вызывают гранулярный эпидидимит, который может сочетаться с гидроцефалией и прогрессирующей дисфункцией среднего мозга (рис. 5) [8].
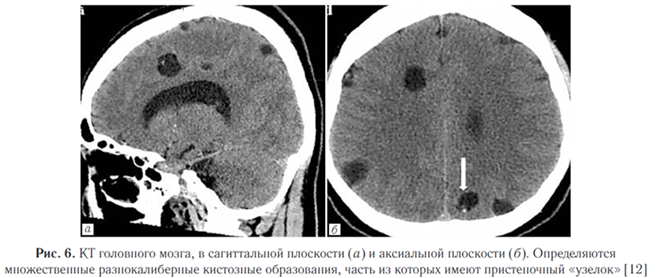
Паренхиматозный нейроцистицеркоз.
Является второй по распространенности формой НЦЦ. Ряд авторов ставят его на первое место [10]. Наиболее частая локализация — на границе серого и белого вещества, что обусловлено накоплением паразита в мелких кровеносных сосудах, которые здесь локализуются. Однако на основании гистопатологического анализа некоторые авторы предполагают, что данный тип ЦЦС соответствует субарахноидальной форме заболевания, при этом паразиты локализуются в глубоких бороздах или в области периваскулярных пространств (рис. 6). Паренхиматозное поражение чаще имеет благоприятный прогноз, преимущественно проявляется судорогами и головной болью, которые со временем могут проходить самостоятельно [13]. В литературе указываются также психиатрические симптомы, но данное проявление является достаточно редким и встречается не более чем в 5% случаев НЦЦ [14]. Васкулит и арахноидит.
Цереброваскулярные осложнения являются результатом множественных механизмов, включая сужение просвета сосуда из-за субинтимального утолщения, спазм сосудов из-за артериита в средних и мелких перфорирующих сосудах головного мозга, а также свежие тромбы. При интерпретации рентгенологических изображений особое внимание следует уделять оценке наличия сопутствующих находок, которые могут возникнуть из-за масс-эффекта кист и окружающего отека, артериита, с инфарктом или без него, арахноидита или поражения желудочков (рис. 7).
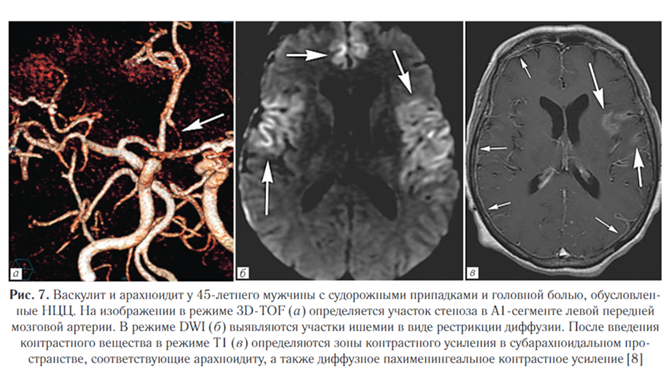
Как правило, у пациентов с НЦЦ отсутствуют лихорадка и признаки воспалительной реакции, признаки раздражения менингеальной оболочки. Арахноидит может быть либо очаговым, либо диффузным. Может представлять собой начальный признак кистозной дегенерации или быть результатом прикрепления кисты к эпендиме, которое вызывает гранулематозную реакцию.
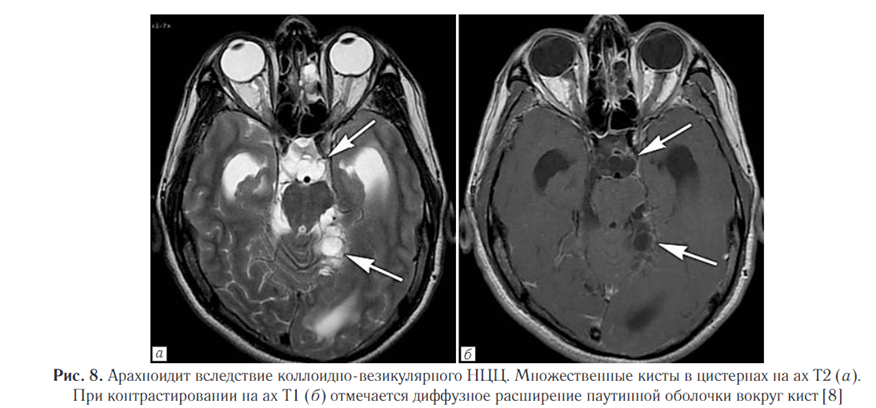
Патологическое утолщение лептоменингеальной оболочки может приводить к компрессии хиазмы, что приведет к нарушению зрения (рис. 8).
Спинальный нейроцистицеркоз.
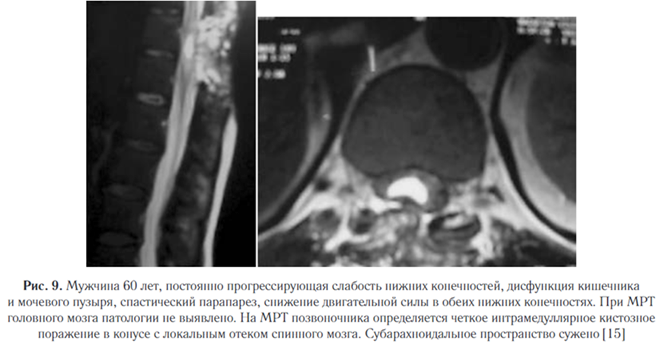
Вовлекает субарахноидальное пространство позвоночного канала, является следствием распространения личинок по ликвору. Эта форма практически всегда ассоциирована с внутричерепным поражением. НЦЦ спинного мозга встречается редко, но при этом представляет собой самую тяжелую форму заболевания, может сопровождаться сдавлением спинного мозга с формированием синдрома Броун-Секара, парезов, недержанием мочи и кала, расстройствами чувствительности, синдромом конского хвоста. Интрадуральные экстрамедуллярные цистицерки чаще встречаются в цервикальной зоне, экстрамедуллярный спинальный НЦЦ развивается при миграции цистицерков через субарахноидальное пространства (рис. 9) [8, 9].
Цистицеркоз глаз.
Цистицеркоз глаз может быть экстраокулярным (в субконъюнктивальных или орбитальных тканях) или внутриокулярным (в стекловидном теле, субретинальном пространстве или в передней камере).
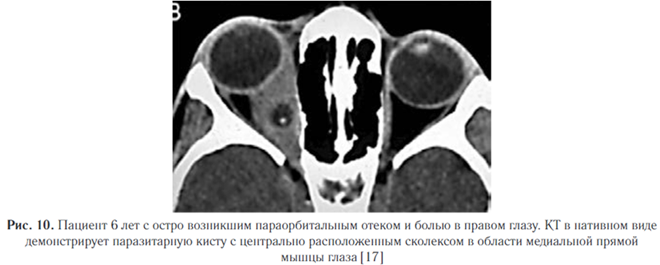
Экстраокулярная форма с поражением мышц является наиболее распространенным типом цистицеркоза глаз (рис. 10).
Поражение субконъюнктивального пространства следует по частоте на втором месте, далее — поражение века, зрительного нерва и ретробульбарного пространства. Также сообщается о цистицеркозе слезного мешка. Связь между орбитальным и системным цистицеркозом не прослеживается [16]. Поражение зрительного нерва встречается достаточно редко. Сдавление зрительного нерва кистой может быть связано со снижением зрения и отеком диска. Большая киста может вызвать проптоз и ограничение подвижности глаз.
Заключение.
Нейроцистицеркоз — одно из наиболее распространенных паразитарных заболеваний, в частности центральной нервной системы. Ежегодно отмечается неуклонный рост заболеваемости. В связи с этим контроль и профилактика заражения T. solium должны стать ключевым медицинским приоритетом, что отчасти может быть достигнуто большей осведомленностью врачей разных специальностей (в том числе врачей лучевой диагностики) о проявлениях данного заболевания, как клинических и лабораторных, так и рентгенологических.
Сведения об авторах:
Зяблова Елена Игоревна — доктор медицинских наук, доцент, заведующая рентгеновским отделением государственного бюджетного учреждения здравоохранения «Научно-исследовательский институт — Краевая клиническая больница № 1 имени профессора С. В. Очаповского» Министерства здравоохранения Краснодарского края; 350086, Краснодар, ул. 1 Мая, д. 167; заведующая кафедрой лучевой диагностики № 2 федерального государственного бюджетного образовательного учреждения высшего образования «Кубанский государственный медицинский университет» Министерства здравоохранения Российской Федерации; 350063, Краснодар, ул. им. Митрофана Седина, д. 4
Кривицкая Елена Юрьевна — врач-рентгенолог государственного бюджетного учреждения здравоохранения «Научно-исследовательский институт — Краевая клиническая больница № 1 имени профессора С. В. Очаповского» Министерства здравоохранения Краснодарского края, 350086, Краснодар, ул. 1 Мая, д. 167; ассистент кафедры лучевой диагностики №2 федерального государственного бюджетного образовательного учреждения высшего образования «Кубанский государственный медицинский университет» Министерства здравоохранения Российской Федерации; 350063, Краснодар, ул. им. Митрофана Седина, д. 4
ЛИТЕРАТУРА
1. Garcia H.H. Neurocysticercosis // Neurologic clinics. 2018. Vol. 36, No. 4. Р. 851–864
2. Del Brutto O.H. Neurocysticercosis // Handbook of clinical neurology. 2014. Vol. 121. Р. 1445–1459
3. Ta R., Blond B.N. The prevalence of and contributors to neurocysticercosis in endemic regions // J. Neurol. Sci. 2022. Vol. 441. Р. 120393. doi: 10.1016/j.jns.2022.120393.
4. Del Brutto O.H. Human Neurocysticercosis: An Overview // Pathogens (Basel, Switzerland). 2022. Vol. 11, No. 10.
5. Carpio A. Neurocysticercosis: an update // Lancet Infect Dis. 2002. Vol. 2, No. 12. Р. 751–762. doi: 10.1016/s1473-3099(02)00454-1.
6. Gripper L.B., Welburn S.C. Neurocysticercosis infection and disease-A review // Acta Trop. 2017. Vol. 166. Р. 218–224. doi: 10.1016/j.actatropica.2016.11.015.
7. Поляков В.Е., Лысенко А.Я., Константинова Т.Н., Авдюхина Т.И. Тениоз у детей и подростков // Педиатрия. Журнал им. Г. Н. Сперанского. 2004. Т. 83, № 4. С. 60–63. [Polyakov V.E., Lysenko A.Ya., Konstantinova T.N., Avdyukhina T.I. Taeniasis in children and adolescents. Pediatrics. Journal im. G. N. Speransky, 2004, Vol. 83, No. 4, pp. 60–63 (In Russ.)].
8. Kimura-Hayama E.T., Higuera J.A., Corona-Cedillo R. et al. Neurocysticercosis: radiologic-pathologic correlation // Radiographics. 2010. Vol. 30, No. 6. Р. 1705– 1719.
9. Gripper L.B., Welburn S.C. Neurocysticercosis infection and disease-A review // Acta Trop. 2017. Vol. 166. Р. 218–224.
10. Del Brutto O.H., Rajshekhar V., White Jr A.C. et al. Proposed diagnostic criteria for neurocysticercosis // Neurology. 2001. Vol. 57, No. 2. Р. 177–183.
11. Del Brutto O.H., Nash T.E., White Jr A.C. et al. Revised diagnostic criteria for neurocysticercosis // Journal of the Neurological Sciences. 2017. Vol. 372. Р. 202–210.
12. Min Z. Parenchymal neurocysticercosis // Intern. Emerg. Med. 2015. Vol. 10, No. 1. Р. 105–107.
13. Singhi P. Neurocysticercosis // Therapeutic advances in neurological disorders. 2011. Vol. 4, No. 2. Р. 67–81.
14. Carabin H., Ndimubanzi P.C., Budke C.M. et al. Clinical manifestations associated with neurocysticercosis: a systematic review // PLoS neglected tropical diseases. 2011. Vol. 5, No. 5. Р. e1152.
15. Pant I., Chaturvedi S., Singh G., Gupta S., Kumari R. Spinal cysticercosis: A report of two cases with review of literature // J. Craniovertebr. Junction Spine. 2016. Vol. 7, No. 4. P. 285–288.
16. Dhiman R., Devi S., Duraipandi K. et al. Cysticercosis of the eye // Int. J. Ophthalmol. 2017. Vol. 10, No, 8. Р. 1319–1324. Published 2017. Aug 18. doi: 10.18240/ijo.2017.08.21.
17. Rath S., Honavar S.G., Naik M. et al. Orbital cysticercosis: clinical manifestations, diagnosis, management, and outcome // Ophthalmology. 2010. Vol. 117, No. 3. Р. 600–605. e1. doi: 10.1016/j.ophtha.2009.07.030.
Теги: диагностика
234567 Начало активности (дата): 19.02.2026
234567 Кем создан (ID): 989
234567 Ключевые слова: цистицеркоз, нейроцистицеркоз, диагностика
12354567899
Похожие статьи
Рентгенодиагностика травматических повреждений нижней стенки глазницыРентген на дому 8 495 22 555 6 8
Ультразвуковая диагностика синовиальных кист кисти и лучезапястного сустава
Хроническая тканевая гипертензия у пациентов, оперированных по поводу межмышечных флегмон верхней конечности (диагностика, лечение, профилактика)
Интеллектуальная диагностика межпозвонковых грыж поясничного отдела с телемедицинским доступом



