 12.10.2025
12.10.2025
Аваскулярный некроз головок обеих бедренных костей, осложненный септическим артритом тазобедренных суставов
Развитие бактериального артрита является противопоказанием к первичному эндопротезированию сустава
Введение
Одной из сложных для понимания патологий и проблемой современной травматологии и ортопедии является развитие спонтанных, идиопатических некрозов суставных концов костей. Чаще других поражается тазобедренный сустав. Асептический некроз головки бедра (АНГБ) составляет 1,2-4,7 % всей патологии тазобедренных суставов. Болеют преимущественно мужчины в возрасте от 30 до 45 лет. У 50-75 % пациентов наблюдается двустороннее поражение, у 15 % развивается остеонекроз других локализаций (головка плечевой кости, мыщелки бедренной кости) [1,2]. Для заболевания характерно быстрое прогрессирование и клинически значимое нарушение функции сустава с утратой трудоспособности пациента [3]. Вторичное септическое поражение тазобедренного сустава является нетипичным для идиопатического АНГБ. В немногочисленных публикациях на эту тему нет единого мнения о том, является ли асептический процесс в головке бедра первичным или это следствие микробного поражения сустава.
В нашей практике мы часто сталкиваемся с быстро развивающимися асептическими некрозами у молодых пациентов, требующими эндопротезирования суставов, а также периодически возникающими гнойно-воспалительными осложнениями этих операций. Постфактум приходится думать, что отсутствие признаков воспаления до операции не исключает бессимптомной перси- стенции в тканях сустава инфекционных патогенов, ставших причиной АНГБ.
Цель исследования - представить собственный опыт диагностики и лечения аваскулярного некроза головок обеих бедренных костей, сочетающегося с двусторонним септическим артритом обоих тазобедренных суставов.
Развитие бактериального артрита является противопоказанием к первичному эндопротезированию сустава. Вместе с тем только консервативное лечение воспаления без санации глубоко расположенного очага не только усугубляет поражение сустава, но и закономерно приводит к сепсису. Ранняя диагностика септического поражения сустава и своевременное начало комбинированного (медикаментозного и хирургического) лечения дают шанс радикально санировать сустав и сохранить окружающие ткани для возможного в дальнейшем эндопротезирования сустава.
Материалы и методы
Представлен клинический случай обследования и лечения пациента в 2023 и 2024 гг. в учреждении «Гомельская областная клиническая больница» с диагнозом «Асептический некроз головок обеих бедренных костей (II-III стадии по классификации Association Research Circulation Osseous (ARCO). Двусторонний вялотекущий септический коксит стафилококковой этиологии. Вторичный остеомиелит головок обеих бедренных костей, хондролиз суставных поверхностей и лизис дна вертлужных впадин обоих тазобедренных суставов. Выраженное нарушение статодинамической функции, функциональный класс 3». При написании статьи использованы данные из медицинской карты пациента, результаты клинико-лабораторных, в том числе инвазивных, и лучевых исследований, выполненных в процессе обследования и лечения пациента.
Случай из клинической практики
Пациент Х., 34 года, впервые отметил появление боли в правом тазобедренном суставе без видимой причины в марте 2023 г. До этого времени жалоб не предъявлял, работал строителем, физическую нагрузку переносил хорошо. В первый месяц после появления жалоб лечился дома самостоятельно, принимал обезболивающие лекарственные средства, однако эффекта не было.
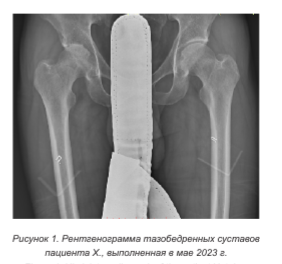
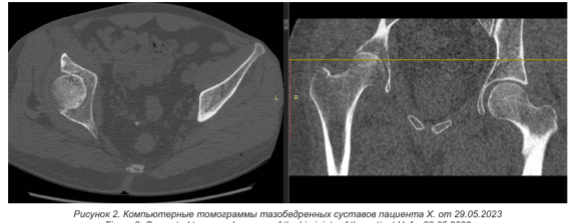
Впервые за медицинской помощью обратился в фельдшерско-акушерский пункт по месту жительства, откуда был направлен на консультативный прием к травматологу-ортопеду областной клинической больницы. Диагноз двустороннего АНГБ установлен в мае 2023 г. на основании рентгенографии (рисунок 1). Данными компьютерной томографии (КТ) 29.05.2023 подтвержден диагноз «Асептический некроз головок бедренных костей, хондролиз правой вертлужной впадины» (рисунок 2).
В это же время пациент был поставлен в лист ожидания для выполнения тотального эндопротезирования тазобедренного сустава (ТЭТС) справа, прошел курс консервативного и стационарного лечения на базе хирургического отделения районной больницы по месту жительства.
В период стационарного лечения отмечены подъемы температуры тела до 37,8 °С. В лабораторных анализах отмечено ускорение скорости оседания эритроцитов (СОЭ) до 55-60 мм/ч, подъем уровня С-реактивного белка (СРБ) — более 200 мг/ мл. Получал антибактериальное (АБ) лечение лекарственными средствами группы цефалоспоринов. На фоне приема анальгетиков и АБ лечения пациент отмечал кратковременное снижение болевых ощущений. В динамике локального статуса стала регистрироваться контрактура в правом тазобедренном суставе с ограничением ротации, разгибания и отведения бедра. Появилась гипотрофия мышц бедра и ягодицы. Пациент начал передвигаться при помощи костылей с опорой на левую ногу.
Во время диагностической пункции мягких тканей в области правого тазобедренного сустава 21.06.2023 получена мутная серозно-геморрагическая жидкость. Выполнено бактериологическое исследование пунктата на микрофлору и чувствительность к антибиотикам, выделен St. aureus, чувствительный к амикацину, клари- тромицину, клиндамицину, доксициклину, лево- флоксацину, линезолиду, оксациллину, ванко- мицину и резистентный к пенициллину. Позже, во время ультразвукового исследования (УЗИ) 30.06.2023, «в мягких тканях, в проекции правого тазобедренного сустава, на глубине 3,5-4 см визуализировано жидкостное скопление размером 50^30x40 мм». В тот же день выполнена пункция правого тазобедренного сустава под рентген-контролем, получена мутная синовиальная жидкость. В пунктате обнаружена идентичная флора. Пациенту назначено тропное АБ лечение — ами- кацин, затем левофлоксацин, прием продолжался в течение последующих нескольких недель.
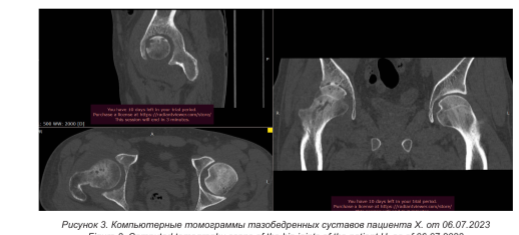
Повторная КТ выполнена 06.07.2023 (рисунок 3). По заключению исследования «картина может соответствовать двустороннему артриту тазобедренных суставов».
Во время АБ лечения в показателях лабораторных исследований отмечалось некоторое снижение СОЭ и СРБ, прокальцитонин не превышал 0,1 нг/мл. В этот же период пациент стал отмечать появление болей в левом тазобедренном суставе, клинически появилась пастозность мягких тканей в области ягодиц и верхней трети правого бедра.
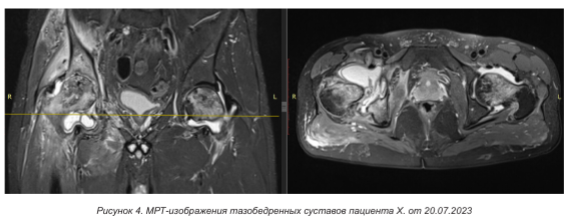
Магнитно-резонансная томография (МРТ) тазобедренных суставов выполнена 20.07.2023.
На МРТ-сканах выявлены изменения в обоих тазобедренных суставах и параартикулярных мягких тканях правого тазобедренного сустава, «увеличение выпота в суставе, утолщение синовиальной оболочки, изменения интенсивности сигнала от костного мозга проксимального отдела бедренной кости и вертлужной впадины, а также мягких тканей вокруг тазобедренного сустава с усилением сигнала» (рисунок 4).
Диагностическая пункция обоих тазобедренных суставов выполнена 25.07.2023 под рентген-контролем, из обоих суставов получена мутная зеленовато-желтая синовиальная жидкость. Пунктат исследован на флору и чувствительность к антибиотикам. В правом тазобедренном суставе обнаружен St. aureus, «обильный рост; чувствителен к амикацину, кларитромицину, клиндамицину, доксициклину, левофлоксацину, линезолиду, оксациллину, пенициллину, ванкомицину». В левом тазобедренном суставе — «скудный рост аналогичной флоры St. аureus». Посевы крови на флору и чувствительность к АБ отрицательны.
По данным остеосцинтиграфии от 26.07.2023 высокий процент накопления радиофармпрепарата 99mTc зафиксирован в правом тазобедренном суставе — 186-258 %, наиболее интенсивный в верхних сегментах головки бедренной кости, а также в зоне шейки левой бедренной кости с гиперфиксацией 256 %.
В связи с прогрессированием заболевания, отрицательной динамикой по данным КТ- и МРТ-исследований, наличием бактериальной флоры в пунктате из тазобедренных суставов пациенту было предложено этапное оперативное лечение с целью санации очага инфекции. Первоначально 04.08.2023 выполнена резекция правого тазобедренного сустава из передне-наружного доступа, вместо резецированной головки в полость сустава установлен шаровидный цементный спейсер с антибиотиком (гентамицином). Осложнений в ходе операции не возникло, хирургическая рана была ушита с установкой вакуумной дренажной системы на одни сутки. Рана зажила первичным натяжением. Швы были сняты на 12-е сутки. Пациент продолжал получать АБ терапию в соответствии с результатами бактериологического исследования.
После резекции правого тазобедренного сустава болевой синдром значительно уменьшился, общее состояние пациента улучшилось, в показателях лабораторных исследований стала отмечаться положительная динамика: СОЭ — 33 мм/час, лейкоциты — 9,35*109/л, нейтрофилы палочкоядерные — 2 %, сегментоядерные — 63 %, эозинофилы — 3 %, моноциты — 11 %, лимфоциты — 21 %, СРБ — 42,2 мг/мл.
После заживления послеоперационной раны справа пациенту предложена аналогичная операция на левом тазобедренном суставе для санации в нем гнойного очага. Пациент категорически отказался от этой операции, мотивируя отказ страхом потерять способность к самостоятельному передвижению.
Во время контрольного УЗИ тазобедренных суставов 21.08.2023 отмечено, что «в проекции правого тазобедренного сустава определяется жидкостное скопление 40*15 мм» и «создается впечатление о наличии в проекции левой вертлужной впадины жидкостного скопления 20*15 мм».
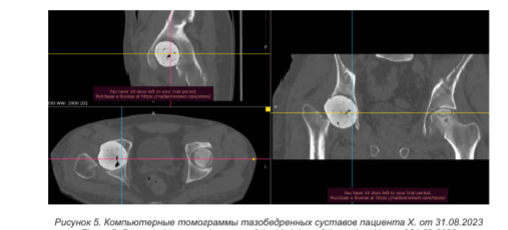
В связи с сохранением жидкостных образований 23.08.2023 пациенту выполнена диагностическая пункция левого тазобедренного сустава под рентген-контролем и исследование пунктата на флору и чувствительность к антибиотикам: «рост аэробной микрофлоры не получен». Через неделю 31.08.2023 в условиях стационара была выполнена контрольная КТ обоих тазобедренных суставов (рисунок 5). По данным КТ отмечена отрицательная динамика в левом тазобедренном суставе. Повторно предложена резекция левого тазобедренного сустава. Однако пациент вновь отказался от оперативного вмешательства. Пациенту определена первая группа инвалидности на период лечения заболевания.
В связи с улучшением общего состояния и отказом от хирургического лечения пациент был выписан из больницы с диагнозом «Аваску- лярный некроз головок обеих бедренных костей (II-III стадии ARCO). Двусторонний вялотекущий септический коксит стафилококковой этиологии. Вторичный остеомиелит головки правой бедренной кости, хондролиз суставных поверхностей, лизис дна вертлужной впадины правого тазобедренного сустава.
Резецированный правый тазобедренный сустав 04.08.2023. Вторичный остеомиелит головки левого бедра в стадии нестойкой ремиссии. Укорочение правой нижней конечности на 1 см. Контрактура левого тазобедренного сустава 3-й степени. Неопорная правая нога, выраженное нарушение статодинамической функции». Даны рекомендации «продолжить АБ лечение амбулаторно (доксициклин 100 мг по 1 капсуле 2 раза в день в течение 3 недель со дня выписки); после амбулаторного лечения повторный осмотр с данными лабораторных исследований, КТ тазобедренных суставов и сцин- тиграфии костей скелета для решения вопроса о возможности выполнения ТЭТС справа».
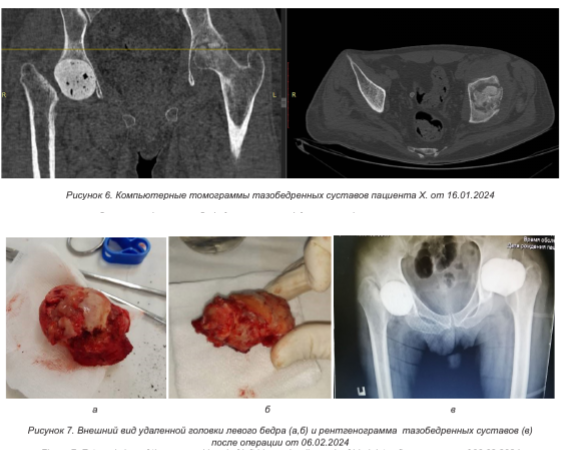
Повторно в областную больницу пациент поступил в январе 2024 г., через 6 месяцев после предыдущей госпитализации. Клинически отмечено укорочение правой нижней конечности, гипотрофия мышц правого бедра, а также контрактура и укорочение левой нижней конечности, гипотрофия мышц левого бедра и ягодицы. Пациент передвигался только в пределах палаты с ходунками, с опорой преимущественно на правую ногу (где был резецирован тазобедренный сустав и установлен спейсер). По данным очередной КТ от 16.01.2024, отмечена резко отрицательная динамика в левом тазобедренном суставе (рисунок 6). По заключению остеосцинтиграфии от 17.01.2024 «зафиксирован высокий процент накопления радиофармпрепарата — 190 % в левом тазобедренном суставе, с участком гиперфиксации 358 % в верхних отделах головки бедренной кости».
Во время нахождения в больнице пациенту 19.01.2024 выполнена диагностическая пункция правого и левого тазобедренных суставов под рентген-контролем и бактериологическое исследование пунктата на флору и чувствительность к антибиотикам. Из правого тазобедренного сустава «рост аэробной микрофлоры не получен». В материале из левого тазобедренного сустава обнаружен St. aureus (умеренный рост), микроорганизм чувствителен к амикацину, кларитроми- цину, клиндамицину, доксициклину, ципрофлок- сацину, линезолиду, оксациллину, ванкомицину и резистентен к пенициллину.
Учитывая результаты исследований и высокий риск гнойно-воспалительных осложнений, пациенту временно отказано в проведении эндопротезирования правого тазобедренного сустава. С целью санации левого тазобедренного сустава 05.02.2024 выполнена резекция головки и шейки левого бедра с установкой шаровидного цементного спейсера с гентамицином в область вертлужной впадины (рисунок 7).
Хирургическое вмешательство выполнено без осложнений. Рана зажила первичным натяжением. Пациент начал передвигаться на коляске. В организации здравоохранения получал АБ лечение цефазолином согласно назначению на основании результатов бактериологического исследования. Выписан на 14-е сутки после хирургического вмешательства с рекомендацией приема ципрофлоксацина еще в течение 7 дней (по 500 мг по 1 таблетке 2 раза в день), затем доксициклина (100 мг по 1 капсуле 2 раза в день) в течение двух недель.
Третья госпитализация пациента Х. состоялась 04.07.2024. Проведена пункция левого и правого тазобедренных суставов 08.07.2024, пун- ктат направлен на бактериологическое исследование. Заключение: «Рост аэробной микрофлоры не получен». На основании подтверждения купирования микробного воспаления суставов пациенту 16.07.2024 выполнено тотальное эндопротезирование правого тазобедренного сустава (рисунок 8а). Интраоперационно взята жидкость из области сустава на бактериологическое исследование. Заключение: «Роста аэробной микрофлоры не получено». Послеоперационный период протекал без осложнений. Рана правого бедра зажила первичным натяжением. После заживления раны пациент выписан на амбулаторное наблюдение и реабилитацию.
Через 8 месяцев, в марте 2025 г., пациент осмотрен амбулаторно в областной консультативной поликлинике, выполнена рентгенография обоих тазобедренных суставов (рисунок 8б). На момент осмотра область правого тазобедренного сустава без признаков воспаления, пациент ходит с костылями с опорой на правую ногу. Левая нога неопорная, укорочена на 4 см. Признаков воспаления в левом тазобедренном суставе нет. Запланировано предоперационное амбулаторное обследование и госпитализация пациента в областную клиническую больницу для эндопротезирования левого тазобедренного сустава.
Обсуждение
Данный клинический случай успешного лечения и эндопротезирования тазобедренного сустава при двустороннем септическом поражении — первый в нашей практике и один из немногочисленных, представленных в научных публикациях [4]. Начало заболевания АНГБ у пациента протекало без особенностей. Факторов риска или сопутствующих заболеваний, которые могли бы стать причиной бактериального воспаления суставов, выявлено не было. Подозрение на воспалительный процесс возникло через 3 месяца после установления диагноза АНГБ, после появления у пациента жалоб на повышение температуры до 37,8 °С и получения результатов клинико-лабораторного обследования (СОЭ — до 55-60 мм/ч, СРБ — более 200 мг/мл). С помощью МРТ визуализированы признаки воспалительного процесса в суставе (выпот, утолщение синовиальной оболочки и др.), а также такой признак септического поражения, как разрушение гиалиновых хрящей, покрывающих обе суставные поверхности (хон- дролиз). Диагноз септического артрита был подтвержден при бактериологическом исследовании синовиальной жидкости и выделении возбудителя St. aureus из двух тазобедренных суставов.
Причины АНГБ до конца не изучены [1,3, 5, 6]. Известно, что заболевание имеет в своей основе нарушение микроциркуляции, приводящее к гибели участка субхондральной костной ткани, преимущественно в верхне-наружном сегменте головки бедра, коллапсу головки, повреждению покровного гиалинового хряща и возникновению вторичного остеоартроза. В 2015 г. группой отечественных ученых обнаружено присутствие инфекционных агентов в тканях суставов, пораженных АНГБ [7]. Обследование 26 пациентов с АНГБ, которым было выполнено эндопротезирование тазобедренных суставов, с исследованием синовиальной жидкости и резецированных тканей показало наличие в них дезоксирибонуклеиновой кислоты (ДНК) таких микроорганизмов, как C. trachomatis, Mycoplasma sp., ДНК вирусов семейства Herpesviridae и вируса Эпштейна - Барр и антител к ним.
В последние годы внимание исследователей разных стран мира привлекли случаи аваскуляр- ного некроза или реактивного артрита после пандемии COVID-19 [8]. В статье, опубликованной в 2022 г., впервые иранскими исследователями описана серия из пяти случаев септического артрита, вызванного инфекцией COVID-19, когда было предпринято двухэтапное эндопротезирование тазобедренных суставов [9]. Причинами развития АНГБ у этих пациентов авторы считают внутрисосудистый тромбоз, коагулопатию и действие высоких доз кортикостероидов (среднесуточная доза преднизолона составляла 1695,2 мг). Период от начала заболевания COVID-19 до появления симптомов со стороны тазобедренных суставов у пациентов составил 29-56 дней (в среднем 41,6 дня). Авторы статьи акцентируют внимание на выявленном ими у пациентов с помощью МРТ обширном отеке костного мозга в вертлужной впадине, головке и шейке бедренной кости, отеке прилегающих мягких тканей и проксимальных мышц бедра, что характерно для инфекционного процесса при аваскулярном некрозе.
Российскими авторами в единственной русскоязычной публикации описан аналогичный нашему случай успешного лечения пациента 38 лет с поражением одного тазобедренного сустава [4]. В жидкости из тазобедренного сустава пациента обнаружен St. aureus. Поскольку проведение первичного эндопротезирования в данном случае было абсолютно противопоказано, а консервативное лечение бактериального артрита могло усугубить течение АНГБ, авторами предпринято двухэтапное лечение. В качестве первого этапа выполнена резекция головки бедренной кости с установкой шаровидного импрегнированного антибиотиками цементного спейсера. На втором этапе после купирования воспалительного процесса выполнено тотальное эндопротезирование тазобедренного сустава.
В англоязычных публикациях последних лет анализируются отдельные случаи и наблюдения 1-2 десятков случаев АНГБ, сопровождающихся септическим артритом [10]. На основании собственного опыта авторы дают рекомендации по диагностике и лечению таких пациентов. Септический артрит тазобедренных суставов у наблюдаемых пациентов сопровождался повышением СОЭ — более 30 мм/ч, СРБ — более 10 мг/л, наличием гнойной синовиальной жидкости, положительными результатами микробиологического исследования и обнаружением признаков септического артрита при МРТ. Только у 30 % пациентов артрит сопровождался повышением уровня лейкоцитов — более 10*109/л. У большинства пациентов отмечены проблемы, которые служили факторами риска развития гнойного процесса: злоупотребление алкоголем (60 %), прием кортикостероидов (20 %), нефротический синдром. В 20 % случаев в отсутствии факторов риска патологию расценивали как идиопатическую. Лечение пациентов включало, как и в нашем случае, двухэтапное эндопротезирование и длительную АБ терапию.
Заключение
Представленный клинический случай демонстрирует этапы диагностики и успешное лечение молодого пациента с аваскулярным некрозом головок обеих бедренных костей и септическим артритом тазобедренных суставов. Отсутствие признаков воспаления и очевидного источника инфекции у пациента в начале заболевания не исключило позже возникновения септического поражения головок бедер и тазобедренных суставов.
Усиление боли в тазобедренном суставе, сопровождающееся необъяснимым повышением уровня СОЭ и СРБ, у пациентов с АНГБ должно настораживать в отношении возникновения в нем септического артрита. В таких случаях следует выполнить МРТ, чтобы исключить или подтвердить септический артрит тазобедренного сустава. Необычное течение аваскулярного некроза суставных концов костей, в том числе с поражением контактирующих друг с другом хрящевых поверхностей (хондролизом), должно быть детально исследовано на предмет инфекции сустава.
Своевременное радикальное хирургическое лечение с удалением очагов поражения и длительная этиотропная АБ терапия с регулярным бактериологическим контролем чувствительности микрофлоры и доказательством санации суставов дает надежду на проведение эндопротезирования, возвращение нормального функционирования суставов и восстановление качества жизни пациентов.
Список литературы
1. Мустафин РН., Хуснутдинова Э.К. Аваскулярный некроз головки бедренной кости. Тихоокеанский медицинский журнал. 2017;(1):27-35.
2. Филатова Ю.С., Соловьев И.Н., Груздев А.М., Бобылева В.В. Асептический некроз головки бедренной кости. Медицинский совет. 2024;18(3):150-157.
3. Белецкий А.В., Эйсмонт О.Л., Мурзич А.Э., Рубаник Л.В., Полещук Н.Н. Современное состояние проблемы диагностики и лечения аваскулярного некроза головки бедра у взрослых. Медицинские новости. 2013;(7):25-30.
4. Кудашев Д.С., Светлова Г.Н., Сефединова М.Ю., Зу- ев-Ратников С.Д., Князев А.А. Аваскулярный некроз головки бедренной кости в сочетании с септическим артритом тазобедренного сустава. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2024;31(1):91-100.
5. Башкова И.Б., Мадянов И.В. Злоупотребление алкоголем как недооценённая причина нетравматического остеонекроза головки бедренной кости (описание клинических случаев). Acta medica Eurasica. 2021;(4):39-53.
6. Tan TJ, Tan SC. Concomitant early avascular necrosis of the femoral head and acute bacterial arthritis by enteric Gramnegative bacilli in four oncologic patients. Singapore Med J. 2013;54(5):108-112.
DOI: https //dx doi org/10 11622/smedj 2013065
7. Эйсмонт О.Л., Пашкевич Л.А., Мохаммади М.Т., Мурзич А.Э., Асташонок А.Н., Рубаник Л.В. [и др.]. Клинико-морфологическая характеристика и микробиологический анализ тканей тазобедренного сустава у пациентов с аваскулярным некрозом головки бедра. Медицинские новости. 2015;(12):59-64.
8. Торгашин А.Н., Родионова С.С. Остеонекроз у пациентов, перенёсших COVID-19: механизмы развития, диагностика, лечение на ранних стадиях (обзор литературы). Травматология и ортопедия России. 2022;28(1):128-137.
9. Ardakani MV, Parviz S, Ghadimi E, Zamani Z, Sale- hi M, Firoozabadi MA, Mortazavi SMJ. Concomitant septic arthritis of the hip joint and femoral head avascular necrosis in patients with recent COVID-19 infection: a cautionary report. Journal of Orthopaedic Surgery and Research. 2022;17:302.
10. Li M, Shao Z, Zhu H, Zhang Y. The diagnosis and treatment of septic hip with osteonecrosis of the femoral head. Journal of Orthopaedic Surgery and Research. 2024;19:46.
Информация об авторах
Слепченко Кирилл Викторович, врач травматолог-ортопед, медицинский центр «Новамед» филиала № 2 общества с дополнительной ответственностью «Семья и здоровье»; врач травматолог-ортопед травматолого-ортопедического отделения, У «Гомельская областная клиническая больница», Гомель, Беларусь
Зенченко Александр Викторович, к.м.н., врач травматолог-ортопед (заведующий) травматолого-ортопедического отделения, У «Гомельская областная клиническая больница»; ассистент кафедры травматологии, ортопедии и военно-полевой хирургии, УО «Гомельский государственный медицинский университет», Гомель, Беларусь
Теги: некроз головки бедренной кости
234567 Начало активности (дата): 12.10.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: аваскулярный некроз головки бедренной кости, остеонекроз, септический артрит, двухэтапное эндопротезирование тазобедренного сустава
12354567899
Похожие статьи
Прогностические факторы риска раннего коллапса головки бедренной кости при остеонекрозе постковидной этилогииРентген на дому 8 495 22 555 6 8
Остеонекроз головки бедренной кости, индуцированный новой коронавирусной инфекцией
Остеоартрит: нюансы базисной терапии
Сравнительный анализ результатов применения вариантов корригирующей остеотомии проксимального отдела большеберцовой кости



