 19.01.2025
19.01.2025
Наш опыт артроскопического лечения застарелых переломов мыщелков большеберцовой кости с применением артроскопии
У 65 пациентов была применена артроскопия, достигнуты хорошие и удовлетворительные результаты
Введение
Застарелые переломы проксимального эпиме- тафиза большеберцовой кости (ПЭБК) относятся к тяжелым травмам опорно-двигательного аппарата и в последнее десятилетие их количество неуклонно растёт. Они составляют до 10% всех внутрисуставных переломов, от 2 до 5% среди всех переломов, до 30% от всех травм нижних конечностей и до 12% от травм суставов [1,2], что определяет актуальность проблемы лечения пострадавших данной категории. Медицинская и социальная значимость рассматриваемой проблемы определяется также «.. .значительной частотой неблагоприятных функциональных исходов лечения, наблюдающихся у 2,8-11,9% пострадавших, и высокими показателями инвалидизации - 6,1-34,9%.
Ряд научных исследований во всем мире сосредоточено на улучшение ранней диагностики и хирургического лечения застарелых переломов проксимального эпиметафиза большеберцовой кости с помощью артроскопии: особое значение имеют исследования, такие как открытая остеотомия проксимального эпиметафиза большеберцовой кости; наложение аппарата внешней фиксации при помощи артроскопического инструментария, применение шурупов и пластин с помощью артроскопического ассистирования, фиксация костных отломков проксимального конца большеберцовой кости при помощи биоабсорбируемых шурупов и восстановление внутрисуставных связок и мягкотканных элементов с помощью эндоскопического метода. Показания к тому или иному методу лечения до сих пор понимаются неоднозначно, а порой противоречиво. Однако из-за недостаточности эффективности результатов оперативного лечения оптимизация хирургических методов лечения застарелых переломов проксимального эпиметафиза большеберцовой кости считается важной.
В нашей стране одной из основных задач службы медицинской помощи является обеспечение коренного улучшения качества оказываемых медицинских услуг населению при повреждениях опорно-двигательного аппарата и проведение комплексных целевых мероприятий. К ним относятся такие важные поставленные задачи, как формирование здорового образа жизни и повышение уровня физической активности населения. Реализация данных задач, в том числе улучшение анатомо-функциональных результатов лечения больных с застарелыми переломами проксимального эпиметафиза большеберцовой кости путем оптимизации оперативных методов в зависимости от степени смещения мыщелков большеберцовой кости является одним из актуальных направлений в травматологии.
Застарелые переломы области коленного сустава относятся к одним из наиболее тяжелых повреждений костей конечностей. Частота таких переломов составляет от 2 до 5% среди всех переломов, до 30% от всех травм нижних конечностей и от 4,0 до 12,0% всех внутрисуставных переломов, определяет актуальность проблемы лечения пострадавших данной [3,6,9]. К основным обсуждаемым проблемам комплекса лечения застарелых внутрисуставных переломов мыщелков большеберцовой кости, относятся: полноценность диагностического набора методов или их показаний, выбор метода лечения, показания и сроки проведения хирургического вмешательства, выбор оптимальных хирургических доступов, а также возможность выполнения открытой или артроскопически ассистируемой коррекции и фиксации переломов [4,5,10]. Лечение таких переломов представляет трудную задачу.
Осложнения и неудовлетворительные исходы, по данным различных авторов, составляют свыше 50,0% [7,12,16]. Выход на инвалидность достигает 34,8%, частота неудовлетворительных отдаленных анатомо-функциональных результатов лечения достигает 6-39%, а инвалидности - 6% [1,13]. Раннее развитие посттравматического деформирующего артроза коленного сустава у 60-80%, возникновение стойких контрактур у 29-50% и деформаций коленного сустава - у 12-20% больных с переломами мыщелков большеберцовой кости побуждают хирургов внедрять современные высокоинформативные методы оценки характера повреждений мыщелков и внутрисуставных мягкотканых структур коленного сустава, а также новые подходы к репозиции и фиксации отломков костей с применением современных методик внутреннего стабильно-функционального остеосинтеза. За последние годы на разных этапах хирургического вмешательства все чаще стали применять артроскопию [3,5,14]. Оперативное лечение с точной репозицией и надежной фиксацией отломков является одной стороной достижения хорошего результата при переломах мыщелков большеберцовой кости [12,15]. Но с другой стороны, стоит задачи восстановления амплитуды движений в суставе. Поэтому для достижения хороших результатов в лечении застарелых переломов мыщелков большеберцовой кости необходимо внедрение артроскопии с ее возможностями контроля точной репозиции отломков, малой травматичностью, ранней реабилитации, что позволяет определить методы последующего лечения, прогнозировать результат и оптимизировать сроки [4,15]. Проводя анализ неудовлетворительных результатов, следует отметить причины препятствующие получению успешных результатов данного вида травм: ошибки и поздняя диагностика перелома, редкое использование современных методов диагностики (КТ, МРТ, артроскопия); неудачные попытки закрытой и открытой репозиции; длительная иммобилизация; выбор неподходящих фиксаторов, которыми невозможно стабильно фиксировать отломки; неоправданно широкие, травматичные хирургические доступы, которые приводят к развитию рубцов, гипотрофии капсулы сустава, длительному болевому синдрому, пролонгирующего иммобилизацию конечности; неточность репозиции отломков [5,14,16].
Как правило, диагностику повреждений коленного сустава начинают с традиционной рентгенографии. Однако рентгенологическое исследование имеет пределы своих возможностей [11,15,16]. Диагностическая информация о расположении плоскости перелома внутри сустава крайне скудна. Часто сопутствующие такому перелому повреждения крестовидных связок, капсулы сустава и менисков; трансхондральный импрессионно-компрессионный характер переломов, наличие внутрисуставного гемартроза в конечном результате существенно отягощают течение процесса. В подобных обстоятельствах особенно велика ценность магнитно-резонансной томографии (МРТ) и мультиспиральной компьютерной томографии (МСКТ). Около 50% рентгенологических скрытых переломов выявляют с помощью МРТ. Рядом отечественных авторов, предложены методики лечения переломов проксимального конца большеберцовой кости и изучены их отдалённые результаты.
Анализ современной научной литературы по лечению застарелых переломов мыщелков большеберцовой кости и сопутствующих повреждений мягких тканей коленного сустава показал, что недостаточно изучен ряд вопросов, направленные на оперативное лечение всех типов переломов мыщелков большеберцовой кости с использованием малотравматичных технологий. Вследствие этого, вопрос оптимизации оперативного лечения застарелых внутрисуставных переломов мыщелков большеберцовой кости остаётся открытым и требует своего решения [8,11]. Однако методы с использованием обширных артротомических доступов далеко не в прошлом, и используются нашими соотечественниками достаточно часто. В среднем на каждую артроскопическую операцию приходится три открытых репозиции эпиметафизарных переломов. Подобные вмешательства, как правило, сопровождаются ассоциированной травмой мягких тканей сустава, что способствует развитию гнойных осложнений, контрактур, удлинению реабилитационного периода и увеличению сроков нетрудоспособности. Учитывая вышеизложенное данное исследование направлено на изучение эффективности хирургического лечения застарелых внутрисуставных переломов большеберцовой кости [1,16].
Цель исследования: оптимизация хирургического лечения застарелых внутрисуставных переломов мыщелков большеберцовой кости с применением артроскопического ассистирования.
Материал и методы
В период до 2014 года в случаях застарелых внутрисуставных переломов большеберцовой кости лечебными методами выбора являлись наложение аппаратов внешней фиксации, а также открытый остеосинтез пластинами.
Наложение аппаратов внешней фиксации производилось в случаях отсутствия возможности надёжной фиксации пластинами, открытых переломах проксимального отдела большеберцовой кости, а также при многооскольчатых переломах вышеуказанной анатомической единицы. Данный метод был применён у 39 больных. Средняя продолжительность лечения данным методом составила 5,1 месяца.
После истечения данного срока и после контрольной рентгенографии на которой фиксировалась полная консолидация костных отломков проксимального отдела большеберцовой кости аппарат внешней фиксации демонтировался. После демонтажа аппарата начинались реабилитационные мероприятия по восстановлению функции коленного сустава, которыми являлись проведение физиотерапевтических мероприятий.
При крупнооскольчатых застарелых внутрисуставных переломах проксимального отдела большеберцовой кости, при которых линия перелома доходит до метадиафиза большеберцовой кости методом выбора считалось наложение тибиальных пластин. Нужно отметить, что при остеосинтезе закрытого внутрисуставного перелома латерального и медиального мыщелков большеберцовой кости применяемые пластины разнились, что отображалось в их конструкции и функциональной принадлежности. Данный метод был применён у 21 больного. Для лучшей консолидации костных отломков была наложена иммобилизирующая гипсовая повязка сроком на 2 месяца. После снятия гипсовой повязки были начаты реабилитационные мероприятия, план которых был аналогичен таковому при лечении с применением аппаратов внешней фиксации.
С развитием артроскопической методики лечения заболеваний коленного сустава во всем мире результаты лечения застарелых переломов проксимального отдела большеберцовой кости значительно улучшились.
В период с 2014 года у 56 больных был применён разработанный нами метод.
Показанием к артроскопии считали: а) неполноценный дифференцированный клинический диагноз; б) оценка степени деформации тибиального плато сформированной вследствие импрессии и/ или компрессии мыщелка и определение сопутствующих повреждений в суставе; в) переломы проксимального отдела большеберцовой кости типа В1 и В2; г) рецидивы блокад сустава.
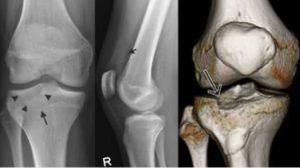
При артроскопии сустав заполняется 0,9% физиологическим раствором. Затем проводится ар- троскопическая диагностика коленного сустава. В области коленного сустава, разогнутом под углом 180°, производятся два нижних миниразреза: передне-латеральный и передне-медиальный, через которые вводится артроскоп (рис. 1а). При данной манипуляции обнаруживалось место перелома и сопутствующие мягкотканные внутрисуставные повреждения. Таковыми являлись следующие: разрыв мениска, разрыв крестообразных связок, разрыв боковых связок коленного сустава. Проводилась оценка плато большеберцовой кости (рис. 1 б).
При обнаружении неправильно срастающихся и импрессионных переломов суставной поверхности производилась остеотомия по линии сращения
костного фрагмента и репозиция перелома (рис. 2 а,б).
На верхней 1/3 передней области ниже 3-4 см от суставной поверхности производился разрез кожи длиною 1 см. Остеотомия и репозиция производились с помощью троакара, который вводился через канал, образованный с помощью шила, на большеберцовой кости в направлении перелома (рис. 3 а,б).
Затем с помощью троакара под артроскопиче- ским контролем производилась остеотомия и вы- давление импрессионного костного сегмента, так называемая репозиция перелома. После производится остеосинтез отломков конюлированными шурупами. Сустав промывался 0,9% физиологическим раствором. Рана обрабатывалась йодом, спиртом. На рану накладывался шов и асептическая повязка.
КЛИНИЧЕСКИЙ ПРИМЕР
Больной Б. Получил травму при падении с высоты. Лечился с переломом внутреннего мыщелка большеберцовой кости консервативным путём (рис. 4а). В нашу клинику обратился через месяц после травмы. Поставлен диагноз: нестабильность правого коленного сустава, неправильно сросшийся перелом внутреннего мыщелка правой большеберцовой кости.
Произвели диагностическую артроскопию коленного сустава и определили неправильно срастающийся перелом с импрессией плато внутреннего мыщелка большеберцовой кости (рис. 5. а,б).
Произвели диагностическую артроскопию, после произвели остеотомию наружного мыщелка с использованием направителя, произведен остеосинтез пластиной (рис. 6).
14-сутки снято швы и гипсовая повязка. После начали разработку коленного сустава без нагрузки на конечность (рис. 7).
Результаты и обсуждение
Результаты хирургического лечения оценены у 116 больных, срок наблюдения составил от 12 до 36 месяцев (средний период наблюдения составил 27 мес.). Наложение аппаратов внешней фиксации производилось у 39 больных в случаях отсутствия возможности надёжной фиксации пластинами, открытых переломах проксимального отдела большеберцовой кости, а также при многооскольчатых переломах вышеуказанной анатомической единицы.
Наложение тибиальных пластин было проведено у 21 больного при крупнооскольчатых застарелых внутрисуставных переломах проксимального отдела большеберцовой кости, при которых линия перелома доходит до метадиафиза большеберцовой кости. Разработанный нами метод был применён у 56 больных.
Для оценки результатов лечения больных с применением вышеуказанных методов лечения были применены следующие системы оценки функционирования коленного сустава: шкала P.S.Rasmussen и шкала IKDS.
По шкале P.S.Rasmussen в сроке наблюдения 12 месяцев после оперативного лечения доля отличных и хороших результатов лечения составила 63,0%. Неудовлетворительные результаты отмечались во всех группах, но нужно отметить, что в группе с применением малоинвазивной методики количество данной категории результатов было минимальным по сравнению с другими контрольными подгруппами - 3,6%. В сроке наблюдения 24 месяцев после операции количество отличных и хороших результатов лечения в целом уменьшилось и составило в среднем 58%. Отмечалось возрастание количества неудовлетворительных результатов: в группе с применением аппаратов внешней фиксации - 14,3%; при применении тибиальных пластин неудовлетворительные результаты были зафиксированы у 36,9%. (рис. 8 а,б).
Нужно отметить, что таковые встречались и при применении разработанной нами малоинвазивной методики лечения застарелых внутрисуставных переломов мыщелков большеберцовой кости - 7,1%. Уменьшение суммы отличных и хороших результатов в 24 месяца можно объяснить переходом пациентов на полную нагрузку оперированной конечности, что в ряде случаев привело к появлению рентгенологических признаков деформации коленного сустава — вследствие несостоятельности или отсутствия остеопластики компрессионного дефекта или же вследствие неадекватного остеосинтеза.
В результате проведенного сравнительного анализа ближайших и отдаленных анатомо-функциональных результатов лечения больных с застарелыми переломами мыщелков большеберцовой кости было установлено, что эффективность лечения пострадавших была выше при применении предложенной хирургической тактики по сравнению с применением традиционных методик.
Отличные и хорошие ближайшие результаты лечения были достигнуты более чем у 75% больных, что выше, чем аналогичный показатель в группах сравнения (40,2%).
Формирование стойких контрактур коленного сустава отмечали реже - в 15,4% наблюдений, чем при применении традиционной хирургической тактики (42,8%). Стойкие контрактуры возникали после длительной иммобилизации при консервативном лечении и после тяжелых импрессионно-оскольчатых переломов мыщелков. Все неудовлетворительные ближайшие результаты лечения были получены у больных с тяжелыми переломами мыщелков большеберцовой кости со значительным смещением отломков и значительной зоной импрессии суставной поверхности (рис. 9).
Проведённая нами работа выявила высокий потенциал получения отличных результатов при использовании артроскопического метода лечения застарелых переломов мыщелков большеберцовой кости. Более хорошие результаты были получены по сравнению с результатами группы с применением аппаратов внешней фиксации и тибиальных пластин. Вследствие бурного развития медицинской техники, а в частности таковой в отравматологии решение данной проблемы ещё долгое время будет иметь различные модифицированные варианты решения.
Выводы
Предложенная методика операции обеспечивает точность репозиции и надежность фиксации костных отломков, сокращает длительность операционного вмешательства, уменьшает интраоперационную кровопотерю и сокращает длительность болевого синдрома, минимальным риском инфекционных осложнений, оставляет минимальный косметический дефект, способствует сокращению сроков пребывания больных встационаре.
Применение данной методики оперативного лечения позволяет восстановить через 3-6 месяцев нормальную амплитуду движений у большинства пациентов с переломами мыщелков большеберцовой кости. Артроскопия внутрисуставных переломов мыщелков большеберцовой кости позволяет поставитьточный диагноз.
ЛИТЕРАТУРА
Городниченко А.И., Теймурханхлы Ф.А. Лечение около- и внутрисуставных переломов коленного сустава аппаратом А.И. Городниченко. Новые технологии в медицине: тез. науч.-практ. конф. Курган, 2000; 62-63.
Кашанский Ю.Б., Шапот Ю.Б., Кучеев И.О. Лечение повреждений в области коленного сустава у пострадавших с политравмой. Травма. 2003; 4 (6): 656-660.
Кузина И.Р. Роль магнитно-резонансной томографии в выявлении «скрытых» внутрисуставных переломов коленного сустава. Новые технологии в медицине: тез. науч.-практ. конф. Курган, 2000; 151-153.
Лазишвили Г.Д., Дубров В.Э. Артроскопически контролируемый остеосинтез внутрисуставных переломов колен- ногосустава.Матер.УЕсъездатравматологов-ортопедовРоссии. Н.Новгород, 1997;497.
Симагаев Р.О., Бояринов А.Г., Шмулевич М.В. Лечение внутрисуставных переломов коленного сустава с использованием артроскопической техники. Матер. VII конгр. Российского артроскопического общества. М., 2007; 41-42.
Ballmer F.T., Hertel R., Notzli H.P. Treatment of tibial plateau fractures with small fragment internal fixation: a preliminary report. J. Orhop. Trauma. 2000; 14: 467.
Catagni M.A. Treatment strategies for complex fractures of the tibial plateau with external circular fixation and limited internal fixation. J. Trauma. 2007; 63 (5): 1043-53.
Chan Y.S. Arthroscopy-Assisted Surgery for Tibial Plateau Fractures: 2- to 10-Year Follow-up Results. Arthroscopy. 2008; 24 (7): 760-8.
Egol K.A., Tejwani N.C., Capla E.L. Staged management of high-energy proximal tibia fractures (OTA types 41): the results of a prospective, standardized protocol. J. Orhop. Trauma. 2005; 19: 448.
Li Y.C. Case-control studies on complex tibial plateau and posterior condylar fractures treated through combined anterior- posterior (small incision or micro-incision) approach. Zhongguo Gu Shang. 2010; 23 (6): 417-20.
Ringus V.M. Lateral tibial plateau fracture depression as a predictor of lateral meniscus pathology. Orthopedics. 2010; 33 (2): 80-4.
Schatzker J. Comperssion in the surgical treatment of fractures of the tibia. Clin. Orthop. 1974; 105: 220.
Schatzker J. The rationale of operative fracture care. Berlin, 1987; 279-295.
Spiro A.S. The degree of articular depression as a predictor of soft-tissue injuries in tibial plateau fracture. Knee Surg Sports Traumatol Arthrosc. 2013; 21 (3): 564-70.
Tang H.C. Correlation of parameters on preoperative CT images with intra-articular soft-tissue injuries in acute tibial plateau fractures: A review of 132 patients receiving ARIF. Injury. 2017; 48 (3): 745-750.
Wang J. The distinct prediction standards for radiological assessments associated with soft tissue injuries in the acute tibial plateau fracture. Eur J Orthop Surg Traumatol. 2015; 25 (5): 913-20.
Авторы :
М.Э.Ирисметов, Д.Ф.Шамшиметов, К.Н. Ражабов, М.Б.Таджиназаров, А.М.Холиков, Ф.Р.Рустамов, Ш.Ф. Хамроев
Республиканский специализированный научно-практический медицинский центр травматологии и ортопедии, Ташкент, Узбекистан
Теги: большеберцовая кость
234567 Начало активности (дата): 19.01.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: большеберцовая кость, плато, артроскопия, коленный сустав
12354567899
Похожие статьи
Артроскопия голеностопного сустава: современная малоинвазивная диагностика и лечение дегенеративно-дистрофических заболеванийОпыт устранения деформаций костей дистального отдела голени
Рентген на дому 8 495 22 555 6 8
Виртуальный протокол в предоперционном планировании тотального эндопротезирования коленного сустава
Анализ стабилизации системы «Аппарат наружной фиксации-таз» при моделированных поперечных чрезвертлужных повреждениях таза типа 62 В1.2/3 по классификации AO/ASIF



