 10.05.2024
10.05.2024
Анализ результатов хирургического лечения плосковальгусной деформации стоп у детей и подростков
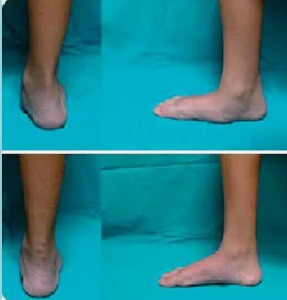
Плосковальгусная деформация стоп является частой причиной обращения к ортопеду.
ОБОСНОВАНИЕ
В настоящее время сохраняет свою актуальность лечение и наблюдение пациентов с плосковальгусной деформацией стоп (ПВДС). ПВДС является частой причиной обращения к ортопеду: по данным литературы, частота встречаемости плоскостопия у детей составляет от 6,9 до 81,2% случаев [1]. Под термином «плосковальгусная деформация стопы» (в англоязычной литературе: flat foot, plano-valgus foot) мы понимаем многокомпонентную деформацию, характеризуемую пронацией пяточной кости, вертикальным положением таранной кости, снижением высоты продольных сводов стопы, отведением среднего и переднего отдела стопы, супинацией переднего отдела стопы по отношению к заднему.
Некоторые авторы к описанию ПВДС относят перерастяжение сухожилия задней большеберцовой мышцы и ее функциональную недостаточность, укорочение ахиллова сухожилия [2, 3]. ПВДС может быть как самостоятельным диагнозом, так и сопровождать ряд заболеваний и симптомов, таких как детский церебральный паралич, синдром гипермобильности суставов, вялые парезы, генетические заболевания и пороки развития. Учитывая детский возраст, необходимо отметить анатомо-физиологические особенности растущего организма и анатомо-функциональную характеристику стоп [1, 3]. Говоря о ПВДС, надо учитывать форму плоскостопия — мобильную или ригидную форму деформации стопы [4-6].
Цель исследования — провести анализ результатов хирургического лечения деформации стоп у детей и оценить эффективность подтаранного артроэреза в коррекции плосковальгусной деформации.
МЕТОДЫ
Дизайн исследования
Открытое, когортное, проспективное.
Критерии соответствия
Критерии отбора на хирургическое лечение: жалобы на деформацию стоп; сложность в ношении обуви (потертости-мозоли по медиальной поверхности в проекции ладьевидно-таранного сочленения); жалобы на боли и тяжесть в ногах, усиливающиеся после длительной ходьбы и физических нагрузок. В анамнезе родители указывали на длительность жалоб с дошкольного возраста, неоднократные курсы массажа, ношение коррекционной обуви и стелек без значимого клинического результата.
Условия проведения
Исследование проводилось в ФГБУ «Федеральный научно-клинический центр детей и подростков» Федерального медико-биологического агентства России в отделении травматологии и ортопедии в период с 2013 г. по июнь 2022 г. Прооперировано 482 пациента с диагнозом ПВДС, из них мальчиков 303 (62,8%), девочек — 179 (37,1%). Возраст оперируемых — от 4 до 17 (средний 12,35) лет. Подтаранный артроэрез выполнен в 405 случаях.
Описание медицинского вмешательства
При клиническом осмотре обращали внимание на общее строение костно-мышечного скелета, наличие синдрома гипермобильности суставов, наличие сопутствующей патологии, в том числе неврологической; проводили оценку походки. В положении стоя оценивали нарушение внутреннего продольного свода стоп, в том числе линии Фейса, вальгус пяток, симптом подглядывающих пальцев (в англоязычной литературе «too many toes», динамику подометрического индекса, «рычажного теста I пальца» (тест «лебедки», он же тест Jack), пробы Штритера (тест «вставания на цыпочки») и пробы стояния на наружном отделе стопы. Проводили оценку формы и архитектоники стопы в положении без нагрузки (сидя, лежа), а также амплитуды движений в голеностопном суставе и пальцев стоп. Осмотр выполняли при помощи плантографа с оценкой плантограмм. При наличии показаний к хирургическому лечению всем пациентам выполняли рентгенограммы стоп в прямой и боковой проекциях в нагрузке. При подозрении на тарзальную коалицию дополнительно выполняли компьютерную томографию.
В отделении травматологии и ортопедии ФГБУ «ФНКЦ детей и подростков» ФМБА России при активном участии д.м.н. В.Г Процко внедрена и освоена методика хирургической коррекции ПВДС — подтаранный артоэрез (ПТАЭ).
Методика хирургического лечения ПТАЭ заключается во введении в межкостный канал (sinus tarsi) импланта, который блокирует патологическую подвижность — ротацию таранной кости относительно пяточной, препятствуя пронации пяточной кости. Оставаясь в полости sinus tarsi, имплант позволяет расти структурам стопы в (физиологически) правильном соотношении между таранной и пяточной костью. «Пионерами» методики являются E.F. Chambers (1946 г.) и D.S. Grice (1952 г.). ПТАЭ, как и большинство других хирургических методик, в детскую практику «перекочевала» из взрослой ортопедии. Так, S.D. Smith в 1983 г. установил 53 импланта 27 детям.
К преимуществам методики ПТАЭ при хирургической коррекции ПВДС следует отнести:
а) малую травматичность, т.е. имплант ставится из разреза 10-15 мм;
б) не страдают суставные поверхности костей стопы;
в) нет препятствия физиологическому росту скелета стопы;
г) нет ограничений функциональных нагрузок, что особенно важно в детском и подростковом возрасте.
Методика ПТАЭ несложна в освоении. Для проведения хирургической коррекции по методике ПТАЭ использовали импланты ФУТДОКТОР (Footdoctor, Россия), с 2021 г. также стали использовать импланты компании Arthrex (США).
За период с 2013 г. по июнь 2022 г. методика ПТАЭ использована в 405 хирургических вмешательствах, в том числе для коррекции ПВДС использовали другие методики: остеотомию пяточной кости по Эвансу (в 9 случаях), операции Смита-Грайса (в 18 случаях), слайд-остеотомию пяточной кости (в 9 случаях), трехсуставной артродез стопы (в 6 случаях), двухсуставной пяточно-кубовидный и таранно-пяточный артродез стопы (в 19 случаях), другие операции (в 206 случаях).
Изолированно ПТАЭ выполнен 34/405 (8,3%) пациентам, что объясняется недостаточной коррекцией высоты медиального продольного свода при изолированном ПТАЭ, что мы связываем с функциональной недостаточностью сухожилия задней большеберцовой мышцы. Изолированно ПТАЭ проводили также у пациентов с элементом «подгибания» стоп с характерным прерыванием отпечатка стоп на плантограмме («сводчатый» тип плантограммы), который в немецкой литературе носит название Knickfuss). В связи с этим у 234/405 пациентов ПТАЭ был дополнен тенодезом задней большеберцовой мышцы. Под тенодезом задней большеберцовой мышцы мы понимаем сборение (гофрирование-натяжение) и перемещение места прикрепления сухожилия задней большеберцовой мышцы с наружной поверхности ладьевидной кости на вентральную поверхность ладьевидной кости. Нередко при выделении места прикрепления сухожилия задней большеберцовой мышцы удаляли добавочную большеберцовую кость (os tibialis externum). В 137 случаях ПТАЭ и тенодез задней большеберцовой мышцы были дополнены переносом (тенодез) сухожилия длинного сгибателя пальцев на ладьевидную кость. Медиализирующая слайд-остеотомия пяточной кости в сочетании с ПТАЭ была выполнена в 9 случаях. Основания для выбора объема ПТАЭ подробно изложены в диссертации А.В. Олейник [1].
Помимо основных указанных комбинаций, ПТАЭ выполнялся в сочетании с такими видами операций, как удлинение ахиллова сухожилия, операция Страйера, устранение тарзальной коалиции, удаление os tibialis externum, тенодез сухожилия длинной малоберцовой мышцы, тенодез передней большеберцовой мышцы и другими операциями.
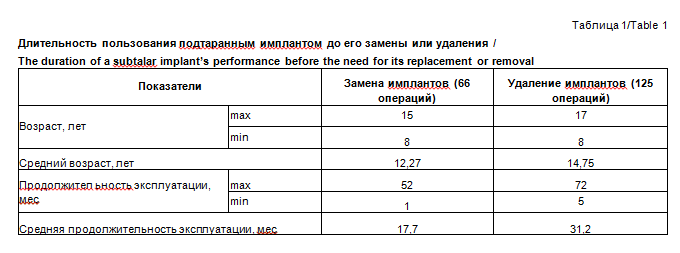
Функциональный результат хирургического лечения по методике ПТАЭ позволяет прооперированным пациентам активно заниматься спортом, в частности футболом. К особенностям применения методики ПТАЭ у пациентов детского и подросткового возраста мы относим также высокую вероятность замены подтаранного импланта в процессе роста пациента. Учитывая особенности растущего организма пациентов детского и подросткового возраста, рост костного скелета, в частности анатомического образования sinus tarsi, у части пациентов может возникнуть «потеря коррекции», что чаще проявляется изолированной вальгизацией пяток с одной или двух сторон без рецидива снижения внутреннего продольного свода. Рецидив вальгуса пяток устраняли заменой подтаранного импланта на подтаранный имплант большего размера (табл. 1).
Этическая экспертиза
Исследование одобрено локальным этическим комитетом ФГБУ «ФНКЦ детей и подростков» ФМБА России, выписка от 17 мая 2021 г.
РЕЗУЛЬТАТЫ
Пациентов осматривают при снятии иммобилизации в отделении реабилитации, проводят рентгеноконтроль положения имплантов. Контрольные осмотры — в течение 6 мес после операции, затем 1 раз в год. Оценивая результаты проведенного лечения, мы учитываем те же показатели, что и при отборе на хирургическое лечение, из них наиболее важными считаем отсутствие жалоб на болевой синдром и отсутствие жалоб на деформацию стоп.
В рентгенограммах стоп в прямой и боковой проекциях в нагрузке оцениваем взаимоотношение костных структур и положение подтаранного импланта. К хорошим результатам мы относим отсутствие жалоб пациента на болевой синдром; коррекцию всех элементов ПВДС, как клинических, так и рентгенологических; отсутствие функциональных ограничений (пациенты ведут обычный образ жизни без ограничений по физической активности).
Наблюдение в катамнезе в пределах до 9 лет демонстрирует стойкий положительный эффект: отсутствие жалоб, отсутствие клинико-рентгенологической картины ПВДС.
При сохранении коррекции деформации у пациентов старше 14 лет подтаранные импланты удаляются.
К неудовлетворительным результатам, соответственно, относим жалобы на боль в прооперированных стопах, сохраняющуюся деформацию стоп, а также отрицательное отношение к проведенной операции со стороны пациента и его родителей [1].
Нежелательные явления
В нашей практике отмечались следующие неудовлетворительные результаты.
Синдромом таранного синуса с болевым синдромом (у 4 пациентов).
В этих случаях пациентам проводился режим разгрузки (ограничение ходьбы, физических нагрузок) в сочетании с физиотерапевтическим лечением, лечебной физкультурой, массажем. В случае сохранения жалоб имплант удалялся без замены; выполненного при ПТАЭ тенодеза было достаточно для удержания стопы в правильном положении. После удаления подтаранного импланта жалоб на болевой синдром не было.
Миграция подтаранного импланта.
Такое осложнение в детском возрасте имеет свою особенность. Как описывалось выше,
у ряда пациентов (у 66/405) отмечалась потеря коррекции ПВДС в средний срок 17,7 мес после операции, что было связано с ростом пациента, увеличением анатомических размеров sinus tarsi, что определило свободное положение импланта в синусе, а в отдельных случаях смещение импланта в проекции синуса подкожно. Проводилась замена подтаранного импланта на больший размер.
у ряда пациентов (у 66/405) отмечалась потеря коррекции ПВДС в средний срок 17,7 мес после операции, что было связано с ростом пациента, увеличением анатомических размеров sinus tarsi, что определило свободное положение импланта в синусе, а в отдельных случаях смещение импланта в проекции синуса подкожно. Проводилась замена подтаранного импланта на больший размер.
Глубокая установка импланта за анатомические пределы sinus tarsi (к медиальной лодыжке) у 2 пациентов.
В этих случаях потребовались удаление порочно установленного импланта и корректная установка. Данная ошибка характерна для этапа освоения методики, типично также, что в обоих случаях использовались импланты меньшим размеров, чем sinus tarsi. Во избежание глубокой установки подтаранного импланта рекомендуется использовать имплант, подобранный с учетом измерительных разверток (поставляются в наборе), а также контролировать положение импланта с помощью электронно-оптического преобразователя.
Отсутствие ожидаемого эффекта от выполненной операции (5 пациентов).
В срок от 6 мес до 1 года отмечался рецидив деформации. Пациенты были повторно прооперированы, импланты удалены, выполнены различные остеотомии пяточных костей, в том числе по Эвансу. При этом 3 случая характеризовались выраженным синдромом гипермобильности суставов в сочетании с малой мотивацией к активному образу жизни, активным движениям; 2 пациента имели значительный лишний вес.
Авторы остались неудовлетворены результатами ПТАЭ у 3 пациентов с сопутствующими диагнозами (детский церебральный паралич, спастическая диплегия, гемипаретическая форма детского церебрального паралича). В двигательном статусе пациенты передвигались самостоятельно: согласно системе классификации больших моторных функций (Gross Motor Function Classification System, GMFCS) — GMFCS II (ходьба с ограничениями).
Пациенты длительно восстанавливались после ПТАЭ, при этом достигнуть полной коррекции ПВДС не удалось. В последующем всем пациентам выполнены удаление подтаранных имплантов, артродез суставов стопы.
Таким образом, осложнений и неудовлетворительных результатов — 14/405 (3,4%).
ОБСУЖДЕНИЕ
По литературным данным, осложнения ПТАЭ отмечены в 4,8-18,6%. Имеются данные, что частота незапланированного удаления имплантов составила 7,1-19,3% [1, 7]. Из литературных источников, наиболее распространенными осложнениями являются боль в проекции стояния импланта или среднего отдела стопы, что связывают с местным раздражением в области локации протеза; разрушение подтаранного импланта в таранном синусе; гиперкоррекция деформации (варусная установка стопы, перелом таранной кости); миграция подтаранного импланта [1, 6, 7]. В нашем исследовании разрушений подтаранного импланта в таранном синусе (с учетом моделей используемых конструкций) не было. Гиперкоррекции деформации после операции в нашей практике не отмечалось, что, вероятно, является спецификой детского возраста (т.е. если и была гиперкоррекция, то по мере роста она редуцировалась).
Полученные результаты позволяют нам рекомендовать методику ПТАЭ ПВДС у пациентов детского и подросткового возраста как малоинвазивную, не нарушающую анатомического взаимоотношения суставных поверхностей, и функциональную, позволяющую в послеоперационном периоде вести активный образ жизни. При отборе пациентов на хирургическое лечение по методике ПТАЭ мы информируем пациента и родителей, что при активном росте может понадобиться замена подтаранного импланта на больший размер.
Анализируя причины, влияющие на возможную замену подтаранного импланта, следует выделить возраст проведения хирургического вмешательства и последующие за ним «скачки роста» (ростовой спурт); антропометрические показатели родителей ребенка, такие как высокорослость и большой размер стопы (следует ожидать, что ребенок также будет высокорослым); особенность психотипа ребенка, в том числе желание вести подвижный образ жизни. Каждый из перечисленных факторов в отдельности и суммирование этих факторов потенциально могут привести к необходимости замены подтаранного импланта на больший размер.
Сложность патологии ПВДС такова, что методика ПТАЭ не исключает использования других методов хирургической коррекции стоп, связанных с остеотомией костей стопы или же артроде-
за сустава/суставов стопы, а также комбинаций сухожильно-мышечных пластик. Негативный опыт использования методики ПТАЭ у пациентов с поражением центральной нервной системы по спастическому типу не позволяет нам рекомендовать данную методику при спастических формах детского церебрального паралича. Такими же наблюдениями делятся и другие авторы [6]. Анализ проведенных нами операций при ПВДС не позволяет согласиться с утверждением, что укорочение ахиллова сухожилия является структурной характеристикой ПВДС [2, 3]. При выполнении нами хирургической коррекции ПВДС операции на ахилловом сухожилии или апоневрозе икроножной мышцы были выполнены в 25/482 (5,18%) случаях.
за сустава/суставов стопы, а также комбинаций сухожильно-мышечных пластик. Негативный опыт использования методики ПТАЭ у пациентов с поражением центральной нервной системы по спастическому типу не позволяет нам рекомендовать данную методику при спастических формах детского церебрального паралича. Такими же наблюдениями делятся и другие авторы [6]. Анализ проведенных нами операций при ПВДС не позволяет согласиться с утверждением, что укорочение ахиллова сухожилия является структурной характеристикой ПВДС [2, 3]. При выполнении нами хирургической коррекции ПВДС операции на ахилловом сухожилии или апоневрозе икроножной мышцы были выполнены в 25/482 (5,18%) случаях.
На основании наших собственных результатов и данных литературы можно заключить, что методика ПТАЭ не является универсальной: в частности, авторы не удовлетворены использованием данной методики при спастической форме детского церебрального паралича. Для коррекции ПВДС у детей со спастическими формами детского церебрального паралича мы используем и предлагаем использовать иные методики: внесуставной артродез по Смиту-Грайсу, остеотомию пяточной кости по Эвансу, двойной и тройной артродез стопы. С осторожностью рекомендуем использовать методику ПТАЭ и у пациентов с выраженным синдромом гипермобильности суставов в сочетании с малой мотивацией к активному образу жизни, активным движениям, страдающих ожирением.
ЗАКЛЮЧЕНИЕ
Методика ПТАЭ в детском и подростковом возрасте может быть охарактеризована как эффективная, малотравматичная, органосохраняющая (нет препятствия физиологическому росту скелета стопы), не ограничивающая физиологические нагрузки после хирургического лечения, несложная в освоении и исполнении.
При применении методики ПТАЭ у растущего пациента может потребоваться замена подтаранного импланта, что является признаком физиологического роста скелета стопы, а не осложнением методики ПТАЭ.
ЛИТЕРАТУРА
1.Олейник А.В. Подтаранный артроэрез в лечении плоско- вальгусной деформации стоп у детей: Автореф. дис. ... канд. мед. наук. Москва, 2019. 28 с. [Oleinik AV. Sub-rammed arthroeresis in the treatment of flat-foot deformity in children [dissertation abstract]. Moscow; 2019. 28 p. (In Russ).]
2.Mosca VS. Calcaneal lengthening for valgusdeformity of the hind foot Results in children who had severe, symptomatic flatfoot and skewfoot. J Bone Joint Surg. 1995;77(4):500-512. doi: 10.2106/00004623-199504000-00002
3.Лашковский В.В., Мармыш А.Г. Детская и подростковая педиатрия: современные подходы к диагностике и лечению заболеваний стоп // Новости хирургии. 2011. № 2. С. 94-100. [Lashkovsky VV, Marmysh AG. Pediatric and adolescent pediatrics: Modern approaches to the diagnosis and treatment of foot diseases. News of Surgery. 2011;(2):94-100. (In Russ).]
4.Димитриева А.Ю. Мобильное плоскостопие у детей младшего школьного возраста: Автореф. дис. . канд. мед. наук. Санкт-Петербург, 2020. 34 с. [Dimitrieva AYu. Mobile flat feet in children of primary school age [dissertation abstract]. Moscow; 2020. 34 p. (In Russ).]
5.Кенис В.М., Лапкин Ю.А., Хусаинов Р.Х., Сапоговский А.В. Мобильное плоскостопие у детей (обзор литературы) // Ортопедия, травматология и восстановительная хирургия детского возраста. 2014. № 2. С. 44-54. [Kenis VM, Lapkin YuA, Khusainov RH, Sapogovsky AV. Mobile flat feet in children (literature review). Pediatric Traumatology, Orthopaedics and Reconstructive Surgery. 2014;(2):44-54. (In Russ).]
6.Шабалдин Н.А., Титов Ф.В., Гибадуллин Д.Г., Маликова Л.Г. Анализ результатов хирургического лечения ригидной плосковальгусной деформации стоп у детей методом подтаранного артроэреза // Политравма. 2019. № 1. С. 47-52. [Shabaldin NA, Titov FV, Gibadullin DG, Malikova LG. Analysis of the results of surgical treatment of rigid planovalgus deformity of the feet in children by the method of rammed arthroeresis. Polytrauma. 2019;(1):47-52. (In Russ).]
7.Процко В.Г, Тамоев С.К., Загородний Н.В., и др. Анализ осложнений после подтаранного артроэреза у пациентов с плосковальгусной деформацией стоп // Травматология и ортопедия России. 2011. № 4. С. 37-43. [Protsko VG,
8Tamoev SK, Zagorodny NV, et al. Analysis of complications after a rammed arthroeresis in patients with flat-foot deformity. Traumatology and Orthopedics of Russia. 2011;(4):37-43. (In Russ).]
ОБ АВТОРАХ
ОБ АВТОРАХ
Автор, ответственный за переписку:
Транковский Сергей Евгеньевич;
Соавторы:
Соавторы:
Процко Виктор Геннадьевич, д.м.н.;
Ахпашев Александр Анатольевич, к.м.н.;
Ахпашев Александр Анатольевич, к.м.н.;
Теги: плоско-вальгусная деформация стоп
234567 Начало активности (дата): 10.05.2024 11:19:00
234567 Кем создан (ID): 989
234567 Ключевые слова: плоско-вальгусная деформация стоп; артроэрез; хирургическая коррекция; дети; подтаранный имплант
12354567899
Похожие статьи
Дефекты осанки,сколиотическая болезнь,приобретенные деформации стопРентген на дому 8 495 22 555 6 8
Комбинированное использование чрескостного остеосинтеза аппаратом Илизарова и пуговчатых фиксаторов при лечении застарелых наружных подвывихов стопы. Серия случаев
Удлинение и коррекция деформаций конечности у пациентов с тяжелыми формами малоберцовой гемимелии: опыт детской университетской больницы Белграда
Использование заднемедиального хирургического доступа для остеосинтеза при переломах лодыжек и заднего края большеберцовой кости



