 24.10.2014
24.10.2014
Клинические проявления остеоартроза в отдельных суставах
Остеоартроз тазобедренного сустава (коксартроз) - наиболее тяжелая форма остеоартроза. Она составляет около 25 % всех вариантов остеоартроза и обычно заканчивается прогрессирующим и выраженным нарушением функции этого сустава, вплоть до полной ее потери, вызывая инвалидизацию больного. У половины больных коксартроз возникает на фоне патологического климакса или предшествующего артрита.
Остеоартроз тазобедренного сустава (коксартроз) - наиболее тяжелая форма остеоартроза. Она составляет около 25 % всех вариантов остеоартроза и обычно заканчивается прогрессирующим и выраженным нарушением функции этого сустава, вплоть до полной ее потери, вызывая инвалидизацию больного. У половины больных коксартроз возникает на фоне патологического климакса или предшествующего артрита.
Первичный коксартроз развивается обычно после 40 лет, одинаково часто у мужчин и женщин, но у женщин протекает более тяжело. Если коксартроз развивается в возрасте до 40 лет, то это обычно связано с дисплазией сустава.
Начало заболевания может протекать без болевого синдрома. Иногда отмечается уменьшение силы мышц бедра, их быстрая утомляемость при хождении и в положении стоя.
Клинические проявления остеоартроза имеют свои особенности:
- Боль в начале болезни ощущается не в тазобедренном суставе, а в паху, ягодичной или поясничной области, а также в бедре или коленном суставе. В дебюте заболевания боль не столь выражена, но затем становится почти постоянной. Обычно она возникает при ходьбе, стихает в покое и возобновляется вновь при нагрузке на сустав. Нередко болезненные ощущения развиваются вследствие спазма ягодичных, поясничных или отводящих мышц бедра.
- Рано наступает ограничение движений в суставе, но не во всех направлениях сразу. Сначала нарушается внутренняя, затем наружная ротаиня. отведение и в последнюю очередь - сгибание и разгибание бедра.
- Боли часто сопровождаются прихрамыванием, вначале за счет спазма мышц, затем из-за деформации головки бедра, ее вдавливания в ямку подвздошной кости или на фоне подвывиха, что ведет к укорочению ноги.
При поражении двух тазобедренных суставов наблюдается «утиная походка» с переваливанием таза и туловища то в одну, то в другую сторону.
При объективном исследовании определяется локальная болезненность при пальпации или надавливании на сустав или головку бедра. При прогрессировании остеоартроза определяется атрофия бедра и ягодиц, а на поздних этапах - и голени. Часто определяется вынужденное положение конечности - небольшое сгибание в тазобедренном суставе, что сопровождается компенсаторным поясничным гиперлордозом или сколиозом. Эти изменения ведут к формированию болей в спине и пояснице. Возникающие нарушения осанки сопровождаются сдавлением бедренного, седалищного и запирательного нервов. При полной потере подвижности в тазобедренном суставе боли затихают.
Болевой синдром и раннее уменьшение подвижности тазобедренного сустава могут не сопровождаться рентгенологическими изменениями, так как могут быть обусловлены спазмом аддукторов, ягодичных и поясничных мышц.
При рентгенологическом исследовании определяется сужение суставной щели, субхондральный склероз, а в дальнейшем - точечные отложения солей кальция у наружного края вертлужной впадины (зачаток будущих остеофитов) и заострение краев ямки головки в области прикрепления круглой связки.
В развернутой стадии отмечается прогрессирующее сужение суставной щели и формирование остеофитов, которые появляются вначале по наружному, а затем и по внутреннему краю вертлужной впадины. Позже возникают остеофиты по периферии головки бедра, отчего она приобретает грибовидную форму. В средней части вертлужной впадины образуется клиновидный остеофит, обусловливающий латеральное смещение головки бедра и даже ее подвывих.
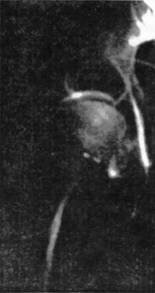
Рентгенограмма правого тазобедренного сустава. Определяется сужение суставной щели. Субхондральный склероз, остеофит по краю суставной впадины
С развитием остеофитов происходит углубление вертлужной впадины. В дальнейшем происходит истончение тазовой (безымянной) кости, возможна протрузия головки бедренной кости в полость таза. На рентгенограммах выявляется уплощение головки бедра в зоне опоры. С развитием остеопороза у пожилых людей может развиться деструкция головки бедренной кости.
Следующий признак коксартроза - остеосклероз головки бедра и вертлужной впадины, проявляющийся в первую очередь уплотнением верхнего края вертлужной впадины, а затем и контура головки. Остеосклероз очень часто сочетается с образованием костных кист, главным образом, в верхней части вертлужной впадины и в зоне опоры головки бедра. Свободные внутрисуставные тела при коксартрозе выявляются редко.
При вторичном коксартрозе вследствие дисплазии бедра все описанные выше симптомы развиваются быстро, и процесс может закончиться полным вывихом бедра.
Описан ишемический коксартроз, характеризующийся ночными псевдорадикулитными болями, а также гомогенным сужением всей верхней части суставной щели, перестройкой костной ткани головки и шейки бедра, склеротическими изменениями с образованием множественных кист, но без значительного остеофитоза. Рентгенологическая картина данной формы коксартроза скорее напоминает коксит. Следует отметить, что при ишемическом коксартрозе достаточно быстро развивается деструкция головки бедренной кости.
Для постановки диагноза коксартроза можно использовать классификационные критерии Р. Д. Альтмана [и др.] (1991).
Критерии диагностики коксартроза (Althman R. D., 1991):
Вариант 1 (клинические, лабораторные, рентгенологические критерии).
Боль в тазобедренном суставе в течение более 2 нед. прошедшего месяца и наличие как минимум 2 из 3 критериев:
- СОЭ < 20 мм/ч;
- остеофиты головки бедренной кости и (или) вертлужной впадины;
- сужение суставной щели.
Чувствительность 89 %, специфичность 91 %.
Вариант 2 (клинические критерии).
Боль в области тазобедренного сустава в течение 2 нед. и более и наличие как минимум 3 из 4 признаков:
- уменьшение наружной ротации;
- боль при внутренней ротации бедра;
- утренняя скованность < 60 мин;
- возраст > 50 лет.
Чувствительность 86 %, специфичность 75 %.
Тяжесть остеоартроза тазобедренного сустава можно определить по индексу Лекена.
Остеоартроз коленного сустава (гонартроз) - наиболее частая локализация остеоартроза. Обычно гонартроз протекает значительно легче, чем коксартроз, и реже приводит больных к инвалидности. Чаще он встречается у женщин в климактерическом периоде, а также у лиц, страдающих ожирением и варикозным расширением вен нижних конечностей.
Причинами гонартроза могут быть травмы, нарушение осанки, наличие О- и Х-образных ног. Чаще он бывает двусторонним, но длительные боли могут быть только в одном коленном суставе. В 38 % случаев гонартроз является первичным.
Основной симптом - боль механигеского типа с локализацией гаще по передней и внутренней поверхности сустава. Боли возникают при ходьбе, длительном стоянии, подъеме и спуске по лестнице, реже - ночью. Боли могут иррадиировать в голень и бедро. В начальном периоде заболевания больные отмечают ограничение разгибания, а затем сгибания в пораженном коленном суставе.
При объективном исследовании определяется болезненность при пальпации по ходу суставной щели, уплотнение сумки сустава, хруст и ограничение движений в суставе. Иногда обнаруживается интраартикулярный выпот. По мере прогрессирования заболевания возникает и усугубляется деформация сустава, наблюдается увеличение его в объеме. У 30-50 % больных обнаруживается деформация коленных суставов, а также нестабильность сустава в результате ослабления боковых связок, выявляемая при латеральном движении сустава, а также проявляющаяся симптомом «выдвижного ящика». Может определяться атрофия мышц бедра и голени.
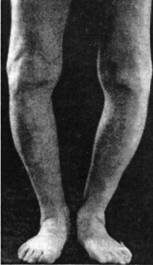
Выраженная варусная (О-образная) деформация коленных суставов
Чаще первые изменения обнаруживаются в надколенно-бедренном суставе (артроз надколенника), что связано с недостаточной эластичностью хряща надколенника и большой нагрузкой на него при ходьбе. Обычно появляется боль в передней части коленного сустава при разгибании, усиливающаяся при подъеме и спуске, а также при поколачивании надколенника. В дальнейшем при поражении бедренно-большеберцового сустава появляются боли при пальпации чаще внутренней, реже - наружной суставной щели, особенно при согнутом колене.
При рентгенологическом исследовании признаки остеоартроза надколенно-бедренного сустава хорошо видны в боковой проекции и характеризуются сужением суставной щели между надколенником и бедром, латеральными остеофитами надколенника и мыщелка бедра, остеосклерозом надколенника. Надколенно-бедренный артроз почти всегда наружный, иногда - наружный и внутренний, очень редко - только внутренний.
При бедренно-большеберцовом артрозе первыми рентгенологическими симптомами обычно являются вытягивание и заострение межмыщелкового возвышения большеберцовой кости (места прикрепления большеберцовых связок). Затем появляется сужение суставной щели, заострение краев мыщелков бедра, чаще в области внутренней части сустава (она больше нагружена), особенно при наличии genu varum, реже - в наружной части сустава или на обеих половинах суставных поверхностей одновременно.
При прогрессировании остеоартроза нарастает сужение суставной щели, развивается субхондральный склероз, появляются обильные остеофиты в области задней части мыщелка бедра и большеберцовой кости, хорошо видимые на боковой рентгенограмме. Субхондральные кисты выявляются очень редко.
Наиболее частым осложнением гонартроза является вторичный реактивный синовит, который проявляется усилением болей, небольшой припухлостью, выпотом в полость сустава и повышением кожной температуры. Симптомы быстро исчезают в покое, при лечении НПВП, но иногда могут присутствовать на протяжении нескольких месяцев с образованием субпателлярной или подколенной кисты Бейкера. К характерным осложнениям гонартроза относятся: блокада сустава, развитие остеонекроза мыщелка бедра с отделением костного сегмента, а также подвывих надколенника. Очень редким осложнением является спонтанный гемартроз неясного происхождения.
Для постановки диагноза гонартроза можно использовать следующие классификационные критерии (Альтман Р. Д. [и др.], 1991):
Вариант 1 (клинигеские и рентгенологические критерии):
1) боли в коленном суставе;
2) остеофиты;
3) наличие следующих признаков:
а) типичная для артроза синовиальная жидкость или возраст ≥ 40 лет;
б) утренняя скованность ≤ 30 мин;
в) крепитация.
Чувствительность 94 %, специфичность 88 %.
Вариант 2 (клинические критерии):
1) боли в коленном суставе;
2) наличие следующих признаков:
а) крепитация;
б) утренняя скованность ≤ 30 мин;
в) возраст ≥ 38 лет;
3) наличие следующих признаков:
а) крепитация;
б) утренняя скованность ≤ 30 мин;
в) костные разрастания;
4) наличие следующих признаков:
а) отсутствие крепитации;
б) костные разрастания.
Чувствительность 89 %, специфичность 88 %.
Наибольшая инвалидизация больных гонартрозом происходит при сочетании поражения надколенно-бедренного и бедренно-большеберцового суставов, особенно при наличии genu varum.
Тяжесть гонартроза можно оценить по индексу Лекена.
Остеоартроз дистальных межфаланговых суставов (ДМФС), или узелки Гебердена, составляет 20 % от всех случаев остеоартроза и развивается чаще у женщин с неблагоприятной наследственностью, а также в период менопаузы. Чаще он относится к особому варианту первичного остеоартроза, но может формироваться и вторично на фоне хронического артрита и в посттравматическом периоде.
Начало заболевания может протекать бессимптомно. Постепенно появляется и нарастает тугоподвижность суставов, в дальнейшем образуется узловатая припухлость мягких тканей, локализующаяся чаще на тыльно-боковых участках с одной или двух сторон, иногда болезненная при пальпации. Через несколько месяцев или лет припухлость превращается в плотные, деформирующие сустав образования - узелки Гебердена. Обычно они множественные, чаще выявляются в межфаланговых суставах I-III пальцев кисти, плотные при пальпации. В период формирования узелков в этой области ощущается жжение, покалывание и чувство «ползания мурашек», исчезающие по мере образования узелков. В этот период наступает ограничение движений в ДМФС и формируется латеральная или медиальная девиация концевых фаланг. При прогрессировании остеоартроза плотные костные образования могут пальпироваться вокруг всего сустава в виде кольца, обусловливая значительную деформацию пальцев. Наряду с умеренной тугоподвижностью ДМФС может наблюдаться и их боковая гиперподвижность при пассивных движениях.
Течение остеоартроза ДМФС имеет свои особенности. Это, прежде всего, частые рецидивы реактивного синовита, возникающие без видимых причин и характеризующиеся покраснением, болезненностью и припухлостью мягких тканей в области суставов, а также болями при сгибании и разгибании. Иногда в области узелков Гебердена возникают округлые образования величиной с горошину со студенистым содержимым. Их появление сопровождается пульсирующими болями. После вскрытия этих пузырьков боли уменьшаются.
При рентгенологигеском исследовании в развернутой стадии болезни выявляется выраженная узурация костных суставных поверхностей, причем образовавшиеся костные выступы одной суставной поверхности могут вклиниваться в другую. Обычно узуры окружены зоной остеосклероза.
Остеоартроз проксимальных межфаланговых суставов (узелки Бушара) встречается у половины больных с узелками Гебердена, хотя изредка развивается изолированно в одном или нескольких суставах. Часто протекая без значительного болевого синдрома, остеоартроз проксимальных межфаланговых суставов приводит к выраженной деформации суставов и увеличению их объема. Узелки Бушара располагаются обычно только на боковой поверхности сустава. В результате деформации палец принимает веретенообразную форму. Движения в пораженном суставе становятся ограниченными. При развитии реактивного синовита клиническая картина напоминает поражение суставов при ревматоидном артрите.
Для постановки диагноза остеоартроза кистей целесообразно использовать критерии диагностики Р Д. Альтмана [и др.] (1995).
Классификационные критерии артроза кистей (Althman R. D. [et al.], 1995):
Вариант 1:
1) продолжительная боль и утренняя скованность;
2) костные разрастания 2 и более суставов из 10 оцениваемых*;
3) менее 2 припухших пястно-фаланговых суставов.
4) наличие следующих признаков:
а) костные разрастания, включающие 2 и более ДМФС**;
б) деформация одного и более суставов из 10 оцениваемых*.
Чувствительность 93%, специфичность 91%.
Остеоартроз пястно-запястного сустава большого пальца кисти развивается в месте сочленения I пястной кости и трапециевидной кости запястья (ризартроз). Часто он наблюдается у больных, имеющих остеоартроз межфаланговых суставов, особенно у женщин в период климакса. Проявляется болями по внутреннему краю запястья при движениях большого пальца, ограничением движений и хрустом. В выраженной стадии заболевания отмечается деформация кисти из-за развития остеофитов с резким ограничением ее подвижности вплоть до потери трудоспособности.
Остеоартроз локтевого сустава встречается значительно реже, чем другие формы остеоартроза. Характеризуется значительными краевыми костными разрастаниями вокруг суставной поверхности локтевой кости, ограничивающими подвижность сустава. На рентгенограммах, кроме признаков артроза, могут выявляться множественные свободные костно-хрящевые тела (суставные «мыши»).
При остеоартрозе плечевого сустава отмечается поражение субакромиального сочленения, что обусловливает болезненное ограничение отведения плеча. Артроз истинного плечевого сустава развивается весьма редко. Деформации сустава обычно не наблюдается. Иногда развивается умеренная атрофия близлежащих мышц. Довольно рано нарушается отведение. На рентгенограммах в ранней стадии определяют симптом кольца, характеризующийся усилением четкости изображения овального контура суставной впадины, в дальнейшем - остеосклероз суставной впадины и сужение суставной щели. Обычно остеоартроз плечевого сустава развивается на фоне хондрокальциноза, дисплазии головки плеча или связан с переломом, а также остеонекрозом головки плечевой кости.
Остеоартроз грудиноключичного сочленения встречается часто и нередко сочетается с плечелопаточным периартритом. Проявляется припухлостью, деформацией сустава и болями при движении. При рентгенологическом исследовании обнаруживаются сужение наружно-нижней части суставной щели и нижние остеофиты. Остеоартроз этого сустава чаще развивается вследствие перенесенного артрита.
Остеоартроз голеностопного сустава редко бывает первичным, чаще формируется у лиц, имевших в анамнезе травму. Его развитие довольно быстро ведет к ограничению двигательной активности и инвалидизации.
Остеоартроз I плюснефалангового сустава встречается часто и обычно связан с нарушением статики - поперечным или продольным плоскостопием, травмой, профессиональными перегрузками. Проявляется болезненностью, ограничением подвижности I пальца стопы, затруднением при ходьбе. На фоне поперечного плоскостопия происходит отклонение I пальца в наружную сторону с формированием hallux valgus и бурсита I пальца, имеющего склонность к хроническому течению. При рентгенологическом исследовании определяется сужение суставной щели, рано выявляются кисты, остеосклероз, дорзальные остеофиты. Часто встречается подвывих и полный вывих головки I плюсневой кости.
Полиостеоартроз - частый вариант остеоартроза с множественным поражением периферических и межпозвоночных суставов. В возникновении полиостеоартроза большое значение имеет наследственный фактор, гормональные нарушения (климакс), местное переохлаждение. Полиостеоартроз может быть первичным и вторичным. Первичный полиостеоартроз был описан в 1952 г. J. Kellgren и R. Moore под названием «генерализованный остеоартроз». Это заболевание называют также «болезнь Келлгрена», или «артрозная болезнь».
Вторичный полиостеоартроз возникает главным образом у больных, имеющих метаболические полиартриты - подагру, пирофосфатную артропатию, охроноз и др..
Клиническая картина складывается из генерализованного артроза суставов, дископатий, множественных тендопатий. Обычно встречается двустороннее, симметричное поражение суставов, при этом в первую очередь поражаются суставы, несущие большую нагрузку, - тазобедренные, коленные, а также дистальные межфаланговые суставы. Реже поражаются суставы большого пальца стопы и кисти, голеностопные суставы. Остальные суставы поражаются редко, хотя при рентгенологическом исследовании в них можно обнаружить незначительные артрозные изменения. У 65 % больных в начале заболевания отмечается одновременное поражение многих суставов. У 75 % больных на фоне полиостеоартроза отмечается остеохондроз шейного и поясничного отделов позвоночника. Часто развиваются периартриты и тендовагиниты.
Болезни суставов
В.И. Мазуров
Теги:
234567 Начало активности (дата): 24.10.2014 20:51:00
234567 Кем создан (ID): 1
234567 Ключевые слова: остеоартроз
12354567899



