 01.10.2014
01.10.2014
Стенозирующие лигаментиты
Среди больных, обращающихся к хирургам поликлиник, значительно число страдающих стенозирующими процессами фиброзных каналов. Они составляют самую большую группу в числе заболеваний вспомогательных приборов.
Среди больных, обращающихся к хирургам поликлиник, значительно число страдающих стенозирующими процессами фиброзных каналов. Они составляют самую большую группу в числе заболеваний вспомогательных приборов.Стенозирующий лигаментит кольцевидных связок сухожильных влагалищ пальцев. Важное значение для функции длинных сгибателей пальцев имеют связки, подкрепляющие стенки собственных синовиальных влагалищ пальцев, особенно кольцевидные. Они образованы утолщением пучков фиброзной оболочки влагалища и расположены на уровне диафиза средней и проксимальной фаланг и над пястно-фаланговыми суставами. Через эти связки, как через блоки, проходят в пальцевых тоннелях сухожилия сгибателей.
Стенозирующие лигаментиты пальцев и запястья давно известны хирургам, но, как и при контрактуре Дюпюитрена, до настоящего времени неясен их патогенез. Много лет дебатировался вопрос о локализации болезненных изменений. Большинство авторов считают, что патологический процесс сосредоточивается в кольцевидных связках сухожильных влагалищ пальцев, а изменения во влагалище и сухожилиях появляются вторично. Но наблюдения показывают, что в ряде случаев первичные изменения развиваются и в стенках сухожильного влагалища. Стенозирующим лигаментитом пальцев чаще страдают женщины в возрасте 35—50 лет, но наблюдается он и у детей.
Частота стенозирующего лигаментита отдельных пальцев такова: I-25,5%; II 3,3%; III 19,7%; IV 43,8%; V 7,7%.
Распознавание стенозирующего лигаментита пальцев в острой фазе не представляет затруднений — больные сами красочно излагают и показывают основной симптом: «щелкание», «соскакивание», «пружины» пальца при разгибании: осмотр и ощупывание подтверждают диагноз. Распознавание стенозирующего лигаментита, принявшего затяжное течение, бывает иногда затруднительным, так как основной симптом «защелкивания» переходит в контрактуру.
Отличием от контрактуры Дюпюитрена являются: отсутствие характерных узлов и тяжей на ладони и пальцах, ограниченность процесса одним пальцем и болезненность соответственно кольцевидной связке. Фазность заболевания при стенозирующем лигаментите часто отмечают сами больные. Начальная фаза характеризуется болью при надавливании у проксимального края сухожильного влагалища, над пястно-фаланговым суставом и периодическими затруднениями полного сгибания и разгибания пальца, особенно утром.
Весьма важно для успеха лечения уже в начальной фазе склеротического процесса выявить непосредственную причину — «пусковой механизм» и «фон» общего здоровья пациента. Кассир-упаковщица Ф., 27 лет, проработав на подсчете ассигнаций три дня после годичного перерыва, заболела стенозирующим лигаментитом I пальца правой кисти. В данном случае стеноз кольцевидной связки I пальца развился у практически здоровой женщины от профессиональной перегрузки после длительного перерыва в работе. Лечение было неэффективным до тех пор, пока больная не была освобождена от работы и не уменьшилась ее домашняя нагрузка. После иммобилизации пальца, электрофореза лидазы и назначения внутрь бутадиона больная поправилась.
Если при обследовании пациента выясняется, что стенозирующий лигаментит развился исподволь на фоне других дистрофических склеропатических расстройств опорно-двигательного аппарата (плече-лопаточный периартрит, эпикондилит, артрозы, спондилоартроз и пр.), больному следует разъяснить, что это не «местный», и не «новый» процесс, а проявление общего заболевания, и предупредить, что требуется продолжительное комплексное лечение не только у хирурга, но и у терапевта и невропатолога. При этом часто бывает необходимо изменение привычного режима жизни, отдыха, питания и лечения общих недугов: болезней печени, сердечно-сосудистой системы, нарушения обмена веществ и др.
Во второй стадии заболевания обращается большинство больных, так как «защелкивание» пальца наступает часто и устраняется с трудом и с болью, иногда только с помощью второй руки, а после этого остается боль в пальце. На уровне ущемления отчетливо прощупывается болезненное уплотнение. В подобных случаях необходимо трудоустройство, и, хотя консервативное лечение лигаментита уже менее успешно, его следует неоднократно и тщательно провести, прежде чем предложить больному операцию.
Интенсивная рассасывающая и противовоспалительная терапия ферментами, иногда стероидными препаратами, воздействием физических факторов в течение 3—6 нед часто устраняет стеноз.
В третьей стадии больных беспокоят ограничение функции пальцев, стойкая контрактура, из которой больной не может вывести палец без помощи второй руки; боль после «защелкивания» остается надолго и распространяется по всей руке. В таких случаях, если стенозирующий лигаментит пальца развился у практически здорового, трудоспособного пациента, целесообразно сразу оперировать. У больных, отягощенных общими недугами, и людей старческого возраста проводятся лечение основных заболеваний и консервативная терапия лигаментита. Но если пациента не покидает боль, и палец мешает самообслуживанию, то имеются показания к операции лигаментотомии независимо от возраста.
Распространенное сдержанное отношение к рассечению кольцевидной связки объясняется тем, что устранение стеноза не гарантирует от рецидива и дальнейшего развития процесса в других пальцах. Во всех случаях, начиная лечение больных прогрессирующими заболеваниями вспомогательных приборов кисти, необходимо устранить напряжение рук (Е. В. Усольцева, 1965). Рабочим и служащим при консультации с профпатологом часто приходится рекомендовать изменить рабочую позу, иногда и сменить профессию. Перенапряжение рук имеет место и в домашней работе, особенно у женщин. Необходимо также обучить больного расслаблению мышц тела и особенно рук. В силу многолетних трудовых навыков люди очень редко держат руки расслабленными, даже во время отдыха, и обучение расслаблению часто оказывается трудной задачей. Напряжение мышц бывает вызвано и защитной — рефлекторной контрактурой на постоянную или периодическую боль, поэтому одновременной первоочередной задачей лечения этих больных является снятие, успокоение боли.
Снятие болевого синдрома, как всем понятно, — это самый важный вопрос для больного и врача, но достичь его часто весьма трудно. Выбор средств всегда индивидуален.
Чаще всего и наиболее эффективно мы применяем новокаиновую блокаду и протеолитические ферменты. Хороший результат в период обострения болей наблюдается и от орошения хлорэтилом болезненного очага и паравертебральной зоны в сочетании с липкопластырной бандажной повязкой на палец. Часто боли успокаивались после курса нежного массажа, токов д'Арсонваля, теплого местного душа, долгосрочной повязки с перцовым пластырем и других не раздражающих процедур, применяемых на область шейных симпатических узлов и зону стеноза.
Оперативное лечение: для доступа к кольцевидной связке сухожильных влагалищ II—III—IV—V пальцев удобны продольные и Г-образные разрезы на ладони под дистальной кожной бороздой, при стенозирующем лигаментите I пальца — в зоне наибольшей болезненности в борозде над пястно-фаланговым суставом.
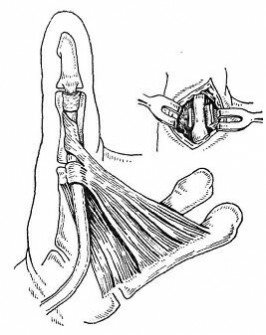
Рис. 61. Схема соотношений кольцевидной связки и сухожильного влагалища большого пальца. Вид сухожилия после рассечения связки.
Лоскутный разрез кожи протяженностью до 2— 3 см не сбоку, где проходят сосуды и нервы, а над сухожилиями, позволяет достаточно расширить рану крючками, тупо отодвинуть клетчатку и обнажить сухожильное влагалище и удерживающую его кольцевидную связку (рис. 61).
Она оказывается утолщенной, плотной, иногда хрящевидной, припаянной к периартикулярным тканям. Сгибая й разгибая палец, уточняют локализацию стеноза, препятствующего скольжению сухожилий. Связка рассекается по боковой поверхности под контролем глаза над зондом (если удается подвести), а уплотненная часть ее иссекается. После рассечения связочного аппарата, если сухожильное влагалище не изменено, скольжение сухожилий происходит уже свободно, тогда нет оснований его вскрывать. При застарелом процессе и продолжительном консервативном лечении сухожильное влагалище оказывается уплотненным, неэластичным, не отделимым от вспомогательных приборов и рассекается вместе со связкой. Гемостаз. Глухой шов раны.
Закрытая лигаментотомия преимуществ не имеет, а рецидивы после нее наблюдаются чаще.
Лигаментотомия наиболее трудна на I пальце при стенозе на уровне пястно-фалангового сустава, так как здесь часто в патологический процесс вовлекается и связочный аппарат сесамовидных костей. Иногда при операции лучевая сесамовидная косточка оказывается настолько впаянной в склерозированные фиброзные перемычки, что рассечь их удается, только удалив косточку. Такую операцию мы производили неоднократно с отличным исходом.
Стенозирующий лигаментит retinaculum extensorum (удерживателя разгибателей). Среди лигаментитов retinaculum extensorum практическое значение имеет стеноз I канала (болезнь де Кервена). Retinaculum extensorum имеет вид ленты, охватывающей тыльную и боковые стороны луче-запястного сустава. Отростки, отходящие от его внутренней поверхности, срастаются с гребешками лучевой кости, образуя шесть костно-фиброзных каналов. В первом канале, расположенном позади шиловидного отростка луча. находятся сухожилия длинной отводящей большой палец мышцы и короткого разгибателя большого пальца. 90% стенозов retinaculum extensorum падает на первый канал, что объясняется более насыщенной и дифференцированной функцией большого пальца и тесными анатомическими соотношениями костпо-надкостничных структур этой области с удерживающими приборами (см. рис. 51).
Болезнь де Кервена — тоже полиэтиологическое заболевание, но чаще возникает после перенапряжения кисти, преимущественно у женщин на фоне возрастных болезней. Начинается заболевание иногда остро, сразу, с точной локализацией боли в строго ограниченном участке запястья, соответствующем зоне I тыльного канала (см. рис. 51) . Затем становятся болезненными разгибание и отведение большого пальца, приведение кисти, сгибание и противопоставление большого пальца основанию мизинца. При ощупывании в этой зоне определяется болезненное уплотнение мягких тканей. При рентгенологическом исследовании вначале отмечается уплотнение мягких тканей, в последующем — остеопороз, а позднее — склероз кортикального слоя шиловидного отростка лучевой кости. Дифференцировать болезнь де Кервена приходится от неспецифического полиартрита и профессионального крепитнрующего паратенонита.
Таблица 10
Результаты консервативного и оперативного лечения стенозирующего лигаментита I запястного канала
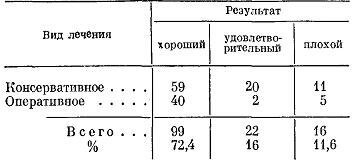
Большая часть (65—80%) больных стенозирующим лигаментитом запястья лечатся консервативными средствами, меньшая (20—35%), испробовав различные методы, соглашаются на операцию. Консервативное лечение этого заболевания не имеет специфических особенностей. Применяя бандаж на запястье, новокаиновые блокады и все средства и методы противовоспалительной, ферментативной и изредка гормональной терапии в сочетании с физическими факторами, рентгенотерапией и медикаментозным лечением, мы достигаем более чем у половины пациентов хороших результатов (табл. 10).
Оперативное лечение: до обезболивания синькой намечается ход разреза кожи. Операция производится под местной инфильтрационной или регионарной анестезией 0,5 или 1 % раствором новокаина в количестве от 30 до 50 мл, без обескровливания. Проводится косой или поперечный разрез над болезненным выступом. Тотчас под кожей лежит венозная сеть и чуть глубже, в рыхлой клетчатке — поверхностная ветвь лучевого нерва (см. рис. 51).
Их нужно осторожно отвести тупым крючком к тылу, вскрыть фасцию. Тогда обнажается retinaculum extensorum и осматривается I канал; движением большого пальца (разгибание и отведение) проверяется степень стеноза канала. Если возможно, подводится желобоватый зонд между сухожильным влагалищем и связкой, осторожными пилящими движениями связка рассекается, приподнимается, и часть ее иссекается. После этого полностью обнажаются сухожилия и можно судить о варианте строения канала и патологических изменениях. Разгибая, приводя и отводя I палец, необходимо убедиться в полной свободе скольжения сухожилия. Изредка, при далеко зашедшем склеропатическом процессе и асептическом воспалении наблюдаются сращения, фиксирующие сухожилия к задней стенке влагалища и надкостнице.
В подобных случаях иссекаются спайки, препятствующие скольжению сухожилий. Операция заканчивается тщательным гемостазом, затем накладываются 2—3 кетгутовых тонких шва на подкожную клетчатку и фасцию, швы на кожу, асептическая повязка на рану; рука укладывается на косынку. Швы снимаются на 8—10-й день, и в зависимости от специальности пациента на 14-й день он может приступить к работе. После правильно выполненной операщги осложнений не наблюдается и дополнительного лечения не требуется. Отмечающиеся больными иногда после операции парестезии в зоне кожной ветви лучевого нерва являются следствием обезболивания или травмы нерва крючками; они проходят через 2—3 нед.
Таким образом, подтверждается общеизвестное положение о том, что стенозирующие лигаментиты запястья и пальцев трудноизлечимы. Операция лигаментотомии в большинстве случаев способствует выздоровлению, но склеропатический процесс, если не проводится лечения общих недугов, может прогрессировать и рецидивировать. Нередко приходится рекомендовать пациентам изменить режим труда, быта и питания.
Стенозирующий лигаментит II—IV каналов изолированно почти не наблюдается. Исключение составляет VI канал, где проходит сухожилие локтевого разгибателя кисти. Стенозирующий лигаментит локтевого разгибателя кисти наблюдается как следствие перелома шиловидного отростка локтевой кости и как профессиональное заболевание при перенапряжении этой мышцы (музыканты, швеи, операторы счетно-решающих машин и др.). Иногда локтевой стилоидит возникает без явной причины и осложняется воспалением слизистой сумки, лежащей под сухожилием локтевого разгибателя кисти. Мы оперировали нескольких больных с диагнозом стенозирующего лигаментита локтевого разгибателя кисти.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Теги:
234567 Начало активности (дата): 01.10.2014 20:57:00
234567 Кем создан (ID): 1
234567 Ключевые слова: лигаментиты
12354567899



