 31.07.2014
31.07.2014
Методы обездвиживания костных отломков
В клинической практике при лечении открытых переломов костей широкое распространение получил первичный и отсроченный остеосинтез (с помощью которого достигается иммобилизация в зоне перелома), необходимый как для заживления ран мягких тканей, так и для срастания переломов.
В клинической практике при лечении открытых переломов костей широкое распространение получил первичный и отсроченный остеосинтез (с помощью которого достигается иммобилизация в зоне перелома), необходимый как для заживления ран мягких тканей, так и для срастания переломов.Наши наблюдения и опыт других клиник убедительно показывают важную роль репозиции и стабилизации отломков, а также вправления вывихов и последующей фиксации суставов в профилактике раневой инфекции и ишемических осложнений при открытых переломах и переломовывихах костей стопы с большим смещением отломков. Устранение вывихов, сопоставление отломков и восстановление правильных анатомических взаимоотношений костей, осуществляемые одновременно с хирургической обработкой ран, улучшают трофику тканей дистальнее линии переломов, уменьшают ишемию кожи, вызванную ее натяжением при вывихе костей, нормализуют кровообращение в стопе.
Однако не всегда удается совместить первичную хирургическую обработку ран с лечением переломов и переломовывихов костей стопы. При множественных повреждениях стопы, когда не совпадает локализация переломов и ран, целесообразно воздержаться от открытой репозиции отломков во время хирургической обработки ран и произвести ее закрытым способом после завершения такой обработки. Для репозиции отломков и вправления вывихов следует использовать наиболее щадящие методы, которые не вызывают еще большей травматизации окружающих тканей и не требуют дополнительной обработки костных отломков. Несоблюдение этих условий может усугубить нарушение кровообращения в поврежденных тканях стопы, что ухудшит заживление ран и увеличит риск развития инфекционных осложнений.
Иммобилизацию стопы при открытых переломах костей чаще всего осуществляют гипсовой повязкой, реже — другими методами (табл. 7.5).
Таблица 7.5. Способы фиксации костных отломков пр и открытых повреждениях стопы
| Способ
фиксации | Тип перелома | Количество
больных | ||||||||||
| IA | IБ | IB | IIА | IIБ | IIВ | IIIА | IIIБ | IIIВ | IV | абс.число | % | |
| Гипсовая повязка | 47 | 9 | 27
(25 | 5 | 4 | 8
(3) | — | 1 | 2 | 22
(22) | 125
(50) | 69,1 |
| Скелетное вытя-
жение | 6 | 1 |
| 9 | 6 |
| 2 |
| — | — | 24 | 13.3 |
| Внутрикостный
остеосинтез | 8 | 1 |
| 2 | 1 | - | 1 |
|
|
| 13 | 7,1 |
| Трансартикуляр-
ный чрескост- ный остеосинтез |
|
|
| 2 | 2 | 2 | 1 | 2 |
|
| 9 | 5 |
| Внеочаговый
остеосинтез | - | - | - | 1 | 4 | 2 | - | 1 | - | 2
(2) | 10
(2) | 5,5 |
| В с е г о... | 61 | 11 | 27
(25) | 19 | 17 | 12
(3) | 4 | 4 | 2 | 24
(24) | 181
(25) | 100 |
Примечание. В скобках — после ампутаций и отрывов стопы.
Обращает на себя внимание тот факт, что у 9,6 % больных иммобилизация стопы гипсовой повязкой носила вынужденный характер и применялась без учета характера стояния отломков костей. Такую тактику при открытых переломах стопы со значительным смещением отломков можно объяснить, во-первых, отказом хирургов от открытой репозиции отломков, чтобы не наносить дополнительную травму мягким тканям, неминуемую при подходе к местам переломов костей; во-вторых, отсутствием специальных аппаратов наружной фиксации, позволяющих произвести закрытую репозицию отломков с вправлением костей щадящим способом.
Скелетное вытяжение с целью репозиции и фиксации костных отломков было применено нами примерно у 13,3 % пострадавших, преимущественно при открытых переломах костей переднего отдела стопы, реже — пяточной и таранной костей. Лечение открытых переломов переднего отдела стопы чаще всего осуществляли раздвижной шиной Черкес-Заде, обеспечивающей наибольший лечебный эффект при локализации повреждений в области фаланг пальцев и головок плюсневых костей.
Шина существенно облегчает лечение, открывая доступ к ране при переломах. Учитывая, что одномоментная репозиция отломков вытяжением за костную основу дистальной фаланги вызывает ишемию пальцев, восстановление анатомической оси фаланг и плюсневых костей следует проводить постепенно, в течение 3—5 дней, подкручивая верхнюю гайку с целью вытяжения цапки. Достоинствами метода являются удовлетворительная репозиция отломков и вправление вывихов фаланг пальцев закрытым способом как при изолированных, так и при множественных переломах и переломовывихах.
При использовании для обездвиживания костных отломков скелетного вытяжения за пяточную кость в двух взаимно перпендикулярных направлениях удовлетворительное стояние отломков достигнуто у 2 из 4 пострадавших. Однако такое лечение открытых переломов пяточной и таранной костей сопряжено с длительным постельным режимом и часто дает неудовлетворительные результаты, поскольку не обеспечивает полной репозиции костных отломков и восстановления конгруэнтности суставных поверхностей. Это свидетельствует о малой пригодности метода скелетного вытяжения для лечения открытых переломов пяточной и таранной костей.
Внутрикостный остеосинтез был применен у 7,1 % больных с переломами плюсневых костей и фаланг пальцев со смещением, которое не удавалось устранить путем ручной репозиции. Методика операции в указанных случаях предусматривает при необходимости расширение раны до размеров, позволяющих обнажить область перелома, а также произвести поднадкостничную мобилизацию отломков с целью выведения их в рану. Указанные особенности метода ограничивают его применение при открытых переломах плюсневых костей, поскольку дополнительные разрезы и оголение костных отломков неблагоприятно отражаются на трофике тканей в зоне перелома. Противопоказанием к внутрикостному остеосинтезу являются множественные открытые переломы плюсневых костей, при которых область повреждений не совпадает с проекцией ран.
Менее травматична техника внутрикостного остеосинтеза при открытых переломах дистальной и средней фаланг пальцев. В этих случаях для фиксации отломков спицу вводят чрескожно со стороны дистальной фаланги, т.е. без дополнительных манипуляций в области перелома. Недостатком метода, ограничивающим его применение в клинике, является трудность достижения фиксации в правильном положении отломков проксимальных фаланг пальцев. Нельзя применять этот метод также при ранах, локализующихся в области дистальной фаланги, т.е. в месте введения спиц в костномозговой канал.
Наименее травматичным и более перспективным методом обездвижения костных отломков у больных с открытыми повреждениями стопы является чрескостная трансартикулярная фиксация костей металлическими спицами, которые вводят в стороне от раны через неповрежденную кожу. Этот метод применен нами у 5 % больных после восстановления анаггомических соотношений в поврежденной стопе, т.е. после репозиции костных отломков в области перелома и вправления вывихов. Стопу фиксируют тремя-четырьмя спицами Киршнера, проводя их в разных направлениях, чтобы предотвратить вторичное смещение костных отломков и рецидив вывиха. Такая фиксация обеспечивает хорошую стабильность без дополнительной внешней фиксации на срок, необходимый для полного заживления раны.
Метод внеочагового остеосинтеза, получивший широкое распространение для лечения открытых переломов длинных трубчатых костей, при повреждениях стопы используют сравнительно редко из-за малой пригодности и сложности применения серийно выпускаемых аппаратов наружной фиксации для этого сегмента конечности. Мы применили данный метод у 5,5 % пострадавших с наиболее тяжелыми повреждениями костей стопы, лечение которых другими методами не давало эффекта из-за невозможности репонировать и обездвижить многочисленные переломы, сочетающиеся с вывихами отломков. У этих больных использовали модифицированные аппараты Илизарова, а также разработанное в клинике устройство, предназначенное для лечения разнообразных повреждений переднего и среднего отделов стопы.
Результаты лечения открытых переломов костей стопы аппаратами наружной фиксации, несмотря на тяжелый характер повреждений, оказались весьма благоприятными (табл. 7.6).
Внеочаговый остеосинтез аппаратами наружной фиксации в таких случаях является единственным методом, обеспечивающим удовлетворительную репозицию отломков и вправление вывихов костей.
Показаниями к применению устройства, специально разработанного в клинике для лечения открытых переломов и переломовывихов костей стопы, служат множественные переломы плюсневых костей со значительным смещением отломков, не поддающиеся репозиции с помощью скелетного вытяжения на шине Черкес-Заде; сложные вывихи и переломовывихи в суставах Лисфранка и Шопара, не поддающиеся вправлению ручным способом и требующие существенного расширения раны во время ее хирургической обработки для подхода к области повреждения с целью открытой репозиции; переломовывихи в ладьевидно-клиновидном и пяточно-кубовидном суставах, не поддающиеся ручной репозиции.
Таблица 7.6. Исходы лечения открытых переломов стопы с помощью аппаратов наружной фиксации
| Характер переломов | Число
больных | Вывих
вправлен, смещение устранено | Вывих
вправлен, смещение меньшилось |
| Множественные переломовывихи
плюсневых костей | 2 | 2 |
|
| Множественные переломовывихи
плюсневых костей и костей сред него отдела стопы | 1 | - | 1 |
| Переломы пяточной кости со зна
чительным смещением отломков | 4 | 2 | 2 |
| Переломовывихи таранной кости | 1 | - | 1 |
| В с е г о... | 8 | 4 | 4 |
С целью активизации больных с открытыми переломами пяточной кости и перевода их на самообслуживание мы применяли модифицированный аппарат Илизарова, обеспечивающий восстановление пяточно-таранного угла и длительное удержание отломков в правильном положении при сохранении движений в голеностопном суставе. Использование его у 4 больных с открытыми переломами пяточной кости и значительным смещением отломков позволило во всех случаях добиться хорошего функционального результата.
Анализ неблагоприятных исходов лечения ран у больных с открытыми переломами костей стопы при использовании различных методов иммобилизации показал, что характер пpoцесса заживления ран во многом зависит от избранного метода лечения открытых переломов (табл. 7.7). К неблагоприятным исходам травм отнесены тяжелые инфекционные осложнения (глубокие нагноения, остеомиелит и др.), которые стали причиной незаживления ран.
Исследуя влияние методов обездвиживания костных отломков на возникновение инфекционных осложнений в области стопы, нельзя не учитывать тяжести повреждения кожных покровов и мягких тканей, которое, как известно, само может стать причиной раневой инфекции. У всех 3 указанных в табл. 7.7 больных с гнойными осложнениями после применения чрескостного трансартикулярного и внеочагового остеосинтеза были размозженные и раздавленные раны. Нагноение мягких тканей стопы у них произошло не в местах проведения спиц Киршнера, а непосредственно в области ран, полученных в результате травмы. Это дает основание считать, что в данном случае инфекционные осложнения могли возник никнуть и без применения названных видов чрескостного остеосинтеза.
Таблица 7.7. Частота гнойных осложнений у больных с открытыми переломами костей стопы при использовании различных методов иммобилизации
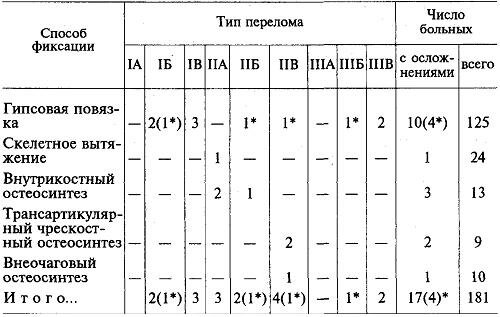
В то же время из двух ситуаций — лечение ран в условиях правильного стояния отломков костей стопы и лечение ран без учета характера стояния отломков — первая предпочтительнее. Лечение ран у этих больных не находилось в противоречии с лечением переломов. Скорее, наоборот, условия для заживления ран на стопе, а в итоге и переломов, были благоприятнее в тех случаях, когда удавалось восстановить правильные анатомические взаимоотношения костей, сопоставить и обездвижить костные отломки. Таким образом, тяжесть повреждения мягких тканей стопы не является противопоказанием к применению чрескостного остеосинтеза, поскольку металлические спицы для фиксации костей проводят через неповрежденные мягкие ткани.
Осложнения, возникшие после применения гипсовой повязки, также были вызваны тяжелым разрушением мягких тканей. У 4 больных причиной инфекционных осложнений после иммобилизации стопы гипсовой повязкой явилась недостаточно тщательная хирургическая обработка раневого канала после повреждения стопы дробью: хирурги ограничились обработкой его входного и выходного отверстий и удалением только видимых костных отломков, не связанных с надкостницей. В канал вместе с дробью несомненно попали остатки пыжа, несгоревшего пороха, обрывки одежды, которые можно обнаружить и удалить только при обработке канала на всем протяжении.
Случай остеомиелита пяточной кости после наложения скелетного вытяжения у больного с открытым переломом пяточной кости типа ПА был связан с инфицированием, а затем нагноением мягких тканей в области спицы, проведенной вблизи от раны.
Осложнения, возникшие после внутрикостного остеосинтеза, объяснялись неправильным выбором метода обездвиживания отломков плюсневых костей. Об этом свидетельствует тот факт, что инфекционные осложнения наблюдались у всех 3 больных, у которых применялся внутрикостный остеосинтез плюсневых костей, причем у 2 из них раны были нетяжелыми (перелом типа IIА). Причиной инфекционных осложнений у этих больных, по-видимому, стала дополнительная операционная травма мягких тканей и костей стопы при выполнении внутрикостного остеосинтеза. Из этого следует, что при открытых повреждениях стопы лучше воздержаться от применения внутрикостной фиксации плюсневых костей металлическими спицами. По этой же причине не следует применять для фиксации костей стопы средства, требующие дополнительной обработки костных отломков. Это касается прежде всего различных видов накостного остеосинтеза, применение которых сопряжено с использованием металлических пластин, винтов, лавсановой ленты, проволоки и др. Следует помнить, что даже при ограниченной зоне повреждения мягких тканей раны в случае применения подобных методов обездвиживания отломков костей стопы могут нагнаиваться и долго не заживают.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Теги:
234567 Начало активности (дата): 31.07.2014 19:41:00
234567 Кем создан (ID): 1
234567



