 31.07.2014
31.07.2014
Кожная пластика стопы
Лоскутная пластика включает несколько этапов и требует вынужденного положения конечностей, поэтому для закрытия ран на стопе применяется ограниченно — лишь в тех случаях, когда нельзя рассчитывать на успех свободной кожной пластики
С точки зрения сроков лечения и простоты закрытия ран в области стопы, где косметический эффект не имеет существенного значения, свободная кожная пластика, по нашему мнению, более целесообразна, чем несвободная. Лоскутная пластика включает несколько этапов и требует вынужденного положения конечностей, поэтому для закрытия ран на стопе применяется ограниченно — лишь в тех случаях, когда нельзя рассчитывать на успех свободной кожной пластики (табл. 7.8).По нашим данным, кожная пластика на стопе выполнена 27 (15,4 %) больным 32 раза. Во всех случаях закрытие раневой поверхности было достигнуто с помощью свободной кожной пластики. Лишь у одного больного для закрытия обширной гранулирующей раны в области культи переднего отдела стопы через 79 дней после травмы была выполнена двухэтапная кожная пластика итальянским методом.
Таблица 7.8. Виды кожной пластики у больных с открытыми повреждениями стопы
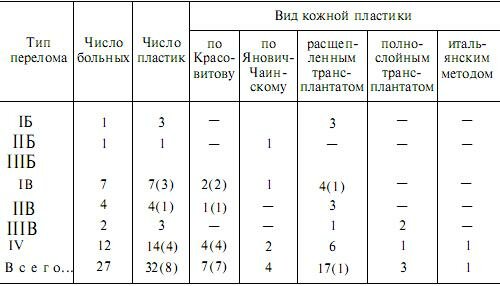
Примечание. В скобках — случаи первичной кожной пластики.
Свободные кожные трансплантаты при тяжелых открытых переломах стопы применяют не только с целью окончательного восстановления покровных тканей, но и для временного замещения обширных раневых поверхностей. Использование этих трансплантатов в качестве «биологической повязки» предупреждает образование гранулирующих ран, являющихся источником инфекции, интоксикации и сенсибилизации организма. Такая тактика позволяет уменьшить опасность инфицирования костей стопы, ограничить зону некроза, свести к минимуму неблагоприятные последствия открытого перелома.
В случаях, когда кожно-пластическая герметизация сопряжена с опасностью развития гнойно-некротических осложнений, раны оставляют открытыми до купирования воспалительного процесса и появления грануляций. Кожные покровы следует восстанавливать в ранние сроки после появления грануляций.
Особое внимание нужно уделять подготовке раневой поверхности к кожно-пластической операции. Она предусматривает не только местное лечение ран (использование аэрозолей и мазей с антибактериальными свойствами), но и применение препаратов общего действия (сосудорасширяющих, антигистаминных, антибактериальных, антикоагулянтов и др.). Без такой подготовки воспринимающего ложа раннее проведение кожной пластики при наличии обширных гранулирующих ран с особо вирулентной микрофлорой, обильным гноетечением, участками некроза и секвестрацией костной ткани, по данным В.Г.Рынденко и соавт. (1988), успеха не даст.
Выбор способа свободной кожной пластики зависит от характера повреждения, локализации раны, а также от функциональных особенностей области повреждения.
Неопорные поверхности стопы чаще всего закрывают расщепленными трансплантатами. Успех этого вида кожной пластики зависит, с одной стороны, от характера воспринимающей поверхности дна раны, с другой — от техники пересадки кожного трансплантата. Лучше всего трансплантаты приживаются на ранах, дном которых является клетчатка, прикрывающая сухожилия и кости стопы. Однако и в этих случаях течение открытых переломов часто осложняется образованием гранулирующих ран.
Для успеха свободной кожной пластики важное значение имеют точное соответствие размеров раны и трансплантата; наличие отверстий в трансплантате; подшивание трансплантата по всему краю раны непрерывным обвивным швом с использованием тонкой шелковой нити. Кроме того, необходимо, чтобы трансплантат после пересадки оставался в расправленном виде, сохранял физиологический тонус и плотно прилегал к раневой поверхности. Для создания благоприятных условий для приживления трансплантатов в послеоперационном периоде не следует применять без абсолютных показаний антисептические средства. Выполнение всех этих условий позволяет получить благоприятный результат у большинства оперированных.
Плохие исходы и осложнения (некроз) в ближайшие после операции замещения дефектов кожи свободными трансплантатами сроки обусловлены в основном отсутствием необходимых для поддержания жизнедеятельности трансплантата условий. Это имеет место в тех случаях, когда воспринимающим ложем являются кость или нежизнеспособные мягкие ткани.
Возникновение некроза кожи в поздние сроки после операции (начало 2-й недели), по мнению В.Г.Рынденко и соавт. (1988), связано с нарушением кровообращения в подлежащих тканях из-за тромбоза сосудов. Учитывая это, авторы рекомендуют при выполнении кожной пластики раннее применение антикоагулянтов и препаратов, улучшающих микроциркуляцию.
Среди причин гнойно-некротических осложнений в закрытой трансплантатом ране авторы называют тяжелые повреждения мягких тканей, сильное микробное загрязнение их, невозможность провести радикальную хирургическую обработку раны и отсроченное выполнение ее в связи с тяжелым общим состоянием больного.
Особое место среди методов кожной пластики принадлежит свободной пластике полнослойным кожным трансплантатом, предложенной Б.В.Лариным (1942, 1943) и предусматривающей использование перфорированных трансплантатов.
Отверстия обеспечивают отток отделяемого раны из-под трансплантата, что благоприятно влияет на его приживление. К достоинствам метода следует отнести его относительную простоту, возможность получения кожных трансплантатов достаточных размеров и полноценность вновь созданного на стопе кожного покрова, который после восстановления под лоскутом подкожной жировой клетчатки способен противодействовать нагрузкам, возникающим во время ходьбы. Пластика полнослойным кожным трансплантатом использована нами у 3 больных для закрытия ран, локализовавшихся на опорных поверхностях стопы. Во всех случаях получен хороший функциональный результат.
Об эффективности метода Ларина свидетельствует обширная медицинская статистика Великой Отечественной войны. По данным Н.Н.Блохина (1946, 1955), использование этого метода при военных повреждениях стопы обеспечивало хорошие результаты у самого тяжелого контингента раненых.
Для практических хирургов очень важен вопрос о возможности проведения кожной пластики одновременно с первичной хирургической обработкой открытых повреждений стопы. Сохранение кожного покрова при обработке предупреждает вторичное инфицирование и благоприятно влияет на течение раневого процесса. Учитывая это, многие хирурги стремятся превратить открытый перелом в закрытый путем сохранения даже сомнительных в отношении жизнеспособности кожных лоскутов, с тем чтобы в случае их некроза в дальнейшем можно было произвести повторную кожную пластику.
Однако такую тактику можно считать оправданной лишь при условии высококачественной хирургической обработки открытых повреждений, а на стопе это не всегда удается.
При решении вопроса о целесообразности проведения реимплантации оторванных кожных лоскутов во время первичной хирургической обработки обширных скальпированных ран стопы практические хирурги могут оказаться в одной из трех ситуаций: когда состояние раны, подлежащих тканей и кожного лоскута опасений не вызывает; когда сохранена жизнеспособность подлежащих тканей, но снижена или утрачена жизнеспособность оторванного кожного лоскута; когда жизнеспособность подлежащих тканей и кожного лоскута из-за тяжести травмы и некачественной хирургической обработки раны сомнительна. Поэтому однозначного ответа при решении вопроса о целесообразности проведения кожной пластики во время первичной хирургической обработки открытых повреждений стопы быть не может. Врач принимает решение исходя из состояния раны и жизнеспособности кожного лоскута, предназначенного для закрытия раневого дефекта (табл. 7.9).
Таблица 7.9. Варианты завершения первичной хирургической обработки обширных скальпированных ран стопы
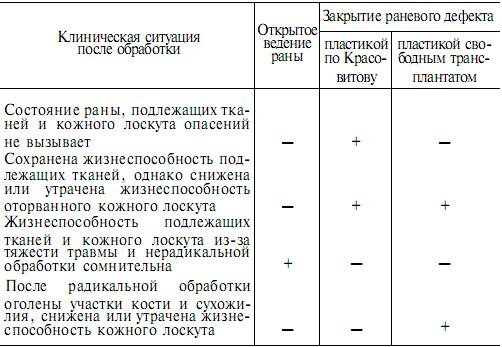
Методом выбора при первичной пластике обширных дефектов кожи на стопе большинство практических хирургов считают реплантацию оторванных кожных лоскутов по Красовитову. Возможность использования отторгнутых лоскутов кожи либо кожных покровов оторванных или ампутированных частей стопы для замещения обширных дефектов кожи обусловлена устойчивостью кожи к механической травме и способностью ее к обратному приживлению, несмотря на отсутствие сосудистых связей с организмом. Реплантаты приживаются лучше всего, если пересажены на фасции, покрытые клетчаткой и мышечной тканью, и значительно хуже, если воспринимающей поверхностью являются жировая клетчатка, сухожилия и кости, лишенные мягких тканей.
Исход реплантации оторванных или отслоенных лоскутов кожи, обработанных по Красовитову, зависит от тщательности выполнения хирургами всех деталей этой методики. Как показал анализ причин неудовлетворительных результатов реплантации кожи по Красовитову [Костюченок Б.М., Матасов В.М., 1986], отторжение лоскутов бывает вызвано стандартными ошибками ввиду недостаточного знакомства хирургов с особенностями методики.
Наиболее типичными, по мнению Б.М.Костюченка и В.М.Матасова, являются четыре стандартные ошибки: неполноценная хирургическая обработка раны с оставлением нежизнеспособных тканей; недостаточная обработка реплантируемого кожного трансплантата, который для повышения качества обработки следует отсекать; отсутствие дренирования обширной раны или попытки дренирования полосками перчаточной резины; отсутствие иммобилизации и давящей повязки на ране для предупреждения травматического отека.
Учитывая необходимость в будущем пластического восстановления кожного покрова скальпированных ран стопы, нужно при хирургической обработке полностью удалять подкожную жировую клетчатку, нежизнеспособные участки сухожилий и фасций, а также инородные включения. Подготовку отторгнутой кожи к пересадке (механическую очистку от загрязнения, удаление жировой клетчатки, а также дермы для обнажения сосочкового слоя) следует проводить на отдельном столе.
Исход пластики по Красовитову во многом зависит от того, созданы ли необходимые условия для приживления кожных лоскутов (дренирование раны, наложение на нее давящей повязки, иммобилизация стопы). Правильное использование этого вида кожной пластики во время хирургической обработки ран в области стопы существенно улучшает течение раневого процесса и сокращает сроки лечения больных. Благодаря первичной кожной пластике по Красовитову более полно реализуется принцип сберегательного лечения открытых повреждений стопы, направленного на обеспечение благоприятных условий для заживления ран при сохранении анатомической целости органа. При отсутствии условия для выполнения первичной кожной пластики и ведения раны открытым способом обработанные по Красовитову оторванные лоскуты кожи целесообразно сохранять в слабом растворе формалина при температуре от 6 до 8 °С и использовать в последующем для окончательного или временного закрытия дефектов.
К итальянскому методу кожной пластики стопы (лоскутом на ножке со здоровой конечности) во время первичной хирургической обработки раны прибегают в случае тяжелых травм с обнажением и повреждением костей и сухожилий. Этот вид пластики имеет весьма ограниченное применение в связи с трудностями выкраивания, сшивания стебля и переноса его на стопу, а также с длительностью лечения. Что касается пластики мигрирующим стебельчатым лоскутом по Филатову, то в неотложной травматологии она вообще не может быть использована, так как требует длительной подготовки. И итальянскую пластику, и пластику стеблем по Филатову применяют в основном для устранения глубокого дефекта кожи подошвенной поверхности в отдаленном периоде после открытых переломов костей стопы.
Опыт ЦИТО свидетельствует о высокой эффективности правильно выполненной несвободной пластики дефектов 159 стопы, в том числе ее подошвенной поверхности [Петров Н.В., 1987]. Автор рекомендует применять итальянскую пластику при ранах малых или средних размеров (до 6—8 х 4—6 см).
Уже на первом этапе пластики дефект кожи следует закрывать лоскутом на ножке (кожа с подкожной жировой клетчаткой — обычно с противоположной голени). Через 4 нед питающую ножку отсекают и восстанавливают полноценный кожный покров.
На период формирования стебля и поэтапного подведения его к пораженному участку (на что уходит 4—5 мес) раневые поверхности на стопе следует закрывать расщепленным сетчатым аутотрансплантатом. Дозированную нагрузку на стопу следует разрешать не ранее чем через 2 мес, полную — через 6—8 мес после окончания оперативного лечения.
При анализе отдаленных (от 1 года до 11 лет) результатов несвободной кожной пластики при посттравматических дефектах кожных покровов стопы, выполненных в отделении реконструктивной хирургии осложненных повреждений опорно-двигательного аппарата ЦИТО, выявлена их высокая эффективность: хорошие и удовлетворительные результаты получены у 30 из 32 обследованных.
Одним из эффективных способов восстановления мягких тканей пяточной области является пластика тканями ягодичной области задней поверхности бедра [Гришкевич В.М. и др., 1987]. Пятка легко подводится к ягодице, и после соответствующей тренировки больной легко переносит такое положение. Очень важен тот факт, что используемые для пластики опорной поверхности стопы ткани ягодично-бедренной области хорошо адаптированы к нагрузке давлением. Для успеха операции авторы считают необходимым выполнять ряд тактических и технических приемов: проводить предварительную подготовку нижней конечности к вынужденному положению сгибания в коленном суставе; выкраивать кожножировой лоскут шириной не более 8 см (иначе трудно зашить донорскую рану) и длиной 22—25 см; рассекать дистальную часть стебля при Т-образной пересадке на стопу со стороны трансплантата по его середине; использовать полноценную кожу с подкожной жировой клетчаткой для пластики опорной поверхности и расщепленную кожу с тонкой жировой прослойкой для пластики боковых поверхностей пяточной кости.
Операция может быть выполнена в два этапа по типу создания острого филатовского стебля, если не нужно восстанавливать боковые поверхности пяточной кости. Однако авторы считают более надежной и эффективной трехэтапную пластику, когда на первом этапе заготавливают плоский стебель с сохранением обеих питающих ножек. Предварительная заготовка плоского стебля усиливает кровоснабжение его тканей и делает перенос длинного стебля более безопасным. Кроме того, увеличивается полезная поверхность стебля за счет трансплантата расщепленной кожи, что позволяет восстановить не только опорную, но и боковые поверхности пяточной области.
Заслуживает внимания использование для пластики дефекта мягких тканей пяточной и подошвенной областей стопы двухслойного кожного стебля, который по сравнению со стеблем Филатова более резистентен к физической нагрузке [Пысларь СИ. и др., 1987]. Двухслойный кожный стебель формируют из двух стеблей Филатова. Предварительно на стебле, в который имплантируют кожный лоскут, удаляют подкожную жировую клетчатку, при этом образуется пустотелая трубочка. С противоположного (имплантируемого) стебля удаляют эпидермис толщиной 0,2—0,3 мм и этот сегмент имплантируют в пустотелую кожную трубочку. При сдваивании стеблей недопустима их перетяжка или перегиб.
Следует точно сопоставлять продольные рубцы, чтобы после распластывания двухслойный стебель не имел внутренних рубцов. Двухслойный кожный стебель приживается труднее, чем стебель Филатова.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Теги:
234567 Начало активности (дата): 31.07.2014 19:39:00
234567 Кем создан (ID): 1
234567



