04.01.2014
Теги:
234567 Описание для анонса:
234567 Начало активности (дата): 04.01.2014 17:12:00
234567 Кем создан (ID): 648
234567
Ревматоидный артрит
Более 85% пациентов с умеренным или выраженным ревматоидным артритом (РА) имеют рентгенологические признаки поражения шейного отдела позвоночника. О поражении верхних шейных позвонков. Ниже 2-го позвонка наиболее частым видом нарушений являются подвывихи.
Классификация степени неврологических нарушений, предложена Ранаватом с соавт., приведена в табл. 11-23. Она также используется и при других типах повреждений СМ.
Табл. 11-23. Классификация неврологических нарушений по Ранавату

Поражение верхнешейного отдела позвоночника
Поражение верхнешейного отдела при РА наблюдается в 44-88% случаев. Нарушение оси или нестабильность развиваются в результате разрушения кости и поддерживающих связок при синовиальной пролиферации. Степень поражения может быть от незначительной (несколько мм асимптомного подвывиха) до тяжелой (напр., компрессия ствола мозга).
Два типичных варианта поражения шейного отдела при РА (часто могут наблюдаться совместно):
1. передний атланто-аксиальный подвывих (ААП): наиболее частый вариант проявления РА в шейном отделе, встречается у 25% пациентов с РА
2. базилярная импрессия (БИ): смещение зубовидного отростка вверх, встречается приблизительно у 8% пациентов с РА
Более редкие варианты поражения шейного отдела при РА:
1. задний подвывих атланто-аксиального сустава: должны быть либо сопутствующий перелом, либо практически полное разрушение зубовидного отростка в результате артрита
2. субаксиальные подвывихи (подвывихи ниже С2)
3. вертебральная недостаточность в результате изменений в кранио-вертебральной области
Атланто-аксиальный подвывих при ревматоидном артрите
Воспаление атланто-аксильных синовиальных суставов вызывает эрозивные изменения зубовидного отростка, декальцификацию, ослабление фиксации поперечной связки к атланту. Это ведет к нестабильности и формированию переднего подвывиха атланта по отношению ко 2-ому позвонку. Существуют 2 механизма возникновения компрессии верхней части СМ: 1)»эффект ножниц» между С1 и С2, 2)образование паннуса грануляционной ткани вокруг зубовидного отростка.
Атланто-аксиальный подвывих (ААП) встречается приблизительно у 25% пациентов с РА294. Средний срок продолжительности симптомов РА и диагностики ААП составил 14 лет (15 пациентов).
Клинические проявления
Жалобы и симптомы ААП приведены в табл. 11-24.
Табл. 11-24. Жалобы и симптомы при атланто-аксиальном подвывихе (15 больных с ААП)
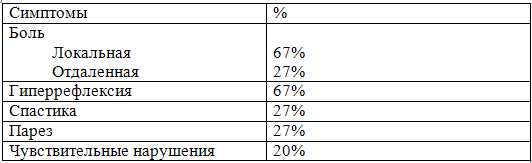
Боль бывает локальная (верхняя часть шеи, подзатылочная область, часто в результате компрессии корешка С2) или отдаленная (в сосцевидной, затылочной, височной или лобной областях).
Рентгенологическая диагностика
Боковые обзорные шейные спондилограммы
Расстояние между атлантом и зубовидным отростком
В норме расстояние между передним краем зубовидного отростка и выступом С1 на боковой шейной спондилограмме у взрослых должно быть <4 мм. Увеличение этого расстояния говорит о возможной несостоятельности поперечной связки.
МРТ
МРТ является оптимальным способом определения причин компрессии верхней части СМ и продолговатого мозга. При этом видны положение зубовидного отростка, степень паннуса, влияние подвывиха (для того, чтобы оценить это исследование следует проводить с согнутой вперед головой).
Лечение
Следует учитывать следующую информацию:
• естественное течение: у большинства пациентов ААП прогрессирует, только у небольшого числа из них наступает стабилизация или спонтанный спондилодез. В серии при среднем сроке наблюдения в течение 4,5 лет у 45% пациентов с подвывихом 3,5-5 мм наступило его увеличение до 5-8 мм, а у 10% даже >8 мм
• наступившая миелопатия является необратимой
• чем выраженнее миелопатия, тем выше риск внезапной смерти
• при подвывихе ≥9 мм шансы обнаружения миелопатии значительно возрастают
• сопутствующее оседание черепа еще больше снижает переносимость больным ААП
• летальность и осложнения при хирургическом лечении
В каких случаях показано лечение?
• симптоматические пациенты с ААП: практически все требуют операций (в большинстве случаев проволочная фиксация С1-2).
• некоторые хирурги не оперируют больных, если max расстояние между атлантом и зубовидным отростком <6 мм
• асимптомные пациенты: спорно
• некоторые авторы считают, что хирургический спондилодез не требуется у асимптомых пациентов, если расстояние между атлантом и зубовидным отростком меньше какой-то величины. При этом рекомендации о величине этого предельного расстояния разнятся от 6 до 10 мм (наиболее часто указывается 8 мм)
• больным часто назначают ношение стабилизирующего воротника, напр., вне дома, хотя большинство признает, что воротник вероятно не обеспечивает значительной поддержки или предохранения
• NB: в некоторых случаях у пациентов с РА в результате ААП может наступить внезапная смерть, что в дальнейшем может быть ошибочно расценено как следствие сердечной аритмии и т.д. Поэтому всех асимптомных пациентов с выраженной нестабильностью (что определяется расстоянием между атлантом и зубовидным отростком) надо оперировать
Тактика
Следует или уменьшить степень подвывиха или осуществить декомпрессию верхней части СМ до того, как производить С1-2 или затылочный-С1-2 спондилодез.
Менезес оценивал степень вправляемости подвывихов с помощью системы тракции за головной обруч, совместимой с МРТ, у всех пациентов следующим образом: начальное вытяжение 2,5 кг, которое в течение нед постепенно увеличивали. В большинстве случаев вправление наступало в течение 2-3 д. Если после 7 д вправление не наступало, то подвывих, по-видимому, был невправимым. Невправимые подвывихи наблюдались только приблизительно 20% случаев (в большинстве из них зубовидный отросток располагается на 15 мм выше БЗО).
В большинстве случаев требовалась стабилизация с помощью заднего спондилодеза С1 и С2 проволокой или даже затылочной кости и С2. К последней прибегали в тех случаях, когда спондилодез сочетался с декомпрессией (ламинэктомия С1 с задним увеличением БЗО).
При невправимых подвывихах или значительной компрессии паннусом операция заднего спондилодеза проволокой не является достаточной. В этих случаях может быть показано трансоральное удаление зубовидного отростка (одонтоидэктомия). Первоначальное осуществление задней стабилизации и декомпрессии позволяет некоторым пациентам избежать второй операции, а остальным – сохранить стабильность позвоночника при осуществлении переднего доступа. Тем не менее, некоторые хирурги все же сначала производят одонтоидэктомию.
Напоминание: для того, чтобы можно было осуществить переднюю одонтоидэктомию без распила нижней челюсти, пациент должен быть способен открыть рот >25 мм.
Задний спондилодез проволокой
При РА дужка атланта ослаблена в результате эрозии и остеопороза, поэтому требуется особая осторожность, чтобы избежать ее перелома.
Летальность и осложнения
В результате наличия сопутствующего поражения других систем (легочной, сердечной, эндокринной) п/о летальность составляет 5-15%.
Хотя есть сообщение о том, что частота неудачного спондилодеза С1-2 при фиксации проволокой может достигать 50%, в большинстве случаев она ниже (возможно формирование фиброзной мозоли, что в серии больных наблюдалось в 18% случаев).
Костное сращение чаще всего не наступало в промежутке между костным трансплантатом и задней дужкой С1.
Послеоперационное ведение
Пациента можно активизировать сразу же после операции в корсете «обруч-жилет», обеспечивающем тракцию. Некоторые хирурги сначала осуществляют тракцию в течение какого-то времени до мобилизации больного. В связи с нарушенным процессом заживления при РА пациент должен быть в этом корсете до тех пор, пока на спондилограммах не наступит сращение (обычно 8-12 нед). Соннтаг контролирует наступление сращения с помощью боковых шейных спондилограмм со сгибанием и разгибанием, для чего разъединяют головной обруч и жилет.
Базилярная импрессия при ревматоидном артрите
Эрозивные изменения боковых масс С1 → оседание атланта на тело С2 с вентральным смещением С1, что приводит к уменьшению передне-заднего диаметра СМК. При этом имеется сопутствующее смещение зубовидного отростка вверх. Задняя дуга С1 часто внедряется в БЗО. Все эти изменения приводят к компрессии моста и продолговатого мозга. Дополнительным фактором является разрастание ревматоидной грануляционной ткани позади зубовидного отростка. Также определенную роль играет закупорка ВА.
Степень эрозии С1 соответствует выраженности инвагинации зубовидного отростка.
Клинические проявления
См. табл. 11-25. Оценка двигательных нарушений затруднена в связи с выраженной полиартритной дегенерацией, сопровождающейся болью. Чувствительные нарушения (не позволяют локализовать патологию): понижение вибрационной, проприоцептивной и поверхностной чувствительности.
Табл. 11-25. Жалобы и симптомы при базилярной импрессии (45 больных с ревматоидным артритом)
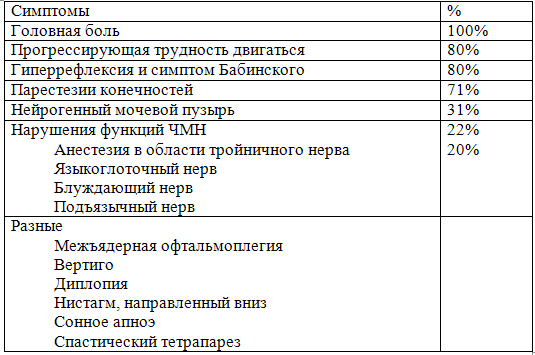
Политомография: во многих госпиталях в настоящее время уже нет возможности ее проведения. Лучше всего показывает костные изменения. Для определения нестабильности оптимальными являются боковые политомограммы со сгибанием и разгибанием.
Миелография (с водорастворимым КВ) с последующей КТ: также хорошо показывает костные изменения.
МРТ: оптимально показывает сдавление ствола мозга, плохо костные изменения.
Лечение.
Шейное вытяжение
Можно осуществить скобой Гарднера-Уэллса. Начинают с 3,5 кг и медленно увеличивают до 8 кг. В некоторых случаях для вправления требуется несколько нед вытяжения.
Хирургическое лечение
Вправимые случаи: задний затылочно-шейный спондилодез ± декомпрессивная ламинэктомия С1.
Невправимые случаи: требуется трансоральная резекция зубовидного отростка. Ее можно осуществить до заднего спондилодеза (пациент должен оставаться на вытяжении до второй операции).
Гринберг. Нейрохирургия
Классификация степени неврологических нарушений, предложена Ранаватом с соавт., приведена в табл. 11-23. Она также используется и при других типах повреждений СМ.
Табл. 11-23. Классификация неврологических нарушений по Ранавату

Поражение верхнешейного отдела позвоночника
Поражение верхнешейного отдела при РА наблюдается в 44-88% случаев. Нарушение оси или нестабильность развиваются в результате разрушения кости и поддерживающих связок при синовиальной пролиферации. Степень поражения может быть от незначительной (несколько мм асимптомного подвывиха) до тяжелой (напр., компрессия ствола мозга).
Два типичных варианта поражения шейного отдела при РА (часто могут наблюдаться совместно):
1. передний атланто-аксиальный подвывих (ААП): наиболее частый вариант проявления РА в шейном отделе, встречается у 25% пациентов с РА
2. базилярная импрессия (БИ): смещение зубовидного отростка вверх, встречается приблизительно у 8% пациентов с РА
Более редкие варианты поражения шейного отдела при РА:
1. задний подвывих атланто-аксиального сустава: должны быть либо сопутствующий перелом, либо практически полное разрушение зубовидного отростка в результате артрита
2. субаксиальные подвывихи (подвывихи ниже С2)
3. вертебральная недостаточность в результате изменений в кранио-вертебральной области
Атланто-аксиальный подвывих при ревматоидном артрите
Воспаление атланто-аксильных синовиальных суставов вызывает эрозивные изменения зубовидного отростка, декальцификацию, ослабление фиксации поперечной связки к атланту. Это ведет к нестабильности и формированию переднего подвывиха атланта по отношению ко 2-ому позвонку. Существуют 2 механизма возникновения компрессии верхней части СМ: 1)»эффект ножниц» между С1 и С2, 2)образование паннуса грануляционной ткани вокруг зубовидного отростка.
Атланто-аксиальный подвывих (ААП) встречается приблизительно у 25% пациентов с РА294. Средний срок продолжительности симптомов РА и диагностики ААП составил 14 лет (15 пациентов).
Клинические проявления
Жалобы и симптомы ААП приведены в табл. 11-24.
Табл. 11-24. Жалобы и симптомы при атланто-аксиальном подвывихе (15 больных с ААП)

Боль бывает локальная (верхняя часть шеи, подзатылочная область, часто в результате компрессии корешка С2) или отдаленная (в сосцевидной, затылочной, височной или лобной областях).
Рентгенологическая диагностика
Боковые обзорные шейные спондилограммы
Расстояние между атлантом и зубовидным отростком
В норме расстояние между передним краем зубовидного отростка и выступом С1 на боковой шейной спондилограмме у взрослых должно быть <4 мм. Увеличение этого расстояния говорит о возможной несостоятельности поперечной связки.
МРТ
МРТ является оптимальным способом определения причин компрессии верхней части СМ и продолговатого мозга. При этом видны положение зубовидного отростка, степень паннуса, влияние подвывиха (для того, чтобы оценить это исследование следует проводить с согнутой вперед головой).
Лечение
Следует учитывать следующую информацию:
• естественное течение: у большинства пациентов ААП прогрессирует, только у небольшого числа из них наступает стабилизация или спонтанный спондилодез. В серии при среднем сроке наблюдения в течение 4,5 лет у 45% пациентов с подвывихом 3,5-5 мм наступило его увеличение до 5-8 мм, а у 10% даже >8 мм
• наступившая миелопатия является необратимой
• чем выраженнее миелопатия, тем выше риск внезапной смерти
• при подвывихе ≥9 мм шансы обнаружения миелопатии значительно возрастают
• сопутствующее оседание черепа еще больше снижает переносимость больным ААП
• летальность и осложнения при хирургическом лечении
В каких случаях показано лечение?
• симптоматические пациенты с ААП: практически все требуют операций (в большинстве случаев проволочная фиксация С1-2).
• некоторые хирурги не оперируют больных, если max расстояние между атлантом и зубовидным отростком <6 мм
• асимптомные пациенты: спорно
• некоторые авторы считают, что хирургический спондилодез не требуется у асимптомых пациентов, если расстояние между атлантом и зубовидным отростком меньше какой-то величины. При этом рекомендации о величине этого предельного расстояния разнятся от 6 до 10 мм (наиболее часто указывается 8 мм)
• больным часто назначают ношение стабилизирующего воротника, напр., вне дома, хотя большинство признает, что воротник вероятно не обеспечивает значительной поддержки или предохранения
• NB: в некоторых случаях у пациентов с РА в результате ААП может наступить внезапная смерть, что в дальнейшем может быть ошибочно расценено как следствие сердечной аритмии и т.д. Поэтому всех асимптомных пациентов с выраженной нестабильностью (что определяется расстоянием между атлантом и зубовидным отростком) надо оперировать
Тактика
Следует или уменьшить степень подвывиха или осуществить декомпрессию верхней части СМ до того, как производить С1-2 или затылочный-С1-2 спондилодез.
Менезес оценивал степень вправляемости подвывихов с помощью системы тракции за головной обруч, совместимой с МРТ, у всех пациентов следующим образом: начальное вытяжение 2,5 кг, которое в течение нед постепенно увеличивали. В большинстве случаев вправление наступало в течение 2-3 д. Если после 7 д вправление не наступало, то подвывих, по-видимому, был невправимым. Невправимые подвывихи наблюдались только приблизительно 20% случаев (в большинстве из них зубовидный отросток располагается на 15 мм выше БЗО).
В большинстве случаев требовалась стабилизация с помощью заднего спондилодеза С1 и С2 проволокой или даже затылочной кости и С2. К последней прибегали в тех случаях, когда спондилодез сочетался с декомпрессией (ламинэктомия С1 с задним увеличением БЗО).
При невправимых подвывихах или значительной компрессии паннусом операция заднего спондилодеза проволокой не является достаточной. В этих случаях может быть показано трансоральное удаление зубовидного отростка (одонтоидэктомия). Первоначальное осуществление задней стабилизации и декомпрессии позволяет некоторым пациентам избежать второй операции, а остальным – сохранить стабильность позвоночника при осуществлении переднего доступа. Тем не менее, некоторые хирурги все же сначала производят одонтоидэктомию.
Напоминание: для того, чтобы можно было осуществить переднюю одонтоидэктомию без распила нижней челюсти, пациент должен быть способен открыть рот >25 мм.
Задний спондилодез проволокой
При РА дужка атланта ослаблена в результате эрозии и остеопороза, поэтому требуется особая осторожность, чтобы избежать ее перелома.
Летальность и осложнения
В результате наличия сопутствующего поражения других систем (легочной, сердечной, эндокринной) п/о летальность составляет 5-15%.
Хотя есть сообщение о том, что частота неудачного спондилодеза С1-2 при фиксации проволокой может достигать 50%, в большинстве случаев она ниже (возможно формирование фиброзной мозоли, что в серии больных наблюдалось в 18% случаев).
Костное сращение чаще всего не наступало в промежутке между костным трансплантатом и задней дужкой С1.
Послеоперационное ведение
Пациента можно активизировать сразу же после операции в корсете «обруч-жилет», обеспечивающем тракцию. Некоторые хирурги сначала осуществляют тракцию в течение какого-то времени до мобилизации больного. В связи с нарушенным процессом заживления при РА пациент должен быть в этом корсете до тех пор, пока на спондилограммах не наступит сращение (обычно 8-12 нед). Соннтаг контролирует наступление сращения с помощью боковых шейных спондилограмм со сгибанием и разгибанием, для чего разъединяют головной обруч и жилет.
Базилярная импрессия при ревматоидном артрите
Эрозивные изменения боковых масс С1 → оседание атланта на тело С2 с вентральным смещением С1, что приводит к уменьшению передне-заднего диаметра СМК. При этом имеется сопутствующее смещение зубовидного отростка вверх. Задняя дуга С1 часто внедряется в БЗО. Все эти изменения приводят к компрессии моста и продолговатого мозга. Дополнительным фактором является разрастание ревматоидной грануляционной ткани позади зубовидного отростка. Также определенную роль играет закупорка ВА.
Степень эрозии С1 соответствует выраженности инвагинации зубовидного отростка.
Клинические проявления
См. табл. 11-25. Оценка двигательных нарушений затруднена в связи с выраженной полиартритной дегенерацией, сопровождающейся болью. Чувствительные нарушения (не позволяют локализовать патологию): понижение вибрационной, проприоцептивной и поверхностной чувствительности.
Табл. 11-25. Жалобы и симптомы при базилярной импрессии (45 больных с ревматоидным артритом)

Политомография: во многих госпиталях в настоящее время уже нет возможности ее проведения. Лучше всего показывает костные изменения. Для определения нестабильности оптимальными являются боковые политомограммы со сгибанием и разгибанием.
Миелография (с водорастворимым КВ) с последующей КТ: также хорошо показывает костные изменения.
МРТ: оптимально показывает сдавление ствола мозга, плохо костные изменения.
Лечение.
Шейное вытяжение
Можно осуществить скобой Гарднера-Уэллса. Начинают с 3,5 кг и медленно увеличивают до 8 кг. В некоторых случаях для вправления требуется несколько нед вытяжения.
Хирургическое лечение
Вправимые случаи: задний затылочно-шейный спондилодез ± декомпрессивная ламинэктомия С1.
Невправимые случаи: требуется трансоральная резекция зубовидного отростка. Ее можно осуществить до заднего спондилодеза (пациент должен оставаться на вытяжении до второй операции).
Гринберг. Нейрохирургия
Теги:
234567 Описание для анонса:
234567 Начало активности (дата): 04.01.2014 17:12:00
234567 Кем создан (ID): 648
234567



