 15.06.2020
15.06.2020
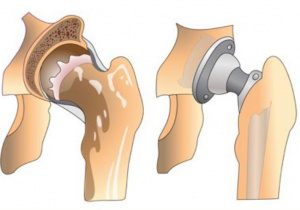
Первичное эндопротезирование тазобедренного сустава у больной с двусторонним коксартрозом при деформации бедренных костей на уровне метадиафиза
Анализ функционального состояния в процессе предоперационной подготовки позволил исследовать особенности адаптации опорно-двигательной системы и определить последовательность с необходимостью выполнения на данном этапе реконструктивного эндопротезирования левого тазобедренного сустава.
В лечении коксартроза ранних стадий используются различные варианты реконструктивных оперативных вмешательств на проксимальном отделе бедренной кости, что позволяет существенно замедлить прогрессирование патологического процесса [2, 3, 8, 10].
Однако в терминальных стадиях заболевания, когда встает вопрос о необходимости эндопротезирования тазобедренного сустава, появляются технические сложности установки бедренного компонента.
Измененная анатомия бедренной кости вследствие выполненных ранее остеотомий затрудняет ориентацию при обработке канала бедренной кости и установку ножки эндопротеза [11].
Однако, когда форма канала позволяет выполнить эндопротезирование без коррекции деформации, осуществляют имплантацию бедренного компонента часто в положении, соответствующем форме канала [4, 5]. Если деформация бедренной кости во фронтальной и сагиттальной плоскостях исключает возможность корректной и стабильной имплантации компонента, производится корригирующая остеотомия. В данных случаях возможно выполнение корригирующей остеотомии как отдельного этапа [4, 6, 7], предшествующего эндопротезированию, так и совместно с установкой ножки эндопротеза [12].
Укорачивающая остеотомия часто выполняется при эндопротезировании больных с высоким вывихом бедра для восстановления истинного центра вращения, коррекции антеверзии проксимального отдела бедра, подгонки ножки эндопротеза под форму канала, снижения избыточного давления (компрессирующих сил) на бедренный и вертлужный компоненты, а также для предупреждения развития неврологических осложнений [17].
Однако, наряду с вывихом, у таких пациентов часто имеется деформация бедра после ранее выполненных оперативных вмешательств, и укорачивающая остеотомия выполняется для исправления биомеханической оси. Описаны два основных способа укорачивающих остеотомий: остеотомия проксимального отдела бедренной кости с транспозицией большого вертела дистально [1, 16] и подвертельная остеотомия бедренной кости [14]. При использовании первого способа часто необходимо резецировать метафизарный отдел, что ставит под вопрос возможность будущих ревизионных вмешательств, к тому же велик риск образования ложного сустава транспонированного вертела. Ротационная стабильность в
зоне остеотомии зависит от конгруэнтности фрагментов бедренной кости и свойств ножки эндопротеза [9]. Если после установки бедренного компонента эндопротеза остаются явления нестабильности, то показано применение различных способов накостного остеосинтеза [15].
С этих позиций определенный интерес представляет следующее клиническое наблюдение.
Больная Т., 54 года, поступила в ФГБУ «РНЦ «ВТО» им. акад. Г.А.Илизарова» с диагнозом: двусторонний диспластический коксартороз III ст., болевой синдром. Комбинированная контрактура. Укорочение правой нижней конечности 2 см. Состояние после оперативного лечения: опорной остеотомии левой и правой бедренной кости.
Вальгусно-ротационная деформация верхней трети левой бедренной кости.
При поступлении пациентка предъявляла жалобы на боли в тазобедренных суставах, усиливающиеся при нагрузке, ограничение объема движений в суставах и хромоту при ходьбе. Болевой синдром был более выражен слева.
Больна с рождения, врожденный подвывих правого бедра. В возрасте 1 года больной было выполнено открытое вправление правого бедра. После операции жалоб на боли и уменьшение объема движений в тазобедренных суставах не предъявляла. В возрасте 35 лет больная отметила появление и постепенное увеличение интенсивности болевого синдрома с уменьшением объема движений в тазобедренных суставах.
В 1998 и 1999 году (в возрасте 40 лет) по месту жительства были выполнены корригирующие остеотомии бедренных костей. Через пять лет после операции снова отметила увеличение интенсивности болевого синдрома. С течением времени боли и хромота усиливались. В 2012 году (в возрасте 54 лет) по месту жительства было рекомендовано эндопротезирование тазобедренных суставов.
В 2013 году больная поступила в ФГБУ «РНЦ «ВТО»им. акад. Г.А. Илизарова» для оперативного лечения.
При клиническом обследовании было определено наличие комбинированных контрактур тазобедренных суставов (сгибание-разгибание 90-140°, отведение-приведение 100-80°, внутренняя-наружная ротация 0-7°), относительного укорочения правой нижней конечности 2 см, анатомического – 1 см. Справа отмечался положительный симптом Тренделенбурга. Укорочение правой нижней конечности компенсировалось подбивкой на обуви.
По данным рентгенографии признаки двустороннего артроза III ст., вальгусно-ротационной деформации в верхней трети бедренных костей, слева признаки медиализации проксимального конца дистального отломка с упором под нижний край впадины.
Признаки краниального смещения проксимального отдела бедра.
Отмечалась варусно-антекурвационная деформация верхней трети бедренной кости и антеторзия отдела бедра, расположенного проксимальнее ранее выполненной остеотомии (рис. 1).
Оценка функционального состояния по Harris hipscore исходно составила 47,5 балла. Инструментальные исследования состояния больной определили выраженное нарушение функций опорно-двигательного аппарата.
Так, результаты проведенной динамометрии выявили снижение максимальных моментов силы мышц нижних конечностей, особенно слева -– на 27,3-72 % (табл. 1).
По данным подографии выявлено увеличение в 16 раз площади траектории ОЦД (общего центра давления), что свидетельствует о неустойчивости и отсутствии стабильности в основной стойке пациентки (рис.2, а) с асимметрией нагружения стоп до 34 % (в норме– до 10 %) с опоропредпочтением правой нижней конечности (рис. 2, б).
Снижен темп ходьбы за счет болевого синдрома и уменьшения амплитуды движений в суставах нижних конечностей. На подограммах регистрируется ограничение опорной реакции конечностей и снижение рессорной функции. Как и в статике, при ходьбе сохраняется асимметрия нагружения конечностей, силовых параметров цикла шага с опоропредпочтением справа до 19 % (рис. 3). Увеличение в цикле шага периода переката через правую стопу (на 6 %) и показателя вариабельности является диагностическим критерием преимущественного поражения левой нижней конечности с сохранением компенсаторных механизмов локомоторного аппарата.
После клинико-рентгенологического обследования, основываясь на результатах дополнительных методов исследования (опоропредпочтение правой нижней конечности) и интенсивности болевого синдрома, было принято решение о целесообразности на данном этапе эндопротезирования левого тазобедренного сустава, несмотря поражение обоих суставов и относительное укорочение правой нижней конечности. Учитывая наличие деформации, исключающей возможность установки бедренного компонента, после предоперационного планирования определены показания к восстанавливающей остеотомии бедренной кости.
В клинике РНЦ «ВТО» им. акад. Г.А. Илизарова выполнено тотальное бесцементное эндопротезирование левого тазобедренного сустава, восстанавливающая остеотомия бедра в верхней трети.
После установки вертлужного компонента произведена косая остеотомия бедренной кости на уровне вершины деформации.
Произведена обработка рашпилями канала бедра до заклинивания с учетом наличия проксимального фрагмента. Затем рашпилями обработан канал проксимального фрагмента.
При пробной имплантации рашпиля отмечался неудовлетворительный контакт фрагментов бедренной кости в зоне остеотомии.
Чтобы добиться конгруэнтности, выполнена экономная резекция торцевых поверхностей бедренной кости. При повторной имплантации пробного рашпиля клинически и рентгенологически контакт фрагментов удовлетворительный, ось сегмента правильная. Ножка установлена по принципу «плотной посадки», контакт в зоне остеотомии хороший, признаков ротационной нестабильности не выявлено. Стабильная фиксация фрагментов бедренной кости после установки бедренного компонента эндопротеза прямоугольного сечения позволила отказаться от использования дополнительных средств фиксации.
Через 13 дней после операции (перед выпиской из стационара) оценка функционального результата по Harris hip score увеличилась на 34 % и составила 63,7 балла. Изменение оценки обусловлено снижением интенсивности болевого синдрома, повышением повседневной активности пациента и качества жизни.
По данным рентгенологического исследования (рис. 4) положение всех компонентов эндопротеза правильное, стабильное, большой вертел на уровне центра ротации сустава, биомеханическая ось бедра правильная.
При контрольном обследовании перед выпиской через 13 дней после оперативного лечения отмечено увеличение в статике устойчивости и стабильности в основной стойке – площадь траектории ОЦД уменьшилась в 10 раз до значений нормы. Точка восьмеркообразного перекреста ОЦД расположена по центру оси координат и смещена кпереди (рис. 5), что свидетельствует об отсутствии асимметрии при ходьбе с использованием дополнительных средств опоры.
Таким образом, анализ литературных данных показывает необходимость восстановления биомеханической оси в сложных случаях первичной артропластики тазобедренного сустава. Комплексный анализ функционального состояния больной с применением инструментальных методов до операции позволил провести рациональное планирование реконструктивного эндопротезирования у больной с деформацией бедренной кости после ранее выполненных корригирующих остеотомий. Правильность избранной тактики лечения клинически подтверждается снижением интенсивности болевого синдрома, повышением опороспособности конечности. Инструментально (по данным подографии) – уменьшением до нормальных значений площади траектории ОЦД с отсутствием асимметрии нагружения стоп при ходьбе с использованием дополнительных средств опоры.
ЛИТЕРАТУРА
1.Волокитина Е. А., Колотыгин Д. А. Эндопротезирование тазобедренного сустава и чрескостный остеосинтез аппаратом Илизарова после опорных остеотомий // Травматология и ортопедия России. 2008. No 1 (47). С. 82-89.
Volokitina EA, Kolotygin DA. Endoprotezirovanie tazobedrennogo sustava i chreskostnyi osteosintez apparatom Ilizarova posle opornykh osteotomii [Replacemen tof the hip and transosseous osteosynthesis with the Ilizarov fixator after support osteotomies]. Travmatologiia i ortopediia Rossii. 2008;(1/47/):82-89.
2.Илизаров Г. А., Самчуков М. Л. Реконструкция бедренной кости по Илизарову в лечении деформирующего артроза тазобедренного сустава // Ортопедия, травматология и протезирование. 1988. No 6. С. 10-13.
Ilizarov GA, Samchukov ML. Rekonstruktsiia bedrennoi kosti po Ilizarovu v lechenii deformiruiushchego artroza tazobedrennogo sustava [Reconstruction of the femur by the Ilizarov method in the treatment of arthrosis deformans of the hip joint]. Ortop Travmatol Protez. 1988 Jun;(6):10-13.
3.Реконструктивно-восстановительная хирургия тазобедренного сустава / Н. И. Кулиш, В. Т. Мыхайлив, В. А. Танькут, В. А. Филлипенко. Львов : Свит, 1990. 136 с.
Kulish NI, Mykhailiv VT, Tan'kut VA, Fillipenko VA. Rekonstruktivno-vosstanovitel'naia khirurgiia tazobedrennogo sustava [Reconstructive-and-restorative surgery of the hip]. L'vov: Svit, 1990. 136 s.
4.Тихилов Р. М., Шаповалов В. М. Сложные случаи первичной артропластики тазобедренного сустава : рук. / под ред. Р. М. Тихилова. СПб.,2008. Гл. 7. С 215-233.
Tikhilov RM, Shapovalov VM. Slozhnye sluchai pervichnoi artroplastiki tazobedrennogo sustava: rukovodstvo. Pod red. RM. Tikhilova [Difficult cases of the hip primary arthroplasty: a manual. Ed. RM. Tikhilov]. SPb., 2008. Gl. 7. S. 215-233.
5.Тотальное эндопротезирование тазобедренного сустава у пациентов, перенесших остеотомию проксимального отдела бедренной кости / В. И. Нуждин, В. В. Троценко, П. А. Ерохин, О. А. Кудинов, Д. Б. Аюшеев, Ю. Г. Хоранов, А. А. Шумский // Вестн. травматологии и ортопедии им. Н. Н. Приорова. 2007. No 3. С. 72-79.
Nuzhdin VI, Trotsenko VV, Erokhin PA, Kudinov OA, Aiusheev DB, Khoranov IuG, Shumskii AA. Total'noe endoprotezirovanie tazobedrennogo sustava u patsientov, perenesshikh osteotomiiu proksimal'nogo otdela bedrennoi kosti [Total replacement of the hip in patients after osteotomy of proximal femur]. Vestn Travmatol Ortop im NN. Priorova. 2007;(3):72-79.
6.Эндопротезирование при ранениях, повреждениях и заболеваниях тазобедренного сустава : рук. для врачей / В. К. Николенко, Б. П. Буряченко, Д. В. Давыдов, М. В. Николенко. М.: Медицина, 2009. 356 с.
7.Nikolenko VK, Buriachenko BP, Davydov DV, Nikolenko MV. Endoprotezirovanie pri raneniiakh, povrezhdeniiakh i zabolevaniiakh tazobedrennogo sustava : ruk. dlia vrachei [Arthroplasty for wounds, injuries and diseases of the hip: a guide for physicians]. M: Meditsina,
2009. 356 s.
8.Berry D.J. Total hip arthroplasty in patients with proximal femoral deformity // Clin. Orthop Relat. Res. 1999. No.362. P. 262-72.
Berry DJ. Total hip arthroplasty in patients with proximal femoral deformity. Clin Orthop Relat Res. 1999 Dec;(369):262-72.
9.Cementless total hip arthroplasty in patients with severely dysplastic hips and a previous Schanz osteotomy of the femur / A. Eskelinen, V. Remes, P. Ylinen, I. Helenius, K. Tallroth, T. Paavilainen //Acta Orthop. 2009. Vol. 80, No. 3. P. 263–269.
Eskelinen A, Remes V, Ylinen P, Helenius I, Tallroth K, Paavilainen T. Cementless total hip arthroplasty in patients with severely dysplastic hips and a previous Schanz osteotomy of the femur: techniques, pitfalls, and long-term outcome. Acta Orthop. 2009 Jun; 80(3):263-9. doi: 10.3109/17453670902967273.
10.Cementless total hip arthroplasty with modified oblique femoral shortening osteotomy in Crowe type IV congenital hip dislocation/ Ö.I. Kılıçoğlu, M. Türker, T. Akgül, O. Yazicioğlu // J. Arthroplasty. 2013. Vol. 28, No. 1. P.117-125.
Kılıçoğlu ÖI, Türker M, Akgül T, Yazicioğlu O. Cementless total hip arthroplasty with modified oblique femoral shortening osteotomy in Crowe Type IVcongenital hip dislocation. J Arthroplasty. 2013 Jan;28(1):117-125. doi: 10.1016/j.arth.2012.06.014.
11.Ilizarov hip reconstruction for the late sequelae of infantile hip infection /S.R. Rozbruch, D. Paley, A. Bhave, J.E. Heizenberg // J.Bone Joint Surg. (Am). 2006. Vol. 87, No. 5. P.1007-1018.
Rozbruch SR, Paley D, Bhave A, Heizenberg JE. Ilizarov hip reconstruction for the late sequelae of infantile hip infection. J Bone Joint Surg Am. 2005 May;87(5):1007-18.
12.Cementless femoral reconstruction in patients with proximal femoral deformity / S.M. Mortazavi, C. Restrepo, P.J. Kim, J. Parvizi, W.J. Hozack // J. Arthroplasty. 2011. Vol. 26, No. 3. P.354-359.
Mortazavi SM, Restrepo C, Kim PJ, Parvizi J, Hozack WJ. Cementless femoral reconstruction in patients with proximal femoral deformity. J Arthroplasty. 2011 Apr;26(3):354-9. doi: 10.1016/j.arth.2010.09.002.
13.Papagelopoulos P.J., Parvizi J., Sim F.H. Surgical Treatment of Hip Arthritis. In: Hozack W., Parvizi J., Bender B. Surgical Treatment of Hip Arthritis: Reconstruction, Replacement, and Revision. 1st Edition. Saunders, 2009 P.188-195. ISBN: 9781416058984
Papagelopoulos PJ, Parvizi J, Sim FH. Surgical Treatment of Hip Arthritis. In: Hozack W, Parvizi J, Bender B. Surgical Treatment of Hip Arthritis:Reconstruction, Replacement, and Revision. 1st Edition. Saunders, 2009:188-195. ISBN: 9781416058984.
14.Park Y.S., Moon Y.W., Lim S.J. Revision total hip arthroplasty using a fluted and tapered modular distal fixation with and without extended trochanteric osteotomy. // J. Arthroplasty. 2007. Vol. 22, No. 7. P. 993-998.
Park YS, Moon YW, Lim SJ. Revision total hip arthroplasty using a fluted and tapered modular distal fixation with and without extended trochanteric osteotomy. J Arthroplasty. 2007 Oct;22(7):993-9.
15.Total hip arthroplasty for Crowe developmental displasia/Y. Hasegawa, T. Iwase, T. Kanoh, T. Seki, A. Matsuoka // J. Arthroplasty. 2012. Vol. 27, No. 9. P. 1629-1635.
Hasegawa Y, Iwase T, Kanoh T, Seki T, Matsuoka A. Total hip arthroplasty for Crowe type IV developmental dysplasia. J Arthroplasty. 2012 Oct;27(9):1629-35. doi: 10.1016/j.arth.2012.02.026.
16.Total hip arthroplasty requiring subtrochanteric osteotomy for developmental hip displasia/T.L. Bernasek, G.J. Haidukewych, K.A. Gustke, O. Hill, M. Levering // J. Arthroplasty. 2007. Vol. 22, No. 6. Suppl. 2. P. 145-150.
Bernasek TL, Haidukewych GJ, Gustke KA, Hill O, Levering M. Total hip arthroplasty requiring subtrochanteric osteotomy for developmental hip dysplasia:5- to 14-year results. J Arthroplasty. 2007 Sep;22(6 Suppl 2):145-50.
17.Thorup B., Mechlenburg I., Soballe K. Total hip replacement in the congenitally dislocated hip using the Paavilainen technique // Acta Orthop. 2009. Vol. 80, No. 3. P. 259–262.
Thorup B, Mechlenburg I, Soballe K. Total hip replacement in the congenitally dislocated hip using the Paavilainen technique: 19 hips followed for 1.5-10 years. Acta Orthop. 2009 Jun;80(3):259-62. doi: 10.3109/17453670902876789.
18.A new technique of subtrochanteric shortening in total hip replacement for Crowe type 3 to 4 dysplasia of the hip / E. Togrul, C. Ozkan, A. Kalaci, M. Gülşen // J. Arthroplasty. 2010. Vol. 25, No. 3. P. 465-470.
Togrul E, Ozkan C, Kalaci A, Gülşen M. A new technique of subtrochanteric shortening in total hip replacement for Crowe type 3 to 4 dysplasia of the hip.J Arthroplasty. 2010 Apr;25(3):465-70. doi: 10.1016/j.arth.2009.02.023.
1. Чегуров Олег Константинович – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, заведующий лабораторией реконструктивного эндопротезирования и артроскопии, д. м. н.
2. Камшилов Борис Викторович – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, заведующий травматолого-ортопедическим отделением No 7, к. м. н.
3. Колотыгин Денис Анатольевич – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, научный сотрудник лаборатории реконструктивного эндопротезирования и артроскопии, врач травматолог-ортопед, к. м. н.
4. Тряпичников Александр Сергеевич – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, аспирант.
5. Долганова Тамара Игоревна – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, ведущий научный сотрудник лаборатории функциональных исследований, д. м. н.
6. Щурова Елена Николаевна – ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, заведующая лабораторией функциональных исследований, д. б.
Теги: коксартроз
234567 Начало активности (дата): 15.06.2020 15:24:00
234567 Кем создан (ID): 989
234567
Похожие статьи
Рентгенологическая оценка сагиттальных позвоночно-тазовых взаимоотношений у больных с деформирующим артрозом тазобедренных суставовРентген на дому 8 495 22 555 6 8
Сравнение эффективности применения комплексов лечебных физических упражнений при коксартрозе и после эндопротезирования тазобедренного сустава
Хирургическое лечение асептического некроза головки бедренной кости у детей
Персонализированные аспекты развития идиопатического коксартроза



