 10.06.2020
10.06.2020
Артроскопические технологии лечения больных с нестабильностью коленного сустава
По данным литературы, повреждения связок коленного сустава составляют от 50 до 75 % всех травм суставов
Актуальность.
По данным литературы, повреждния связок коленного сустава составляют от 50 до 75 % всех травм суставов (В.В. Никитин, 1985; С.Г. Гиршин, 1993; Охотский В.П. и соавт., 2000), а повреждение передней крестообразной связки (ПКС) составляет 33-92% от повреждений связок коленного сустава. Из всех травм коленных суставов, сопровождающихся гемартрозом, в 10-65 % случаев в последствии диагностируется повреждение ПКС [8].До настоящего времени широко применяются аутопластические технологии [8, 10, 12] с использованием трансплантата из собственной связки надколенника (ВТВ) и имеют право на существование методики с использованием различных синтетических материалов.
Эндопротезирование ПКС синтетическими имплантатами из полиэстера производства фирмы LARS позволяют, по данным литературы, максимально быстро вернуться пациентам к прежнему уровню физической активности. При лечении пациентов с хронической нестабильностью коленного сустава применяют свободный трансплантат из сухожилия прямой головки четырехглавой мышцы бедра с костным блоком из верхнего полюса надколенника [4, 5].
Успех хирургического лечения пациентов с повреждением ПКС определяют качество трансплантата, его положение в каналах и способ фиксации, препятствующий перерастяжению и обеспечивающий достаточную прочность, необходимую для ранней реабилитации больных.
МАТЕРИАЛ И МЕТОДЫ
Работа основана на опыте лечения 182 пациентов(128 мужчин и 54 женщины) в возрасте от 16 до 54 лет с нестабильностью коленного сустава как следствия повреждения ПКС, лечившихся в РНЦ «ВТО» имени академика Г.А. Илизарова с 2008 г. по настоящее время.
Клиническое обследование больных с нестабильностью коленного сустава включало анамнез травмы, жалобы, данные ортопедического статуса. Для диагностики повреждений анатомических структур коленного сустава большую роль играет механизм травмы. По данным литературы, преобладают неконтактные механизмы травмы [11], а именно, вальгусное отклонение голени с ее пронацией, варусное отклонение голени с ее внутренней ротацией (супинацией) и «фантом – стопа». Повреждение ПКС происходит также в результате контактного механизма травмы – удара по области коленного сустава, по бедру и голени.
Неконтактный механизм повреждения (ротационный механизм при фиксированной стопе) отметили 65% больных, контактный (удар по задненаружной поверхности коленного сустава) – 35 % пациентов.
После травмы все пациенты обращались в медицинские учреждения по месту жительства, и 63% больным была выполнена пункция коленного сустава с получением геморрагического содержимого полости коленного сустава. Временная иммобилизация задней гипсовой лонгетой либо брейсом была применена в 96% случаев.
При поступлении 149 (88 %) пациентов предъявляли жалобы на периодические боли в области коленного сустава, его нестабильность. Одиннадцать (12 %) пациентов жаловались на эпизодическое подворачивание голени при опоре на пораженную конечность с возможным в последующем гемартрозом коленного сустава.
При клиническом осмотре у всех больных отмечены положительные симптомы Lachman, «переднего выдвижного ящика» различной степени его выраженности, в 81 % случаев положительный симптом Pivot Shift и у 64 % пациентов – положительный Jerk тест.
Движения в коленном суставе у всех больных были в полном объеме, а степень атрофии мышц бедра (нижней его трети) зависела, как правило, от давности травмы.
Стандартная обзорная рентгенография коленного сустава при повреждении связочного аппарата коленного сустава не является информативной, поэтому с целью верификации диагноза всем больным было выполнена магнитно-резонансная томография (МРТ) коленного сустава.
В 23 % случаев была применена диагностическая артроскопия как предварительный этап с целью определения степени повреждения структур коленного сустава, в том числе ПКС и определения показаний для ее реконструкции.
С 2008 года в травматолого-ортопедическом отделении No 6 РНЦ «ВТО» имени акад. Г.А. Илизарова применяется технология транстибиальной артроскопической реконструкции ПКС с использованием систем фиксации RigidFix и Biointrafix, которая отличается простой техникой установки фиксаторов при помощи универсальной рамки-направителя, обеспечивает эффект пресс-фит с целью профилактики развития эффекта «дворника» и Bungee эффекта.
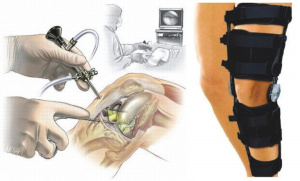
Операции проводили под спинальной анестезией, первоначально выполняя диагностический этап артроскопии с целью определения повреждений структур полости коленного сустава (рис. 1).
При выявлении сопутствующих повреждений менисков выполняли парциальную их резекцию, хрящаабразивную артропластику.
Анатомическую культю поврежденной ПКС иссекали шейвером с последующей подготовкой анатомических мест прикрепления связки и создания условий для визуализации при формировании внутрикостных туннелей большеберцовой и бедренной костей.
С целью профилактики развития «impingement»синдрома как результата давления латерального мыщелка бедренной кости при анатомическом узком межмыщелковом пространстве бедренной кости в 17% случаев пластика ПКС сочеталась с «notch – plasty».
Забор сухожилий полусухожильной и тонкой мышц бедра (m. semitendinosis и m. gracilis – hamstring) выполняли из вертикального (или горизонтального) разреза длиной 2-3 см ниже антеро-медиального артроскопического портала и медиальнее бугристости большеберцовой кости с последующим формированием трансплантата ПКС (рис. 2).
Формирование сквозного большеберцового туннеля осуществляли при помощи большеберцового направителя с заранее установленным углом 55-60°, внутрисуставную часть которого вводили в полость сустав через антеро-медиальный портал.
Маркировочные деления на внесуставной ножке, установленной на 1,0-1,5 см медиальнее бугристости большеберцовой кости, позволяли определить длину формируемого большеберцового туннеля. В медиальном мыщелке большеберцовой кости сквозной туннель формировали канюлированным сверлом по направляющей спице с обязательным видеоконтролем.
При формировании «слепого» бедренного туннеля использовали бедренный направитель, штыкообразный конец которого устанавливали в положении «over – the – top – position» (рис. 3).
После установки рамки-направителя Rigid-Fix и засверливания направляющих троакаров в ранее сформированном канале в латеральном мыщелке бедренной кости рамку–направитель удаляли с проверкой правильности засверливания направляющих троакаров по потоку внутрисуставной жидкости из них либо визуально под контролем артроскопа.
Концы нити, прошивающие ST аутотрансплантат ПКС, продевали в ушко спицы и выводили кнаружи на бедре путем тяги «снизу – вверх» через большеберцовый – бедренный туннель. Фиксацию ST аутотрансплантата в бедренном канале осуществляли нами с помощью толкателя по направляющим троакарам.
При натяжении ST аутотрансплантата ПКС устанавливали в тибиальный туннель гильзу и фиксировали винтом, размер которого в системе Biointrafix зависел от размера туннеля, обеспечивая 360° плотного контакта трансплантата со стенками костного канала.
На раны накладывали косметические швы, асептические повязки
В раннем послеоперационном периоде с целью фиксации коленного сустава применяли экстензионный тутор, в последующем с целью профилактики контрактуры коленного сустава рекомендовали использование функциональных ортезов с боковыми шарнирными механизмами, позволяющими дозированно регулировать движения в суставе.
С целью купирования болевого синдрома до трех суток после оперативного пособия пациентам назначались обезболивающие препараты, все пациенты получали курс антибиотикотерапии.
По данным литературы [9], частота тромбоза глубоких вен нижних конечностей при больших оперативных пособиях на крупных суставах достигает 40-60 %, в 10-20 % клинических наблюдений тромбы нарастают по направлению к проксимальным отделам и в 1-5 % случаев возникает тромбоэмболия легочной артерии с летальным исходом [2]. Поэтому, согласно Российским клиническим рекомендациям [3] и рекомендациям Американской коллегии торакальных специалистов (АССР), профилактику венозных тромбоэмболий мы проводили в течение 30-35 дней.
Всем пациентам после операции проводилось ультразвуковое ангиосканирование сосудов обеих нижних конечностей для исключения венозного тромбоза и применение декомпрессирующих чулок, возвышенного положения нижних конечностей и антикоагулянтов являлось обязательной мерой профилактики тромбоза глубоких вен нижних конечностей.
До настоящего времени в клинической практике с целью профилактики тромбоэмболических осложнений применяют низкомолекулярные гепарины и варфарин, требующие контроля международного нормализованного отношения (МНО) с целью коррекции дозировки препарата и имеющие определенные недостатки (необходимость в подкожных инъекциях, взаимодействие их с другими лекарственными средствами, определенные трудности организации применения в амбулаторных условиях).
Всем пациентам через 6-8 часов после операции назначался ривароксабан дозировкой 10 мг 1 раз в сутки, эффективность и безопасность которого доказана в клинических исследованиях [1, 6, 7].
Нами не отмечены клинические значимые случаи тромбоза глубоких вен голени и не получено ни одного серьезного кровотечения, а отсутствие необходимости в постоянном контроле показателей крови явилось неоспоримым преимуществом препарата при его применении в амбулаторных условиях, особенно для пациентов, проживающих в территориально отдаленных районах.
Большое значение для восстановления функции сустава имеет раннее назначение лечебной гимнастики, массажа и физиотерапии. После операции инструкторы ЛФК обучали пациентов стандартной реабилитационной программе, включающей изометрические сокращения мышц, пассивную мобилизацию надколенника, активные движения стопой. С целью разработки движений в коленном суставе, профилактики развития артрофиброза рекомендовались упражнения с открытой кинематической цепью, в том числе с отягощением. При достижении угла сгибания в коленном суставе 90° (3-4 недели после операции) назначались упражнения с закрытой кинематической цепью.
Со второго дня после операции пациенты ходили при помощи двух костылей с постепенным переходом к полной нагрузке на оперированную конечность к 14 дню после оперативного пособия. Восстановление опорной и локомоторной функции нижней конечности происходит, как правило, через 8-10 месяцев.
Стандартная реабилитационная программа корректировалась в зависимости от технических особенностей самого оперативного пособия и биомеханических параметров ходьбы, которые оценивали по данным подографии. Критерием положительной динамики являлась длительность двухопорного периода цикла шага и величина переднего толчка. У 80,4 % пациентов к 5-6месяцам после аутопластической реконструкции ПКС двуопорный период шага данный показатель уменьшался до 0,10 сек., а величина переднего толчка превышала значения интактной конечности, что являлось хорошим прогностическим критерием. Если длительность двуопорного периода шага была более 0,10 сек., а величина переднего толчка была снижена (составляла менее 70% от значений интактной конечности), пациент пользовался дополнительными средствами опоры при ходьбе на длительные расстояния, и требовалась коррекция реабилитационного процесса. Фиксация коленного сустава функциональным ортезом с боковыми шарнирными механизмами целесообразна в течение 6-7 недель с последующим применением спортивного брейса до одного года после операции.Отдаленные результаты лечения оценивали с учетом субъективных ощущений и степени функционального восстановления коленного сустава по 100-балль-ной шкале Lysholm и оценочным критериям IKDC.
У 171 больного (94,5 %) были получены хорошие и удовлетворительные функциональные результаты лечения, пациенты были удовлетворены функцией оперированного коленного сустава и отметили высокую физическую активность (степень А).
В качестве примера приводим клинические наблюдения.
Больная Б., 48 лет. При поступлении жалобы на болив области правого коленного сустава, его нестабильность.
Из анамнеза – бытовая травма. Лечение консервативное– без эффекта. При поступлении ходила без дополнительных средств опоры, хромая на правую нижнюю конечность, контуры коленного сустава сглажены, положительные симптомы Лахмана, «переднего выдвижного ящика» и Pivot Shift. Выполнено оперативное вмешательство – транcтибиальная ST–реконструкция ПКС по эндоскопической технологии Mitek Rigid – Fix с использованием аутотрансплантата из m. gracilis и m. semitendinosis, тибиальный и бедренные каналы – 8 мм (рис. 4)
На контрольном осмотре через 1,5 года после операции больной жалоб не предъявлял, сустав стабилен, движения в коленном суставе в полном объеме с достаточной мышечной силой, походка правильная (рис. 7).
ЗАКЛЮЧЕНИЕ
Повреждения коленного сустава многообразны, поэтому комплексное предоперационное обследование пациентов, включающее выполнение не только стандартного клинико-рентгенологического обследования пациентов, но и применение МРТ позволило более четко визуализировать повреждения структур полости коленного сустава. Внедрение современной технологии транстибиальной артроскопической реконструкции передней крестообразной связки (ПКС) с использованием систем фиксации RigidFix и Biointrafix и разработка системы комплексной реабилитации пациентов в послеоперационном периоде позволило добиться в 94,5 % случаев хороших и удовлетворительных функциональных результатов лечения, что позволяет нам рекомендовать применение данной технологии как наиболее эффективной и обеспечивающей полноту реабилитации.
1.Гарячий Є.В, Литовченко В.О., Березка М.І. Профілактика тромбоемболічних ускладнень у постраждалих з політравмою // Ортопедия, травматология и протезирование. 2010. No 4. С. 65–67.
Gariachii ЄV, Litovchenko VO, Berezka MІ. Profіlaktika tromboembolіchnikh uskladnen' u postrazhdalikh z polіtravmoiu [Prevention of
thromboembolic complications in the injured with polytrauma]. Ortop Travmatol Protez. 2010;(4):65–67. 2.Загородний Н. В. Применение ривароксабана в ортопедии (по результатам исследований RECORD) // Эффективная фармакотерапия. Ревматология. Травматология. Ортопедия. 2011. No 2. С. 6–10.
Zagorodnii NV. Primenenie rivaroksabana v ortopedii (po rezul'tatam issledovanii RECORD) [The use of Rivaroxaban in orthopaedics (by the results of RECORD studies)]. Effektivnaia farmakoterapiia. Revmatologiia. Travmatologiia. Ortopediia. 2011;(2):6–10.
3.Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений : утв. совещанием экспертов 27.11.2009 // Флебология. 2010. Т. 4, No 2-1. С. 4-37.
Rossiiskie klinicheskie rekomendatsii po diagnostike, lecheniiu i profilaktike venoznykh tromboembolicheskikh oslozhnenii: utv. soveshchaniemekspertov 27.11.2009 [Russian Clinical Recommendations for Diagnosis, Treatment, and Prevention of Venous Thromboembolic Complications: Approved by the Expert Meeting on November 29, 2009]. Flebologiia. 2010;4(2-1):4-37.
4.Анатомо-биомеханическое обоснование и преимущества использования для артроскопического замещения передней крестообразной связки коленного сустава свободного трансплантата из сухожилия прямой головки четырехглавой мышцы бедра / П.А. Скороглядов, Г.Д. Лазишвили, М.Н. Березенко, Н.В. Челнокова, И.В. Храменкова // Актуальные проблемы клинической медицины : сб. науч. работ науч.-практ. конф. М., 2006. С. 45-46.
Skorogliadov PA, Lazishvili GD, Berezenko MN, Chelnokova NV, Khramenkova IV. Aktual'nye problemy klinicheskoi meditsiny: sb. nauch. rabotnauch.-prakt. konf [Actual Problems of Clinical Medicine: Collection of scientific works of Scientific-and-Practical Conference]. M, 2006:45-46.
5.Осложнения при артроскопическом аутопластическом замещении передней крестообразной связки коленного сустава / П.А. Скороглядов, Г.Д. Лазишвили, В.Э. Дубров, А.Б. Бут-Гусаим, И.В. Храменкова // Вестн. травматологии и ортопедии им. Н.Н.Приорова. 2006. No 4. С. 48-52.
Skorogliadov PA, Lazishvili GD, Dubrov VE, But-Gusaim AB, Khramenkova IV. Oslozhneniia pri artroskopicheskom autoplasticheskom zameshcheniiperednei krestoobraznoi sviazki kolennogo sustava [Complications of arthroscopic autoplastic replacement of the anterior cruciate ligament of the knee]. Vestn Travmatol Ortop im. N.N. Priorova. 2006;(4):48-52.
6.Stabilization of inter- and subtrochanteric femoral fractures with the PFNΑ® / O. Büttner, S. Styger, P. Regazzoni, N. Suhm // Oper. Orthop. Traumatol. 2011. Vol. 23, No 5. P. 357-74.Büttner O, Styger S, Regazzoni P, Suhm N. Stabilization of inter- and subtrochanteric femoral fractures with the PFNΑ®]. Oper Orthop Traumatol. 2011;23(5):357-74.
7.Oral thromboprophylaxis in pelvic trauma: a standardized protocol/ M.D. Godoy, K.V. Iserson, A. Cid, J.A. Vazquez // J. Emerg. Med. 2012. Vol. 43, No 4. P. 612-617.Godoy MD, Iserson KV, Cid A, Vazquez JA. Oral thromboprophylaxis in pelvic trauma: a standardized protocol. J Emerg Med. 2012;43(4):612-7.
8.Fu F.H. A long journey to be anatomic / F.H. Fu, J. Karlsson // Knee Surg. Sports Traumatol. Arthrosc. 2010. Vol. 18, No 9. P. 1151-3.
Fu FH, Karlsson J. A long journey to be anatomic. Knee Surg Sports Traumatol Arthrosc. 2010;18(9):1151-3.
9.Prevention of venous thromboembolism: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition) / W.H. Geerts, D. Bergquist, G.F. Pineo, J.A. Heit, C.M. Samama, C.W. Colwell; American College of Chest Physicians // Chest. 2008. Vol. 133, Suppl. No 6. P. 381S-453S. Geerts WH, Bergquist D, Pineo GF, Heit JA, Samama CM, Colwell CW; American College of Chest Physicians. Prevention of venous thromboembolism:American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest. 2008;133(6 Suppl):381S-453S.
10.Nonanatomic tunnel position in traditional transtibial single-bundle anterior cruciate ligament reconstruction evaluated by three-dimensional computed tomography / S. Kopf, B. Forsythe, A.K. Wong, S. Tashman, W. Anderst, J.J. Irrgang, F.H. Fu // J. Bone Joint Surg. Am. 2010. Vol. 92, No 6. P. 1427-31.
Kopf S, Forsythe B, Wong AK, Tashman S, Anderst W, Irrgang JJ, Fu FH. Nonanatomic tunnel position in traditional transtibial single-bundleanterior cruciate ligament reconstruction evaluated by three-dimensional computed tomography. J Bone Joint Surg Am.
2010;92(6):1427-31.
11.Biomechanical analysis of anterior cruciate ligament injury mechanisms: three-dimensional motion reconstruction from video sequences / T. Krosshaug, J.R. Slauterbeck, L. Engebretsen, R. Bahr // Scand. J. Med. Sci. Sports. 2007. Vol. 17, No 5. P. 508-19. Krosshaug T, Slauterbeck JR, Engebretsen L, Bahr R. Biomechanical analysis of anterior cruciate ligament injury mechanisms: threedimensional
motion reconstruction from video sequences. Scand J Med Sci Sports. 2007;17(5):508-19.
12.Regeneration of the hamstring tendons after harvesting for arthroscopic anterior cruciate ligament reconstruction: a histological study in 11 patients / K. Okahashi, K. Sugimoto, M. Iwai, M. Oshima, M. Samma, Y. Fujisawa, Y. Takakura // Knee Surg. Sports Traumatol. Arthrosc. 2006. Vol. 14, No 6. P. 542-5.Okahashi K, Sugimoto K, Iwai M, Oshima M, Samma M, Fujisawa Y, Takakura Y. Regeneration of the hamstring tendons after harvesting for arthroscopic anterior cruciate ligament reconstruction: a histological study in 11 patients. Knee Surg Sports Traumatol Arthrosc. 2006;14(6):542-5.
Сведения об авторах:
1.Карасева Татьяна Юрьевна – ФБГУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, ведущий научный сотрудник лаборатории реконструктивного эндопротезирования и артроскопии, к. м. н.;
2.Карасев Евгений Анатольевич – ФБГУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, научный сотрудник лаборатории реконструктивного эндопротезирования и артроскопии, к. м. н
Теги: коленный сустав
234567 Начало активности (дата): 10.06.2020 17:35:00
234567 Кем создан (ID): 989
234567 Ключевые слова: артроскопия, коленный сустав, передняя крестообразная связка, повреждения, реконструкция, реабилитация
12354567899
Похожие статьи
Комплексная диагностика повреждений голеностопного суставаРентген на дому 8 495 22 555 6 8
Вклад 3D-визуализации в хирургию позвоночника
Лечение вывиха надколенника различной этиологии в сочетании с сопутствующей патологией
Мышцы бедра



