ГЛАВА 20 ОБЩИЕ ВОПРОСЫ РЕАНИМАТОЛОГИИ
20.1. ВОПРОСЫ ТЕРМИНОЛОГИИ
Терминальное состояние определяется как пограничное состояние между жизнью и смертью, когда в силу различных причин происходит столь выраженное нарушение функционирования основных жизненных систем, что сам организм пострадавшего или больного человека не в состоянии справиться с этими нарушениями и без вмешательства извне неизбежно заканчивается смертью. Причины, приводящие к развитию терминального состояния, многообразны и могут быть по характеру как острыми, внезапными (утопление, поражение электрическим током и др.), так и сравнительно постепенными (тяжелые, длительные заболевания в финальной стадии).
Реаниматология - наука об оживлении (re - вновь, аттаге - оживлять), изучающая вопросы этиологии, патогенеза и лечения терминальных состояний, а также постреанимационной болезни.
Реанимация - это непосредственно процесс оживления организма при проведении специальных реанимационных мероприятий (Неговский В.А.,1975). В настоящее время в большинстве стран принят термин «сердечно-легочная реанимация» (cardiopulmonary resuscitation - CPR), или «сердечно-легочная и церебральная реанимация» (cardiopulmonary-cerebral resuscitation Сафар П., 1984).
Любое терминальное состояние, вне зависимости от первопричины характеризуется критическим уровнем расстройств основ жизнедеятельности организма: дыхания, ССС, метаболизма и т.д., вплоть до полной остановки работы сердца. В его развитии выделяют следующие стадии: преагональное состояние, терминальную паузу (отмечается не всегда), агонию и клиническую смерть. Наступающая вслед за клинической смертью биологическая смерть представляет собой необратимое состояние, когда оживление организма как целого уже невозможно.
Преагональное состояние. Сознание резко угнетено или отсутствует. Кожные покровы бледные или цианотичные. АД прогрессивно снижается вплоть до нуля, пульс на периферических артериях отсутствует, но еще сохранен на сонных и бедренных артериях. На первоначальных этапах отмечается тахикардия, с последующим переходом в брадикардию. Дыхание быстро переходит из тахи- в брадиформу. Нарушаются стволовые рефлексы, могут появиться патологические. Тяжесть состояния быстро усугубляется нарастающим кислородным голоданием и тяжелыми метаболическими нарушениями. Особо следует подчеркнуть центральный генез вышеуказанных нарушений.
Терминальная пауза бывает не всегда. Клинически проявляется остановкой дыхания и преходящими периодами асистолии от 1-2 до 10-15 с.
Агония. Этот этап является предшественником смерти и характеризуется последними проявлениями жизнедеятельности организма. В этом периоде умирания прекращается регуляторная функция высших отделов головного мозга и управление процессами жизнедеятельности, начинает осуществляться на примитивном уровне под контролем бульбарных центров. Это может вызвать кратковременную активацию жизнедеятельности: некоторый подъем АД, кратковременное появление синусового ритма, иногда отмечаются проблески сознания, однако обеспечить полноценность дыхания и работы сердца эти процессы не могут, и очень быстро наступает следующий этап - этап клинической смерти.
Клиническая смерть - обратимый этап умирания, переходный период между жизнью и смертью. На данном этапе прекращается деятельность сердца и дыхания, полностью исчезают все внешние признаки жизнедеятельности организма, но гипоксия еще не вызвала необратимых изменений в органах и системах, наиболее к ней чувствительных. Данный период, за исключением редких и казуистических случаев, в среднем продолжается не более 3-4 мин, максимум 5-6 мин (при исходно пониженной или нормальной температуре тела).
Биологическая смерть наступает следом за клинической и характеризуется тем, что на фоне ишемических повреждений наступают необратимые изменения органов и систем. Ее диагностика осуществляется на основании наличия признаков клинической смерти с последующим присоединением ранних, а затем и поздних признаков биологической смерти. К ранним признакам биологической смерти относятся высыхание и помутнение роговицы и симптом «кошачьего глаза» (чтобы обнаружить данный симптом, нужно сдавить глазное яблоко; симптом считается положительным, если зрачок деформируется и вытягивается в длину). К поздним признакам биологической смерти относятся трупные пятна и трупное окоченение.
«Мозговая (социальная) смерть» - данный диагноз появился в медицине с развитием реаниматологии. Иногда в практике врачей-реаниматологов встречаются случаи, когда во время проведения реанимационных мероприятий удается восстановить деятельность сердечно-сосудистой системы (ССС) у больных, находившихся в состоянии клинической смерти более 5-6 мин, но у этих пациентов уже наступили необратимые изменения в коре головного мозга. Функцию дыхания в данных ситуациях можно поддерживать только методом ИВЛ. Все функциональные и объективные способы исследования подтверждают смерть мозга. По сути дела пациент превращается в «сердечно-легочный» препарат. Развивается так называемое «стойкое вегетативное состояние» (Зильбер А.П., 1995, 1998), при котором пациент может находиться в отделении интенсивной терапии в течение длительного времени (нескольких лет) и существовать только на уровне вегетативных функций.
20.2. СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ
Показания для СЛР
Основными показаниями для проведения СЛР являются остановка кровообращения и дыхания.
Остановка кровообращеия
Возможны три вида остановки кровообращения: асистолия (остановка сердца), фибрилляция желудочков и атония миокарда (рис. 20-1). После остановки сердца прекращается кровообращение, и жизненно важные органы не получают кислород.
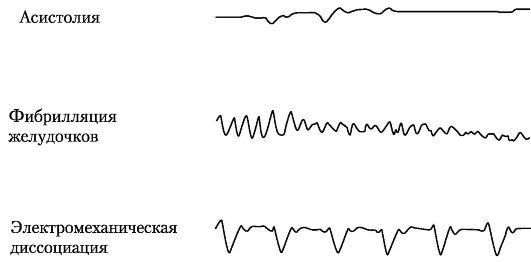 Рис. 20-1. Виды остановки кровообращения
Рис. 20-1. Виды остановки кровообращения
Асистолия характеризуется прекращением сокращений предсердий и желудочков. Ее условно можно подразделить на внезапную и наступающую после предшествующих нарушений ритма. Внезапная асистолия на фоне полного благополучия и без всяких предшествующих нарушений ритма свидетельствует о внезапном прекращении электрической возбудимости сердца в виде «короткого замыкания», чаще всего в результате острой ишемии, связанной с ишемической болезнью сердца (ИБС). Асистолия, наступающая после длительного периода (2-3 мин) фибрилляции желудочков (ФЖ), возникает вследствие истощения запасов высокоэргических фосфатов (аденозинтрифосфорной кислоты - АТФ; креатинфосфата) в миокарде. Возникновение асистолии возможно на фоне развития полной блокады проводимости между синусовым узлом и предсердиями, при отсутствии образования импульсов в других очагах автоматизма.
Данное осложнение может возникать рефлекторно в результате раздражения блуждающих нервов при исходно повышенном их тонусе, особенно на фоне заболеваний, сопровождающихся развитием гипоксии или гиперкапнии.
Предрасполагают к возникновению асистолии лабильная нервная система, эндокринные заболевания, истощение, тяжелая интоксикация и т.д. К сожалению, в хирургической практике иногда наблюдаются случаи внезапной гибели больных от асистолии на фоне проведения таких относительно малоболезненных
и выполняемых по всем правилам манипуляций, как бронхоскопия, экстракция зуба и т.д.
Асистолия может возникнуть внезапно у детей в связи с повышенной физиологической чувствительностью их сердца к вагусной импульсации и у здоровых людей, особенно ваготоников, при физическом или психическом перенапряжении. На ЭКГ при асистолии исчезают желудочковые комплексы.
Фибрилляция желудочков характеризуется внезапным появлением дискоординации в сокращениях миокарда, быстро приводящей к остановке сердца и кровообращения. Причиной ее возникновения является появление нарушений проведения возбуждения внутри проводящей системы желудочков или предсердий. Клиническими предвестниками фибрилляции желудочков может быть появление их трепетания или приступ пароксизмальной тахикардии, и хотя при последнем виде нарушений координация сокращений миокарда сохраняется, высокая частота сокращений может стать причиной неэффективности насосной функции сердца с последующим быстрым летальным исходом.
К факторам риска возникновения фибрилляции желудочков относятся различные неблагоприятные экзо- и эндогенные воздействия на миокард: гипоксия, нарушения водно-электролитного и кислотно-щелочного состояния, общее охлаждение организма, эндогенная интоксикация, наличие ИБС, механические раздражения сердца при различных диагностических и лечебных манипуляциях и т.д.
В развитии фибрилляции желудочков выделяют 4 стадии:
А - трепетание желудочков, продолжающееся 2 с, при котором происходят координированные сокращения, а на ЭКГ регистрируются высокоамплитудные ритмичные волны с частотой 250-300 в минуту;
Б - судорожная стадия (1 мин), при которой происходят хаотичные некоординированные сокращения отдельных участков миокарда с появлением на ЭКГ высокоамплитудных волн с частотой до 600 в минуту;
В - стадия мерцания желудочков (мелковолновая ФЖ) продолжительностью около 3 мин. Беспорядочное возбуждение отдельных групп кардиомиоцитов проявляется на ЭКГ хаотичными низкоамплитудными волнами с частотой более 1000 в минуту;
Г - атоническая стадия - затухающее возбуждение отдельных участков миокарда; на ЭКГ нарастает продолжительность и снижается амплитуда волн при их частоте менее 400 в минуту.
Атония миокарда («неэффективное сердце») характеризуется потерей мышечного тонуса. Она является завершающей стадией любого вида остановки сердечной деятельности. Причиной ее возникновения может быть истощение компенсаторных возможностей сердца (прежде всего АТФ, см. выше) на фоне таких грозных состояний, как массивная кровопотеря, длительная гипоксия, шоковые состояния любой этиологии, эндогенная интоксикация и т.д. Предвестником атонии миокарда является появление на ЭКГ признаков электромеханической диссоциации - видоизмененных желудочковых комплексов.
Остановка дыхания
Нарушения функции внешнего дыхания вызывают расстройства газообмена в легких, которые клинически проявляются тремя основными синдромами: гипок-
сией, гиперкапнией и гипокапнией и могут завершиться развитием апноэ (остановкой дыхательных движений).
Основные причины нарушения внешнего дыхания можно разделить на легочные и внелегочные.
К внелегочным причинам относят:
• нарушение центральной регуляции дыхания: а) острые сосудистые расстройства (тромбоэмболии в церебральные сосуды, инсульты, отек головного мозга); б) травмы головного мозга; в) интоксикации лекарственными препаратами, действующими на дыхательный центр (наркотические препараты, барбитураты и т.д.); г) инфекционные, воспалительные и опухолевые процессы, приводящие к поражению ствола головного мозга; д) коматозные состояния, приводящие к гипоксии мозга;
• поражение костно-мышечного каркаса грудной клетки и плевры: а) периферический и центральный параличи дыхательной мускулатуры; б) спонтанный пневмоторакс; в) дегенеративно-дистрофические изменения дыхательных мышц; г) полиомиелит, столбняк; д) травмы спинного мозга; е) последствия воздействия ФОС и миорелаксантов;
• нарушение транспорта кислорода при больших кровопотерях, острой недостаточности кровообращения и отравлениях «кровяными ядами» (окись углерода, метгемоглобинобразователи).
Легочные причины:
• обструктивные расстройства: а) закупорка дыхательных путей инородными телами и мокротой, рвотными массами, околоплодными водами; б) механическое препятствие доступу воздуха при сдавлении извне (повешение, удушение); в) аллергический бронхо- и ларингоспазм; г) опухолевые процессы дыхательных путей; д) нарушение акта глотания, паралич языка с его западением; е) отечно-воспалительные заболевания бронхиального дерева; ж) повышение тонуса гладкой мускулатуры бронхиол, нарушение опорных структур мелких бронхов, снижение тонуса крупных бронхов;
• поражение респираторных структур: а) инфильтрация, деструкция, дистрофия легочной ткани, б) пневмосклероз;
• уменьшение функционирующей легочной паренхимы: а) недоразвитие легких; б) сдавление и ателектаз легкого; в) большое количество жидкости в плевральной полости; г) тромбоэмболия легочной артерии.
Когда имеет место первичная остановка дыхания, сердце и легкие продолжают оксигенировать кровь несколько минут, и кислород продолжает поступать в мозг и другие органы. Такие пациенты некоторое время сохраняют признаки наличия кровообращения. В случае остановки дыхания или его неадекватности дыхательная реанимация является жизнеспасающим мероприятием и может предупредить остановку сердца.
Признаки клинической смерти
К признакам клинической смерти относятся: кома, апноэ, асистолия. Следует особо подчеркнуть, что данная триада признаков касается раннего периода клинической смерти (когда с момента асистолии прошло несколько минут), и не распространяется на те случаи, когда уже имеются отчетливо выраженные признаки биологической смерти (см. выше). Чем короче период между констатацией клини-
ческой смерти и началом проведения реанимационных мероприятий, тем больше шансов на жизнь у больного, поэтому диагностику и лечение следует проводить параллельно.
Кому диагностируютс на основании отсутствия сознания и по расширенным зрачкам, не реагирующим на свет. Для определения уровня нарушения сознания можно использовать шкалу Глазго (табл. 20-1).
Таблица 20-1. Оценка тяжести комы по шкале Глазго
 Оценка состояния сознания производится путем суммарного подсчета баллов из каждой подгруппы. 15 баллов соответствуют состоянию ясного сознания, 13-14 - оглушению, 9-12 - сопору, 4-8 - коме, 3 - смерти мозга.
Оценка состояния сознания производится путем суммарного подсчета баллов из каждой подгруппы. 15 баллов соответствуют состоянию ясного сознания, 13-14 - оглушению, 9-12 - сопору, 4-8 - коме, 3 - смерти мозга.
Апноэ регистрируют визуально, по отсутствию дыхательных движений грудной клетки, не стоит тратить время на прикладывание ко рту и носу зеркала или ваты, ниток, ведь реаниматолог довольно часто не знает истинную продолжительность клинической смерти у пациента. Очень важно сразу же определить, имеется обтурация верхних дыхательных путей у пострадавшего, или нет. Это довольно легко диагностируется при первой попытке проведения ИВЛ. Если она проводится по всем правилам (см. ниже), а воздух в легкие не поступает, это указывает на наличие обтурации.
Асистолия регистрируется по отсутствию пульса на сонных артериях. На определение пульса на лучевых артериях тратить время не нужно. Желательно перед определением пульса провести пострадавшему несколько искусственных вдохов.
20.3. СПОСОБЫ ВОССТАНОВЛЕНИЯ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Начиная с 1960 г. во многих странах мира начали интенсивно изучать и разрабатывать методы оживления организма. В последующие десятилетия были созданы различные схемы (алгоритмы) оказания реанимационной помощи при терминальных состояниях. В 2000 г. состоялась первая Всемирная научная конференция по сердечно-легочной реанимации и оказанию неотложной сердечно-сосудистой помощи, на которой впервые были выработаны единые международные рекомендации в области оживления организма (Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care).
Далее в данном разделе будут изложены основные положения и рекомендации, принятые на этой конференции, а также дополнения, внесенные в последующие годы.
С практической точки зрения, сердечно-легочную реанимацию (СЛР) можно подразделить на два этапа.
1. Basic Life Support - основные реанимационные мероприятия (базовая СЛР, или первичный реанимационный комплекс), которые могут проводить непрофессиональные спасатели (обученные добровольцы, пожарные и др.), а также должны проводить медицинские работники.
2. Advanced Cardiovascular Life Support - специализированные реанимационные мероприятия (специализированная или расширенная СЛР), которые должен выполнять обученный и оснащенный соответствующим оборудованием и медикаментами медицинский персонал (служба скорой медицинской помощи, врачи отделений реанимации и интенсивной терапии).
Базовая СЛР - это обеспечение проходимости дыхательных путей (Airway), проведение искусственного дыхания (Breathing) и непрямого массажа сердца (Circulation) (приемы АВС). По существу базовая СЛР является начальным этапом оживления, когда спасатель нередко оказывается один на один с пострадавшим и вынужден проводить реанимационные мероприятия «пустыми руками».
Специализированная СЛР подразумевает последовательное выполнение тех же приемов, однако с использованием реанимационного оборудования, медикаментов, что и делает ее существенно более эффективной.
Результативность реанимационных мероприятий во многом определяется четкой последовательностью проведения приемов АВС; отступление от которой чревато переходом клинической смерти в биологическую. При возможности перед началом проведения реанимационных мероприятий следует засечь время.
Выживаемость пострадавших, находящихся в терминальном состоянии, зависит от возможно раннего выполнения действий в определенной последовательности - «цепи выживания» (Chain of Survival), состоящей из следующих звеньев:
• раннее распознавание остановки кровообращения (дыхания) и вызов скорой медицинской помощи или реанимационной бригады для проведения специализированной СЛР;
• раннее проведение базовой СЛР;
• раннее проведение электрической дефибрилляции;
• раннее проведение специализированной СЛР.
У взрослых людей внезапная смерть нетравматического генеза в основном имеет кардиальное происхождение, при этом основным терминальным сердеч-
ным ритмом является фибрилляция желудочков (в 80% случаев). По этой причине наиболее значимым и определяющим фактором выживания у взрослых является временной промежуток, прошедший с момента падения артериального давления до восстановления эффективного сердечного ритма и давления, в соответствии с международными рекомендациями - до момента выполнения электрической дефибрилляции как ведущего звена в «цепи выживания». В дополнение к этому раннее начало проведения окружающими СЛР увеличивает шансы пострадавшего.
Последовательность основных реанимационных мероприятий
• Констатация отсутствия сознания у пострадавшего. Стойкая утрата сознания пострадавшим является достаточно универсальным клиническим проявлением различной по этиологии тяжелой патологии. Необходимо убедиться в том, что у пострадавшего стойко утрачено сознание (с помощью громкого словесного обращения, легкого встряхивания пострадавшего за плечи). Если сознание не возвращается, необходимо по возможности вызвать скорую медицинскую помощь (во многих странах этот пункт выполняется при установлении у пострадавшего отсутствия дыхания).
• Восстановление и обеспечение проходимости дыхательных путей. Если пострадавший без сознания, спасателю необходимо оценить проходимость его дыхательных путей и эффективность дыхания. Для этого пострадавший должен находиться в положении лежа на спине.
Положение пострадавшего. Для проведения реанимационных мероприятий и повышения их эффективности пострадавший должен находиться в положении на спине на твердой, плоской поверхности. Если пострадавший лежит вниз лицом, его необходимо аккуратно и бережно повернуть на спину таким образом, чтобы при повороте голова, плечи и туловище составляли как бы единое целое, без выкручивания (профилактика нанесения дополнительной травмы при, возможно, имеющихся повреждениях).
Положение спасателя. Спасатель должен расположиться по отношению к пострадавшему таким образом, чтобы он мог проводить и искусственное дыхание, и непрямой массаж сердца (желательно с правой стороны от пострадавшего).
Восстановление проходимости дыхательных путей. При отсутствии сознания у пострадавшего его мышечный тонус снижен и язык, и надгортанник могут вызвать обструкцию гортани. Западение корня языка является наиболее частой причиной нарушения проходимости дыхательных путей у пострадавших без сознания (рис. 20-2 а). Во время попытки вдоха пострадавшим язык и надгортанник могут вызвать обструкцию при создании разряжения, создается клапанный тип обструкции. Так как язык анатомически связан с нижней челюстью, то выдвижение последней вперед сопровождается смещением языка от задней стенки глотки и открытием дыхательных путей (рис. 20-2 б). В случае отсутствия данных за травму головы или шеи используется прием «запрокидывание головы - выдвижение нижней челюсти». При этом необходимо удалить изо рта видимые инородные тела (сгустки крови, рвотные массы, зубные протезы). Удалить жидкость изо рта можно достаточно быстро с помощью указательного пальца, обернутого любой тканью (платок, салфетка). При подозрении на наличие инородных тел, расположенных глубже, можно использовать щипцы или прием Геймлиха (см.
раздел 20.4.3. Инородные тела верхних дыхательных путей). Если невозможно восстановить проходимость дыхательных путей всеми описанными способами, возможно проведение коникотомии (крикотиреотомии) (техника ее проведения описана в разделе 20.4.3).
Прием «запрокидывание головы - выдвижение нижней челюсти». Одной рукой, расположенной в области лба пострадавшего, запрокидывают голову последнего, одновременно с этим второй рукой поднимают подбородок пострадавшего (выдвигается нижняя челюсть), что завершает этот прием. В этом случае голову удерживают в запрокинутом положении с приподнятым подбородком и почти сомкнутыми зубами. Необходимо приоткрыть рот пострадавшего для облегчения его спонтанного дыхания и приготовиться к дыханию «ото рта ко рту». Этот прием (ранее описываемый как «тройной прием» Питера-Сафара) является методом выбора при восстановлении проходимости дыхательных путей у пострадавших без подозрения на травму шейного отдела позвоночника.
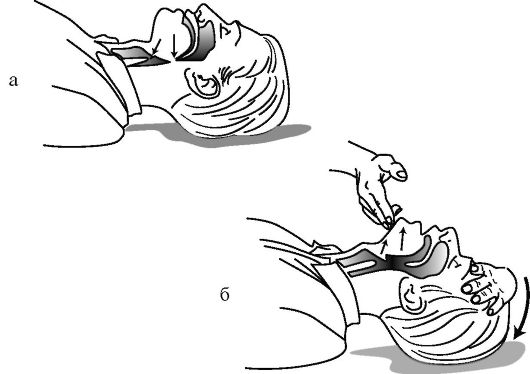 Рис. 20-2. Восстановление проходимости дыхательных путей (а, б)
Рис. 20-2. Восстановление проходимости дыхательных путей (а, б)
Прием «только выдвижение нижней челюсти». Этот ограниченный прием, осуществляемый без запрокидывания головы, должен быть освоен как непрофессиональными спасателями, так и профессионалами. Прием выдвижения челюсти без запрокидывания головы пострадавшего является наиболее безопасным начальным действием при подозрении на травму шейного отдела позвоночника (ныряльщики, падение с высоты, повешенные, некоторые виды автотравмы), так как выполняется без разгибания шеи (рис. 20-3). Необходимо внимательно фиксировать голову без ее поворотов в стороны и сгибания в шейном отделе, так как в подобной ситуации создается реальная угроза усугубления повреждения спинного мозга.
Если у пострадавшего без сознания после обеспечения проходимости дыхательных путей восстанавливается дыхание и есть признаки кровообращения (пульс,
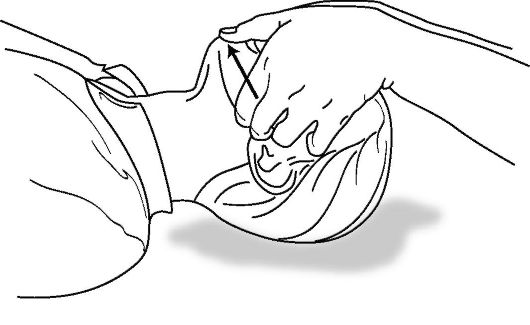 Рис. 20-3. Прием выдвижения челюсти без запрокидывания головы
Рис. 20-3. Прием выдвижения челюсти без запрокидывания головы
нормальное дыхание, кашель или движения), ему можно придать так называемое «восстановительное положение» (recovery position) или устойчивое положение на правом боку (рис. 20-4).
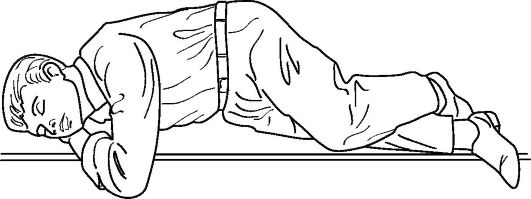 Рис. 20-4. Устойчивое положение на правом боку
Рис. 20-4. Устойчивое положение на правом боку
Восстановительное положение (устойчивое положение на правом боку).
Восстановительное положение используется для поддержания пострадавших без сознания (на период ожидания прибытия скорой медицинской помощи), но сохраняющих дыхание и признаки кровообращения при отсутствии подозрений на травмы внутренних органов и повреждения конечностей. Положение пострадавшего на спине чревато повторным нарушением дыхания и опасностью аспирации, например желудочным содержимым. Положение пострадавшего на животе ухудшает его самостоятельное дыхание, так как ограничивает подвижность диафрагмы и снижает податливость легочной ткани и грудной клетки.
Таким образом, восстановительное положение является компромиссным, сводящим к минимуму риск развития вышеописанных осложнений и одновременно позволяющим обеспечить наблюдение за пострадавшим.
Оценка эффективности дыхания пострадавшего. Оценить наличие и эффективность самостоятельного дыхания пострадавшего можно, расположив ухо около
рта и носа пострадавшего, одновременно наблюдая за экскурсией его грудной клетки, слушая и ощущая движение выдыхаемого воздуха (рис. 20-5). Проводить оценку дыхания следует быстро, не более 10 с!
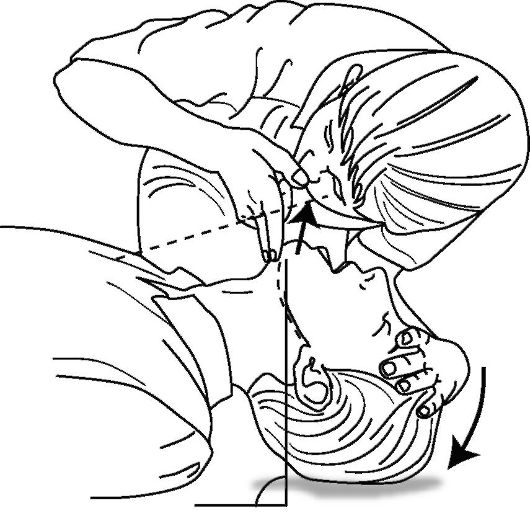 Рис. 20-5. Оценка эффективности дыхания пострадавшего
Рис. 20-5. Оценка эффективности дыхания пострадавшего
Если грудная клетка не расправляется и не спадается, и воздух не выдыхается - пострадавший не дышит.
В том случае если пострадавший не дышит или его дыхание неадекватно (агонального типа), или нет уверенности в эффективности дыхания пострадавшего, необходимо начать проведение искусственного дыхания.
Искусственное дыхание
Дыхание «ото рта ко рту». Данный тип искусственного дыхания является быстрым, эффективным путем доставки кислорода и замены дыхания пострадавшего. Выдыхаемый спасателем воздух содержит достаточно кислорода для поддержания минимальных потребностей пострадавшего (приблизительно 16-17% кислорода поступает пострадавшему, при этом парциальное напряжение О2 в альвеолярном воздухе может достигать 80 мм рт.ст.).
Сразу после восстановления проходимости дыхательных путей спасатель должен двумя пальцами руки, фиксирующей голову пострадавшего в запрокинутом положении, закрыть его носовые ходы, сделать глубокий вдох, после чего охватить своими губами рот пострадавшего и выполнить медленный (продолжительностью не менее 2 с) выдох в пострадавшего (рис. 20-6). Рекомендуемый уменьшенный дыхательный объем у большинства взрослых составляет приблизительно 6-7 мл/ кг (500-600 мл) с частотой 10-12 дыхательных циклов в минуту (1 цикл каждые 4-5 с) и обеспечивает эффективную оксигенацию крови. С самого начала СЛР рекомендуется выполнить от 2 до 5 вдохов подряд.
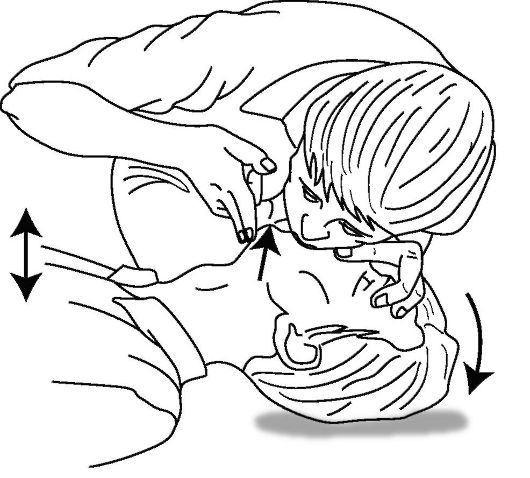 Рис. 20-6. Искусственное дыхание «ото рта ко рту»
Рис. 20-6. Искусственное дыхание «ото рта ко рту»
Следует избегать больших дыхательных объемов, приводящих, с одной стороны, к растяжению желудка, с другой - к повышению внутригрудного давления и снижению венозного возврата к сердцу.
Основным критерием при этом остаются экскурсии грудной клетки, без раздувания эпигастральной области (свидетельство попадания воздуха в желудок). Последнее может вызвать серьезные осложнения, такие, как регургитация и аспирация желудочного содержимого, пневмония. Кроме того, повышающееся давление в желудке приводит к опущению диафрагмы, ограничению экскурсии легких, уменьшению податливости дыхательной системы. Попадание воздуха в желудок происходит при превышении давления в пищеводе над давлением открытия нижнего пищеводного сфинктера. Вероятность попадания воздуха в желудок увеличивается при остановке сердца, когда нижний пищеводный сфинктер релаксируется. Кроме того, существуют факторы, способствующие попаданию воздуха в пищевод и желудок: короткий период вдоха, большой дыхательный объем, высокое пиковое давление на вдохе.
Таким образом, уменьшить риск попадания воздуха в желудок при дыхании ото рта ко рту можно, выполняя медленный вдох с рекомендуемым дыхательным объемом, руководствуясь визуальной оценкой экскурсий грудной клетки при каждом вдохе.
Метод дыхания «ото рта к носу» менее предпочтителен, так как является еще более трудоемким и менее эффективным из-за повышенного сопротивления на вдохе через носовые ходы. Может быть альтернативным методом при невозможности (травма) дыхания ото рта ко рту.
К существенным недостаткам метода дыхания «ото рта ко рту» нужно отнести опасность инфицирования человека, проводящего дыхательную реанимацию (ВИЧ-инфекция, вирусы гепатита В и С, цитомегаловирус, патогенные бактерии).
Однако польза своевременного оказания помощи при остановке дыхания и кровообращения намного превышает риск вторичного инфицирования спасателя или больного, этот риск будет еще меньше, если во время проведения СЛР или обучения ее основным способам следовать простым мерам профилактики инфекций. Обезопасить себя от возможного контактного инфицирования можно с помощью устройств, позволяющих защитить спасателя как от непосредственного контакта с тканями пострадавшего, так и от выдыхаемого им воздуха. К ним относятся различные простейшие одноразового использования лицевые маски с клапаном однонаправленного (нереверсивного типа) потока воздуха («Ключ жизни» и др.), рекомендуемые в основном для непрофессиональных спасателей, S-образный воздуховод, ротоносовая маска с лицевым обтуратором, пищеводно-трахеальный обтуратор и др. профессиональное оборудование. На бытовом уровне воздуховод всегда можно найти в автомобильной аптечке.
Дополнительными и эффективными способами восстановления и поддержания проходимости дыхательных путей является использование ларингеальной маски, комбинированной трахеально-пищеводной трубки (комбитьюб) и интубация трахеи. В частности, конструкция ларингеальной маски (рис. 20-7) позволяет устанавливать ее «вслепую» (рис. 20-8), достаточно надежно разобщать дыхательные пути от глотки и пищевода (рис. 20-9), проводить искусственное дыхание, а также осуществлять туалет трахеобронхиального дерева через ее просвет.
Интубация трахеи предусматривает восстановление проходимости дыхательных путей путем введения интубационной трубки в просвет трахеи. Данная методика может быть выполнена через рот или нос под контролем прямой ларингоскопии или вслепую. Интубация трахеи является наиболее эффективным методом поддержания проходимости верхних дыхательных путей и надежным методом профилактики аспирации. Чаще всего используется оротрахеальная интубация трахеи под контролем прямой ларингоскопии, другие методы используются при невозможности выполнения первой. Выполняя прямую ларингоскопию левой рукой, спасатель вводит клинок ларингоскопа по средней линии, оттесняя им язык влево и вверх. Продвигая изогнутый клинок вперед, конец его подводят к основанию надгортанника, а затем производят движение ларингоскопа вперед и вверх (рис. 20-10 а). При выполнении данных манипуляций открываются голосовая щель и вход в трахею. Под контролем зрения правой рукой спасатель вводит эндотрахеальную трубку в голосовую щель и продвигает ее до исчезновения ман-
 Рис. 20-7. Ларингеальная маска
Рис. 20-7. Ларингеальная маска
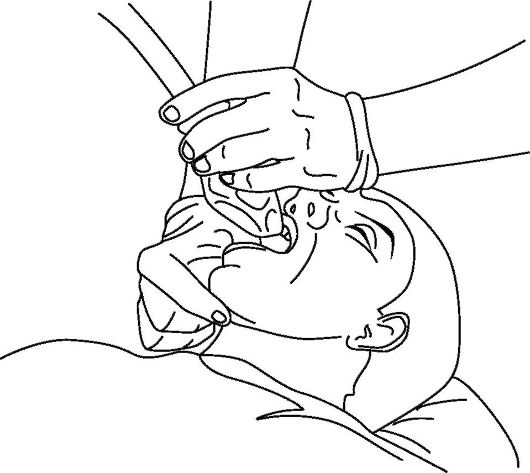 Рис. 20-8. Установка и положение ларингеальной маски
Рис. 20-8. Установка и положение ларингеальной маски
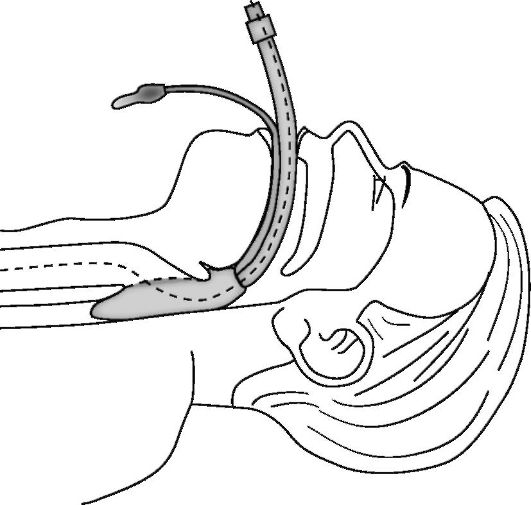 Рис. 20-9. Установка и положение ларингеальной маски
Рис. 20-9. Установка и положение ларингеальной маски
жетки за голосовыми связками (рис. 20-10 б). Раздувают герметичную манжету и соединяют интубационную трубку с мешком «Амбу» или аппаратом ИВЛ.
Необходимо убедиться в правильном положении интубационной трубки.
Об этом свидетельствуют: равномерная экскурсия грудной клетки и аускультация дыхательных шумов равномерно над всей поверхностью грудной клетки (в верхних и нижних отделах легких, справа и слева). После того как спасатель убедился в правильном положении интубационной трубки, последнюю надежно фиксируют для предупреждения ее дислокации во время проведения реанимационных мероприятий и/или транспортировки пострадавшего в стационар.
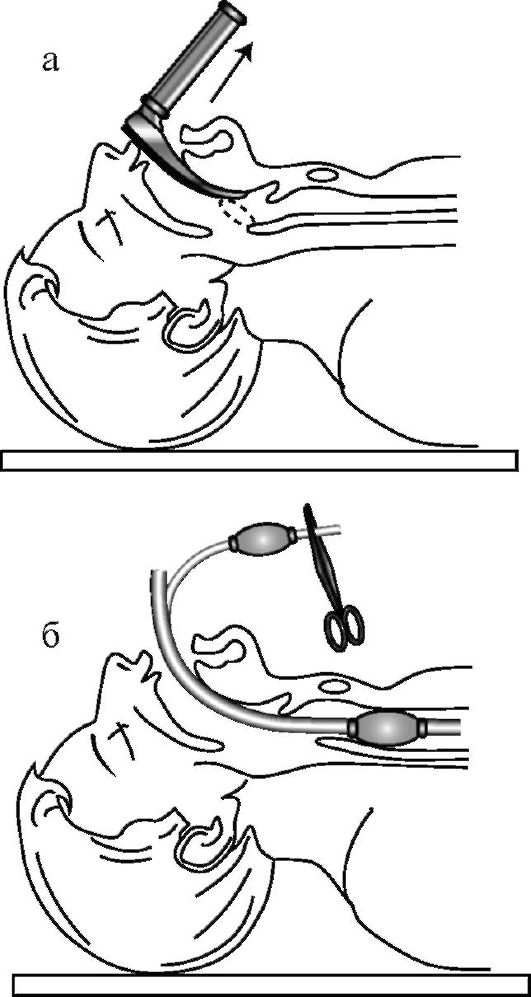 Рис. 20-10. Установка и положение ларингеальной маски (а, б)
Рис. 20-10. Установка и положение ларингеальной маски (а, б)
Типичные ошибки и осложнения при проведении искусственного дыхания
Самая распространенная ошибка - это отсутствие герметичности в «контуре» спасатель (реаниматор) - пострадавший. Начинающий врач, впервые оказавшийся в качестве реаниматора, иногда при проведении дыхания ото рта ко рту забывает плотно зажать нос у пострадавшего. На это будет указывать отсутствие экскурсий грудной клетки. Второй наиболее распространенной ошибкой является неустраненное западение корня языка у пострадавшего, которое может сделать невозможным проведение дальнейшего пособия, и воздух вместо легких начнет поступать в желудок, на что будет указывать появление и нарастание выпячивания в эпигастральной области.
Наиболее частым осложнением при выполнении искусственного дыхания является одновременное поступление воздуха в дыхательные пути и желудок. Это, как правило, связано либо с избыточным дыхательным объемом, либо со слишком быстрым (менее 1,5-2 с) вдохом. Раздувание желудка может вызвать регургитацию с последующим затеканием желудочного содержимого в верхние дыхательные пути. Попытка освободить желудок от воздуха с помощью ручной компрессии в эпигастральной области в положении пострадавшего на спине только провоцирует регургитацию при полном желудке. Если раздувание желудка все же произошло, необходимо быстро повернуть больного на любой бок и плавно, но с достаточным усилием нажать на эпигастральную область. Вышеуказанное пособие нужнл проводить только в положении больного на боку и при наличии наготове отсоса.
Оценка кровообращения. Начиная с первых рекомендаций по оживлению от 1968 г. «золотым стандартом» установления работы сердца было определение пульса на крупных артериях. По стандарту СЛР, отсутствие пульса на сонной артерии указывает на остановку сердца (тратя на это не более 10-15 с!) и требует начала массажа сердца (рис. 20-11).
Существует два метода массажа сердца: открытый и закрытый (непрямой, наружный). Методику проведения открытого массажа сердца мы здесь не рассматриваем, так как он возможен только при вскрытой грудной клетке, в частности, во время кардио-торакальных операций.
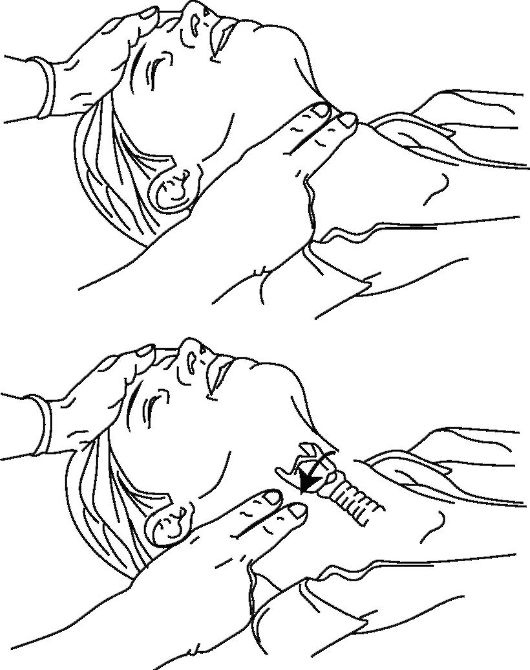 Рис. 20-11. Ориентиры определения каротидного пульса
Рис. 20-11. Ориентиры определения каротидного пульса
Методика непрямого массажа грудной клетки:
• пострадавший должен находиться в горизонтальном положении на спине, на твердом и ровном основании; его голова не должна быть выше уровня груди, так как это ухудшит мозговое кровообращение при проведении компрессий грудной клетки; до начала непрямого массажа сердца с целью увеличения центрального объема крови следует приподнять ноги пострадавшего; поясной ремень расстегнуть для профилактики травмы печени, снять стесняющую одежду;
• спасатель может находиться с любой стороны от пострадавшего; положение рук на грудине - два поперечно расположенных пальца руки вверх от основания мечевидного отростка (рис. 20-12 а), далее обе кисти рук параллельны друг другу, одна на другой («в замке») располагаются в нижней трети грудины; пальцы рук приподняты и не касаются грудной клетки;
• глубина компрессий грудной клетки в среднем 4-5 см, с частотой приблизительно 100 в минуту; для поддержания желаемого ритма спасателю рекомендуется вести вслух счет: «один и два и три и четыре...» до 10, далее до 15 без соединительного союза «и»;
• эффективный мозговой и коронарный кровоток, помимо рекомендуемой частоты, обеспечивается продолжительностью фазы компрессии и фазы расслабления грудной клетки в соотношении 1:1; необходимо придерживаться правильного положения рук в течение всего цикла из 30 компрессий, не отрывая и не меняя их положения во время пауз для искусственного дыхания;
• последовательное соотношение компрессий с дыхательными циклами 30:2 (независимо от числа спасателей); после интубации трахеи и раздувания манжеты - соотношение без изменений.
Для максимально эффективного непрямого массажа и уменьшения возможности вероятного травмирования грудной клетки первое нажатие на грудную клетку следует провести плавно, стараясь определить ее эластичность. Не делайте толчкообразных движений - это верный путь вызвать травму грудной клетки! Спасатель должен расположиться относительно пострадавшего таким образом, чтобы между его руками, полностью выпрямленными в локтевых суставах, и грудной клеткой пострадавшего был прямой угол (рис. 20-12 б). При проведении массажа должна использоваться не сила рук, а масса туловища спасателя. Это даст существенную экономию сил и увеличит эффективность массажа. Если все делается правильно, в такт с компрессией грудной клетки, должен появляться синхронный пульс на сонных и бедренных артериях.
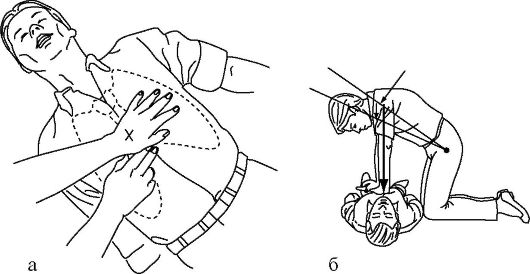 Рис. 20-12. Методика непрямого массажа грудной клетки (а, б)
Рис. 20-12. Методика непрямого массажа грудной клетки (а, б)
Контроль эффективности непрямого массажа сердца и искусственного дыхания (каждые 1-3 мин в течение 5 с) определяется следующими критериями:
• появление пульсового толчка на сонной или бедренной артерии;
• сужение зрачков с появлением реакции на свет;
• изменение цвета кожи (становится менее бледной и цианотичной);
• возможно появление самостоятельного дыхания.
Для обеспечения и поддержания более высокого уровня коронарного и мозгового кровотока у пострадавшего, согласно новым поправкам и предложениям Международной согласительной конференции в области сердечно-легочной реанимации от 2005 г., рекомендуется увеличить число компрессий грудной клетки за один цикл до 30 и придерживаться соотношения массаж - дыхание как 30:2 независимо от числа спасателей.
Эти рекомендации распространяются как на непрофессионалов, так и на профессиональных спасателей при проведении базовой СЛР у взрослых.
Если дыхательные пути защищены интубационной трубкой с раздутой манжетой, обеспечивающей герметичность дыхательного тракта (квалифицированная
СЛР), компрессии грудной клетки могут быть постоянными и независимыми от дыхательных циклов, без пауз для искусственных вдохов, с частотой дыхания 10-12 в минуту у взрослых, 12-20 - у детей. В этом случае эффективность СЛР возрастает.
Типичные ошибки и осложнения при проведении непрямого массажа сердца
Наиболее распространенная ошибка - недостаточная интенсивность сжатия грудной клетки. Ее причиной может быть проведение реанимационного пособия на мягкой поверхности, или сама по себе слабая интенсивность компрессий грудной клетки. Объективный показатель - отсутствие синхронной пульсации на крупных артериях. Перерывы во время проведения массажа сердца более 5-10 с (например, для проведения лечебных или диагностических мероприятий) также крайне нежелательны.
Самым частым осложнением при проведении непрямого массажа сердца являются переломы костного каркаса грудной клетки. Возникновение данного осложнения наиболее типично у лиц пожилого возраста и нехарактерно для пациентов детского возраста. Переломы ребер сами по себе могут вызвать различные механические повреждения легких, но это, к счастью, бывает довольно редко. Чаще повреждение каркаса грудной клетки сопровождается нарушением ее присасывающих свойств для венозного возврата из большого круга в правое предсердие, что вносит дополнительные трудности в процесс реанимации. Во избежание данного осложнения используйте рекомендации, изложенные выше. Если все же возникло повреждение грудной клетки, продолжайте проводить реанимационное пособие в полном объеме.
Лекарственные средства, применяемые при специализированной (расширенной) СЛР
Лекарственные средства в ходе реанимационных мероприятий применяются с целью:
• оптимизации сердечного выброса и сосудистого тонуса;
• нормализации нарушений ритма и электрической нестабильности сердца. Адреналин. Показан при ФЖ, асистолии, симптоматической брадикардии.
Главным образом используется адренэргическое действие адреналина в период остановки кровообращения для увеличения миокардиального и мозгового кровотока при проведении СЛР. Кроме того, повышает возбудимость и сократимость миокарда, однако данный положительный эффект воздействия на сердце имеет оборотную сторону - при передозировке адреналина резко возрастают работа сердца и его потребность в кислороде, что само по себе может вызвать субэндокардиальную ишемию, спровоцировать фибрилляцию. Рекомендуемая доза - 1 мл 0,1% раствора (1 мг). Кратность введения - каждые 3-5 мин СЛР, до получения клинического эффекта.
Для более быстрой доставки препарата в центральный кровоток при его введении (без предварительного разведения) в периферическую вену (желательно кубитальные вены) каждую дозу адреналина необходимо сопровождать введением 20 мл физиологического раствора.
Норадреналин. Адреномиметик с более выраженным, чем у адреналина сосудосуживающим действием и меньшим стимулирующим влиянием на миокард. Показан при тяжелой артериальной гипотензии (без гиповолемии) и низком периферичес-
ком сосудистом сопротивлении. Рекомендуемая доза норадреналина гидротартрата - 2 мл 0,2% раствора, разведенного в 400 мл физиологического раствора.
Вазопрессин. Являясь естественным антидиуретическим гормоном, в больших дозах, значительно превышающих антидиуретический эффект, вазопрессин действует как неадренэргический периферический вазоконстриктор. На сегодняшний день вазопрессин рассматривается как возможная альтернатива адреналину при терапии рефрактерной к электрической дефибрилляции ФЖ у взрослых. Кроме того, может быть эффективен у больных при асистолии или желудочковой тахикардии без пульса.
Атропин. Показан при лечении симптоматической синусовой брадикардии, при асистолии в сочетании с адреналином. Атропин «подтвердил» свою эффективность при лечении гемодинамически значимых брадиаритмий. В соответствии с рекомендациями Международной конференции 2000 г. при развитии остановки кровообращения через асистолию или электромеханическую диссоциацию предлагается введение атропина взрослым каждые 3-5 мин по 1 мг внутривенно до общей дозы не более 0,4 мг/кг.
Амиодарон (кордарон). Считается препаратом выбора у пациентов с ФЖ и ЖТ, рефрактерными к трем начальным разрядам дефибриллятора. Стартовой дозой являются 300 мг, разведенные в 20 мл 5% глюкозы, введенные внутривенно болюсом. Возможно дополнительное введение 150 мг (в таком же разведении), если ФЖ/ЖТ повторяются, вплоть до достижения максимальной суточной дозы - 2 г амиодарона.
Лидокаин. Наиболее эффективен для предупреждения или купирования частой желудочковой экстрасистолии - грозного предвестника возникновения ФЖ, а также при развившейся ФЖ. Рекомендуемая первоначальная доза 1-1,5 мг/кг (80-120 мг). При рефрактерной ФЖ или желудочковой тахикардии через 3-5 мин можно вводить половинную дозу.
Лидокаин в настоящее время может рассматриваться как альтернатива амиодарону только при его недоступности, но не должен (!) вводиться вместе с ним. При сочетанном введении упомянутых антиаритмиков существует реальная угроза как потенцирования сердечной слабости, так и проявления аритмогенного действия.
Сульфат магния. Гипомагниемия вызывает рефрактерную фибрилляцию желудочков и препятствует восполнению запасов внутриклеточного калия. Сульфат магния рекомендуется при рефрактерной ФЖ, особенно если подозревается гипомагниемия у пациентов, длительное время получавших тиазидные и петлевые (некалийсберегающие) диуретики. При проведении реанимационных мероприятий 1-2 г сульфата магния, разведенного в 100 мл 5% глюкозы, вводят в/в за 1-2 мин.
Гидрокарбонат натрия. Метаболический ацидоз в условиях остановки кровообращения является неизбежным следствием гипоксии. Правильно проведенная искусственная вентиляция легких оказывает более эффективное воздействие на КЩС, чем использование буферных растворов. Вторым обстоятельством, ограничивающим применение гидрокарбоната натрия в условиях остановленного кровообращения, является отсутствие адекватной перфузии легких при СЛР и поэтому нарушенной элиминации углекислоты. В этих условиях сода будет только способствовать нарастанию внутриклеточного ацидоза. Гидрокарбонат натрия показан либо после восстановления сердечной деятельности, либо через 10- 15 мин проводимых реанимационных мероприятий. Начальная доза - 1 ммоль/кг
(2 мл 4% раствора соды на 1 кг), в последующем через каждые 10 мин вводят половину расчетной дозы под контролем газов крови.
Хлористый кальций. Раньше считалось, что данный препарат при проведении СЛР увеличивает амплитуду сердечных сокращений и оказывает стимулирующий эффект на сердце, однако исследования последних лет это не подтвердили. Применение хлористого кальция ограничено редкими исключениями (исходная гипокальциемия, гиперкалиемия, передозировка антагонистов кальция).
Пути введения лекарственных средств при СЛР
Распространенное мнение, что оптимальным методом введения лекарственных средств при проведении СЛР является внутрисердечный путь, за последние годы претерпело изменения. Внутрисердечные пункции всегда несут в себе риск повреждения проводящей системы сердца и коронарных сосудов или интрамурального введения лекарственных средств. В подобной ситуации предпочтение отдают внутривенному пути введения лекарственных препаратов при остановке кровообращения. Наиболее эффективное и быстрое поступление лекарственных веществ в кровоток обеспечивает центральный венозный доступ, однако проведение катетеризации центральных вен требует времени и значительного опыта у врача; кроме того, этому доступу присущи достаточно тяжелые осложнения. Обеспечить периферический доступ обычно легче, однако при этом лекарственное средство сравнительно медленно поступает в центральный кровоток. Для ускорения поступления лекарственного средства в центральное русло рекомендуют, во-первых, катетеризировать одну из кубитальных вен, во-вторых, вводить лекарственное средство болюсом без разведения с последующим «продвижением» его 20 мл физиологического раствора.
Исследования последних лет показали, что эндотрахеальное введение лекарственных средств через интубационную трубку обладает по эффективности близким действием к внутривенному доступу. Более того, если интубация трахеи выполнена раньше, чем установлен венозный катетер, то адреналин, лидокаин и атропин можно вводить эндотрахеально, при этом дозу для взрослых увеличивают в 2-2,5 раза (по сравнению с начальной дозой для в/в введения), а для детей - в 10 раз. Кроме того, эндотрахеальное введение лекарственных средств требует их разведения (до 10 мл физиологического раствора каждое введение).
Электрическая дефибрилляция
Основоположниками электрической дефибрилляции можно по праву считать швейцарских ученых Prevost и Betelli, которые в самом конце XIX века открыли этот эффект при изучении аритмогенеза, вызванного электрическим стимулом.
Основная цель дефибрилляционного шока состоит в восстановлении синхронизации сокращений сердечных волокон, нарушенной в результате желудочковой тахикардии или фибрилляции. Экспериментальные и клинические исследования последних лет показали, что наиболее значимой детерминантой, определяющей выживаемость пациентов после внезапной смерти, является время, прошедшее с момента остановки кровообращения до проведения электрической дефибрилляции.
Проведение возможно ранней дефибрилляции крайне необходимо для спасения пострадавших после остановки кровообращения в результате фибрилляции желудочков (ФЖ), которая является наиболее частым начальным ритмом (80%)
при внезапной остановке кровообращения. Вероятность успешной дефибрилляции уменьшается со временем, так как ФЖ имеет тенденцию к переходу в асистолию в течение нескольких минут. Многие взрослые с ФЖ могут быть спасены без неврологических последствий, если дефибрилляция выполнена в течение первых 6-10 мин после внезапной остановки кровообращения, особенно если проводилась СЛР.
В Рекомендациях 2005 г. содержатся следующие новые подходы, основанные на исследованиях последних лет:
• если на догоспитальном этапе бригадой «скорой» с самого начала фибрилляция не регистрируется, то вначале необходимо предварительно в течение приблизительно 2 мин провести базовую СЛР (5 циклов массаж: дыхание 30:2) и лишь затем при наличии дефибриллятора выполнить дефибрилляцию;
• показано, что выполнение одного разряда дефибриллятора с последующим без паузы проведением базовой СЛР в течение 2 мин (до момента оценки ритма) более эффективно, чем ранее рекомендованная 3-кратная серия дефибрилляций;
• рекомендуемая величина разряда при дефибрилляции у взрослых аппаратом с монофазной формой импульса - 360 Дж., двухфазной - 150-200 Дж. При отсутствии эффекта после первого разряда последующие попытки дефибрилляции (после обязательных 2-минутных циклов СЛР -массаж: дыхание) проводятся аналогичными по величине разрядами;
• при проведении дефибрилляции у детей в возрасте от 1 до 8 лет рекомендуется, во-первых, использовать детские электроды, во-вторых, выбирать величину первого разряда - 2 Дж/кг, при последующих попытках - 4 Дж/кг. Детям до 1 года проводить дефибрилляцию не рекомендуется.
Методика дефибрилляции
Электроды наружного дефибриллятора следует располагать на передней поверх-ности грудной клетки: один электрод - справа во втором межреберье под ключицей, другой - в проекции верхушки сердца. Во избежание ожога кожи и улучшения электропроводности необходимо, во-первых, смазывать электроды специальным токопроводным гелем (при его отсутствии физиологическим раствором или водой), во-вторых, плотно прижимать электроды к грудной клетке (приблизительно с усилием в 10 кг). Рекомендуемые параметры дефибрилляции у взрослых: первая попытка - 200 Дж, при неудаче - 300 Дж, затем - 360 Дж.
Помощники должны приостановить реанимационные мероприятия, не касаться пациента и металлических предметов, которые контактируют с пациентом.
Промежуток времени между попытками должен быть минимален и требуется лишь для оценки эффекта дефибрилляции и набора, в случае необходимости, следующего разряда.
У пациента с имплантированным водителем ритма при проведении дефибрилляции один из электродов располагается не менее чем в 10 см от водителя ритма, а другой в проекции верхушки сердца.
Типичные ошибки при проведении дефибрилляции:
• позднее проведение электрической дефибрилляции;
• отсутствие СЛР при подготовке к дефибрилляции;
• плохой контакт между электродами и тканями;
• неправильно выбранная величина энергии разряда.
Прекардиальный удар
Однократный прекардиальный удар (наносится удар кулаком с расстояния 30 см в области нижней трети грудины) может производиться только профессионалами при отсутствии дефибриллятора, если установлена ФЖ (фиксируется на мониторе либо клиническая ситуация, оцененная профессионалом, соответствует классическому описанию ФЖ). При эффективности данного метода появляется пульс на сонной артерии. При внезапной остановке кровообращения, продолжающейся более 30 с, прекардиальный удар неэффективен!
Универсальный алгоритм действий при внезапной смерти взрослых (по Guidelines 2000 for CPR and ECc)
Основные реанимационные мероприятия (базовая СЛР):
• убедиться в отсутствии сознания у пострадавшего;
• обратиться за помощью;
• восстановить проходимость дыхательных путей;
• проверить дыхание;
• выполнить от 2-5 вдохов ИВЛ (при необходимости);
• проверить наличие кровообращения;
• начать непрямой массаж сердца (при отсутствии признаков кровообращения).
Нанести прекардиальный удар (по показаниям и при невозможности проведения дефибрилляции) или (см. ниже).
Подсоединить дефибриллятор/монитор. Оценить ритм сердца.
В случае ФЖ или желудочковой тахикардии без пульса:
• выполнить 3 попытки дефибрилляции (если необходимо);
• возобновить СЛР в течение 1 мин и вновь оценить ритм сердца;
• повторить попытку дефибрилляции.
При отсутствии эффекта начать специализированную (расширенную) СЛР (интубация трахеи, венозный доступ, медикаменты).
При отсутствии эффекта проанализировать и устранить возможные причины.
• Гиповолемия.
• Гипоксия.
• Гипер/гипокалиемия.
• Гипотермия.
• Ацидоз.
• «Таблетки» (наркотики, отравление).
• Тампонада сердца.
• Тромбоз коронарный.
• Тромбоэмболия легочной артерии.
• Пневмоторакс напряженный.
Особенности проведения СЛР у детей
У детей причины внезапного прекращения дыхания и кровообращения весьма разнородны, включая синдром внезапной младенческой смерти, асфиксию, утопление, травмы, инородные тела в дыхательных путях, поражение электричес-
ким током, сепсис и др. В связи с чем, в отличие от взрослых, трудно определить ведущий фактор («золотой стандарт»), от которого бы зависела выживаемость при развитии терминального состояния.
Реанимационные мероприятия у младенцев и детей отличаются от таковых у взрослых. Несмотря на наличие множества сходных моментов в методологии проведения СЛР у детей и взрослых, поддержание жизни у детей, как правило, начинается с другой отправной точки. Как уже отмечалось выше, у взрослых последовательность действий основана на симптомах, большинство из которых имеют кардиальную природу. В итоге создается клиническая ситуация, обычно требующая для достижения эффекта проведения экстренной дефибрилляции. У детей первичная причина обычно носит респираторный характер, которая, если своевременно не распознается, быстро приводит к фатальной остановке сердечной деятельности. Первичная же остановка сердца у детей встречается редко.
В связи с анатомо-физиологическими особенностями пациентов педиатрического периода жизни для оптимизации методики реанимационной помощи выделяют несколько возрастных границ. Это новорожденные, младенцы в возрасте до 1 года, дети от 1 до 8 лет, дети и подростки старше 8 лет.
Наиболее частая причина обструкции дыхательных путей у детей без сознания - это язык. Простые приемы разгибания головы и подъема подбородка или выведения нижней челюсти обеспечивают проходимость дыхательных путей ребенка. Если причиной тяжелого состояния ребенка является травма, то рекомендуется поддерживать проходимость дыхательных путей только за счет выведения нижней челюсти.
Особенность проведения искусственного дыхания у маленьких детей (в возрасте до 1 года) заключается в том, что, учитывая анатомические особенности - небольшое пространство между носом и ртом ребенка - спасатель проводит дыхание «ото рта ко рту и носу» ребенка одновременно. Однако, как свидетельствуют последние исследования, при проведении базовой СЛР у младенцев предпочтительным является метод дыхания «ото рта к носу». У детей в возрасте от 1 до 8 лет рекомендуется метод дыхания «ото рта ко рту».
Выраженная брадикардия или асистолия является наиболее частым видом ритма, связанным с остановкой сердца у детей и младенцев. Оценка кровообращения у детей традиционно начинается с проверки пульса. У младенцев оценивают пульс на плечевой артерии, у детей - на сонной. Проверку пульса проводят не дольше 10 с, и, если он не прощупывается или его частота у младенцев менее 60 ударов в минуту, необходимо немедленно начать наружный массаж сердца.
Особенности непрямого массажа сердца у детей: новорожденным массаж проводят ногтевыми фалангами больших пальцев, предварительно охватив спинку кистями обеих рук, у младенцев - одним или двумя пальцами, у детей от 1 до 8 лет - одной рукой. У детей до 1 года при проведении СЛР рекомендуется придерживаться частоты компрессий более 100 в мин (2 компрессии за 1 с), в возрасте от 1 года до 8 лет - не менее 100 в мин, при соотношении с дыхательными циклами 5:1. У детей старше 8 лет следует придерживаться рекомендаций для взрослых.
Верхняя условная возрастная граница 8 лет для детей была предложена в связи с особенностями методики проведения непрямого массажа сердца. Тем не менее дети могут иметь различную массу тела, поэтому нельзя категорично говорить об определенной верхней возрастной границе. Спасатель должен самостоятельно определить эффективность реанимационных мероприятий и применить наиболее подходящую методику.
Рекомендуемая начальная доза адреналина составляет 0,01 мг/кг или 0,1 мл/ кг на физиологическом растворе, введенная внутривенно или внутрикостно. Последние исследования доказывают преимущество использования у детей высоких доз адреналина при ареактивной асистолии. Если нет ответа на первичную дозу, рекомендуется через 3-5 мин или повторить такую же дозу или ввести адреналин в высокой дозе - 0,1 мг/кг 0,1 мл/кг на физиологическом растворе.
Атропин является препаратом парасимпатической блокады, обладающим противовагусным действием. Для лечения брадикардии применяется в дозе 0,02 мг/кг. Атропин является обязательным препаратом, используемым во время остановки сердца, особенно, если она происходила через брадикардию вагусной природы.
Теги:
234567 Описание для анонса:
234567 Начало активности (дата):
234567 Кем создан (ID): 1
234567



